Roturas masivas irreparables del manguito posterosuperior: definición, diagnóstico y clasificación
Irreparable massive ruptures of the posterosuperior cuff: definition, diagnosis and classification
Resumen:
Las roturas masivas irreparables del manguito rotador son un reto incluso para el cirujano de hombro experto. El algoritmo de diagnóstico y decisión terapéutica de este tipo de roturas es complejo y atiende a diversos factores. El principal factor para definir una rotura masiva es el tamaño de esta, aunque a lo largo del tiempo se han propuesto diferentes acepciones. La irreparabilidad de una rotura viene determinada por el grado de infiltración grasa de Goutallier, sobre todo los grados 3 y 4, la distancia acromiohumeral < 6 mm, el tamaño mediolateral de la huella de 47,4 mm y la presencia de un hombro pseudoparalítico de evolución crónica, además de otros factores secundarios como el grado de retracción de Patte de tipo 3, la edad, las enfermedades concomitantes, la actividad física y la cronicidad de la lesión. Los pacientes con roturas masivas irreparables del manguito rotador pueden estar asintomáticos, pero si manifiestan síntomas, estos suelen estar íntimamente relacionados con los tendones afectos. Una de las presentaciones posibles es el hombro pseudoparalítico, asociado a los patrones de rotura de tipo B, E y C de Collin. Una vez definida una lesión como masiva e irreparable y en relación con el tipo de déficit motor, se puede clasificar en varios grupos denominados PLEA, ILEA, ILER, CLEER o ILIR.
El objetivo de este artículo es realizar una revisión sobre el concepto de rotura masiva irreparable del manguito rotador, los métodos diagnósticos, la exploración física y su clasificación.
Abstract:
Irreparable massive rotator cuff rupture is a challenge even for expert shoulder surgeons. The diagnostic and therapeutic decision algorithm of ruptures of this kind is complex and is conditioned by a number of factors. The main factor defining massive tear or rupture is its size, though different definitions have been proposed over time. The irreparability of rupture is determined by Goutallier fatty infiltration, particularly grades 3 and 4, an acromiohumeral distance < 6 mm, a mediolateral footprint size of 47.4 mm, and the presence of a chronic pseudo-paralytic shoulder - in addition to other secondary factors such as type 3 Patte retraction, patient age, concomitant diseases, physical activity and the chronicity of the injury. Patients with irreparable massive rotator cuff rupture may be asymptomatic, but when symptoms are present, they tend to be intimately related to the affected tendons. One of the possible presentations is pseudo-paralytic shoulder, associated to Collin type B, E and C ruptures. Once the injury has been diagnosed as massive and irreparable, and considering the type of motor deficit involved, it can be classified into various groups referred to as PLEA, ILEA, ILER, CLEER or ILIR.
The present study offers a review of the concept of irreparable massive rotator cuff rupture, the diagnostic methods, physical examination and classification.
Introducción
Las roturas del manguito rotador se encuentran entre las lesiones musculoesqueléticas más comunes, con una prevalencia del 20% en la población general(1). Las de mayor tamaño se asocian con peores resultados funcionales y mayor tasa de fracaso estructural posquirúrgico(2,3). Del total de las roturas del manguito rotador, aproximadamente el 20% son roturas masivas(2) y suponen un desafío por su elevado índice de rerrotura, que varía entre el 18 y el 94%, y por su potencial irreparabilidad(4).
Pero, ¿qué es una rotura masiva del manguito rotador? y ¿qué criterios debe cumplir para ser irreparable? Lo cierto es que ambos términos han ido evolucionando a lo largo del tiempo y, a pesar de estar íntimamente relacionados, no son sinónimos. Mientras la mayoría de las roturas irreparables son masivas, algunas no lo son; sin embargo, muchas roturas masivas son reparables a pesar de que el término masiva incluye cierta connotación de dificultad para su reparación(5).
Son muchos los factores que hay que tener en cuenta tanto para el diagnóstico como para el tratamiento de una rotura masiva irreparable (RMI) del manguito rotador, tales como el tamaño de la rotura, su retracción, los tendones afectados y la exploración en relación con ellos, el grado de infiltración grasa, la presencia o no de hallazgos degenerativos articulares, la edad del paciente y la demanda física.
En este artículo se realiza una revisión sobre el concepto de RMI del manguito rotador prestando especial atención a las que afectan al manguito posterosuperior (supraespinoso-infraespinoso), atendiendo a los criterios diagnósticos, su clasificación y los posibles hallazgos típicos de la exploración física.
Definición y pruebas diagnósticas
Roturas masivas
A lo largo del tiempo, las roturas masivas del manguito rotador (RMMR) han recibido diferentes acepciones. Cofield las definió como aquellas con un diámetro de 5 cm o más(6), mientras que para Gerber et al.(7) consisten en la desinserción completa de 2 o más tendones dejando al descubierto las tuberosidades, situación fácilmente objetivable durante la cirugía (Figura 1). Por otro lado, Davidson y Burkhart(8) las definen como roturas retraídas de al menos 2 cm de longitud en el plano sagital por 2 cm de anchura en el plano coronal, pudiendo identificarlas de forma preoperatoria en una resonancia nuclear magnética (RNM). Sin embargo, estas definiciones pueden introducir sesgos debido al diferente tamaño entre pacientes o a la posición del brazo en el momento de la medición y, además, no distinguen entre distintos patrones de rotura ni predicen la función del hombro lesionado. Por esto, Ladërmann et al.(9) creen que, además del número de tendones lesionados, al menos 1 de los 2 debe estar retraído más medial a la cabeza del húmero, lo que se corresponde con un grado 3 de retracción del supraespinoso en el plano coronal en la clasificación de Patte(10), lo cual añade un valor tridimensional más objetivo a la medición (Figura 2). Por último, Schumaier et al., a través de un grupo de expertos, han elaborado recientemente un documento de consenso definiendo las roturas masivas como aquellas que están retraídas al borde la glena en el plano coronal o axial y/o con una exposición de dos tercios de la huella de la tuberosidad mayor en el plano sagital(11).
Una vez hemos identificado una RMMR, la podemos subclasificar de acuerdo con la clasificación de Collin et al.(12) que divide el manguito rotador en 5 componentes: subescapular inferior, subescapular superior, supraespinoso, infraespinoso y redondo menor, ordenados de anterior a posterior. En relación con estos componentes, las roturas del manguito rotador se clasifican en 5 tipos:
- Tipo A: lesiones de supraespinoso y subescapular superior.
- Tipo B: lesiones de supraespinoso y subescapular completo.
- Tipo C: lesiones de supraespinoso, subescapular superior e infraespinoso.
- Tipo D: lesiones del supraespinoso y el infraespinoso.
- Tipo E: lesiones del supraespinoso.
Esta clasificación, novedosa por su división anatómica en 5 partes, además de clasificar las roturas masivas en relación con las partes lesionadas, lo hace también en relación con la función del hombro, en concreto con la elevación activa, concepto que desarrollaremos en el apartado de exploración.
Roturas irreparables
El concepto de irreparabilidad de una RMMR es todavía controvertido y, dados los grandes avances tecnológicos en cuanto a implantes, resistencia de las suturas, técnicas de interval slide(13) y técnicas de fijación y de reparto de cargas en la reparación(14,15), el término irreparable sigue en evolución. Además, la posibilidad de realizar una reparación correcta no necesariamente se traduce en una correcta cicatrización ni en una mejora funcional del hombro, así que la toma de decisiones frente a una RMMR supone un ejercicio extremadamente arduo y complejo en el que se deben tener en cuenta muchos factores que hacen complejo poder predecir la reparabilidad de una rotura.
El factor pronóstico más determinante en el algoritmo terapéutico es el grado de infiltración grasa de los vientres musculares postulado por Goutallier et al.(16). En esta clasificación se evalúa el grado de infiltración grasa en el corte axial de una tomografía axial computarizada (TAC) del hombro. El grado 0 corresponde con la ausencia de infiltración grasa. En el grado 1 hay pequeñas inclusiones de grasa. En el grado 2 todavía hay más músculo que grasa, mientras que en el grado 3 se encuentran al 50%. Por último, en el grado 4 hay más grasa que músculo. Los grados 3 y 4 son los de peor pronóstico, aunque las reparaciones en pacientes con RMMR e infiltración grasa de grados 2 y 3 con una longitud del tendón del supraespinoso inferior a 15 mm fracasan hasta en un 92%. Sin embargo, si la longitud del remanente tendinoso es mayor de 15 mm, la tasa de fracaso disminuye hasta el 33%. Así, Meyer et al.(17) concluyen que la combinación de la clasificación de Goutallier junto con el tamaño del muñón tendinoso parece ser un potente predictor de reparabilidad de las RMMR.
El signo de fish backbone(18), en el que el vientre muscular aparece veteado dando una imagen similar a la espina central de un pescado, es otro indicador de infiltración grasa del vientre muscular en el eje axial de una TAC y equivale al grado 3 de Goutallier. La clasificación de Goutallier está validada en RNM y la medición se realiza en el corte sagital en el que la espina de la escápula entra en contacto con el cuerpo de la escápula dando una visión en “Y”(19). Otro factor predictor de irreparabilidad y también indicador de infiltración grasa avanzada es el signo de la tangente de Zanetti et al.(20). Según los autores, existe infiltración grasa avanzada cuando al trazar una línea desde el borde superior de la coracoides al borde superior de la espina de la escápula, en el mismo corte sagital de una RNM en el que se obtiene una visión en “Y”, no se corta el volumen muscular del supraespinoso (Figura 3). Al realizarse la medición en el corte sagital de una RNM tenemos que tener en cuenta que un músculo sano que presenta cierta retracción puede simular una infiltración grasa mayor de la real y, al revés, parecer un músculo normal en el postoperatorio haciendo creer que la infiltración grasa se ha revertido cuando únicamente se trataba de un músculo sano pero retraído. La infiltración grasa es irreversible y progresiva, y aunque se han observado pequeñas mejorías tras la reparación de esos tendones(21), los resultados son, por lo general, peores que en grados bajos de atrofia grasa, especialmente del infraespinoso(22). Por tanto, uno de los objetivos de la reparación temprana (antes de los 2,5 años desde el inicio de los síntomas) de las lesiones del manguito rotador es prevenir la progresión a grados superiores de atrofia grasa asociada a pérdidas irreversibles de función y al concepto de irreparabilidad(23).
Otro factor indicativo de irreparabilidad es la distancia acromiohumeral (DAH). Esta se mide según la clasificación propuesta por Hamada et al. en 1990(24) (y modificada en 2011)(25) para las RMMR mediante una radiografía simple anteroposterior pura del hombro e incluye 5 grados: en el grado 1 la DAH es mayor o igual a 6 mm (Figura 4); en el grado 2 la DAH se estrecha y es inferior o igual a 5 mm; en el grado 3 existe una acetabulización del acromion por ascenso de la cabeza humeral; el grado 4 se subdivide en 4A con estrechamiento del espacio articular glenohumeral sin acetabulización del acromion y 4B con acetabulización; y, por último, el grado 5 consiste en el colapso de la cabeza humeral. La DAH inferior a 6 mm se considera un factor independiente predictor de irreparabilidad; por tanto, son irreparables aquellas RMMR con un grado 2 de Hamada o superior.
El tamaño mediolateral de la rotura también se postula como un factor independiente de irreparabilidad. Así, las roturas con un tamaño mediolateral de 47,4 mm se consideran irreparables en un estudio de 758 pacientes en el que se realizó un análisis de regresión logística multivariante(26). En este mismo estudio, se considera también un factor de irreparabilidad aquellas lesiones que afectan conjuntamente a supraespinoso, infraespinoso y subescapular.
El grado de retracción tendinoso no es un indicador de irreparabilidad per se. En este sentido, es importante tener en cuenta que las roturas en L o L invertida pueden aparentar un tamaño mediolateral superior al real en algunos cortes coronales de RNM simulando un grado de retracción 3 de Patte pero, en realidad, tener un tamaño real menor y ser reductibles y reparables(27), tal y como puede ocurrir con las roturas grandes retraídas producidas en un contexto de traumatismo agudo(28).
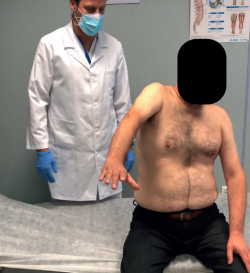
La pseudoparálisis crónica (sin evento agudo reciente) también es un factor independiente indicativo de irreparabilidad(26), entendiendo el hombro pseudoparalítico como aquel con una elevación en flexión activa < 90°, con balance articular pasivo completo, sin afectación neurológica y no causado por dolor sino por afectación funcional real (Figura 5)(12). El hombro pseudoparalítico es una de las manifestaciones posibles en las RMMR y será tratado en el apartado de exploración física.
La edad del paciente, la actividad física, el tiempo de evolución de la lesión y las enfermedades concomitantes como la diabetes o el tabaquismo son factores secundarios que junto a los previamente descritos se deben tener en cuenta en el algoritmo de toma de decisión(5).
Exploración física y clasificación
Clínicamente, los pacientes con una RMMR pueden estar asintomáticos(5). Esto se debe a que el par de fuerzas entre el manguito rotador no lesionado, el deltoides y el resto de la musculatura periescapular está equilibrado; es decir, el manguito rotador, a pesar de estar lesionado, consigue ejercer la fuerza de compresión entre la cabeza humeral y la glenoides, generando así un fulcro estable sobre el que deltoides y musculatura periescapular consiguen mover a la cabeza del húmero respecto a la glena(9).
Esto es posible gracias al cable rotador, que es un engrosamiento del manguito que actúa como protección de la zona crítica de este frente a la tracción. Se ha comparado con un puente en suspensión que distribuye las fuerzas entre los pilares que lo soportan y que, en el caso del manguito rotador, serían su inserción anterior y posterior(29). La inserción más anterior del cable rotador se divide alrededor de la corredera bicipital y su pilar posterior comprende el 50% más inferior de la inserción del infraespinoso, lo que explica por qué pacientes con roturas del manguito que quedan entre estos pilares pueden mantener un buen balance articular activo(30) e incluso que reparaciones parciales del manguito rotador consigan buenos resultados funcionales(31).
Cuando los pacientes con RMMR presentan síntomas, con frecuencia tienen dolor típicamente nocturno y con las actividades que requieran elevar el brazo por encima de la cabeza, aunque la severidad del dolor no está relacionada con el grado de la lesión(32). Los déficits funcionales que se pueden identificar en la exploración física se correlacionan con la localización de la lesión; por tanto, aquellos pacientes con lesiones completas del subescapular generarán test positivos de belly-press(33), lift off(34) y lift off lag sign(35). La insuficiencia del supraespinoso, presente en todas las roturas masivas según Collin et al.(12), se asocia normalmente con maniobras de Jobe(36) y drop arm(37) positivas y disminución de la fuerza de rotación externa con el codo en aproximación(9). La lesión del manguito posterosuperior suele cursar con un external rotation lag sign positivo, que tiene una alta sensibilidad y especificidad(38). El signo de horn blower, que implica que el paciente no puede mantener la rotación externa con el hombro en abducción de 90°, tiene una alta sensibilidad y especificidad para el diagnóstico de las lesiones del manguito posterosuperior que afectan al tendón del músculo redondo menor(39).
Los pacientes sintomáticos en el contexto de una RMMR, además de todos los test ya mencionados y debido a la afectación del cable rotador y, por tanto, a la imposibilidad para la compensación del par de fuerzas, pueden presentar un hombro pseudoparalítico que, tal y como ya se ha descrito, es aquel que en ausencia de lesión neurológica y de rigidez, presenta una elevación en flexión activa < 90°. Si durante la exploración existen dudas sobre si la limitación funcional está causada por dolor, un método diagnóstico sería un test anestésico subacromial, tras el que un hombro pseudoparalítico real continuaría con déficit de elevación(40). Es obligatorio mencionar que el término pseudoparálisis sigue sin estar completamente definido, puesto que, a pesar de que la acepción más extendida es la ya mencionada, algunos autores lo limitan a aquellos hombros con elevación activa abolida por completo y otros a elevación menor de 45°, siempre en un contexto de cronicidad(41). Por el contrario, sí que sabemos gracias al artículo de Collin et al.(12) que los patrones de rotura que más se asocian con pseudoparálisis son el B (afectación de supraespinoso + subescapular completo con un 80% de pseudoparálisis), el C (subescapular superior + supraespinoso + infraespinoso con un 45% de pseudoparálisis) y el E (supraespinoso + infraespinoso + redondo menor con un 30% de pseudoparálisis).
En 2018, Boileau et al.(42) establecen una clasificación de los hombros con RMMR en función del desequilibrio funcional que presentan:
- Grupo I o PLEA (painfull loss of active elevation): consiste en una pérdida de elevación activa por dolor. No se trata de un hombro pseudoparalítico porque el dolor cede con un test anestésico subacromial y existe un balance muscular conservado.
- Grupo II o ILEA (isolated loss of active elevation): es un hombro pseudoparalítico con pérdida de elevación por desequilibrio en el par de fuerzas.
- Grupo III o ILER (isolated loss of external rotation): no es una pseudoparálisis como tal porque solo hay pérdida de rotación externa por desequilibrio horizontal del balance muscular.
- Grupo IV o CLEER (combined loss of active elevation and external rotation): es un hombro pseudoparalítico con déficit tanto de elevación activa como de rotación externa. Se divide en 2 tipos:
- CLEER 1: existiendo déficit de ambos movimientos, prima el déficit de elevación activa permaneciendo algo de rotación externa.
- CLEER 2: abolición de elevación y rotación externa activas.
En esta clasificación los autores asignan a cada grupo una alternativa terapéutica de elección, pero dado que queda fuera del objeto de este artículo del monográfico, lo pasaremos por alto.
Existe también el término CLEIR, acuñado por Kany et al.(43), que supone la presencia de un hombro pseudoparalítico con déficit combinado de elevación y rotación interna activas y atrofia de grado III de Goutallier.
Conclusiones
A pesar de que los términos rotura masiva y rotura irreparable en ocasiones van de la mano, no son sinónimos y su definición ha ido evolucionando con el tiempo. La más aceptada en cuanto a las roturas masivas es aquella rotura que está retraída al borde la glena en el plano coronal o axial y/o con una exposición de dos tercios de la huella de la tuberosidad mayor en el plano sagital. El factor más importante a la hora de definirla como irreparable es el grado de infiltración grasa del vientre muscular según la clasificación de Goutallier, siendo 3 y 4 los de peor pronóstico. Otros factores que hay que tener en cuenta para definir la irreparabilidad de una rotura son: la distancia acromiohumeral < 6 mm, el tamaño mediolateral de la rotura de 47,4 mm, el grado 3 de retracción de Patte, la afectación conjunta de supraespinoso, infraespinoso y subescapular, y el hombro pseudoparalítico sin evento agudo.
Los pacientes con roturas masivas irreparables del manguito pueden permanecer asintomáticos siempre que el hombro encuentre equilibrado su par de fuerzas. En el caso de que presenten síntomas, los déficits funcionales van en relación con las estructuras tendinosas lesionadas. Una manifestación posible es la pseudoparálisis que se encuentra con más frecuencia en los patrones de rotura B, C y E de Collin. Por último, los hombros con roturas masivas irreparables del manguito rotador se clasifican en función del déficit que presentan en 5 grupos: PLEA, ILEA, ILER, CLEER y CLEIR.
Figuras
Figura 2. Visión artroscópica de una rotura masiva del manguito posterosuperior con grado de retracción 3 de Patte.
Figura 3. Signo de la tangente de Zanetti en el que no se corta el volumen del supraespinoso en el corte parasagital de la resonancia magnética en el que se identifican la coracoides y la espina de la escápula.
Información del artículo
Cita bibliográfica
Autores
Santos Moros Marco
Servicio de Traumatología. Hospital MAZ. Zaragoza
Cirugía Ortopédica y Traumatología. Unidad de Miembro Superior. Hospital MAZ Zaragoza. Arthrosport Zaragoza
Editor asociado de REACA
Servicio de Traumatología y Cirugía Ortopédica. Hospital de la Mutua MAZ. Zaragoza
Jorge Díaz Heredia
Cirugía Ortopédica y Traumatología. Unidad de Hombro y Codo. Hospital Universitario Ramón y Cajal. Madrid
Clínica La Antigua. Guadalajara
Editor asociado de REACA
Gabriel del Monte Bello
Unidad de Hombro y Codo. Hospital Fraternidad-Muprespa. Madrid
Hospital Quirón Juan Bravo. Madrid
Hospital Monográfico Asepeyo. Coslada, Madrid
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Yamamoto A, Takagishi K, Osawa T, et al. Prevalence and risk factors of a rotator cuff tear in the general population. J Shoulder Elb Surg. 2010;19:116-20.
-
2Kluger R, Bock P, Mittlböck M, Krampla W, Engel A. Long-term survivorship of rotator cuff repairs using ultrasound and magnetic resonance imaging analysis. Am J Sports Med 2011;39:2071-81.
-
3Rashid MS, Cooper C, Cook J, et al. Increasing age and tear size reduce rotator cuff repair healing rate at 1 year: data from a large randomized controlled trial. Acta Orthop. 2017;88:606-11.
-
4Schumaier A, Kovacevic D, Schmidt C, et al. Defining massive rotator cuff tears: a Delphi consensus study. J Shoulder Elbow Surg. 2020;29:674-80.
-
5Kucirek NK, Hung NJ, Wong SE. Treatment Options for Massive Irreparable Rotator Cuff Tears. Curr Rev Musculoskelet Med. 2021 Oct;14(5):304-15.
-
6Cofield RH. Subscapular muscle transposition for repair of chronic rotator cuff tears. Surg Gynecol Obstet. 1982 May;154(5):667-72.
-
7Gerber C, Fuchs B, Hodler J. The results of repair of massive tears of the rotator cuff. J Bone Joint Surg Am. 2000 Apr;82(4):505-15.
-
8Davidson J, Burkhart SS. The geometric classification of rotator cuff tears: a system linking tear pattern to treatment and prognosis. Arthroscopy. 2010;26:417-24.
-
9Lädermann A, Denard PJ, Collin P. Massive rotator cuff tears: definition and treatment. Int Orthop. 2015 Dec;39(12):2403-14.
-
10Patte D. Classification of rotator cuff lesions. Clin Orthop Relat Res. 1990 May;(254):81-6.
-
11Schumaier A, Kovacevic D, Schmidt C, et al. Defining massive rotator cuff tears: a Delphi consensus study. J Shoulder Elbow Surg. 2020 Apr;29(4):674-80.
-
12Collin P, Matsumura N, Lädermann A, Denard PJ, Walch G. Relationship between massive chronic rotator cuff tear pattern and loss of active shoulder range of motion. J Shoulder Elbow Surg. 2014;23(8):1195-202.
-
13Lo IK, Burkhart SS. Arthroscopic repair of massive, contracted, immobile rotator cuff tears using single and double interval slides: technique and preliminary results. Arthroscopy. 2004 Jan;20(1):22-33.
-
14Burkhart SS, Denard PJ, Konicek J, Hanypsiak BT. Biomechanical validation of load-sharing rip-stop fixation for the repair of tissue-deficient rotator cuff tears. Am J Sports Med. 2014 Feb;42(2):457-62.
-
15Neeley RA, Diaz MA, Gorman RA 2nd, Frankle MA, Mighell MA. A Weaving Rip-Stop Technique Leads to a Significantly Increased Load to Failure and Reduction in Suture-Tendon Cut-Through in a Biomechanical Model of Rotator Cuff Repair. Arthrosc Sports Med Rehabil. 2021 Aug 6;3(5):e1263-e1272.
-
16Goutallier D, Postel JM, Bernageau J, Lavau L, Voisin MC. Fatty muscle degeneration in cuff ruptures. Pre- and postoperative evaluation by CT scan. Clin Orthop Relat Res. 1994 Jul;(304):78-83.
-
17Meyer DC, Farshad M, Amacker NA, Gerber C, Wieser K. Quantitative analysis of muscle and tendon retraction in chronic rotator cuff tears. Am J Sports Med. 2012 Mar;40(3):606-10.
-
18Williams MD, Lädermann A, Melis B, Barthelemy R, Walch G. Fatty infiltration of the supraspinatus: a reliability study. J Shoulder Elbow Surg. 2009 Jul-Aug;18(4):581-7.
-
19Fuchs B, Weishaupt D, Zanetti M, Hodler J, Gerber C. Fatty degeneration of the muscles of the rotator cuff: assessment by computed tomography versus magnetic resonance imaging. J Shoulder Elbow Surg. 1999 Nov-Dec;8(6):599-605.
-
20Zanetti M, Gerber C, Hodler J. Quantitative assessment of the muscles of the rotator cuff with magnetic resonance imaging. Invest Radiol. 1998 Mar;33(3):163-70.
-
21Kuzel BR, Grindel S, Papandrea R, Ziegler D. Fatty infiltration and rotator cuff atrophy. J Am Acad Orthop Surg. 2013 Oct;21(10):613-23.
-
22Gladstone JN, Bishop JY, Lo IK, Flatow EL. Fatty infiltration and atrophy of the rotator cuff do not improve after rotator cuff repair and correlate with poor functional outcome. Am J Sports Med. 2007 May;35(5):719-28.
-
23Melis B, Wall B, Walch G. Natural history of infraspinatus fatty infiltration in rotator cuff tears. J Shoulder Elbow Surg. 2010 Jul;19(5):757-63.
-
24Hamada K, Fukuda H, Mikasa M, Kobayashi Y. Roentgenographic findings in massive rotator cuff tears. A long-term observation. Clin Orthop Relat Res. 1990 May;(254):92-6.
-
25Hamada K, Yamanaka K, Uchiyama Y, Mikasa T, Mikasa M. A radiographic classification of massive rotator cuff tear arthritis. Clin Orthop Relat Res. 2011 Sep;469(9):2452-60.
-
26Kim IB, Jung DW, Suh KT. Prediction of the irreparability of rotator cuff tears. Arthroscopy. 2018;34:2076-84.
-
27Eichinger JK. Editorial commentary: Look more closely at those coronal magnetic resonance imaging cuts before concluding a rotator cuff tendon tear is irreparable-don’t let an L-shaped tear fool you. Arthroscopy. 2020;36:2831.
-
28Guo S, Zhu Y, Song G, Jiang C. Assessment of tendon retraction in large to massive rotator cuff tears: a modified patte classification based on 2 coronal sections on preoperative magnetic resonance imaging with higher specificity on predicting reparability. Arthroscopy. 2020;36:2822-30.
-
29Burkhart SS, Esch JC, Jolson RS. The rotator crescent and rotator cable: an anatomic description of the shoulder’s “suspension bridge”. Arthroscopy. 1993;9(6):611-6.
-
30Huri G, Kaymakoglu M, Garbis N. Rotator cable and rotator interval: anatomy, biomechanics and clinical importance. EFORT Open Rev. 2019 Feb 20;4(2):56-62.
-
31Burkhart SS, Nottage WM, Ogilvie-Harris DJ, Kohn HS, Pachelli A. Partial repair of irreparable rotator cuff tears. Arthroscopy. 1994 Aug;10(4):363-70.
-
32Dunn WR, Kuhn JE, Sanders R, et al. Symptoms of pain do not correlate with rotator cuff tear severity. J Bone Joint Surg Am. 2014;96:793-800.
-
33Gerber C, Hersche O, Farron A. Isolated rupture of the subscapularis tendon. J Bone Joint Surg Am. 1996 Jul;78(7):1015-23.
-
34Gerber C, Krushell RJ. Isolated rupture of the tendon of the subscapularis muscle. Clinical features in 16 cases. J Bone Joint Surg Br. 1991 May;73(3):389-94.
-
35Hertel R, Ballmer FT, Lombert SM, Gerber C. Lag signs in the diagnosis of rotator cuff rupture. J Shoulder Elbow Surg. 1996 Jul-Aug;5(4):307-13.
-
36Jobe FW, Jobe CM. Painful athletic injuries of the shoulder. Clin Orthop Relat Res. 1983;173:117-24.
-
37Park HB, Yokota A, Gill HS, El Rassi G, McFarland EG. Diagnostic accuracy of clinical tests for the different degrees of subacromial impingement syndrome. J Bone Joint Surg Am. 2005;87:1446-55.
-
38Castoldi F, Blonna D, Hertel R. External rotation lag sign revisited: accuracy for diagnosis of full thickness supraspinatus tear. J Shoulder Elbow Surg. 2009;18:529-34.
-
39Walch G, Boulahia A, Calderone S, Robinson AH. The ‘dropping’ and ‘hornblower’s’ signs in evaluation of rotator-cuff tears. J Bone Joint Surg Br. 1998;80:624-8.
-
40Tokish JM, Alexander TC, Kissenberth MJ, Hawkins RJ. Pseudoparalysis: a systematic review of term definitions, treatment approaches, and outcomes of management techniques. J Shoulder Elbow Surg. 2017 Jun;26(6):e177-e187.
-
41Burks RT, Tashjian RZ. Should we have a better definition of pseudoparalysis in patients with rotator cuff tears? Arthroscopy. 2017;33:2281-3.
-
42Boileau P, Baba M, McClelland WB Jr, Thélu CÉ, Trojani C, Bronsard N. Isolated loss of active external rotation: a distinct entity and results of L'Episcopo tendon transfer. J Shoulder Elbow Surg. 2018 Mar;27(3):499-509.
-
43Kany J, Anis H, Werthel JD. Massive irreparable rotator cuff tears. Obere Extrem. 2018;13:246-54.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- A veces la lesión del manguito rotador del hombro no es reparable y algo tendremos que hacer…
- ¡Más manuscritos!
- Enseñarlo todo, contarlo todo
- Roturas masivas irreparables del manguito posterosuperior: definición, diagnóstico y clasificación
- Manejo conservador con medicación y otras terapias invasivas no quirúrgicas
- Fisioterapia y terapias electrofísicas en el manejo conservador de las roturas irreparables del manguito rotador posterosuperior
- Alternativas en roturas irreparables del manguito posterosuperior. Desbridamiento, tenotomía, reparación parcial
- Alternativas quirúrgicas en roturas irreparables del manguito posterosuperior
- Transferencias tendinosas en roturas irreparables del manguito rotador posterosuperior. Dorsal ancho y trapecio inferior
- Prótesis inversa en paciente sin artrosis
- Técnica quirúrgica artroscópica para transferencia tendinosa del trapecio inferior
- La transferencia del dorsal ancho para lesiones irreparables del manguito rotador posterosuperior asistida por artroscopia realmente funciona
- Normas de publicación (Sept. 2023)
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.