Prótesis inversa en paciente sin artrosis
Reverse replacement in a patient without osteoarthritis
Resumen:
El tratamiento de los pacientes con roturas masivas de manguito sin artropatía es un verdadero reto para el cirujano de hombro. Existen numerosas opciones terapéuticas que preservan la articulación, aunque no hay ninguna claramente superior al resto.
La prótesis inversa de hombro es un tratamiento aceptado que proporciona resultados excelentes y reproducibles en el tratamiento de la artropatía del hombro con rotura del manguito de los rotadores. La preocupación sobre la duración de la prótesis en el tiempo ha hecho que esta cirugía se reserve para pacientes más añosos y se intente evitar en pacientes jóvenes y activos.
Sin embargo, hoy existe abundante literatura que aporta evidencia de que la prótesis inversa de hombro en pacientes con artropatía tiene un alta supervivencia incluso en los pacientes más jóvenes y de que sus resultados satisfactorios que mejoran el dolor, la función y la calidad de vida se mantienen en el tiempo.
Aunque no está exenta de posibles complicaciones, los buenos resultados de la prótesis inversa se mantienen con los años en pacientes con roturas masivas del manguito sin artropatía, pacientes en muchas ocasiones jóvenes y activos.
Se deben seleccionar los pacientes y considerar la experiencia del cirujano con la prótesis inversa y con el manejo de sus posibles complicaciones y revisiones.
Abstract:
The treatment of patients with massive cuff rupture in the absence of arthropathy is a genuine challenge for shoulder surgeons. There are many therapeutic options that preserve the joint, though no given technique is clearly superior to the rest.
Reverse shoulder replacement is an accepted treatment that affords excellent and reproducible outcomes in the management of shoulder arthropathy with rotator cuff rupture. Concern about the durability of the implant over time has caused this surgery to be reserved for elderly patients, seeking to avoid its use in young and active individuals.
However, there is now abundant evidence in the literature indicating that reverse shoulder replacement affords great survival even in the youngest patients, and that it produces satisfactory outcomes with lasting improvement of pain, function and quality of life.
Although not without possible complications, the good results obtained with reverse replacement are maintained over the years in patients suffering massive cuff rupture without arthropathy, and who are often young and active subjects.
Adequate patient selection is required, with due consideration of the experience of the surgeon in reverse replacement procedures and the management of their potential complications and revisions.
Introducción
Las roturas irreparables del manguito son difíciles de tratar y a menudo se asocian con resultados inciertos(1). Suelen ser lesiones crónicas, retraídas, con atrofia e infiltración grasa muscular(2,3,4,5,6). Los pacientes habitualmente acuden a la consulta por presentar dolor y afectación funcional, con pérdida de fuerza y movilidad, incluso hombro pseudoparalítico, con una elevación menor de 90° en ausencia de rigidez(7,8). Otras veces, la movilidad está mantenida y es el dolor el principal motivo de queja del paciente(9).
Aunque existen diferentes definiciones de rotura masiva del manguito(10,11,12,13,14), los 2 sistemas más utilizados se basan en la dimensión de la rotura del tendón (> 5 cm)(11,12) y en el número de tendones afectados, con un mínimo de 2 tendones(4,13,14).
Durante esta monografía se han presentado varias opciones de tratamiento, pero lo cierto es que no existen datos sólidos que demuestren un tratamiento claramente superior. Cuando, además de rotura masiva del manguito, exista una artropatía glenohumeral, hay bastante consenso en que muchas de las alternativas terapéuticas desarrolladas en este monográfico ya no estarían indicadas y es el tratamiento con la prótesis inversa la opción que de forma más predecible puede conseguir un alivio del dolor y una recuperación de la función, permitiendo un aumento de la calidad de vida en estos pacientes(15,16,17,18).
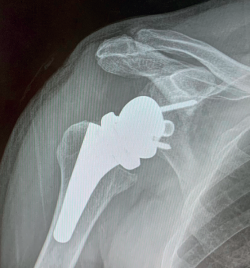
Más controvertida es su indicación en pacientes con roturas masivas del manguito sin artropatía, ya que supone realizar un reemplazo articular en una articulación sin artrosis. En estos pacientes, la prótesis inversa de hombro ha demostrado ser una alternativa eficaz que proporciona un alivio predecible del dolor y una mejora de la función(15,17) (Figuras 1 a 5).
La prótesis inversa de hombro distaliza y medializa el centro de rotación (Figura 5), aumentando el brazo de palanca del deltoides y reclutando más fibras anteriores y posteriores de este, permitiendo su mejor función en pacientes sin manguito de los rotadores(1,19,20). Generalmente, podemos esperar en los pacientes un aumento de la flexión anterior y de la abducción del hombro. Tener una mayor o menor rotación externa dependerá de la calidad del redondo menor y del infraespinoso, entre otros factores (Figura 4). En cuanto a la rotación interna en los pacientes con prótesis inversa de hombro tras roturas masivas, los resultados son más impredecibles y condicionados por el diseño de la prótesis y las características de los propios pacientes, entre otros factores. Debemos conocer las limitaciones funcionales de las prótesis e informar a nuestros pacientes de los resultados esperables.
El objetivo de esta revisión bibliográfica es conocer las indicaciones actuales, los resultados, la supervivencia y las complicaciones de las prótesis inversas en pacientes con roturas masivas de manguito sin artropatía.
Resultados de la artroplastia inversa
Ante un paciente con una rotura masiva del manguito irreparable sin artrosis estaría indicado el tratamiento quirúrgico si existe dolor significativo y/o importante afectación de la función que no han mejorado con un adecuado tratamiento ortopédico.
Debido a las dificultades para conseguir una correcta reparación en estos pacientes, a la alta tasa de rerroturas y a lo imprevisible de los resultados, han aparecido numerosas técnicas quirúrgicas alternativas a la reparación “estándar” para el manejo de estas situaciones. Técnicas que se han ido desarrollando a lo largo de este monográfico (reparaciones parciales, tenotomía de la porción larga del bíceps, balón subacromial, reconstrucciones capsulares, transferencias, etc.). Hoy en día no tenemos datos científicos sólidos para elegir con claridad una de estas técnicas y debemos individualizar el tratamiento para cada paciente.
Contamos con otra alternativa para el tratamiento de las roturas masivas irreparables del manguito en pacientes sin artrosis: la prótesis inversa de hombro, que es una opción que proporciona un alivio predecible del dolor y una mejora de la función en estos pacientes.
Prácticamente toda la bibliografía consultada y también la experiencia personal del autor está de acuerdo en que las roturas irreparables del manguito siguen siendo un auténtico reto para el cirujano de hombro, especialmente en pacientes jóvenes sin artropatía.
En pacientes mayores o con artropatía glenohumeral, existe gran consenso en la bibliografía, que coincide en que la prótesis inversa es una opción segura y muy útil para tratar las roturas masivas del manguito y la artropatía por rotura del manguito. Ha demostrado la capacidad para conseguir hombros con buen rango de movilidad y función sin dolor, mejorando además las puntuaciones en las diferentes escalas funcionales.
Existen muchos estudios que valoran los resultados de la prótesis inversa en pacientes con artropatía, pero muchos menos en el grupo de los pacientes con rotura masiva del manguito sin artropatía.
S. Petrillo en 2017(21) en una revisión sistemática en la que se evaluaron más de 400 pacientes con prótesis inversas de hombro por rotura del manguito, con un seguimiento medio de 35 meses, concluye que la prótesis inversa mejoró la flexión anterior, la abducción y la rotación externa de los pacientes; una mejora de 73,4° de flexión, 74,3° de abducción, 10,6° de rotación externa en aducción y 28,5° de rotación externa en 90° de abducción, siendo estos valores estadísticamente significativos.
Sevivas en 2017(1), en otra revisión sistemática que incluye 266 hombros con prótesis inversa, concluye que la prótesis inversa mejoró significativamente los resultados (dolor, función y movilidad) en pacientes con roturas irreparables del manguito de los rotadores.
Por tanto, parece clara la indicación de la prótesis inversa en pacientes con artropatía por rotura del manguito. Sin embargo, en pacientes más jóvenes, activos y sin artropatía, la indicación de la prótesis inversa es más controvertida, debido a la alta tasa de complicaciones y, además, en estos casos, a los altos niveles de actividad del paciente, la preocupación por la longevidad del implante y la alta tasa de complicaciones de las cirugías de revisión(15,22,23).
Autores como Ek, Muh, Samuelsen, Hartzler, Frankle o Ernstbrunner(15,17,24,25,26,27) han publicado resultados excelentes con prótesis inversa en pacientes con roturas masivas del manguito sin artropatía, con seguimientos desde 2 hasta 12 años.
Muh en 2013(24) informó que el 81% de los pacientes menores de 60 años que se sometieron a prótesis inversa por roturas irreparables del manguito estaban muy satisfechos o satisfechos a los 36,5 meses, con mejoras significativas en el dolor y las puntuaciones en las escalas funcionales.
También Samuelsen informó de una alta tasa de satisfacción del paciente (90%) y mejoría de las puntuaciones funcionales y de dolor en pacientes menores de 60 años a los 3 años de seguimiento(25).
Tenemos que considerar que en los estudios de Muh y Samuelsen las indicaciones para prótesis inversa incluyeron artropatía por desgarro del manguito, artroplastia total de hombro primaria fallida y artritis reumatoide. Pero, a pesar de estas diferentes indicaciones y de que en esta revisión nos centramos en pacientes con roturas masivas sin artropatía, es muy útil conocer los resultados, riesgos y complicaciones de la colocación de una prótesis inversa en pacientes activos menores de 60 años.
Frankle en 2018 también encontró una mejora significativa en los resultados de 92 pacientes con prótesis inversa por rotura masiva sin artropatía, con un seguimiento mínimo de 2 años(26).
También podemos encontrar estudios a largo plazo de prótesis inversa en pacientes jóvenes. Ernstbrunner en 2017(27) informó sobre los resultados a largo plazo en un seguimiento medio de 11,77 años después de una prótesis inversa en 23 pacientes menores de 65 años con rotura irreparable del manguito. Describió una mejoría clínica subjetiva y objetiva, que se mantiene a los 12 años.
Ek(15) revisó 46 prótesis inversas en pacientes menores de 65 años con pseudoparálisis por roturas masivas de manguito, con o sin artrosis. Obtuvo buenos resultados, con mejorías de más del 40% en la escala de Constant y no encontró diferencias entre pacientes que habían tenido una cirugía previa. Muh(24), sin embargo, sí encontró peores resultados en pacientes que habían sido operados previamente, en un grupo de población muy similar al de Ek.
Complicaciones de la artroplastia inversa
La prótesis inversa nos ofrece por tanto una muy buena alternativa en el tratamiento de las roturas masivas de manguito sin artropatía en un grupo de pacientes que podemos considerar jóvenes y activos, con unos resultados fiables y que parecen mantenerse con los años. Pero, tenemos que considerar la alta tasa de complicaciones en estos pacientes, que van desde un 17 hasta un 39%, y la necesidad de cirugía de revisión hasta en un 17% de estos pacientes. Además, estas tasas se observaron en centros especializados donde los cirujanos tienen experiencia en el uso de la prótesis inversa, lo que significa que estas tasas podrían ser aún más altas en manos con menos experiencia.
En su revisión sistemática de 2017 que incluye más de 400 prótesis inversas (incluyendo roturas masivas y pacientes con artropatía por rotura del manguito), Petrillo(21) encuentra una mejora clínica en todas las escalas funcionales, de movilidad y dolor, pero con un 17,4% de complicaciones, siendo las más frecuentes la osificación heterotópica (6,6%), las fracturas de estrés de escápula o acromion (3%), la luxación (1,2%) y la infección (1%). Además, informa de que hasta un 7,3% de los pacientes necesitaron cirugía de revisión, sobre todo por aflojamiento de los componentes, fallo mecánico, luxación e infección.
Muh en 2013(24), en su estudio en inversas en menores de 60 años, obtiene una tasa de complicaciones del 15%, siendo la más frecuente la luxación, seguida de la infección.
Además, apuntan los autores que, aunque consiguen rangos de movilidad y función similares a otras series con pacientes más añosos (en el estudio de Muh, la media es de 52 años), sin embargo, la satisfacción del paciente y los criterios subjetivos son menores en este grupo de pacientes, probablemente debido a una mayor expectativa en el resultado en los pacientes jóvenes.
Al igual que Muh, Ek(15), en su serie de 46 pacientes menores de 65 años, encuentra una tasa de complicaciones del 37,5%, lo que supone un total de 15 pacientes, destacando la luxación en 7 pacientes y la infección en 5, aunque solo 6 de estos 15 pacientes requirieron recambio protésico.
Ernstbrunner en 2017(27) informó de una tasa de complicaciones del 39%, una tasa de revisión del 17% y una tasa de fracaso del 9% en 23 pacientes menores de 65 años.
También Hartzler en 2015 en un estudio retrospectivo de 74 casos con prótesis inversa en pacientes con roturas masivas sin artropatía glenohumeral describió resultados muy satisfactorios en movilidad, función y dolor, pero con una tasa de complicaciones del 17% con seguimiento mínimo de 2 años. Los autores identificaron la edad (< 60 años), el estado funcional preoperatorio alto (Simple Shoulder Test –SST– > 7) y la disfunción neurológica (del axilar o plexo braquial) como factores de riesgo independientes asociados con peor resultado(17).
Aunque la infección y la luxación son las complicaciones que más repercusión tienen en el paciente, otras complicaciones de tipo mecánico pueden resultar del diseño no anatómico de la prótesis inversa. El pinzamiento anterior con la coracoides puede ser responsable de la rotación interna limitada, mientras que el pinzamiento posterior limita la rotación externa. También puede ocurrir un pinzamiento del troquíter con el acromion que limite la abducción. El pinzamiento inferomedial produce un roce con la parte inferior de la escápula durante la rotación y aducción, el llamado notching escapular, que puede causar desgaste del polietileno y erosiones óseas(28). Por último, también como consecuencia del diseño no anatómico de la prótesis inversa, la medialización del centro de rotación que produce puede causar inestabilidad al disminuir la tensión de los tejidos blandos(28).
Aparte de las complicaciones que puedan surgir cuando indiquemos una prótesis inversa de hombro, debemos conocer e informar a los pacientes de las limitaciones de esta artroplastia: la rotación interna y externa que podemos esperar tras una prótesis inversa (sobre todo si existe ausencia, rotura o infiltración grasa del redondo menor) son muchas veces limitadas(29). Ya Boileau(30,31) mostró que, si el paciente tiene un déficit de rotación externa asociado a una rotura masiva del manguito sin artropatía, solo podremos restaurar la rotación externa con una transferencia tendinosa.
Boileau en 2005 o Simovitch en 2007(28,32) concluyeron que la prótesis inversa no consigue una restauración de la rotación externa. En muchos pacientes, será únicamente el redondo menor el que pueda proporcionar rotación externa activa. Si el redondo menor presenta rotura, retracción o degeneración grasa (lo que podemos evaluar en una resonancia magnética o una tomografía computarizada), podemos predecir un peor resultado funcional en estos pacientes, con un déficit de rotación externa(33,34). La falta de rotación externa puede ser bastante incapacitante, sobre todo en pacientes que usen el brazo en abducción; por este motivo, algunos autores, como Longo en 2011(35), indican la posibilidad de asociar una transferencia del latisimus dorsi a la prótesis inversa, para restaurar la rotación externa en los pacientes.
Grammont en 1993(20) y posteriormente Boileau en 2005(28) propusieron aumentar la retroversión humeral de la prótesis inversa para mejorar la rotación externa.
Autores como Gulotta(36) o Stevenson(37) realizaron estudios biomecánicos y demostraron que colocando el vástago humeral en 20° o 20-40° de retroversión, se aumentaba la rotación externa sin conflicto humeroescapular.
Por otra parte, tanto Boileau como Gramont(20,28) publicaron que se puede obtener una mejor rotación interna si colocamos el vástago en anteversión.
Petrillo et al. en 2017(21) compararon los resultados funcionales de los pacientes con prótesis inversa de hombro con el vástago a 30° y a 10-20° de retroversión; la flexión y abducción fueron mayores en los pacientes con vástago a 10-20° de retroversión y la rotación externa en los pacientes con 30° de retroversión. Pero estas diferencias no fueron estadísticamente significativas.
En su metaanálisis, Petrillo(21) observó que la prótesis inversa consigue muy buenos resultados en parámetros clínicos y funcionales (Constant, dolor, función…), pero menos en la rotación externa. De hecho, Hartzler(17) encontró que el subgrupo de pacientes con transferencia del dorsal ancho tuvo mayor ganancia de rotación externa, concluyendo que la inversa puede ser más eficaz para mejorar el dolor que la movilidad.
Antes de indicar una prótesis inversa en un paciente con rotura masiva sin artropatía, debemos reflexionar sobre la posibilidad de obtener buenos resultados con la sutura de manguito, las transferencias tendinosas o cualquiera de las otras técnicas expuestas en este monográfico. Bei Liu en 2022(38) compara sutura y prótesis inversa en pacientes con rotura masiva de manguito sin artropatía. Concluye que ambas son opciones efectivas y fiables en el tratamiento de roturas masivas sin artropatía. Pero los pacientes del grupo de reparación consiguen una mejor función del hombro, por lo que debemos considerar la reparación como primera opción terapéutica en estos pacientes. Si bien hay que tener en cuenta que el seguimiento es de 2 años y que son pacientes con roturas masivas, pero reparables, ya que consigue reparaciones en todos los pacientes del grupo de sutura, con una tasa de 36% de rerrotura (totalmente aceptable en el contexto de reparaciones de roturas masivas).
Considerando los riesgos y las alternativas, a pesar de las mejoras clínicas potenciales después de la prótesis inversa en pacientes más jóvenes con roturas irreparables del manguito, debemos ser prudentes al considerar este procedimiento en un paciente joven y activo, dada la alta tasa de complicaciones y los desafíos técnicos conocidos asociados con la revisión de la prótesis inversa de hombro(39).
La longevidad de la prótesis es otra preocupación importante en pacientes jóvenes. Favard(40) demostró, en una población con una edad media de 73 años, que la puntuación en la escala de Constant bajaba del 88 al 78% en 5 años. Ya Guery(41) en 2006 había publicado unos resultados parecidos de la evolución de la función de la prótesis inversa, con una supervivencia del 58% a los 10 años.
Ni Favard ni Guery(40,41) consiguen encontrar un motivo claro para el deterioro funcional en el tiempo, tal vez las radiolucencias o el notching escapular, aunque esto no ha podido ser confirmado.
A pesar de que, tal como hemos visto durante el artículo, autores como Ek o Ernstbrunner(15,27) presentan tasas elevadas de supervivencia a más de 10 años en prótesis inversas en pacientes menores de 65 años, debemos tener claro que el objetivo principal en el manejo de la rotura masiva del manguito en el paciente más joven es preservar el hombro antes de considerar la artroplastia.
Conclusiones
La prótesis inversa proporciona unos resultados excelentes, fiables, reproducibles y mantenidos en el tiempo en pacientes con roturas masivas de manguito sin artropatía; sin embargo, existe una alta tasa de complicaciones que pueden aparecer. Debemos seleccionar los pacientes y considerar nuestra experiencia con la prótesis inversa y con el manejo de sus posibles complicaciones y revisiones.
Figuras
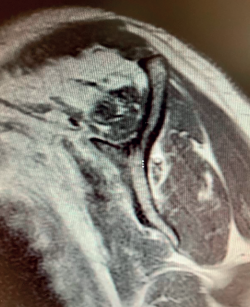
Figura 1. Radiografía anteroposterior preoperatoria de un paciente con rotura masiva sin artrosis y corte coronal de resonancia magnética nuclear del mismo paciente que muestra una rotura masiva del manguito de grado 3 en la clasificación de Patte en un varón de 68 años.
Figura 2. Corte sagital de una rotura masiva del manguito en un varón de 68 años afectando a 3 tendones (subescapular, supra- e infraespinoso) y mayor de 5 cm.
Figura 3. Corte axial de una rotura masiva del manguito en un varón de 68 años que demuestra una rotura completa y retraída del subescapular.
Figura 4. Corte sagital de una rotura masiva del manguito en un varón de 68 años que demuestra la degeneración grasa muscular de grado 3 en el supraespinoso, de grado 2 en el infraespinoso y subescapular de la clasificación de Goutellier.
Información del artículo
Cita bibliográfica
Autores
Pablo Cañete San Pastor
Unidad de Hombro y Codo, Hospital de Manises, Valencia, España
Clínica Gastaldi de Traumatología deportiva, Valencia, España
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Sevivas N, Ferreira N, Andrade R, et al. Reverse shoulder arthroplasty for irreparable massive rotator cuff tears: a systematic review with meta-analysis and meta-regression. J Shoulder Elbow Surg. 2017 Sep;26(9):e265-e277.
-
2Meyer DC, Lajtai G, von Rechenberg B, Pfirrmann CW, Gerber C. Tendon retracts more than muscle in experimental chronic tears of the rotator cuff. J Bone Joint Surg Br. 2006;88:1533-8.
-
3Zingg PO, Jost B, Sukthankar A, Buhler M, Pfirrmann CW, Gerber C. Clinical and structural outcomes of nonoperative management of massive rotator cuff tears. J Bone Joint Surg Am. 2007;89:1928-34.
-
4Zumstein MA, Jost B, Hempel J, Hodler J, Gerber C. The clinical and structural long-term results of open repair of massive tears of the rotator cuff. J Bone Joint Surg Am. 2008;90:2423-31.
-
5Fuchs B, Weishaupt D, Zanetti M, Hodler J, Gerber C. Fatty degeneration of the muscles of the rotator cuff: assessment by computed tomography versus magnetic resonance imaging. J Shoulder Elbow Surg. 1999;8:599-605.
-
6Goutallier D, Postel JM, Bernageau J, Lavau L, Voisin MC. Fatty muscle degeneration in cuff ruptures. Pre- and postoperative evaluation by CT scan. Clin Orthop Relat Res. 1994;(304):78-83.
-
7Gerber C, Wirth SH, Farshad M. Treatment options for massive rotator cuff tears. J Shoulder Elbow Surg. 2011;20:S20-9.
-
8Werner CM, Steinmann PA, Gilbart M, Gerber C. Treatment of painful pseudoparesis due to irreparable rotator cuff dysfunction with the Delta III reverse-ball-and-socket total shoulder prosthesis. J Bone Joint Surg Am. 2005;87:1476-86.
-
9Mulieri P, Dunning P, Klein S, Pupello D, Frankle M. Reverse shoulder arthroplasty for the treatment of irreparable rotator cuff tear without glenohumeral arthritis. J Bone Joint Surg Am. 2010;92:2544-56.
-
10Burkhart SS. Arthroscopic treatment of massive rotator cuff tears. Clinical results and biomechanical rationale. Clin Orthop Relat Res. 1991;(267):45-56.
-
11Cofield RH, Parvizi J, Hoffmeyer PJ, Lanzer WL, Ilstrup DM, Rowland CM. Surgical repair of chronic rotator cuff tears. A prospective long-term study. J Bone Joint Surg Am. 2001;83-A:71-7.
-
12DeOrio JK, Cofield RH. Results of a second attempt at surgical repair of a failed initial rotator-cuff repair. J Bone Joint Surg Am. 1984;66:563-7.
-
13Gerber C, Fuchs B, Hodler J. The results of repair of massive tears of the rotator cuff. J Bone Joint Surg Am. 2000;82:505-15.
-
14Gerber C, Wirth SH, Farshad M. Treatment options for massive rotator cuff tears. J Shoulder Elbow Surg 2011;20:S20-9.
-
15Ek ET, Neukom L, Catanzaro S, Gerber C. Reverse total shoulder arthroplasty for massive irreparable rotator cuff tears in patients younger than 65 years old: results after five to fifteen years. J Shoulder Elbow Surg. 2013 Sep;22(9):1199-208.
-
16Boileau P, González JF, Chuinard C, Bicknell R, Walch G. Reverse total shoulder arthroplasty after failed rotator cuff surgery. J Shoulder Elbow Surg. 2009;18:600-6.
-
17Hartzler RU, Steen BM, Hussey MM, et al. Reverse shoulder arthroplasty for massive rotator cuff tear: risk factors for poor functional improvement. J Shoulder Elbow Surg. 2015;24:1698-706.
-
18Mulieri P, Dunning P, Klein S, Pupello D, Frankle M. Reverse shoulder arthroplasty for the treatment of irreparable rotator cuff tear without glenohumeral arthritis. J Bone Joint Surg Am. 2010;92:2544-56.
-
19Frank RM, Saccomanno MF, McDonald LS, Moric M, Romeo AA, Provencher MT. Outcomes of arthroscopic anterior shoulder instability in the beach chair versus lateral decubitus position: a systematic review and meta-regression analysis. Arthroscopy. 2014;30:1349-65.
-
20Grammont PM, Baulot E. Delta shoulder prosthesis for rotator cuff rupture. Orthopedics. 1993;16:65-8.
-
21Petrillo S, Longo UG, Papalia R, Denaro V. Reverse shoulder arthroplasty for massive irreparable rotator cuff tears and cuff tear arthropathy: a systematic review. Musculoskelet Surg. 2017 Aug;101(2):105-12.
-
22Black EM, Roberts SM, Siegel E, Yannopoulos P, Higgins LD, Warner JJ. Failure after reverse total shoulder arthroplasty: what is the success of component revision? J Shoulder Elb Surg. 2015;24(12):1908-14.
-
23Boileau P, Melis B, Duperron D, Moineau G, Rumian AP, Han Y. Revision surgery of reverse shoulder arthroplasty. J Shoulder Elbow Surg. 2013;22(10):1359-70.
-
24Muh SJ, Streit JJ, Wanner JP, et al. Early follow-up of reverse total shoulder arthroplasty in patients sixty years of age or younger. J Bone Joint Surg Am. 2013;95(20):1877-83.
-
25Samuelsen BT, Wagner ER, Houdek MT, et al. Primary reverse shoulder arthroplasty in patients aged 65 years or younger. J Shoulder Elbow Surg. 2017;26(1):e13-7.
-
26Sellers TR, Abdelfattah A, Frankle MA. Massive rotator cuff tear: when to consider reverse shoulder arthroplasty. Curr Rev Musculoskelet Med. 2018;11(1):131-40.
-
27Ernstbrunner L, Suter A, Catanzaro S, Rahm S, Gerber C. Reverse total shoulder arthroplasty for massive, irreparable rotator cuff tears before the age of 60 years: long-term results. J Bone Joint Surg Am. 2017;99(20):1721-9.
-
28Boileau P, Watkinson DJ, Hatzidakis AM, Balg F. Grammont reverse prosthesis: design, rationale, and biomechanics. J Shoulder Elbow Surg. 2005 Jan-Feb;14(1 Suppl S):147S-161S.
-
29Boileau P, Watkinson DJ, Hatzidakis AM, Balg F. Grammont reverse prosthesis: design, rationale, and biomechanics. J Shoulder Elbow Surg. 2005;14:147S-161S.
-
30Boileau P, Chuinard C, Roussanne Y, Bicknell RT, Rochet N, Trojani C. Reverse shoulder arthroplasty combined with a modified latissimus dorsi and teres major tendon transfer for shoulder pseudoparalysis associated with dropping arm. Clin Orthop Relat Res. 2008;466:584-93.
-
31Boileau P, Chuinard C, Roussanne Y, Neyton L, Trojani C. Modified latissimus dorsi and teres major transfer through a single delto-pectoral approach for external rotation deficit of the shoulder: as an isolated procedure or with a reverse arthroplasty. J Shoulder Elbow Surg. 2007;16:671-82.
-
32Simovitch RW, Helmy N, Zumstein MA, Gerber C. Impact of fatty infiltration of the teres minor muscle on the outcome of reverse total shoulder arthroplasty. J Bone Joint Surg Am. 2007 May;89(5):934-9.
-
33Berton A, Gulotta LV, Petrillo S, et al. The effect of humeral version on teres minor muscle moment arm, length, and impingement in reverse shoulder arthroplasty during activities of daily living. J Shoulder Elbow Surg. 2015 Apr;24(4):578-86.
-
34Goutallier D, Postel JM, Bernageau J, Lavau L, Voisin MC. Fatty infiltration of disrupted rotator cuff muscles. Rev Rhum Engl Ed. 1995 Jun;62(6):415-22.
-
35Longo UG, Franceschetti E, Petrillo S, Maffulli N, Denaro V. Latissimus dorsi tendon transfer for massive irreparable rotator cuff tears: a systematic review. Sports Med Arthrosc Rev. 2011 Dec;19(4):428-37.
-
36Gulotta LV, Choi D, Marinello P, et al. Humeral component retroversion in reverse total shoulder arthroplasty: a biomechanical study. J Shoulder Elbow Surg. 2012 Sep;21(9):1121-7.
-
37Stephenson DR, Oh JH, McGarry MH, Rick Hatch GF 3rd, Lee TQ. Effect of humeral component version on impingement in reverse total shoulder arthroplasty. J Shoulder Elbow Surg. 2011 Jun;20(4):652-8.
-
38Liu B, Kim JU, Kim YK, Jeong HJ, Oh JH. Clinical outcomes of reverse shoulder arthroplasty and rotator cuff repair in patients with massive rotator cuff tears without osteoarthritis: comparison using propensity score matching. J Shoulder Elbow Surg. 2022 Oct;31(10):2096-105.
-
39Cvetanovich GL, Waterman BR, Verma NN, Romeo AA. Management of the irreparable rotator cuff tear. J Am Acad Orthop Surg. 2019;27(24):909-17.
-
40Favard L, Levigne C, Nerot C, Gerber C, De Wilde L, Mole D. Reverse prostheses in arthropathies with cuff tear: are survivorship and function maintained over time? Clin Orthop Relat Res. 2011;469:2469-75.
-
41Guery J, Favard L, Sirveaux F, Oudet D, Mole D, Walch G. Reverse total shoulder arthroplasty. Survivorship analysis of eighty replacements followed for five to ten years. J Bone Joint Surg Am. 2006;88:1742-7.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- A veces la lesión del manguito rotador del hombro no es reparable y algo tendremos que hacer…
- ¡Más manuscritos!
- Enseñarlo todo, contarlo todo
- Roturas masivas irreparables del manguito posterosuperior: definición, diagnóstico y clasificación
- Manejo conservador con medicación y otras terapias invasivas no quirúrgicas
- Fisioterapia y terapias electrofísicas en el manejo conservador de las roturas irreparables del manguito rotador posterosuperior
- Alternativas en roturas irreparables del manguito posterosuperior. Desbridamiento, tenotomía, reparación parcial
- Alternativas quirúrgicas en roturas irreparables del manguito posterosuperior
- Transferencias tendinosas en roturas irreparables del manguito rotador posterosuperior. Dorsal ancho y trapecio inferior
- Prótesis inversa en paciente sin artrosis
- Técnica quirúrgica artroscópica para transferencia tendinosa del trapecio inferior
- La transferencia del dorsal ancho para lesiones irreparables del manguito rotador posterosuperior asistida por artroscopia realmente funciona
- Normas de publicación (Sept. 2023)
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.