Tratamiento artroscópico de las lesiones osteocondrales de tobillo
Arthroscopic treatment of talar ostechondral defects
Resumen:
El tratamiento de las lesiones osteocondrales de astrágalo constituye un reto terapéutico. La mayor parte se relacionan con un origen traumático. Existe una serie de factores que tenemos que valorar a la hora de decidir el tratamiento, tales como la profundidad de la lesión, la extensión, la localización, el estado del hueso subcondral y otros factores pronósticos. El objetivo del tratamiento quirúrgico es eliminar el dolor y restaurar la función del tobillo. Debemos diferenciar 3 grandes líneas de tratamiento quirúrgico: técnicas de estimulación de la médula ósea (perforaciones asociadas o no a membranas inductoras de la condrogénesis), técnicas de sustitución (trasplante osteocondral autólogo) y técnicas de regeneración (cultivo de condrocitos).
Abstract:
The treatment of osteochondral lesions of the talus constitutes a therapeutic challenge. Most of them relate to a traumatic origin. There are a number of factors that we have to assess when deciding on treatment, such as the depth of the lesion, the extent, the location, the condition of the subchondral bone and other prognostic factors. The goal of surgical treatment is to eliminate pain and restore ankle function. We must differentiate 3 main lines of surgical treatment: bone marrow stimulation techniques (associated or non-chondrogenesis-inducing perforations), replacement techniques (autologous osteochondral transplantation) and regeneration techniques (chondrocyte culture).
Introducción
La etiología de las lesiones osteocondrales de tobillo no se conoce con exactitud, pero parece estar relacionada con lesiones traumáticas(1). El 70% de las lesiones mediales de la cúpula astragalina y el 98% de las laterales se asocian con etiología traumática(2). Existen estudios que describen que entre un 6,5 y un 18% de los esguinces de tobillo, un 66% de las inestabilidades crónicas de tobillo y un 73% de las fracturas de tobillo pueden asociarse a lesiones osteocondrales(3).
Si tenemos en cuenta que el astrágalo tiene una limitada capacidad reparativa, ya que gran parte de su superficie está recubierta de cartílago hialino (tejido altamente especializado no vascularizado) y que la población actual cada vez es más activa, se puede asumir que en las próximas décadas aumentará la prevalencia de lesiones osteocondrales de tobillo, que en muchos casos evolucionarán a artrosis(4,5).
Planificación preoperatoria
Localización de las lesiones
Elias et al. realizaron una clasificación en función de la localización anatómica, desarrollando un mapa topográfico que divide la superficie astragalina en una cuadrícula de 3 × 3; por tanto, se obtienen 9 localizaciones para estas lesiones. La cúpula astragalina medial presentó mayor número de lesiones (62%) comparada con la lateral (34%), siendo las zonas más frecuentemente lesionadas la centromedial, con un 53% de los casos, y la centrolateral, con un 26%(6). Las lesiones laterales, debido a la retrosituación del peroné, habitualmente son más accesibles por vía artroscópica.
Clasificación
Se han llevado a cabo distintas clasificaciones basándose en los hallazgos en la radiografía convencional, la tomografía computarizada (TC) o la resonancia magnética (RM), aunque actualmente la más admitida es la clasificación de la International Cartilage Repair Society (ICRS), que se basa en los hallazgos artroscópicos(7) (Tabla 1). Según recientes estudios, es una clasificación válida y que presenta una buena correlación interobservador e intraobservador(8).
Tamaño de la lesión
El tamaño de la lesión juega un papel significativo en los resultados de la intervención. Las lesiones más grandes y con cambios quísticos presentan peores resultados. Existen diferentes estudios publicados que demuestran mejores resultados en lesiones menores de 150 mm2 con técnicas de estimulación de médula ósea artroscópica(9,10,11).
Hueso subcondral
La profundidad de la lesión, el grado de afectación del hueso subcondral y la presencia de lesiones quísticas son factores a tener en cuenta para optar por una técnica u otra, y la necesidad de aportar injerto óseo.
Otros factores pronósticos
Los pacientes con edad avanzada presentan peores resultados(10). Sin embargo, otros factores como el índice de masa corporal o la localización (medial o lateral) presentan resultados contradictorios en los estudios publicados hasta la fecha(9,10,11).
La alta asociación de lesiones osteocondrales del astrágalo e inestabilidad crónica obligará a la realización de técnicas de estabilización del complejo ligamentoso lateral asociadas. Las técnicas de reparación o reconstrucción anatómicas reconstruyen mejor la cinemática articular y se asocian con mejores resultados funcionales(12).
En la valoración inicial del paciente debemos determinar si existen deformidades angulares en varo o valgo del retropié, que habitualmente condicionan el pronóstico y la evolución natural de este tipo de lesiones.
Técnicas quirúrgicas artroscópicas
El objetivo del tratamiento quirúrgico es eliminar el dolor, restaurar la función del tobillo y proporcionar un entorno cartilaginoso estable y duradero en el tiempo(13). Debemos diferenciar 3 grandes líneas de tratamiento quirúrgico: técnicas de estimulación de la médula ósea (perforaciones asociadas o no a membranas inductoras de la condrogénesis), técnicas de sustitución (trasplante osteocondral autólogo –OAT–) y técnicas de regeneración (cultivo de condrocitos).
Los estudios publicados hasta la fecha recomiendan el uso de técnicas de estimulación de la médula ósea en lesiones de pequeño tamaño (menores de 15 mm de diámetro o 150 mm2 de superficie), dejando el OAT para lesiones de mayor tamaño o lesiones quísticas y en casos de revisión. Las técnicas de regeneración celular y con aloinjerto pueden ser consideradas como técnicas de revisión en caso de fracaso de los procedimientos anteriores(2,11,13,14,15). La elección de una técnica u otra también dependerá de las características del paciente (edad y demanda funcional) y de las preferencias del cirujano.
Consideramos la cirugía artroscópica de tobillo como una excelente técnica para la correcta estadificación de las lesiones osteocondrales de tobillo, en ocasiones difíciles de diferenciar mediante técnicas de imagen. Al mismo tiempo, nos permite la identificación y el tratamiento de posibles lesiones asociadas (lesiones ligamentosas –que pueden ser la causa del daño en el cartílago–, pinzamiento de partes blandas u óseo…)(16). En este apartado vamos a describir 2 técnicas artroscópicas, las microperforaciones asociadas a membrana inductora de la condrogénesis y el OAT.
Perforaciones + membrana autóloga inductora de la condrogénesis (Tabla 2)
La implantación de una membrana tras la realización de perforaciones se conoce con el acrónimo inglés AMIC (autologous matrix-induced chondrogenesis). Esta matriz ofrece un andamiaje y al mismo tiempo un ambiente protector para la diferenciación del nuevo fibrocartílago. Las micro- o nanofracturas son la técnica habitualmente indicada en lesiones pequeñas. Las tasas de éxito son variables, con una media del 85%, pero algunos autores reportan porcentajes de tan solo el 46%(17). Mediante esta técnica la lesión es tapizada por fibrocartílago que contiene mayor cantidad de colágeno de tipo I, en contraste con el cartílago hialino, en el que predomina el cartílago de tipo II, lo que se traduce en menor rigidez y resistencia. Para evitar estos problemas en potencia, se puede emplear una matriz extracelular de cartílago que contiene colágeno de tipo II, proteoglicanos y factores de crecimiento que están presentes en el cartílago hialino articular(18).
Indicaciones
La indicación son lesiones menores de 15 mm de diámetro que no responden a tratamiento conservador.
Ventajas
Las ventajas de esta técnica son que puede realizarse por vía artroscópica, en un solo tiempo, es más sencilla y presenta menor coste en comparación con el trasplante de condrocitos autólogo.
Técnica quirúrgica
- Posición del paciente: colocamos la extremidad afecta del paciente con una flexión aproximada de 30° de cadera y de rodilla con ayuda de un soporte de tipo pernera, en el tercio proximal de la pierna. De este modo, el tobillo queda paralelo al suelo y libre de soportes y de mesa quirúrgica, con el fin de poder realizar los movimientos de flexión plantar y dorsal que sean necesarios durante la cirugía. En ocasiones, puede ser de utilidad colocar un saquete en la nalga ipsilateral para limitar la rotación externa. Realizamos isquemia en la raíz del muslo.
- Artroscopia anterior de tobillo. Portal de visión anteromedial y de trabajo anterolateral para lesiones laterales, y portal de visión anterolateral y de trabajo anteromedial para las mediales. Identificación y caracterización de la lesión.
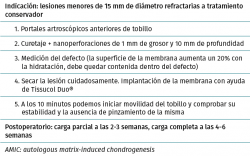
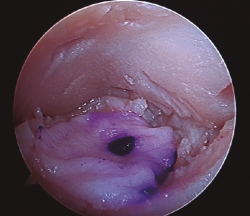
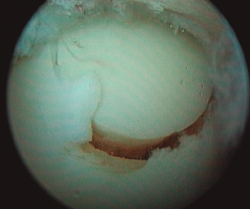
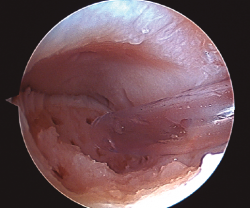
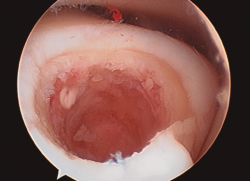
- Inicialmente procedemos a retirar el cartílago inestable, el hueso necrótico y la capa superior calcificada mediante un sinoviotomo, fresa motorizada, junto con instrumental de curetaje artroscópico (Figura 1).
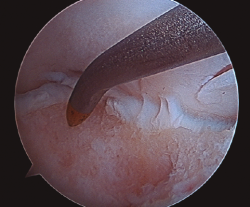
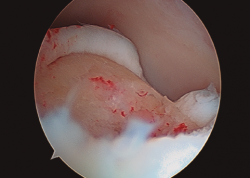
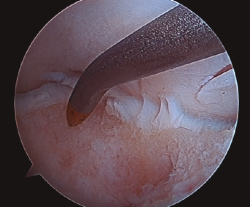
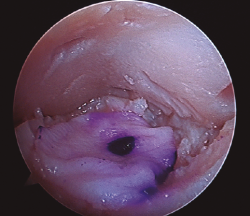
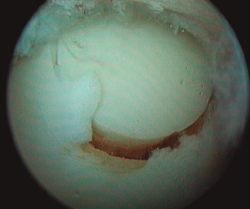
- Posteriormente, realizamos la técnica de estimulación seleccionada entre: brocado o microperforaciones o nanoperforaciones. Preferimos realizar estas últimas a perforaciones más grandes que pueden dañar el hueso subcondral u otras técnicas de brocado con agujas de Kirschner que pueden producir necrosis inducida por el efecto térmico (Figura 2). Cada “nanofractura” debe realizarse separada 3-4 mm con una profundidad de 9-10 mm y un diámetro de 1 mm.
- Procedemos a medir el defecto y a preparar la membrana en la mesa del instrumentista. Es importante tener presente que, al hidratar la membrana, esta aumentará aproximadamente un 20% su tamaño. Es crucial que los bordes de la lesión sean lo más agudos posibles y que la matriz quede contenida en el defecto. Se podrán añadir 2 matrices, si bien nos parece muy importante la correcta medición.
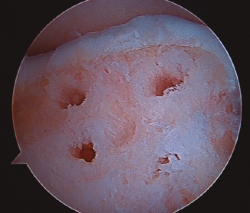
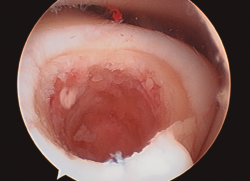
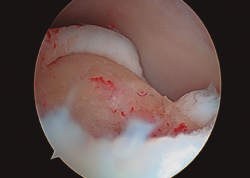
- Una vez se completa el desbridamiento de la capa mineralizada, detenemos la infusión de suero salino y procedemos al secado meticuloso de la misma mediante aspiración y empleo de gasas y torundas (Figura 3).
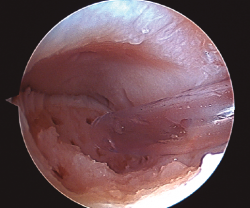
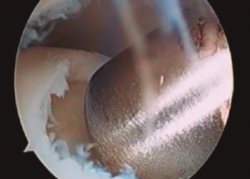
- Finalmente, procedemos a la colocación de la membrana previa fijación con Tissucol Duo® (sistema adhesivo de fibrina de 2 componentes congelado, tratado por vapor) (Figura 4) y esperaremos 10 minutos hasta comenzar la movilidad del tobillo y comprobar su estabilidad y la ausencia de pinzamiento de la misma.
Postoperatorio
Existen controversias acerca del manejo postoperatorio en pacientes sometidos a técnicas de estimulación de la médula ósea. El protocolo postoperatorio que empleamos consiste en vendaje compresivo durante 48 horas y posteriormente permitimos ejercicios de movilidad activa e hidroterapia, iniciando la carga parcial con ortesis de tipo Walker® (DonJoy, Surrey, United Kingdom) a las 2-3 semanas de la intervención. La retirada de la ortesis se realiza a las 6-8 semanas, permitiendo al paciente la práctica deportiva progresiva a las 12 semanas.
Trasplante osteocondral autólogo (Tabla 3)
Esta técnica consiste en extraer un cilindro osteocondral de una zona de no carga de la rodilla y posteriormente impactarlo en la lesión del tobillo. La técnica fue originalmente descrita por Hangody en el año 1993(19).
Indicaciones
Está indicada en lesiones mayores de 15 mm de diámetro, lesiones quísticas o en caso de fracaso de las técnicas de estimulación de la médula ósea. Profundidad mayor de 10 mm.
Ventajas
Se trata de una técnica que permite aportar un injerto osteocondral de cartílago hialino del propio paciente, evitando los riesgos de transmisión de enfermedades infecciosas(20).
Inconvenientes
Los principales inconvenientes de esta técnica estriban en su dificultad técnica y en la morbilidad de la zona donante. Esta no debe ser infravalorada; algunos autores reportan que la mitad de los pacientes presentan sintomatología en la rodilla y cambios en la RM tras OAT en el tobillo(21). Sin embargo, otros estudios refieren tasas menores de morbilidad y que la sintomatología se resuelve a los 48 meses en el 100% de los pacientes(22). En nuestra experiencia, la morbilidad en la zona donante en forma de hidrartros de repetición y gonalgia es del 8%.
Técnica quirúrgica
Debido a la perpendicularidad que exige la correcta colocación de los injertos osteocondrales y por el eje de convexidad del astrágalo, somos partidarios, al igual que otros autores, de emplear como máximo 2 cilindros y optar por un cilindro único de mayor tamaño para evitar la “decapitación” de los mismos(16).
- Colocación del paciente. En este caso, colocamos al paciente como si fuese a ser intervenido de una artroscopia convencional de rodilla con el tobillo suelto, para facilitar la extracción en la zona donante. Realizamos isquemia en la raíz del muslo.
- Artroscopia anterior de tobillo. Portal de visión anteromedial y de trabajo anterolateral para lesiones laterales y portal de visión lateral y de trabajo anteromedial para las mediales. Identificación de la lesión, medición de la misma.
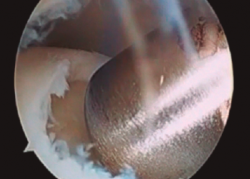
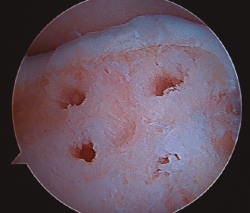
- Extracción de un cilindro osteocondral de la zona receptora de una profundidad de 15 mm y grosor dependiendo del tamaño de la lesión. Existen impactadores para compactar el hueso esponjoso subcondral (Figura 5).
- Intercambio de portales para asegurar la correcta realización del túnel (Figura 6).
- Artroscopia de rodilla empleando los portales convencionales anterolateral y anteromedial. Podemos obtener el cilindro bien de la vertiente femoral lateral o de la escotadura intercondílea. Somos partidarios de esta segunda localización por reconstruir mejor la convexidad del astrágalo.
- El instrumental extractor de la zona donante está sobredimensionado 1 mm para asegurar una correcta impactación y la estabilidad del implante (Figura 7).
- Trasplante del cilindro. Es importante que la orientación sea completamente perpendicular a la superficie articular para reconstruir perfectamente la convexidad articular y evitar la protrusión del implante.
- Tendremos especial cuidado a la hora de trasplantar el cilindro en evitar la “decapitación” del mismo (separación de la parte condral del hueso esponjoso subcondral). Para ello, no introduciremos completamente el injerto y lo haremos con los impactadores. Si quedase muy hundido, el instrumental permite su extracción.
- Una vez colocado el injerto, realizaremos movimientos de flexoextensión para confirmar que no existe pinzamiento del implante (Figura 8). Es importante realizar un buen alineamiento del cilindro con la zona receptora.
Postoperatorio
Al finalizar la intervención, se coloca una férula suropédica en posición neutra durante un periodo de 24-48 horas y, a continuación, se sustituye por un vendaje compresivo que permita comenzar a realizar ejercicios de flexoextensión activos. Posteriormente, recomendamos hidroterapia y demoramos el inicio de la carga parcial durante 4 semanas con una ortesis de tipo Walker®, que mantendremos durante un periodo de 8-10 semanas. Al paciente se le permite comenzar a realizar actividad física, natación y bicicleta a las 6 semanas y carrera continua a las 10-12 semanas.
Tablas
Tabla 1. Clasificación de las lesiones osteocondrales de la International Cartilage Repair Society (ICRS)
Figuras
Figura 2. Técnica de estimulación medular con nanofracturas. Obsérvense los bordes del curetaje y la cruentación de la capa mineralizada.
Figura 6. Empleo de impactador para la medición de la lesión y uso de la trefina de la zona donante.
Información del artículo
Cita bibliográfica
Autores
Jesús Vilá y Rico
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
Departamento de Cirugía. Universidad Complutense de Madrid. Madrid
Complejo Hospitalario Quirón Ruber. Madrid
Presidente saliente de la Revista del Pie y Tobillo
María Ángela Mellado Romero
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
Elena Vacas Sánchez
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
Complejo Hospitalario Quirónsalud Ruber Juan Bravo. Madrid
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Loren GJ, Ferkel RD. Arthroscopic assessment of occult intra-articular injury in acute ankle fractures. Arthroscopy. 2002 Apr;18(4):412-21.
-
2Savage-Elliott I, Ross KA, Smyth NA, Murawski CD, Kennedy JG. Osteochondral lesions of the talus: a current concepts review and evidence-based treatment paradigm. Foot Ankle Spec. 2014 Oct;7(5):414-22.
-
3Ronga M, Grassi FA, Montoli C, Bulgheroni P, Genovese E, Cherubino P. Treatment of deep cartilage defects of the ankle with matrix-induced autologous chondrocyte implantation (MACI). Foot Ankle Surg. 2005;11:29-33.
-
4Mankin HJ. The response of articular cartilage to mechanical injury. J Bone Joint Surg Am. 1982 Mar;64(3):460-6.
-
5Lomax A, Miller RJ, Fogg QA, Jane Madeley N, Senthil Kumar C. Quantitative assessment of the subchondral vascularity of the talar dome: a cadaveric study. Foot Ankle Surg. 2014 Mar;20(1):57-60.
-
6Elias I, Zoga AC, Morrison WB, Besser MP, Schweitzer ME, Raikin SM. Osteochondral lesions of the talus: localization and morphologic data from 424 patients using a novel anatomical grid scheme. Foot Ankle Int. 2007 Feb;28(2):154-61.
-
7Brittberg M, Peterson L. Introduction of an articular cartilage classification. ICRS Newsletter. 1998;1:5-8.
-
8Dwyer T, Martin CR, Kendra R, Sermer C, Chahal J, Ogilvie-Harris D, et al. Reliability and Validity of the Arthroscopic International Cartilage Repair Society Classification System: Correlation With Histological Assessment of Depth. Arthroscopy. 2017 Jun;33(6):1219-24.
-
9Choi WJ, Park KK, Kim BS, Lee JW. Osteochondral lesion of the talus: is there a critical defect size for poor outcome? Am J Sports Med. 2009 Oct;37(10):1974-80.
-
10Yoshimura I, Kanazawa K, Takeyama A, Angthong C, Ida T, Hagio T, et al. Arthroscopic bone marrow stimulation techniques for osteochondral lesions of the talus: prognostic factors for small lesions. Am J Sports Med. 2013 Mar;41(3):528-34.
-
11Chuckpaiwong B, Berkson EM, Theodore GH. Microfracture for osteochondral lesions of the ankle: outcome analysis and outcome predictors of 105 cases. Arthroscopy. 2008 Jan;24(1):106-12.
-
12Arroyo-Hernández M, Mellado-Romero M, Páramo-Díaz P, García-Lamas L, Vilà-Rico J. Chronic ankle instability: Arthroscopic anatomical repair. Rev Esp Cir Ortop Traumatol. 2017 Mar - Apr;61(2):104-10.
-
13Grambart ST. Arthroscopic Management of Osteochondral Lesions of the Talus. Clin Podiatr Med Surg. 2016 Oct;33(4):521-30.
-
14Kennedy JG, Murawski CD. The Treatment of Osteochondral Lesions of the Talus with Autologous Osteochondral Transplantation and Bone Marrow Aspirate Concentrate: Surgical Technique. Cartilage. 2011 Oct;2(4):327-36.
-
15Yoon HS, Park YJ, Lee M, Choi WJ, Lee JW. Osteochondral Autologous Transplantation Is Superior to Repeat Arthroscopy for the Treatment of Osteochondral Lesions of the Talus After Failed Primary Arthroscopic Treatment. Am J Sports Med. 2014 Aug;42(8):1896-903.
-
16Mellado-Romero M, Bravo-Giménez B, Martín López CM, Cano-Egea JM, Vilà y Rico J, Resines Érasun C. [Arthroscopic treatment of talus osteochondral lesions: study of 73 cases]. Rev Esp Cir Ortop Traumatol. 2013 May-Jun;57(3):224-30.
-
17Zengerink M, Struijs PAA, Tol JL, van Dijk CN. Treatment of osteochondral lesions of the talus: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2010 Feb;18(2):238-46.
-
18Ahmad J, Maltenfort M. Arthroscopic Treatment of Osteochondral Lesions of the Talus With Allograft Cartilage Matrix. Foot Ankle Int. 2017 Aug;38(8):855-62.
-
19Hangody L, Kish G, Karpati Z. Arthroscopic autogenous ostechodral mosaicplasty for the treatment of chondral lesions. Arthroscopy. 1993;9:318-21.
-
20Zengerink M, Szerb I, Hangody L, Dopirak RM, Ferkel RD, van Dijk CN. Current concepts: treatment of osteochondral ankle defects. Foot Ankle Clin. 2006 Jun;11(2):331-59, vi.
-
21Valderrabano V, Leumann A, Rasch H, Egelhof T, Hintermann B, Pagenstert G. Knee-to-Ankle Mosaicplasty for the Treatment of Osteochondral Lesions of the Ankle Joint. Am J Sports Med. 2009 Nov;37(1 Suppl):105S-111S.
-
22Hangody L, Dobos J, Baló E, Pánics G, Hangody LR, Berkes I. Clinical experiences with autologous osteochondral mosaicplasty in an athletic population: a 17-year prospective multicenter study. Am J Sports Med. 2010 Jun;38(6):1125-33.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El tobillo se suma a la serie de números monográficos
- Artroscopia de tobillo, la artroscopia del presente o de un futuro no muy lejano
- Anatomía del tobillo
- Artroscopia anterior del tobillo: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento de partes blandas del tobillo
- Pinzamiento óseo del tobillo
- Lesiones osteocondrales de tobillo: conceptos generales
- Tratamiento artroscópico de las lesiones osteocondrales de tobillo
- Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
- Artroscopia de retropié: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento posterior del tobillo: tratamiento artroscópico
- Endoscopia de los tendones Aquiles, tibial posterior y peroneos
- Microinestabilidad de tobillo tratada mediante reparación artroscópica del ligamento peroneo-astragalino anterior según técnica all-inside. A propósito de un caso
- Transferencia endoscópica del tendón del músculo flexor <em>hallucis longus</em>
- Anatomía de los ligamentos talofibular anterior y calcaneofibular
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.