Anatomía del tobillo
Ankle anatomy
Resumen:
El correcto conocimiento de la anatomía del tobillo es fundamental para la realización de técnicas quirúrgicas de cualquier tipo, pero resulta todavía más necesario en técnicas mínimamente invasivas o artroscópicas. En este capítulo se presentan aquellos aspectos anatómicos de especial relevancia en los procedimientos artroscópicos detallados en este monográfico.
Abstract:
A deep anatomical knowledge of ankle anatomy is mandatory for correct realization of surgical techniques, and specially in minimally invasive or arthroscopic techniques. In this chapter the anatomical details most relevant for the arthroscopic procedures explained in this monographic are presented.
Introducción
El tobillo es una articulación sinovial de tipo bisagra altamente congruente, en la que el astrágalo encaja perfectamente en la mortaja formada por las superficies articulares tibial y fibular. Esta conformación anatómica permite el movimiento a través de un solo eje, el eje bimaleolar, a través del cual se producen los movimientos de flexión plantar y flexión dorsal. Los valores normales del rango de movimiento son 13-33° para la flexión dorsal y 23-56° para la flexión plantar(1).
El astrágalo es un hueso tarsiano de forma irregular. El cartílago articular cubre más del 60% de su superficie y no tiene ninguna inserción muscular. Las facetas articulares de la tibia y de los 2 maléolos están presentes en las partes superior, lateral y medial del astrágalo(2). En la parte superior, la cúpula del astrágalo es convexa en su eje anteroposterior y ligeramente cóncava en el eje medio-lateral.
Durante los movimientos del tobillo se produce un cierto movimiento triplanar a nivel de la sindesmosis para adaptarse a la anchura variable de la cúpula talar, más ancha en su parte anterior. Cuando la parte anterior del astrágalo se sitúa entre los 2 maléolos (flexión dorsal), el peroné se mueve proximalmente y en rotación lateral, y distalmente y en rotación medial durante la flexión plantar. Esto proporciona estabilidad a la articulación del tobillo(3,4,5).
Como en toda articulación sinovial, la cápsula articular cubre las superficies articulares de los huesos de la articulación del tobillo. Pero a diferencia de otras articulaciones, su inserción anterior se realiza a cierta distancia de la capa cartilaginosa, unos 4 mm proximalmente en la tibia y 2,5 mm distalmente en el astrágalo(6).
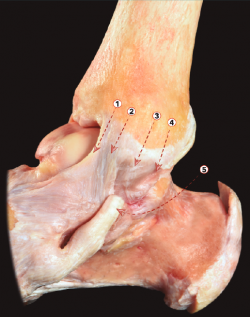
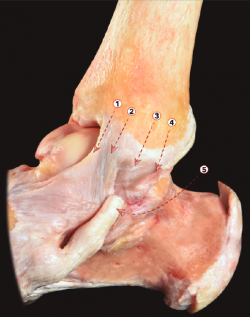
Esto tiene algunas implicaciones quirúrgicas, ya que permitirá la resección de osteofitos en la superficie anterior de la tibia o del astrágalo a través de una técnica artroscópica (Figura 1). También tiene un receso anterior, más evidente durante la flexión dorsal del tobillo, ya que la cápsula de la articulación del tobillo se tensa en la flexión plantar y se relaja en la flexión dorsal.
figura1.png
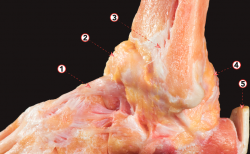
Figura 1. Visión lateral de una disección osteoarticular del tobillo, donde la cápsula anterior ha sido preservada e inyectada con aire. Esta imagen permite entender la creación de un espacio de trabajo anterior durante la artroscopia de tobillo. 1: ligamento talonavicular dorsal; 2: cápsula anterior del tobillo; 3: ligamento tibiofibular anterior; 4: cápsula posterior del tobillo; 5: tendón calcáneo.
Precisamente este detalle permite la creación de un área de trabajo durante la artroscopia de tobillo. El alto grado de congruencia de la articulación del tobillo dificulta la introducción de instrumentos en la articulación. Pero si el cirujano trabaja con el tobillo en posición dorsiflexionada, el receso de la cápsula anterior del tobillo se relaja y permite crear una área de trabajo anterior segura.
La cápsula articular posterior también tiene un receso, pero más pequeño que en su parte anterior. El ligamento intermaleolar, un ligamento intracapsular pero extrasinovial, refuerza la cápsula y la convierte en múltiples pequeños recesos que se pueden observar artroscópicamente en la cápsula articular posterior(7).
Ligamentos del tobillo
Dividimos los ligamentos del tobillo en los que unen los huesos de la pierna entre sí (ligamentos tibiofibulares o sindesmóticos) y los que unen los huesos de la pierna al esqueleto del pie (ligamentos colaterales del tobillo)(1,8).
Ligamentos tibiofibulares o sindesmóticos
La parte distal de la tibia y el peroné se articula a través de una articulación sindesmótica conocida como la sindesmosis tibiofibular. Esta articulación está estabilizada por los ligamentos tibiofibulares, que aseguran la estabilidad entre la tibia y el peroné, y resisten las fuerzas axiales, rotacionales y de traslación que intentan separar la tibia y el peroné(9). Hay 3 ligamentos sindesmóticos: el ligamento tibiofibular anterior (ATiFL), el ligamento interóseo y el ligamento tibiofibular posterior (PTiFL). En la parte central de la articulación tibia y peroné forman una cavidad rectangular/oval que se localiza distalmente al ligamento interóseo. En esta cavidad se encuentra la llamada franja sinovial y contiene tejido adiposo. Este tejido se mueve durante los movimientos del tobillo, retrayéndose proximalmente en la flexión dorsal y descendiendo hacia la articulación del tobillo en la flexión plantar(9). Después de un esguince, la franja sinovial puede causar dolor crónico en el tobillo debido a su engrosamiento, lo cual provoca un pinzamiento llamado sindesmótico.
Ligamento tibiofibular anterior
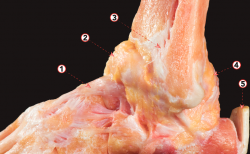
Este ligamento se origina en el tubérculo anterior de la tibia y se inserta distal y lateralmente en el borde anterior del maléolo fibular(10) (Figura 2). Su inserción fibular continúa con la inserción proximal del ligamento talofibular anterior (ATFL). Es un ligamento de aspecto multifascicular. Las ramas perforantes de la arteria peronea se encuentran entre sus fascículos.
figura2.png
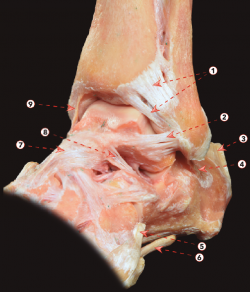
Figura 2. Visión anterolateral de una disección osteoarticular del tobillo. 1: ligamento tibiofibular anterior (y fascículo distal); 2: ligamento talofibular anterior; 3: tendón calcáneo; 4: ligamento calcaneofibular; 5: inserción del tendón del peroneo tercero; 6: tendón del peroneo largo; 7: ligamento talonavicular dorsal; 8: ligamento cervical; 9: parte anterior del ligamento deltoideo.
La porción distal del ATiFL, mal llamada ligamento de Basset, parece ser independiente del resto del ligamento, ya que está separada por un orificio lleno de tejido adiposo. Este componente cubre el ángulo formado por la tibia y el peroné, y está en contacto, de forma normal y fisiológica, con la esquina lateral del astrágalo cuando el tobillo está en posición neutra(11). Un engrosamiento del fascículo distal del ATiFL después de un traumatismo por inversión es a menudo la causa de un pinzamiento anterolateral del tejido blando y puede estar asociado con la abrasión del cartílago en el área de contacto. Sin embargo, puede ocurrir un pinzamiento de este ligamento después de un aumento de la traslación anteroposterior del astrágalo debido a una inestabilidad lateral a causa de una lesión ATFL. Por lo tanto, el estado de los ligamentos laterales debe ser evaluado artroscópicamente y la inestabilidad debe ser tratada, si es necesario(12,13).
Ligamento interóseo
Este ligamento corto puede considerarse una continuación de la membrana interósea en la parte distal de la sindesmosis.
Ligamento tibiofibular posterior
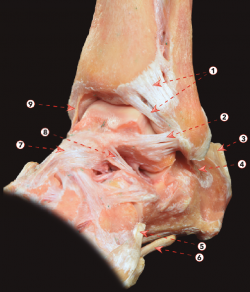
Este ligamento sindesmótico está formado por 2 componentes independientes: uno superficial y otro profundo. El superficial, al que generalmente se hace referencia con el término PTiFL, surge de la parte posterior del maléolo lateral y se inserta en el tubérculo tibial posterior (Figura 3). Este componente es el homólogo del ATiFL y es bien evidente en la endoscopia posterior del tobillo. El componente profundo también se conoce como ligamento transverso. Se origina por encima de la fosa digital del maléolo lateral y se inserta en el borde posterior de la superficie articular tibial(14). El ligamento transverso se comporta como un verdadero labrum, ya que se expande y profundiza la superficie articular tibial, proporcionando estabilidad articular e impidiendo la traducción del astrágalo posterior(8,15).
figura3.png
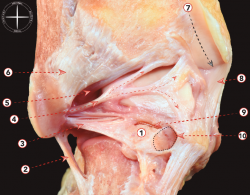
Figura 3. Visión posterior de una disección osteoarticular del tobillo y articulación subtalar. 1: os trigonum; 2: ligamento calcaneofibular; 3: ligamento talofibular posterior; 4: ligamento intermaleolar; 5: componente profundo del ligamento tibiofibular posterior (ligamento transverso); 6: componente superficial del ligamento tibiofibular posterior; 7: surco para el tendón del tibial posterior; 8: parte posterior del ligamento deltoideo; 9: ruptura de la sincondrosis entre un os trigonum y el cuerpo del astrágalo; 10: túnel osteofibroso para el flexor largo del primer dedo.
Ligamento intermaleolar
El ligamento intermaleolar se extiende oblicuamente desde el maléolo lateral hasta el maléolo medial. Medialmente, se inserta ampliamente desde el borde lateral del surco maleolar medial, en el borde distal posterior de la tibia, en la vaina del flexor hallucis longus y en el proceso medial posterior del astrágalo hasta la cápsula articular(16) (Figura 3). Se sitúa entre el componente profundo del PTiFL (ligamento transverso) y el ligamento talofibular posterior (PTFL). Durante los movimientos del tobillo se tensa en la flexión dorsal y se relaja en la flexión plantar. Este ligamento puede convertirse en la causa de desórdenes en ambos tipos de movimiento: un traumatismo por flexión dorsal forzada puede causar lesión o ruptura de este ligamento; por el contrario, durante la flexión plantar puede estar involucrado en el pinzamiento de los tejidos blandos causado por el atrapamiento entre la tibia y el astrágalo.
Ligamentos que unen los huesos de la pierna con el esqueleto del pie
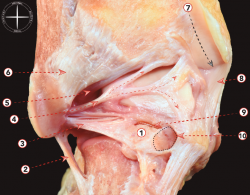
Este grupo de ligamentos que estabilizan las articulaciones tibiotalar y subtalar puede dividirse en complejo colateral lateral y complejo colateral medial (Figura 4).
figura4.png
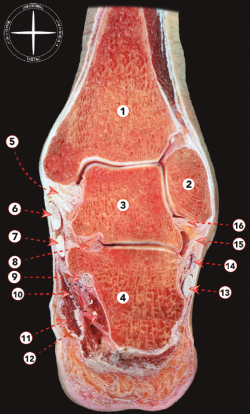
Figura 4. Sección frontal de tobillo y articulación subtalar. 1: tibia; 2: maléolo fibular; 3: astrágalo; 4: calcáneo; 5: ligamento colateral medial; 6: tendón del tibial posterior; 7: tendón del flexor largo de los dedos; 8: ligamento talocalcáneo interóseo; 9: flexor largo del dedo gordo; 10: paquete neurovascular tibial posterior; 11: músculo abductor del dedo gordo; 12: músculo cuadrado plantar; 13: tendón del peroneo largo; 14: tendón del peroneo corto; 15: ligamento calcaneofibular; 16: ligamento talofibular posterior.
Ligamento colateral lateral
El ligamento colateral lateral (LCL) es la estructura ligamentosa más comúnmente lesionada del miembro inferior, debido a que se ve involucrado en la entorsis más habitual del tobillo, la entorsis en inversión(17). Consiste en el ATFL, el ligamento calcáneo-fibular (CFL) y el PTFL. Cuando el pie está en posición neutral, ATFL y CFL forman un ángulo de 105° en el plano sagital y un ángulo de 90-100° en el plano frontal(5,8,18). Estos ligamentos no son completamente independientes, ya que algunas fibras forman un arco entre la CFL y la parte inferior del ATFL(1,19). Su tensión cambia durante la flexión y la extensión: el fascículo inferior del ATFL y el CFL mantienen la tensión en flexión y extensión gracias a las fibras de conexión observadas entre ellos, mientras que durante la flexión plantar, el fascículo superior del ATFL se vuelve tenso, y durante la flexión dorsal se relaja(1). Además, el fascículo superior del ATFL es intraarticular, a diferencia de su fascículo inferior y el CFL(20).
Ligamento talofibular anterior
La ATFL es el componente anterior del LCL y es el primer ligamento que se lesiona en un esguince de tobillo por inversión. Controla la traslación anterior del astrágalo. Es un ligamento plano y cuadrilátero, en estrecho contacto con la cápsula articular. Se han descrito varias variaciones anatómicas de este ligamento, que van desde un solo fascículo hasta 3 fascículos (Figura 2). Parece ser que la disposición en doble fascículo es la más común(21). Entre estos 2 fascículos hay ramas de la arteria peronea(22). La inserción en el maléolo lateral se encuentra a unos 10 mm proximal a la punta del maléolo, justo distal a la inserción del ligamento tibiofibular inferior, ya que la punta del maléolo fibular está libre de inserciones ligamentosas. Su dirección varía según la posición del pie. Cuando el pie está en posición neutra, es casi horizontal con respecto al tobillo, mientras que en la flexión plantar su eje es paralelo al eje de la pierna(23). En esta última posición, el ligamento sufre una tensión y es vulnerable a las lesiones, especialmente cuando el pie está invertido(24,25,26,27). Las lesiones del ATFL suelen ocurrir en su inserción fibular, lo que puede explicarse por sus características histológicas: en el punto en el que el ligamento se inserta en la parte lateral del astrágalo existe un fibrocartílago que parece disipar la tensión fuera de la entesis talar y, por consiguiente, pone más tensión en la inserción fibular del ATFL, sobre todo en una posición plantar flexionada e invertida del pie(23).
Ligamento calcáneo-fibular
El CFL es un ligamento cordonal que va desde la parte anterior de la punta del maléolo hacia el calcáneo (Figura 2). Es el segundo ligamento más comúnmente lesionado del tobillo. Mide unos 2 cm de largo y su diámetro es de unos 6-8 mm(13). Está cubierto y en estrecho contacto con los tendones peroneos y su vaina. Atraviesa las articulaciones tibiotalar y subtalar, estabilizando ambas.
El CFL se vuelve horizontal durante la flexión plantar y vertical en la flexión dorsal, permaneciendo tenso a lo largo de todo su arco de movimiento(1). Es la posición varo-varo del tobillo la que cambia considerablemente su tensión: el ligamento se relaja en la posición valgo y se tensa en la posición varo. De acuerdo con las últimas publicaciones, forma junto al fascículo inferior del ATFL el complejo ligamentoso fibulotalocalcáneo lateral, un estabilizador isómetrico de la parte lateral del tobillo(19).
Una lesión aislada de CFL es rara. Su lesión junto con el ATFL suele producirse en entorsis por inversión y se observa aproximadamente en el 20% de los traumatismos(24).
Ligamento talofibular posterior
Es el componente posterior del LCL. El PTFL se origina en la fosa maleolar de la parte posterior medial del maléolo lateral y discurre horizontalmente hasta insertarse a lo largo de toda la superficie posterior y lateral del astrágalo (Figura 3). Debido a su morfología multifascicular, tiene una forma triangular con fibras que se insertan también en la cola o proceso posterolateral del astrágalo, u os trigonum cuando está presente.
Ligamento colateral medial (LCM)
El colateral medial o ligamento deltoideo es un ligamento multifascicular que va desde el maléolo medial hasta el astrágalo, el calcáneo y el hueso navicular (Figura 5). Atraviesa la articulación tibiotalar y la articulación subtalar, estabilizando ambas, restringiendo la inclinación del valgo, la rotación externa y la traslación anterior del astrágalo.
La división entre los fascículos del LCM es confusa y de alguna manera artificial, ya que los diferentes fascículos son difíciles de separar(13). A pesar de cierta confusión, todos los autores coinciden en que existen 2 capas, una superficial y otra profunda(8,28,29). En la capa superficial está presente un fascículo tibionavicular, un fascículo tibiocalcáneo (dirigido hacia el sustentaculum tali) y un fascículo tibiotalar superficial posterior. En la capa profunda se encuentran 2 fascículos, un fascículo anterior profundo y un fascículo tibiotalar posterior(8,29,30,31).
Figuras
Figura 1. Visión lateral de una disección osteoarticular del tobillo, donde la cápsula anterior ha sido preservada e inyectada con aire. Esta imagen permite entender la creación de un espacio de trabajo anterior durante la artroscopia de tobillo. 1: ligamento talonavicular dorsal; 2: cápsula anterior del tobillo; 3: ligamento tibiofibular anterior; 4: cápsula posterior del tobillo; 5: tendón calcáneo.
Figura 2. Visión anterolateral de una disección osteoarticular del tobillo. 1: ligamento tibiofibular anterior (y fascículo distal); 2: ligamento talofibular anterior; 3: tendón calcáneo; 4: ligamento calcaneofibular; 5: inserción del tendón del peroneo tercero; 6: tendón del peroneo largo; 7: ligamento talonavicular dorsal; 8: ligamento cervical; 9: parte anterior del ligamento deltoideo.
Figura 3. Visión posterior de una disección osteoarticular del tobillo y articulación subtalar. 1: os trigonum; 2: ligamento calcaneofibular; 3: ligamento talofibular posterior; 4: ligamento intermaleolar; 5: componente profundo del ligamento tibiofibular posterior (ligamento transverso); 6: componente superficial del ligamento tibiofibular posterior; 7: surco para el tendón del tibial posterior; 8: parte posterior del ligamento deltoideo; 9: ruptura de la sincondrosis entre un os trigonum y el cuerpo del astrágalo; 10: túnel osteofibroso para el flexor largo del primer dedo.
Figura 4. Sección frontal de tobillo y articulación subtalar. 1: tibia; 2: maléolo fibular; 3: astrágalo; 4: calcáneo; 5: ligamento colateral medial; 6: tendón del tibial posterior; 7: tendón del flexor largo de los dedos; 8: ligamento talocalcáneo interóseo; 9: flexor largo del dedo gordo; 10: paquete neurovascular tibial posterior; 11: músculo abductor del dedo gordo; 12: músculo cuadrado plantar; 13: tendón del peroneo largo; 14: tendón del peroneo corto; 15: ligamento calcaneofibular; 16: ligamento talofibular posterior.
Información del artículo
Cita bibliográfica
Autores
Miquel Dalmau Pastor
Unidad de Anatomía Humana. Departamento de Patología y Terapéutica Experimental. Facultad de Medicina. Universidad de Barcelona
GRECMIP-MIFAS (Groupe de Recherche et d’Etude en Chirurgie Mini-Invasive du Pied Minimally Invasive Foot and Ankle Society). Merignac, Francia
Francesc Malagelada
Unidad de Anatomía Humana. Departamento de Patología y Terapéutica Experimental. Facultad de Medicina. Universidad de Barcelona
Department of Trauma and Orthopaedic Surgery. Royal London Hospital. Barts Health NHS Trust. London, United Kingdom
Matteo Guelfi
Unidad de Pie y Tobillo. Clinica Montallegro. Genova, Italia.
Unidad de Anatomía Humana y Embriología. Departamento de Ciencias Morfológicas. Universitat Autònoma de Barcelona
Department of Orthopaedic Surgery “Gruppo Policlinico di Monza”. Clinica Salus. Alessandria, Italy
Jordi Vega
Servicio de Cirugía Ortopédica y Traumatología. Clínica Tres Torres. Barcelona
Laboratorio de Anatomía Artroscópica y Quirúrgica. Departamento de Patología y Terapéutica Experimental (Unidad de Anatomía Humana). Universitat de Barcelona. Barcelona
Unidad de Cirugía del Pie y Tobillo. Hospital Quirón Barcelona. Barcelona
Foot and Ankle Unit. Etzelclinic. Pfäffikon, Swchyz. Suiza
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Golanó P, Dalmau-Pastor M, Vega J, Batista JP. Anatomy of the Ankle. En: d’Hooghe P, Kerkhoffs G (eds.). The Ankle in Football, Sports and Traumatology. Heidelberg: Springer; 2014. pp. 1-24.
-
2Martín Oliva X, Ríos JM, Guelfi M. Arthroscopy of Subtalar Joint. En: Randelli P, Dejour D, van Dijk CN, Denti M, Seil R (eds.). Arthroscopy: Basic to Advanced. Heidelberg: Springer; 2016. pp. 1079-87.
-
3Kapanji IA. Cuadernos de fisiología articular. Cuaderno III. Barcelona: Masson; 1982.
-
4Michelson JD, Helgemo SL Jr. Kinematics of the axially loaded ankle. Foot Ankle Int. 1995;16:577-82.
-
5Espinosa N, Smerek JP, Myerson MS. Acute and Chronic Syndesmosis Injuries: Pathomechanisms, Diagnosis and Management. Foot Ankle Clin. 2006;11:639-57.
-
6Tol JL, Van Dijk CN. Etiology of the anterior ankle impingement syndrome: a descriptive anatomical study. Foot Ankle Int. 2004;25:382-6.
-
7Golanó P, Vega J, Pérez-Carro L, Götzens V. Ankle Anatomy for the Arthroscopist. Part I: The Portals. Foot Ankle Clin. 2006 Jun;11(2):253-73.
-
8Sarrafian SK. Anatomy of the foot and ankle. Descriptive, topographic, functional. 2nd ed. Philadelphia: Lippincott; 1993. pp. 159-217.
-
9Van Dijk CN. Ankle Arthroscopy. Heidelberg: Springer; 2014.
-
10Van den Bekerom MPJ, Raven EEJ. The distal fascicle of the anterior inferior tibiofibular ligament as a cause of tibiotalar impingement syndrome: a current concepts review. Knee Surg Sports Traumatol Arthosc. 2007;15:465-71.
-
11Dalmau-Pastor M, Malagelada F, Kerkhoffs GMMJ, Karlsson J, Manzanares MC, Vega J. The anterior tibiofibular ligament has a constant distal fascicle that contacts the anterolateral part of the talus. Knee Surg Sports Traumatol Arthrosc. 2018 Aug 29. [Epub ahead of print].
-
12Vega J, Peña F, Golanó P. Minor or occult ankle instability as a cause of anterolateral pain after ankle sprain. Knee Surg Sports Traumatol Arthrosc. 2016;24:1116-24.
-
13Golanó P, Vega J, de Leeuw PAJ, Malagelada F, Manzanares MC, Götzens V, van Dijk CN. Anatomy of the ankle ligaments: a pictorial essay. Knee Surg Sports Traumatol Arthrosc. 2010;18(5):557-69.
-
14Golanó P, Mariani PP, Rodríguez-Niedenfuhr M. Arthroscopic anatomy of the posterior ankle ligaments. Arthroscopy. 2002;18(4):353-8.
-
15Taylor DC, Englehardt DL, Bassett FH. Syndesmosis sprains of the ankle: the influence of heterotopic ossification. Am J Sport Med. 1992;20(2):146-50.
-
16Oh CS, Won HS, Hur MS, Chung IH, Kim S, Suh JS, Sung KS. Anatomic variations and MRI of intermalleolar ligament. AJR Am J Roentgenol. 2006 Apr;186(4):943-7.
-
17Van Dijk CN. On diagnostic strategies in patient with severe ankle sprain. Thesis, University of Amsterdam, The Netherlands; 1994.
-
18Burks RT, Morgan J. Anatomy of the lateral ankle ligaments. Am J Sport Med. 1994;22(1):72-7.
-
19Vega J, Malagelada F, Manzanares MC, Dalmau M. The lateral fibulotalocalcaneal ligament complex: An ankle stabilizing isometric structure. Knee Surg Sports Traumatol Arthrosc. 2020;28(1):8-17.
-
20Dalmau M, Malagelada F, Kerkhoffs G, Karlsson J,Guelfi M, Vega J. Redefining anterior ankle arthroscopic anatomy: Medial and lateral ankle colateral ligaments are visible through dorsiflexion and non-distraction anterior ankle arthroscopy. Knee Surg Sports Traumatol Arthrosc. 2020;28(1):18-23.
-
21Milner CE, Soames RW. Anatomical variations of the anterior talofibular ligament of the human ankle joint. J Anat. 1997;191:457-8.
-
22McKeon KE, Wright RW, Johnson JE, McCormick JJ, Klein SE. Vascular anatomy of the tibiofibular syndesmosis. J Bone Joint Surg. 2012;94:931-8.
-
23Kumai T, Takakura Y, Rufai A, Milz S, Benjamin M. The functional anatomy of the human anterior talofibular ligament in relation to ankle sprains. J Anat. 2002;200:457-65.
-
24Broström L. Sprained ankles. VI. Surgical treatment of “chronic” ligament ruptures. Acta Chir Scand. 1966;132:551-65.
-
25Colville MR, Marder RA, Boyle JJ, Zarins B. Strain measurement in lateral ankle ligaments. Am J Sports Med. 1990;18:196-200.
-
26Kannus P, Renström P. Current concepts review. Treatment for acute tears of the lateral ligaments of the ankle. Operation, cast, or early controlled mobilization. J Bone Joint Surg. 1991;73A:305-12.
-
27Marder RA. Current methods for the evaluation of the ankle ligament injuries. J Bone Joint Surg. 1994;76A:1103-11.
-
28Boss AP, Hintermann B. Anatomical study of the medial ankle ligament complex. Foot Ankle Int. 2002;23:547-53.
-
29Milner CE, Soames RW. Anatomy of the collateral ligaments of the human ankle joint. Foot Ankle Int. 1998;19:757-60.
-
30Cromeens BP, Kirchhoff C, Patterson RM, Motley T, Stewart D, Fisher C, Reeves RE. An Attachment-Based Description of the Medial Collateral and Spring Ligament Complexes. Foot Ankle Int. 2015;36:710-21.
-
31Rein S, Hagert E, Schneiders W, Fieguth A, Zwipp H. Histological Analysis of the Structural Composition of Ankle Ligaments. Foot Ankle Int. 2015;36:211-24.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El tobillo se suma a la serie de números monográficos
- Artroscopia de tobillo, la artroscopia del presente o de un futuro no muy lejano
- Anatomía del tobillo
- Artroscopia anterior del tobillo: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento de partes blandas del tobillo
- Pinzamiento óseo del tobillo
- Lesiones osteocondrales de tobillo: conceptos generales
- Tratamiento artroscópico de las lesiones osteocondrales de tobillo
- Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
- Artroscopia de retropié: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento posterior del tobillo: tratamiento artroscópico
- Endoscopia de los tendones Aquiles, tibial posterior y peroneos
- Microinestabilidad de tobillo tratada mediante reparación artroscópica del ligamento peroneo-astragalino anterior según técnica all-inside. A propósito de un caso
- Transferencia endoscópica del tendón del músculo flexor <em>hallucis longus</em>
- Anatomía de los ligamentos talofibular anterior y calcaneofibular
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.