Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
Ankle instability: etiology, semiology and new concepts
Resumen:
Se describen los principales conceptos en torno al diagnóstico y el tratamiento de las lesiones ligamentosas de tobillo, haciendo hincapié en los aspectos más controvertidos del riesgo de evolución hacia la cronicidad. También se describen 2 novedosos e importantes conceptos relacionados con la inestabilidad de tobillo: la microinestabilidad y la inestabilidad rotatoria. Se describen estos procesos, su sustrato anatómico, su forma de presentación y su diagnóstico. También se incluye un apartado de consejos y trucos útiles para hacer más eficientes el diagnóstico y el tratamiento. Con el desarrollo de la artroscopia de tobillo, actualmente es posible el diagnóstico y el tratamiento de esta patología de reciente descripción.
Abstract:
The main concepts around the diagnosis and treatment of ligament ankle injuries are described, emphasizing the most controversial aspects of the risk of progression towards chronicity. They also describe 2 new and important concepts related to ankle instability: micro-instability and rotational instability syndromes. Both syndromes, their anatomical substrate, their presentation and diagnosis are described. Also included is a section of useful tips and tricks to make diagnosis and treatment more efficient. With the development of ankle arthroscopy, the diagnosis and treatment of this recently described pathology is currently possible.
Etología y semiología de las lesiones ligamentosas de tobillo
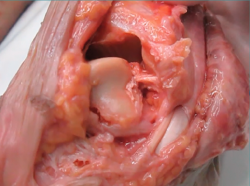
La inestabilidad de tobillo se puede definir como la incapacidad para mantener la relación normal entre los huesos que conforman esta articulación. Por lo general, se aborda en un entorno de cronicidad y suele afectar al lado externo. Esta inestabilidad lateral crónica del tobillo (ILCT) está estrechamente relacionada con los traumatismos de supinación del tobillo ("esguince de tobillo"). Este tipo de lesión es, como es popularmente sabido, extremadamente frecuente y ello es la causa de que su prevalencia sea también relativamente alta(1,2,3,4). Así, se estima que, en el mundo, se producen 10.000 esguinces de tobillo cada día. Incluso, se han reportado hasta 23.000 esguinces al día en la población del Reino Unido(5,6,7). La mayoría de estos esguinces (alrededor del 80%) involucran al complejo de los ligamentos laterales, principalmente los ligamentos peroneo-astragalino anterior (LPAA) y peroneo-calcáneo (LPC)(8). La extensión de la lesión dependerá de la intensidad de la energía generada por el traumatismo, así como de la extensión de las lesiones asociadas (Figura 1), que incluyen la cápsula(9), el cartílago(10,11,12), los tendones peroneos(13) y otros ligamentos como la sindesmosis(14).
Un tobillo sano que sufre un esguince agudo de carácter grave está en riesgo de desarrollar ILCT. El reto diagnóstico lo constituye la capacidad de identificar a los pacientes que, tras sufrir un esguince, tienen riesgo de evolucionar hacia un cuadro doloroso de ILCT. Así, los sistemas de clasificación de los esguinces agudos habitualmente usados son controvertidos y carecen de valor pronóstico comprobado. Estas clasificaciones son de 2 tipos: clasificaciones de carácter clínico y/o anatómico(15). Las de tipo clínico establecen, clásicamente, 3 grados. Las lesiones de tipo o grado I son las más leves, presentan una hinchazón mínima y un patrón de marcha casi normal. En el tipo III, el más grave, hay deterioro de la marcha, hinchazón grave y/o equimosis y dolor importante. En los esguinces de tipo II, los pacientes presentan dolor y signos inflamatorios de carácter moderado.
También las clasificaciones anatómicas suelen distinguir 3 grados de importancia, lo que contribuye a que haya una mayor confusión con las clasificaciones clínicas. Entre las clasificaciones anatómicas, algunas definen un tipo I como una rotura completa del LPAA, un tipo II como una rotura combinada doble del LPAA y del LPC, y un tipo III como una rotura combinada triple del LPAA, el LPC y el ligamento peroneo-astragalino posterior. Hay algunas otras clasificaciones anatómicas que definen una distensión de ligamento como tipo I, desgarro parcial como tipo II y desgarro completo (del LPAA u otros) como tipo III(16,17,18).
El factor pronóstico más significativo lo constituye la rotura completa del LPAA, lo que por definición es un esguince de tobillo de tipo grave(19). La literatura al respecto nos indica que entre un 30 y un 40% de los pacientes que lo han sufrido pueden desarrollar un ILCT (dolor y/o inestabilidad). En el resto, el pronóstico es más benigno(4,20,21).
Todavía existe controversia sobre el "mejor" método para identificar un esguince de tobillo severo. Ha variado a lo largo del tiempo entre la artrografía, el examen físico retrasado, las radiografías de estrés manual, la radiografía de estrés con el uso de algún tipo de artrómetro, la resonancia magnética (RM), la ecografía por estrés e incluso la RM por estrés(22,23,24,25,26). Desafortunadamente, la alta incidencia de esguinces agudos hace imposible el uso universal de modalidades de imagen complementarias costosas, por lo que la modalidad más factible es el "examen físico retrasado" de todos los esguinces considerados clínicamente como moderados y/o graves.
El examen clínico de la inestabilidad del tobillo (aguda o crónica) se basa en 2 pruebas: el cajón anterior y el varo forzado. Hay un extenso debate en la literatura científica sobre diversos detalles de la prueba del cajón anterior de tobillo. La mayor parte de los artículos de revisión señalan su gran variabilidad(8,20). Por ello, se considera de valor diagnóstico limitado, como también su reproducción radiográfica(6,10,27).
De forma reciente se ha descrito una "variante" de la prueba del cajón anterior, sería la denominada "prueba de cajón anterolateral". Se basa en la percepción de la integridad del ligamento deltoideo medial, cuya integridad en una prueba negativa bloquearía la traslación anterior del astrágalo(28). En los casos positivos(29), se percibe una sensación de doble laxitud en comparación con el cajón anterior "clásico"(30,31). Actualmente, se describen nuevas pruebas sobre el valor de la inestabilidad rotatoria, que, por sí misma, es proporcional a las rupturas simples del LPAA y dobles, del LPAA y el LPC (se aconseja revisar más adelante el apartado correspondiente de inestabilidad rotatoria).
Para explorar la insuficiencia del ligamento lateral del tobillo (aguda o crónica), el paciente se halla posicionado en decúbito supino con la pierna a explorar en situación colgante. Realizamos varias flexoextensiones de cadera y rodilla para relajar la extremidad y seguidamente realizamos la prueba de resalte: mantenemos la tibia distal con una mano y sujetamos el talón del tobillo a explorar con la otra; el pulgar de esta mano nos permitirá valorar la distracción articular producida por la fuerza de supinación aplicada y resultante de la insuficiencia de un LPAA lesionado. La fuerza de supinación aplicada por la mano izquierda del examinador causa un hueco donde debe estar el LPAA. De forma análoga, se provoca un cajón anterolateral con la diferencia de que la prueba de resalte requiere de una fuerza mucho más pequeña (Figura 2).
figura2.png
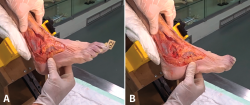
Figura 2. Ejemplo de la prueba de resalte en un modelo anatómico de tobillo derecho después de seccionar el ligamento peroneo-astragalino anterior (LPAA). El examinador sostiene el pie con la mano derecha y realiza una rotación interna. Debido al hecho de que este vector es exactamente el controlado por el LPAA, esta prueba es muy sensible incluso cuando se sostiene el pie con solo dos dedos.
En cuanto a la prueba de varo forzado, como en el caso del cajón anterior, su gran variabilidad limita su utilidad. Así, el valor definido como normal puede variar entre 0 y 23 grados en los casos agudos(32); en los crónicos, puede oscilar entre 15 y 32(33). Tiene, sin embargo, la ventaja teórica de ser posible su medición en radiografía anteroposterior.
Aunque el pronóstico de un esguince grave de tobillo es incierto, hay algunas pruebas de que una inestabilidad no tratada puede evolucionar hacia la artrosis(34).
Opciones de tratamiento
Han sido probadas prácticamente todas las posibles opciones de tratamiento de los esguinces severos de tobillo, variando desde la inmovilización escayolada hasta la cirugía.
El tratamiento estándar de oro para el esguince de tobillo severo fue definido por primera vez por Broström. En un extenso estudio desarrollado en 1966, concluyó que los tobillos intervenidos presentaban menor propensión a la inestabilidad crónica (incluso medida objetivamente), pero los pacientes a los que se practicaba un "tratamiento funcional" referían una menor incidencia de sintomatología residual (solo el 22%). En otras palabras, el tratamiento quirúrgico aborda eficazmente la lesión, pero la morbilidad quirúrgica observada hace de ella una opción secundaria(35).
El concepto de tratamiento funcional, que es diferente de "sin tratamiento", facilita la movilización temprana de la articulación mientras se protege la curación ligamentosa con algún tipo de contención externa. Kemler realizó una revisión sistemática comparativa sobre 8 estudios que cumplían todos los criterios de inclusión y que empleaban diferentes aparatos ortopédicos u otros tipos de tratamiento funcional. No se demostraba evidencia en relación con la posible superioridad de unos elementos de refuerzo sobre otros tras evaluar el dolor, la inestabilidad, el ausentismo laboral o el retorno deportivo, aunque 6 de los estudios analizados reportaban un absentismo laboral más corto y otros 3 estudios reflejaban un retorno deportivo anterior tras el empleo de ortesis de refuerzo externo(28).
Hao (2011) realizó un metaanálisis sobre estudios prospectivos comparando el tratamiento quirúrgico frente al funcional. Se reclutaban un total de 1.268 pacientes: 580 operados y 688 con tratamiento funcional. Los resultados mostraban que la estabilidad del tobillo en el grupo de tratamiento quirúrgico fue mejor con un rango objetivo de 0,72 (que oscila entre 0,52 y 0,99) frente al tratamiento funcional. A pesar de esta evidencia, la morbilidad quirúrgica demostrada hace que el tratamiento estándar de oro de un esguince agudo de tobillo siga siendo el "tratamiento funcional"(29).
A pesar de la gran frecuencia de los esguinces de tobillo, siguen existiendo más dudas que certezas en torno a su consideración y tratamiento, especialmente porque suelen tener una evolución benigna. La principal incógnita se produce para identificar los casos susceptibles de transformarse en procesos crónicos. La existencia de un esguince anterior es el único factor pronóstico que está claramente relacionado con esta tendencia de evolución hacia la cronicidad. También la gravedad del esguince influye de forma importante en el pronóstico y, así, la ruptura aguda completa será más propensa a desarrollar inestabilidad crónica que los casos más leves. La mejor prueba diagnóstica para identificar esta situación es el cajón anterolateral, como se ha señalado previamente.
El de tipo funcional se ha definido como el "estándar de oro" para el tratamiento del esguince agudo de tobillo, pero el advenimiento de las técnicas artroscópicas, de menor morbilidad contrastada frente a la cirugía abierta, podría llegar a modificar esta tendencia actual.
Nuevos conceptos en inestabilidad de tobillo
Recientemente se han desarrollado 2 novedosos e importantes conceptos relacionados con la inestabilidad de tobillo: la microinestabilidad y la inestabilidad rotatoria.
Microinestabilidad de tobillo
Constituye un concepto emergente que podría ser una de las causas de dolor y discapacidad después de un esguince de tobillo. Realmente, se trataría de un grado menor de inestabilidad mecánica, cuyo sustrato patológico sería un desgarro parcial del fascículo superior del LPAA como resultado de un esguince de tobillo(36,37). El fascículo superior del LPAA se lesiona habitualmente como consecuencia de un esguince de tobillo y, por lo general, su lesión suele ser aislada. Al no producirse una completa cicatrización de este, el resultado es una pequeña insuficiencia que puede traducirse en una sutil, pero anómala, traslación anterior del astrágalo combinada con una leve rotación interna. Como cualquier otro tipo de inestabilidad mecánica, la microinestabilidad puede causar un síndrome de pinzamiento anterior, una lesión condral u osteocondral o alguna otra patología intraarticular(38,39).
La microinestabilidad del tobillo es un cuadro clínicamente mal definido. La falta de pruebas de exploración con especificidad demostrada contribuye a difuminar el diagnóstico. Además, aunque se puede observar un desgarro parcial del LPAA en la mayoría de los pacientes después de sufrir un esguince de tobillo, no todos desarrollan un cuadro de microinestabilidad sintomática. Cuando los pacientes se vuelven sintomáticos, describen una sensación subjetiva de inestabilidad, presentan episodios recurrentes de esguince, dolor anterolateral crónico o una combinación de estos síntomas.
La presencia de molestias en la zona anterolateral o perimaleolar del tobillo constituye un escenario frecuente después de sufrir un esguince por mecanismo de inversión(40). La secuencia a largo plazo de estos esguinces puede ser el desarrollo de un cuadro de pinzamiento de partes blandas o de una inestabilidad mecánica(41,42,43); más recientemente, también de una microinestabilidad(36,37,38).
El diagnóstico de los cuadros de microinestabilidad de tobillo se basa principalmente en la realización de una historia completa del paciente y en el examen clínico para descartar la presencia de signos de inestabilidad tradicional. La presencia de dolor en la zona anterolateral del tobillo, sensación de inestabilidad o una combinación de ambos junto con un historial de esguinces de inversión nos puede alertar de la probable presencia de un proceso de microinestabilidad (Tabla 1). Por otro lado, la presencia bien de síndromes de pinzamiento –tejido blando patológico u osteofitos–, lesiones que afectan al cartílago astragalino, lesiones del ligamento deltoides o bien una combinación de todos ellos, junto con antecedentes de esguinces de inversión de tobillo, también nos debe alertar de la probable presencia de una microinestabilidad de tobillo.
La evaluación radiográfica de estrés no es de gran utilidad, ya que no muestra signos de inestabilidad en estos casos. Tampoco los estudios de RM convencional son de gran utilidad, aunque sí pueden mostrar signos indirectos y permiten evaluar lesiones concomitantes. Si hay una fuerte sospecha de microinestabilidad del tobillo y la RM no muestra ninguna lesión en los ligamentos o signos de inestabilidad del tobillo, estará indicada la realización de una artro-RM (Tabla 2). Sin embargo, cuando la sospecha sea alta y las pruebas de imagen no sean concluyentes, estará indicada la realización de una evaluación artroscópica (Tabla 3).
Como en otras articulaciones, en el caso del tobillo, la microinestabilidad debe tratarse también inicialmente con medidas conservadoras, incluyendo rehabilitación con ejercicios de fortalecimiento y propiocepción. El tratamiento quirúrgico estará indicado después del fracaso de un mínimo de 3 meses de tratamiento conservador.
El tratamiento quirúrgico de la microinestabilidad del tobillo debe centrarse en abordar la etiología subyacente (la lesión del fascículo superior del LPAA) y la posible patología intraarticular (lesión condral u osteocondral, osteofitos, pinzamiento de partes blandas, desgarro del ligamento deltoides anterior, etc.) y/o de carácter extraarticular concomitantes (subluxación o rotura de los tendones peroneos, síndrome de pinzamiento posterior, etc.). En el caso de estar presente, esta patología asociada debe tratarse en primer lugar. Por último, se aborda la rotura del LPAA, siendo la técnica preferida la de su reparación anatómica bajo visualización artroscópica "todo dentro"(39,44,45).
Inestabilidad rotatoria de tobillo
La inestabilidad rotatoria de tobillo se define como el aumento anormal de la rotación del astrágalo dentro de la mortaja tibioperonea. Un déficit crónico del ligamento colateral lateral se traduce en una excesiva y continuada rotación interna y traslación anterior del astrágalo(46). Esta mecánica anómala termina por producir, en algunos casos, una lesión en el componente más anterior del ligamento deltoides(47,48,49,50). Esta lesión del ligamento deltoides ha sido descrita como un "desgarro en libro abierto", quedando separado de su huella de inserción en el maléolo medial, pero manteniendo su inserción más proximal(51). Debido a que el ligamento deltoideo proporciona estabilidad en la rotación externa(52,53,54), estos tobillos con deficiencia de ligamento colateral lateral y una lesión secundaria del ligamento deltoideo tendrán una inestabilidad rotatoria tanto para la rotación interna como para la externa por la lesión de los elementos que restringen estos movimientos(38,51).
La inestabilidad rotatoria es difícil de evaluar clínicamente, ya que únicamente el 23% de los pacientes que padecen la misma presentan sintomatología medial(51). Estos síntomas mediales pueden variar desde una simple molestia hasta dolor franco. Sin embargo, la presencia de síntomas laterales (dolor, malestar o sensación de inestabilidad) es mucho más constante.
Algunos de estos pacientes con lesión concomitante del ligamento deltoideo pueden referir sintomatología medial después de haberles practicado una reparación o reconstrucción aislada del ligamento lateral.
Dado que no hay descrita ninguna prueba clínica específica para diagnosticar la inestabilidad del tobillo rotacional, las pruebas de imagen son imprescindibles para detectar estas lesiones del ligamento deltoideo en pacientes con inestabilidad rotatoria crónica de tobillo.
La presencia de una lesión del deltoideo del tipo descrito como "en libro abierto" asociada a una inestabilidad crónica del tobillo lateral es indicativa de que nos encontramos con un caso de inestabilidad rotatoria. Aunque la RM puede mostrar una rotura crónica del ligamento deltoideo, el desgarro "en libro abierto" no se observa generalmente excepto que penetre líquido sinovial y realce la lesión separando de su huella de inserción o que el mismo efecto se obtenga mediante una artro-RM. Está indicado realizar una valoración por artroscopia, examinando esta inserción del ligamento deltoideo y descartando este tipo de lesión "en libro" antes de tratar las roturas del ligamento colateral lateral, aunque no haya sido evidente en las pruebas de imagen.
El tratamiento inicial de estos procesos de inestabilidad debe ser de tipo conservador. El tratamiento quirúrgico estará indicado cuando aquel haya resultado infructuoso después de un mínimo de 3 meses. Siempre que se realice la sutura o reconstrucción del ligamento colateral lateral, se debe evaluar y tratar la lesión del ligamento deltoideo. De no hacerlo así, es posible que, como hemos señalado, el paciente siga refiriendo síntomas mediales. Por ello, se recomienda que sea reparado cualquier desgarro del ligamento deltoideo de aquellos pacientes que se someten a artroscopia por inestabilidad crónica del tobillo, incluso aunque no presenten sintomatología medial previa. Los autores han desarrollado una técnica artroscópica "todo dentro" para tratar la inestabilidad rotatoria de tobillo, siendo excelentes los primeros resultados alcanzados(51).
Aspectos para destacar
Microinestabilidad de tobillo
- La microinestabilidad del tobillo es el resultado de una lesión que afecta el fascículo superior del LPAA como resultado de un esguince de tobillo.
- La consecuencia de una lesión parcial del LPAA es la presencia de una combinación de una ligera traslación anterior y rotación interna del astrágalo.
- Los pacientes con microinestabilidad del tobillo pueden ser asintomáticos o describir una sensación subjetiva de inestabilidad del tobillo, esguinces recurrentes sintomáticos del tobillo, dolor crónico anterolateral o una combinación de ellos.
- Eventualmente, se puede producir de manera secundaria una lesión intraarticular (síndrome de pinzamiento, defecto condral/osteocondral talar o lesión del ligamento deltoideo).
- El diagnóstico de microinestabilidad se basa principalmente en una historia clínica completa del paciente. Cuando está presente, únicamente la artro-RM permite el diagnóstico de la desinserción del LPAA del maléolo peroneo.
- La reparación artroscópica integral de la rotura del ligamento es el tratamiento de elección.
Inestabilidad rotatoria
- La inestabilidad rotacional del tobillo se define como el aumento anómalo de la rotación del astrágalo dentro de la mortaja tibioperonea.
- Una deficiencia crónica del ligamento colateral lateral provoca de forma continua una rotación interna excesiva y una traslación anterior del astrágalo, lo que, a su vez, tiende a ocasionar una lesión en el componente más anterior del ligamento deltoideo.
- La presencia de síntomas laterales y mediales constituye la observación clínica más frecuente. Sin embargo, el 23% de los pacientes no refieren síntomas mediales.
- El diagnóstico de una ILCT asociada a la presencia de una lesión "en libro abierto" del deltoides nos debe hacer sospechar de una inestabilidad rotatoria.
- El diagnóstico de inestabilidad rotacional del tobillo se basa principalmente en una historia clínica completa del paciente. Solo la artro-RM permite el diagnóstico de la lesión "en libro abierto" del ligamento deltoideo.
- La reparación artroscópica tanto de la rotura del ligamento deltoideo como la del ligamento colateral lateral es el tratamiento recomendado.
Figuras
Figura 1. Imagen de una pieza anatómica de un tobillo izquierdo tras practicar la sección de los ligamentos peroneo-astragalino anterior (LPAA) y peroneo-calcáneo (LPC). La rotación interna en varo del astrágalo, en relación con la tibia, ilustra el resultado del traumatismo de supinación
Figura 2. Ejemplo de la prueba de resalte en un modelo anatómico de tobillo derecho después de seccionar el ligamento peroneo-astragalino anterior (LPAA). El examinador sostiene el pie con la mano derecha y realiza una rotación interna. Debido al hecho de que este vector es exactamente el controlado por el LPAA, esta prueba es muy sensible incluso cuando se sostiene el pie con solo dos dedos.
Tablas
Información del artículo
Cita bibliográfica
Autores
Francisco Guerra Pinto
GIGA (Grupo Integrado de Gestión de Accidentes), Lisboa, Portugal
Centro Hospitalar Lisboa Central, E.P.E. - Hospital Curry Cabral, Lisboa, Portugal
Hospital Ortopédico de Sant’Ana. Parede; Hospital da Cruz Vermelha Portuguesa. Lisboa, Portugal
NOVA Medical School. Universidad de Portugal. Lisboa, Portugal
Nuno Corte Real
Departamento de Ortopedia. Hospital Dr. José de Almeida. Cascais, Portugal
Jordi Vega
Servicio de Cirugía Ortopédica y Traumatología. Clínica Tres Torres. Barcelona
Laboratorio de Anatomía Artroscópica y Quirúrgica. Departamento de Patología y Terapéutica Experimental (Unidad de Anatomía Humana). Universitat de Barcelona. Barcelona
Unidad de Cirugía del Pie y Tobillo. Hospital Quirón Barcelona. Barcelona
Foot and Ankle Unit. Etzelclinic. Pfäffikon, Swchyz. Suiza
Francesc Malagelada
Unidad de Anatomía Humana. Departamento de Patología y Terapéutica Experimental. Facultad de Medicina. Universidad de Barcelona
Department of Trauma and Orthopaedic Surgery. Royal London Hospital. Barts Health NHS Trust. London, United Kingdom
Matteo Guelfi
Unidad de Pie y Tobillo. Clinica Montallegro. Genova, Italia.
Unidad de Anatomía Humana y Embriología. Departamento de Ciencias Morfológicas. Universitat Autònoma de Barcelona
Department of Orthopaedic Surgery “Gruppo Policlinico di Monza”. Clinica Salus. Alessandria, Italy
Albert Baduell
Departamento de Ortopedia. Hospital Clínic. Barcelona
Miquel Dalmau Pastor
Unidad de Anatomía Humana. Departamento de Patología y Terapéutica Experimental. Facultad de Medicina. Universidad de Barcelona
GRECMIP-MIFAS (Groupe de Recherche et d’Etude en Chirurgie Mini-Invasive du Pied Minimally Invasive Foot and Ankle Society). Merignac, Francia
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Traducción
Artículo traducido del texto original en inglés por el Dr. R. Cuéllar Gutiérrez.
Referencias bibliográficas
-
1Garrick JG. The frequency of injury, mechanism of injury, and epidemiology of ankle sprains. Am J Sports Med. 1977;5:241-2.
-
2Hintermann B, Boss A, Schäfer D. Arthroscopic findings in patients with chronic ankle instability. Am J Sports Med. 2002;30:402-9.
-
3Maffulli N, Ferran NA. Management of acute and chronic ankle instability. J Am Acad Orthop Surg. 2008;16:608-15.
-
4Van Rijn RM, van Os AG, Bernsen RMD, Luijsterburg PA, Koes BW, Bierma-Zeinstra SMA. What is the clinical course of acute ankle sprains? A systematic literature review. Am J Med. 2008;121:324-6.
-
5Pourkazemi F, Hiller CE, Raymond J, Nightingale EJ, Refshauge KM. Predictors of chronic ankle instability after an index lateral ankle sprain: a systematic review. J Sci Med Sport. 2014;17:568-73.
-
6Pijnenburg A. Acute ankle injuries: diagnostic and therapeutic strategies on evidence-based grounds [Internet]. Diagnostic and therapeutic strategies on evidencebased grounds [Thesis]. Amsterdam: Universiteit van Amsterdam; 2006. Disponible en: http://dare.uva.nl/document/2/38836.
-
7Waterman BR, Belmont PJ, Cameron KL, Svoboda SJ, Alitz CJ, Owens BD. Risk factors for syndesmotic and medial ankle sprain: role of sex, sport, and level of competition. Am J Sports Med. 2011;39:992-8.
-
8Van Dijk CN. Diagnosis of ligament rupture of the ankle joint, Physical examination, arthrography, stress radiography and sonography compared in 160 patients after inversion trauma. Acta Orthop Scand. 2007;67:565-70.
-
9Boardman DL, Liu SH. Contribution of the anterolateral joint capsule to the mechanical stability of the ankle. Clin Orthop Relat Res. 1997;341:224-32.
-
10Taga I, Shino K, Inoue M, Nakata K, Maeda A. Articular cartilage lesions in ankles with lateral ligament injury. An arthroscopic study. Am J Sports Med. 1993;21:120-6. Discussion: 126-7.
-
11Komenda GA, Ferkel RD. Arthroscopic findings associated with the unstable ankle. Foot Ankle Int. 1999;20:708-13.
-
12Sugimoto K. Chondral Injuries of the Ankle with Recurrent Lateral Instability: an Arthroscopic Study. J Bone Joint Surg Am. 2009;91:99-106.
-
13Bassett FH, Speer KP. Longitudinal rupture of the peroneal tendons. Am J Sports Med. 1993;21:354-7.
-
14Roemer FW, Jomaah N, Niu J, Almusa E, Roger B, D'Hooghe P, et al. Ligamentous Injuries and the Risk of Associated Tissue Damage in Acute Ankle Sprains in Athletes: a Cross-sectional MRI Study. Am J Sports Med. 2014;42:1549-57.
-
15Tourne Y, Mabit C. De l'entorse récente à l'instabilité chornique. En: Tourne Y, Mabit C (ed.). La cheville instable. Elsevier Masson; 2015.
-
16Castaing J, Delplace J. [Ankle sprains. Value of the study of stability in the sagittal plane for the diagnosis of severity. Radiographic search for the anterior astragalar drawer]. Rev Chir Orthop Reparatrice Appar Mot. 1972;58:51-63.
-
17Trevino SG, Davis P, Hecht PJ. Management of acute and chronic lateral ligament injuries of the ankle. Orthop Clin North Am. 1994;25:1-16.
-
18Malliaropoulos N, Papacostas E, Papalada A, Maffulli N. Acute lateral ankle sprains in track and field athletes: an expanded classification. Foot Ankle Clin. 2006 Sep;11(3):497-507.
-
19Van Dijk CN. On diagnostic strategies in patient with severe ankle sprain [Thesis]. University of Amsterdam, The Netherlands: 1994.
-
20Kannus P, Renström P. Treatment for acute tears of the lateral ligaments of the ankle. Operation, cast, or early controlled mobilization. J Bone Joint Surg Am. 1991;73:305-12.
-
21Pijnenburg AC, van Dijk CN, Bossuyt PM, Marti RK. Treatment of ruptures of the lateral ankle ligaments: a meta-analysis. J Bone Joint Surg Am. 2000;82:761-73.
-
22Van Dijk CN, Lim LS, Bossuyt PM, Marti RK. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br. 1996;78:958-62.
-
23Hollis JM, Blasier RD, Flahiff CM. Simulated lateral ankle ligamentous injury. Change in ankle stability. Am J Sports Med. 1995;23:672-7.
-
24Kovaleski JE, Gurchiek LR, Heitman RJ, Hollis JM, Pearsall AW. Instrumented Measurement of Anteroposterior and Inversion-Eversion Laxity of the Normal Ankle Joint Complex. Foot Ankle Int. 1999;20:808-14.
-
25Evans GA, Hardcastle P, Frenyo AD. Acute rupture of the lateral ligament of the ankle. To suture or not to suture? J Bone Joint Surg Br. 1984;66:209-12.
-
26Oae K, Takao M, Uchio Y, Ochi M. Evaluation of anterior talofibular ligament injury with stress radiography, ultrasonography and MR imaging. Skeletal Radiol. 2010 Jan;39(1):41-7.
-
27Kerkhoffs GM, Blankevoort L, van Poll D, Marti RK, van Dijk CN. Anterior lateral ankle ligament damage and anterior talocrural-joint laxity: an overview of the in vitro reports in literature. Clin Biomech (Bristol, Avon). 2001;16:635-43.
-
28Kemler E, van de Port I, Backx F, van Dijk CN. A systematic review on the treatment of acute ankle sprain: brace versus other functional treatment types. Sports Med. 2011;41:185-97.
-
29Hao ZT, Ma YX, Hao T, Feng W, Wang JH, Fan DS, et al. Comparison of surgical intervention with functional treatment for acute ruptures of lateral ankle ligament: a meta-analysis. Asian Pac J Trop Med. 2012;5:396-401.
-
30Phisitkul P, Chaichankul C, Sripongsai R, Prasitdamrong I, Tengtrakulcharoen P, Suarchawaratana S. Accuracy of Anterolateral Drawer Test in Lateral Ankle Instability: a Cadaveric Study. Foot Ankle Int. 2009;30:690-5.
-
31Miller AG, Myers SH, Parks BG, Guyton GP. Anterolateral Drawer Versus Anterior Drawer Test for Ankle Instability: a Biomechanical Model. Foot Ankle Int. 2016;37:407-10.
-
32Dowling LB, Giakoumis M, Ryan JD. Narrowing the normal range for lateral ankle ligament stability with stress radiography. J Foot Ankle Surg. 2014;53:269-73.
-
33Kanbe K, Hasegawa A, Nakajima Y, Takagishi K. The relationship of the anterior drawer sign to the shape of the tibial plafond in chronic lateral instability of the ankle. Foot Ankle Int. 2002;23:118-22.
-
34Harrington KD. Degenerative arthritis of the ankle secondary to long-standing lateral ligament instability. J Bone Joint Surg Am. 1979;61:354-61.
-
35Broström L. Sprained ankles. V. Treatment and prognosis in recent ligament ruptures. Acta Chir Scand. 1966;132:537-50.
-
36Vega J, Rabat E. Innovations in chronic ankle instability. Rev Cir Pie. 2013;27:71-9.
-
37Vega J, Peña F, Golanó P. Minor or occult ankle instability as a cause of anterolateral pain after ankle sprain. Knee Surg Sports Traumatol Arthrosc. 2016;24:1116-23.
-
38Vega J, Dalmau M, Malagelada F, Fargues-Polo B, Peña F. Ankle arthroscopy: an update. J Bone Joint Surg Am. 2017;99:1395-407.
-
39Vega J, Guelfi M, Heyrani N, Malagelada F, Dalmau M. Ankle microinstability. Tech Foot Ankle Surg. 2019;18:73-9.
-
40Ferkel RD, Karzel RP, Del Pizzo W, Friedman MJ, Fischer SP. Arthroscopic treatment of anterolateral impingement of the ankle. Am J Sports Med. 1991;19:440-6.
-
41Ferkel RD. Soft-tissue lesions of the ankle. Arthroscopic surgery. En: Whipple TL (ed.). The foot and ankle. Philadelphia: Lippincott-Raven; 1996. pp. 121-43.
-
42Gerber JP, Williams GN, Scoville CR, Arciero RA, Taylor DC. Persistent disability associated with ankle sprains: a prospective examination of an athletic population. Foot Ankle Int. 1998;19:653-60.
-
43Ferran NA, Oliva F, Maffulli N Ankle instability. Sports Med Arthrosc. 2009;17:139-45.
-
44Vega J, Golanó P, Pellegrino A, Rabat E, Peña F. All-inside arthroscopic lateral collateral ligament repair for ankle instability with a knotless suture anchor technique. Foot Ankle Int. 2013;34:1701-9.
-
45Takao M, Matsui K, Stone JW, Glazebrook MA, Kennedy JG, Guillo S, et al. Arthroscopic anterior talofibular ligament repair for lateral instability of the ankle. Knee Surg Sports Traumatol Arthrosc. 2016;24:1003-6.
-
46Caputo AM, Lee JY, Spritzer CE, Easley ME, DeOrio JK, Nunley JA 2nd, Defrate LE. In vivo kinematics of the tibiotalar joint after lateral ankle instability. Am J Sports Med. 2009;37:2241-8.
-
47Hintermann B, Boss A, Schäfer D. Arthroscopic findings in patients with chronic ankle instability. Am J Sports Med. 2002;30:402-9.
-
48Hintermann B, Knupp M, Pagenstert GI. Deltoid ligament injuries: diagnosis and management. Foot Ankle Clin. 2006;11:625-37.
-
49Alparslan L, Chiodo CP. Lateral ankle instability: MR imaging of associated injuries and surgical treatment procedures. Semin Musculoskelet Radiol. 2008;12:346-58.
-
50Crim JR, Beals TC, Nickisch F, Schannen A, Saltzman CL. Deltoid ligament abnormalities in chronic lateral ankle instability. Foot Ankle Int. 2011;32:873-8.
-
51Vega J, Allmendinger J, Malagelada F, Guelfi M, Dalmau-Pastor M. Combined arthroscopic all-inside repair of lateral and medial ankle ligaments is an effective treatment for rotational ankle instability. Knee Surg Sports Traumatol Arthrosc. 2020 Jan;28(1):132-40.
-
52Rasmussen O, Kromann-Andersen C, Boe S. Deltoid ligament. Functional analysis of the medial collateral ligamentous apparatus of the ankle joint. Acta Orthop Scand. 1983;54:36-44.
-
53Hintermann B, Sommer C, Nigg BM. Influence of ligament transection on tibial and calcaneal rotation with loading and dorsi- plantarflexion. Foot Ankle Int. 1995;16:567-71.
-
54Hintermann B, Golanó P. The anatomy and function of the deltoid ligament. Tech Foot Ankle. 2014;13:67-72.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El tobillo se suma a la serie de números monográficos
- Artroscopia de tobillo, la artroscopia del presente o de un futuro no muy lejano
- Anatomía del tobillo
- Artroscopia anterior del tobillo: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento de partes blandas del tobillo
- Pinzamiento óseo del tobillo
- Lesiones osteocondrales de tobillo: conceptos generales
- Tratamiento artroscópico de las lesiones osteocondrales de tobillo
- Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
- Artroscopia de retropié: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento posterior del tobillo: tratamiento artroscópico
- Endoscopia de los tendones Aquiles, tibial posterior y peroneos
- Microinestabilidad de tobillo tratada mediante reparación artroscópica del ligamento peroneo-astragalino anterior según técnica all-inside. A propósito de un caso
- Transferencia endoscópica del tendón del músculo flexor <em>hallucis longus</em>
- Anatomía de los ligamentos talofibular anterior y calcaneofibular
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.