Lesiones osteocondrales de tobillo: conceptos generales
Osteochondral ankle injuries: general concepts
Resumen:
En este artículo se describen los conceptos básicos sobre las lesiones osteocondrales de tobillo: sus formas de presentación clínica, su clasificación y sus formas de diagnóstico. Se establece la frecuente asociación con otras lesiones de origen traumático, como la inestabilidad ligamentosa y las lesiones de los tendones peroneos. Se indica la importancia de corregir simultáneamente estas lesiones, así como las alteraciones de alineamiento del retropié. También se incluye un apartado de consejos y trucos útiles para hacer más eficiente el diagnóstico y el tratamiento. Se propone, por último, un algoritmo de tratamiento.
Abstract:
This article describes the general concepts of osteochondral ankle injuries: their clinical presentation forms, their classification and diagnostic forms. The frequent association with other traumatic injuries is established, such as ligament instability and peroneal tendon injuries. The importance of simultaneously correcting these lesions is indicated, as well as alterations of the hind foot alignment. Also included is a section of useful tips and tricks to make diagnosis and treatment more efficient. Finally, a treatment algorithm is proposed.
Introducción
El astrágalo se halla recubierto por cartílago articular en cerca del 60% de su superficie. Otra de sus peculiaridades es la de ser el único hueso que no presenta inserciones musculares y cuyo aporte vascular es de tipo retrógrado. Mientras su cúpula es convexa, la superficie articular tibial correspondiente es cóncava, lo que explica la baja incidencia de lesiones condrales por la capacidad de estas superficies para absorber las fuerzas de cizallamiento(1). La frecuencia de lesiones osteocondrales (LOC) en la tibia es además mucho menor que la de la cúpula astragalina, en una proporción de 20:1(1,2). Por ello, la mayor parte de lo publicado en la literatura se refiere a las LOC del astrágalo. Este patrón de mayor proporción de LOC en la superficie articular convexa en relación con su contrapartida cóncava parece reproducirse en otras áreas del cuerpo de parecida configuración, tal como en el semilunar carpiano (enfermedad de Kienböck), en el cóndilo humeral, en el cóndilo femoral (enfermedad de Ahlback), la cabeza femoral (enfermedad de Perthes), la cabeza distal del primer metatarsiano (enfermedad de Freiberg) o en el semilunar tarsiano (enfermedad de Köhler)(1). También se han descrito en el tobillo lesiones bipolares que son LOC recíprocas en ambas superficies articulares o "en beso". Pero son incluso menos frecuentes que las lesiones tibiales, en una proporción de 1/38(1).
Las características anatómicas de la superficie articular del tobillo y las de su cartílago hacen al astrágalo más susceptible a las LOC. En comparación con otras articulaciones, la tibiotalar es altamente congruente, pero condiciona una capa de cartílago más delgada. Así, el promedio de grosor de la superficie articular del astrágalo es de 1,11 mm en mujeres y de 1,35 en hombres(3). Igualmente, esta mayor congruencia articular conlleva una calidad de cartílago menos elástico en comparación con otras articulaciones menos congruentes, como la rodilla. Se ha demostrado que el cartílago de la tibia distal es más rígido que el del astrágalo, lo que posiblemente se traduce en su inferior incidencia de lesiones(4).
Las LOC del tobillo suelen presentarse simultáneamente con otras patologías que actúan como factores predisponentes. Así, cuando se produce una pérdida de la congruencia articular (fracturas o pseudoartrosis, por ejemplo), la delgada capa de cartílago y el hueso subcondral se ven muy expuestos al impacto y la transmisión de fuerzas(5). Incluso pequeños decalajes, inferiores a 1 mm, pueden suponer un aumento significativo de la presión en la cúpula astragalina y predisponer a lesiones del cartílago(6). También las desviaciones de alineamiento en varo o valgo producen un aumento de las presiones de contacto en la cara medial y lateral del tobillo, respectivamente(7). Por último, otro factor de riesgo lo constituye la inestabilidad crónica, factor que se ha encontrado asociado durante la cirugía de las LOC en una proporción de 14/60 casos(8).
Las LOC del astrágalo están presentes hasta en el 70% de los esguinces de tobillo(9) y se han encontrado lesiones bilaterales hasta en el 10% de los pacientes(10). Un traumatismo está presente en un 98% de las lesiones laterales, pero únicamente en el 70% de las lesiones mediales(11). Se describen otros factores asociados menos frecuentemente, como anomalías endocrinas, tratamiento con esteroides y/o enfermedad embólica(12). Las LOC se presentan clásicamente en atletas jóvenes, pero también pueden presentarse en la población no deportista. También se ha descrito una significativa mayor incidencia de LOC en hermanos, lo que sugiere un componente hereditario(13,14). En cuanto a su incidencia, un estudio retrospectivo realizado en una cohorte de población militar reflejó una incidencia de 27 LOC por cada 100.000 personas cada año(15). Pero poco se conoce sobre su incidencia real en la población general.
Clasificación
Las clasificaciones de las LOC se basan principalmente en sus características radiográficas. El sistema original de clasificación radiográfica fue desarrollado en 1959 por Berndt y Harty, y basado en proyecciones simples; posteriormente, Loomer añadió el grado V (Tabla 1)(16,17). Antes de esta adición, la clasificación de Berndt y Harty solo abordaba lesiones agudas o fracturas osteocondrales (grados I-IV), mientras que el tipo V (lesión quística) es más característico de las lesiones crónicas (Figura 1).
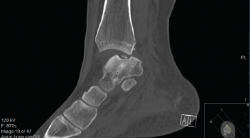
Otras clasificaciones están basadas en la tomografía axial computarizada (TAC) o en la resonancia magnética (RM) y engloban las LOC tanto agudas como crónicas. El estudio mediante TAC permite más precisión para definir el tamaño y la localización de las lesiones, así como de la presencia de cambios quísticos. Ferkel y Sgaglione desarrollaron un sistema de clasificación basado en la TAC (Figura 2), que tiene la particularidad de servir de apoyo para la planificación preoperatoria y la elección del tipo de tratamiento más adecuado (tornillo/pin, microfractura o injerto)(18).
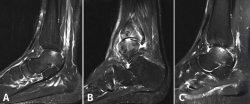
Hepple desarrolló un sistema de clasificación basado en la RM y que también tiene implicaciones de indicación (Tabla 2). Actualmente, la RM constituye el mejor método para evaluar la estabilidad de un fragmento mínimamente o no desplazado, lo que puede influir en la necesidad, o no, de practicar su fijación (Figura 3)(19,20).
Sobre la base de hallazgos artroscópicos, la clasificación también se puede establecer durante la intervención. Para ello, la clasificación de Ferkel y Cheng (Tabla 3) es la más utilizada(18). Además, a diferencia de las realizadas con la aplicación de las basadas en radiografías simples, TAC y/o RM, su empleo se correlaciona mejor con los resultados obtenidos.
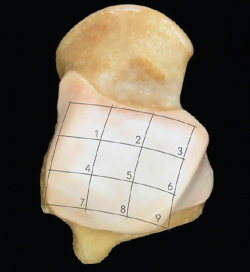
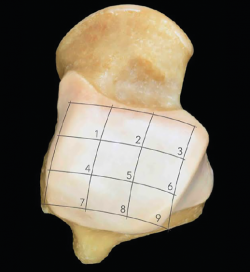
La localización exacta de las lesiones de la cúpula del astrágalo se facilita con el empleo de una rejilla que subdivide la superficie articular en 9 áreas (Figura 4). La zona centromedial (o zona 4) es la localización más frecuente (53%) de las lesiones en la cúpula del astrágalo, seguida por la zona centrolateral (o zona 6), mientras que en la tibia distal ninguna localización tiene una incidencia significativamente mayor que otras(1,21).
Diagnóstico
Ante una sospecha de LOC del tobillo, son esenciales la realización de una historia cuidadosa y de un adecuado examen clínico del paciente, que deben incluir algunos aspectos importantes. Así, la historia debe reflejar el mecanismo de lesión y la descripción del traumatismo. También es importante reflejar la duración de los síntomas, así como cualquier tratamiento previo y las actividades deportivas y/o profesionales, factores todos ellos que pueden influir en la indicación y la elección de tratamiento.
Aunque los hallazgos clínicos pueden ser inespecíficos en presencia de LOC, un examen clínico exhaustivo ayudará en el diagnóstico y revelará cualquier condición asociada. En este sentido, se aconseja evaluar el rango de movimiento del tobillo y el retropié, así como su alineamiento. Siempre debe realizarse la evaluación de la estabilidad (pruebas de cajón anterior y estrés lateral), dada la frecuente asociación entre los procesos de inestabilidad y las LOC, y la influencia de estos en la decisión de tratamiento.
Los pacientes consultan habitualmente por dolor de tobillo de carácter crónico y localizado como profundo, particularmente desencadenado durante o tras el esfuerzo y que condiciona o limita el rendimiento e incluso las actividades de la vida diaria. En ausencia de inestabilidad, la exploración puede ser anodina o mostrar signos poco específicos(22,23).
Pruebas de imagen
Debido a que el diagnóstico clínico preciso puede ser difícil, en presencia de síntomas persistentes de la articulación del tobillo, la evaluación radiológica será importante para el diagnóstico(24). Los principales objetivos de las pruebas de imagen en el tobillo son: la detección de la existencia de una LOC, la demostración del tamaño y la localización de esta y la evaluación de la calidad de la superficie condral, así como la integridad de la placa ósea subcondral.
Las radiografías convencionales pueden mostrar áreas radiolúcidas o escleróticas en el hueso subcondral; sin embargo, hasta el 50% de las LOC pueden no ser diagnosticadas en radiografías simples(17). Por ello, aunque es útil como herramienta de imagen inicial y debido a esta baja sensibilidad, se recomienda la realización de pruebas adicionales de imagen en presencia de una sólida sospecha clínica.
Tanto la TAC como la RM son más sensibles y han demostrado una precisión similar cuando se emplea la TAC helicoidal de alta resolución(25). La RM puede delinear mejor el cartílago y distinguir entre cartílago nativo y reparativo (fibrocartílago); también puede valorar mejor los cambios del tejido sinovial(26). Además, la secuencia de mapeo T2 de RM puede proporcionar información suplementaria sobre la matriz del tejido reparador(27,28). Otra de las ventajas de la RM frete a la TAC la constituye la visualización de la patología concomitante de los tejidos blandos. Sin embargo, presenta una desventaja al evaluar el edema óseo circundante, lo que tiende a sobrestimar el tamaño de la lesión, especialmente porque el tamaño de la lesión dicta el tipo de tratamiento y el pronóstico, haciendo necesario evaluar con precisión el tamaño cuando se propone el tratamiento(29,30).
Una TAC helicoidal ayudará preferiblemente en la planificación preoperatoria, ya que permite caracterizar mejor el tamaño de la lesión, su ubicación y el grado de desplazamiento(31). Eso sí, a expensas de una mayor exposición a la radiación.
Planificación preoperatoria
Una vez que se realiza el diagnóstico de una LOC de tobillo, surgen muchas preguntas: ¿cómo se puede discernir si una lesión de cartílago es sintomática, especialmente en aquellos casos con otras lesiones asociadas?, ¿afecta la ubicación en la tibia y/o en el astrágalo a los resultados y, por lo tanto, al tratamiento?, ¿el tamaño de la lesión es importante? o ¿el tratamiento es diferente en los casos de recurrencia después de la microfractura? Estas y otras variables deben tenerse en cuenta al seleccionar el tratamiento más adecuado para una LOC.
Algunas de las preguntas no pueden ser respondidas completamente con la evidencia actual, pero existe un consenso general de que el tratamiento está influido por la importancia de los síntomas, la edad, el nivel de actividad y las características de la propia LOC(20,24).
Los casos asintomáticos o las lesiones en edad pediátrica responden bien al tratamiento conservador (restricción de la actividad, inmovilización y/o descarga) y pueden resolverse completamente. Al contrario, los pacientes adultos presentan resultados óptimos cuando son tratados de forma conservadora, como muestra una revisión sistemática que refleja solamente un 45% de buenos resultados con este tipo de tratamiento(32). Y, por ello, el tratamiento no quirúrgico solamente se recomienda en pacientes asintomáticos o en aquellos con síntomas mínimos por lesiones que afectan solo al cartílago. Los fracasos del tratamiento conservador constituyen una clara indicación para el tratamiento quirúrgico(33).
Una historia clínica de dolor profundo de tobillo, generalmente exacerbado por la actividad, es el aspecto clínico más útil para discernir si una LOC es sintomática y precisa tratamiento, o no(24). Es todavía discutible si el edema óseo circundante a la lesión, que muestra el estudio de RM en proyecciones T2, se correlaciona adecuadamente con el nivel de actividad de esta. Sí hubo correlación entre el dolor y el grado de edema presente en la RM en pacientes con lesiones en rodilla. Esta sensibilidad se vio aumentada por las pruebas de escintigrafía(34). Y esta modalidad de diagnóstico puede ser particularmente útil en pacientes con lesiones asociadas, como roturas de los tendones peroneos, patología inflamatoria sinovial, síndromes de impingement y/o inestabilidad crónica.
Indicaciones según determinadas características de la lesión
Lesiones recíprocas “en espejo” de la tibia
Se recomiendan los mismos principios de tratamiento que para otras LOC de la tibia(2,20). Contrariamente a la creencia de que el aumento de las tensiones que ocasiona una LOC en el astrágalo puede dar lugar a provocar lesiones recíprocas en la tibia, ello no suele darse en el tobillo y la gran mayoría de las lesiones diagnosticadas son aisladas(1).
Según el tamaño
El tamaño de las LOC ha sido ampliamente aceptado como el predictor más comúnmente utilizado de los resultados clínicos después de la estimulación de la médula ósea (perforaciones). Se estableció el valor de 1,5 cm2 de área o 15 mm de diámetro como el límite de indicación para realizar perforaciones con buenos resultados(29). En una revisión sistemática más reciente, Ramponi sugiere un límite inferior e indica que las perforaciones podrían reservarse mejor para tamaños alrededor de 107 mm2 de área y/o 10,2 mm de diámetro(30).
Según la recidiva
En una minoría de lesiones fallará el tratamiento quirúrgico y, por lo tanto, seguirá siendo sintomática. La cirugía de revisión puede ser necesaria en aproximadamente entre un 6,7 y un 11% de los pacientes, según los autores(29,35). Son posibles diversas opciones durante la cirugía de revisión de las LOC, pero una revisión sistemática no ha encontrado una clara superioridad al analizar implantes de aloinjerto o autoinjerto osteocondral, mosaicoplastia e implantación de condrocitos autólogos(36).
Según la patología asociada
La presencia y el diagnóstico de posibles patologías asociadas merece plena atención y su presencia puede modificar el algoritmo terapéutico de las LOC. Es necesario prestar una especial atención a la inestabilidad del tobillo, a la patología de los tendones peroneos y a las alteraciones de alineamiento del retropié. En general, estas lesiones requieren tratamiento concomitante para obtener el mejor resultado y minimizar el riesgo de recurrencia.
En aquellos casos en que se confirma la asociación de una inestabilidad junto a una LOC, se debe realizar el tratamiento combinado de ambas entidades (lesión cartilaginosa e inestabilidad). En estos casos que precisan un tratamiento combinado de lesiones, los resultados son peores que cuando es suficiente realizar el tratamiento aislado de la inestabilidad(37). Es inferior el resultado clínico (American Orthopaedic Foot and Ankle Society –AOFAS– < 80) e incluso es inferior la reincorporación deportiva y la de las actividades recreativas (Foot and Ankle Outcome Score –FAOS–)(38). Pero no corregir la inestabilidad constituye una contraindicación absoluta para el trasplante autólogo de condrocitos (ACI), entre otras técnicas de tratamiento de la LOC(20).
La patología de los tendones peroneos debe tratarse también en conjunción con la LOC. Dicha patología puede presentarse en forma de tenosinovitis, de ruptura parcial o completa y/o en forma de inestabilidad, incluyendo luxación o subluxación. Se deberá también realizar un correcto diagnóstico y tratamiento de estas patologías(39).
Las alteraciones de alineamiento afectan negativamente a la curación de las LOC tratadas y deben ser corregidas para evitar una transmisión descompensada de la carga sobre la superficie articular. Por ello, cuando se sospecha una alteración en varo o valgo, se debe realizar una valoración del alineamiento del retropié mediante la proyección de Saltzman(40). Poco se ha publicado sobre la forma en la que tratar la combinación de LOC y las alteraciones de alineación del retropié, pero algún autor sí ha señalado que se pueden realizar de forma segura y simultánea los procedimientos para el tratamiento de la LOC y el realineamiento del retropié(41).
Según el tipo de lesión
Es conocido que la RM subestima el tamaño de las LOC en la rodilla en relación con el tamaño finalmente evaluado en la artroscopia(42). El mismo efecto se produce en relación con la valoración de las LOC del astrágalo, por lo que ello debe tenerse en cuenta a la hora de planificar la cirugía.
Las lesiones pueden ser: condrales (cuando afectan solamente al cartílago), osteocondrales (que afectan al cartílago y al hueso subyacente), subcondrales (que afectan al hueso subyacente con cartílago integro); quísticas (lesión subcondral a profundidad > 5 mm). Dependiendo de las características del cartílago lesionado, pueden ser estables o inestables y desplazadas o no desplazadas. La cronicidad se evalúa con relación a la duración de los síntomas y, así, será aguda (menos de 6 semanas) o crónica (más de 6 semanas)(43). Las lesiones subcondrales quísticas causan mayor dolor, al estar ricamente inervado el hueso subcondral(44). En las lesiones quísticas la fijación no suele ser posible y suele requerirse la realización de técnicas de injerto o reconstrucción(20). En contraste, las lesiones subcondrales con cartílago intacto pueden ser tratadas con perforaciones, preservando así la superficie articular. Las lesiones agudas desplazadas suelen ser realmente fracturas osteocondrales que pueden ser fijadas si el fragmento óseo lo permite o, si este es pequeño, puede realizarse la escisión y la estimulación subcondral con perforaciones(20).
La localización de las lesiones se realiza aplicando el diagrama de cuadrícula descrito por Elias y ello dictará el mejor abordaje, mediante técnicas de artroscopia o de cirugía convencional abierta(1,21,45).
Opciones de tratamiento
Las opciones de tratamiento son variadas, tanto de carácter conservador como quirúrgico. A su vez, las opciones quirúrgicas pueden ser de carácter reparador y de tipo reemplazo o restauración.
figura5.png
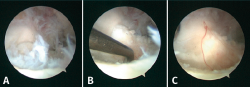
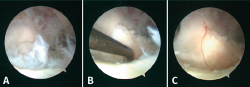
Figura 5. Imágenes artroscópicas de lesiones osteocondrales. A: localización en la zona 6 antes del tratamiento; B: después del desbridamiento del cartílago dañado hasta el borde estable y el curetaje del hueso subcondral necrótico; C: tras la microfractura y la liberación del torniquete de isquemia, que permite apreciar el sangrado conseguido con la estimulación de la lesión.
Se puede indicar un tratamiento conservador (restricción de las actividades físicas y deportivas, antiinflamatorios) en el caso de lesiones asintomáticas. Aunque el tratamiento conservador puede aliviar los síntomas a corto plazo (en solo el 45% de los adultos), estos reaparecen a menudo al cabo del tiempo debido a la cicatrización inadecuada de la lesión(46). Si bien esta mejoría temporal solo se produce en el 45% de los pacientes en edad adulta, en los pacientes en edad pediátrica se suele producir la resolución completa de la lesión y es suficiente el tratamiento conservador.
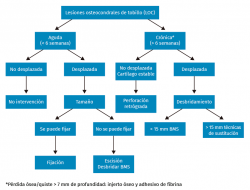
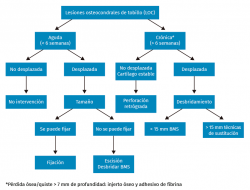
En relación con el tratamiento quirúrgico, la literatura actual sugiere que se utilicen las técnicas de reparación (estimulación por microfracturas) para el tratamiento de lesiones de hasta 15 mm de diámetro o 1,5 cm2, estando indicadas estrategias de sustitución o injerto para lesiones más grandes y/o quísticas (Figura 5)(29,47). En la Figura 6 se muestra un algoritmo de tratamiento para el manejo de estas LOC.
Resultados
Dos recientes revisiones sistemáticas muestran que los resultados del tratamiento de las LOC primarias no son estadísticamente superiores a los de las lesiones secundarias(39,48). Así, se ha reflejado un porcentaje de éxito del 62% (IC: 43-78%) en el tratamiento conservador de las lesiones primarias, un 77% (IC: 66-85%) tras los injertos osteocondrales (OATS) y un 82% (IC: 78-86%) tras las técnicas de estimulación de la médula ósea (BMS). Estos porcentajes de éxito son de utilidad para poder informar a los pacientes acerca del resultado esperado en cada caso. Tras el fracaso del tratamiento conservador, las técnicas de estimulación medular pueden proporcionar buenos resultados con un índice de baja morbilidad, una rápida recuperación y retorno a la actividad deportiva, así como con un coste relativamente bajo(48).
En los casos de revisión tras una primera cirugía fallida, no se ha demostrado que una técnica ofrezca mejores resultados que otra. Así, con las técnicas de injerto osteocondral autólogo, se alcanzaron buenos resultados en el 90% de los casos (IC: 82-95%), en un 65% (IC: 46-81%) con la mosaicoplastia y en un 55% (IC: 40-70%) con los procedimientos de injerto osteocondral alogénico. Tampoco se encontraron diferencias significativas entre el trasplante autólogo de condrocitos, con una tasa de éxito del 59% (IC: 39-77%), y el implante asociado de matrices y condrocitos, con una tasa de éxito del 73% (IC: 56-85%)(36).
Consejos y trucos
- El traumatismo es el factor causal de la mayoría de las LOC de tobillo y hasta el 70% de los esguinces de tobillo están asociados con alguna forma de LOC.
- Aunque los hallazgos clínicos pueden ser inespecíficos, habitualmente los pacientes refieren dolor “profundo” de tipo crónico y mecánico.
- En presencia de LOC del astrágalo, es primordial evaluar la estabilidad del tobillo y el alineamiento del retropié, dado el alto grado de asociación y las implicaciones que su presencia puede tener en el tratamiento.
- Los estudios de RM y TAC permiten confirmar la presencia de LOC, establecer su localización, tamaño y tipo de cara a la planificación preoperatoria.
- El tratamiento conservador por encima de 3 a 6 meses solo se recomienda para pacientes asintomáticos o en edad pediátrica. En adultos, la ausencia de mejoría tras el tratamiento conservador justifica la indicación de tratamiento quirúrgico.
- Son aspectos relevantes para la planificación preoperatoria: la duración de los síntomas, el tamaño y el tipo de la lesión y la presencia de cualquier patología asociada (principalmente la inestabilidad, la patología de los tendones peroneos o las alteraciones de alineamiento del retropié).
- El tratamiento quirúrgico se puede clasificar de forma genérica en reparativo y de reemplazo. Los procedimientos de carácter reparativo (estimulación de la médula ósea) están recomendados para las lesiones de hasta 15 mm de diámetro o 1,5 cm2 de superficie. Las técnicas de reemplazo con injertos están indicadas para lesiones más grandes o de tipo quístico.
Tablas
Figuras
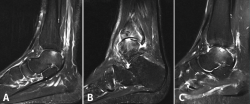
Figura 2. Imágenes de resonancia magnética que muestran diferentes fases de lesión osteocondral. A: estadio IIA, que muestra edema óseo circundante; B: fractura osteocondral en estadio IV con un fragmento desprendido y desplazado; C: estadio V que muestra la formación de quistes subcondrales.
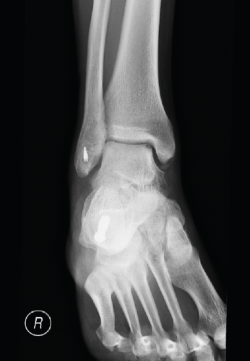
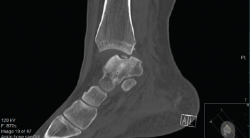
Figura 3. Imagen de tomografía axial computarizada de un estadio III que muestra un fragmento no desplazado con lucencia por debajo.
Figura 4. Esquema de rejilla cuadricular superpuesto sobre la superficie articular del astrágalo y que permite la ubicación de las lesiones. Cortesía de Miki Dalmau-Pastor, PhD.
Figura 5. Imágenes artroscópicas de lesiones osteocondrales. A: localización en la zona 6 antes del tratamiento; B: después del desbridamiento del cartílago dañado hasta el borde estable y el curetaje del hueso subcondral necrótico; C: tras la microfractura y la liberación del torniquete de isquemia, que permite apreciar el sangrado conseguido con la estimulación de la lesión.
Información del artículo
Cita bibliográfica
Autores
James Calder
Department of Trauma and Orthopaedic Surgery, Fortius Clinic. London. UK.
Department of Bioengineering, Imperial College London, UK
Francesc Malagelada
Unidad de Anatomía Humana. Departamento de Patología y Terapéutica Experimental. Facultad de Medicina. Universidad de Barcelona
Department of Trauma and Orthopaedic Surgery. Royal London Hospital. Barts Health NHS Trust. London, United Kingdom
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Traducción
Artículo traducido del texto original en inglés por el Dr. R. Cuéllar Gutiérrez.
Referencias bibliográficas
-
1Elias I, Raikin SM, Schweitzer ME, Besser MP, Morrison WB, Zoga AC. Osteochondral lesions of the distal tibial plafond: localization and morphologic characteristics with an anatomical grid. Foot Ankle Int. 2009;30:524-9.
-
2Mologne TS, Ferkel RD. Arthroscopic treatment of osteochondral lesions of the distal tibia. Foot Ankle Int. 2007;28(8):865-72.
-
3Van Dijk CN, Reilingh ML, Zengerink M, van Bergen CJ. Osteochondral defects in the ankle: why painful? Knee Surg Sports Traumatol Arthrosc. 2010;18(5):570-80.
-
4Athanasiou KA, Niederauer GG, Schenck RC Jr. Biomechanical topography of human ankle cartilage. Ann Biomed Eng. 1995;5:697-704.
-
5Thordarson DB, Motamed S, Hedman T, Ebramzadeh E, Bakshian S. The effect of fibular malreduction on contact pressures in an ankle fracture malunion model. J Bone Joint Surg Am. 1997;79(12):1809-15.
-
6Ramsey PL, Hamilton W. Changes in tibiotalar area contact caused by lateral talar shift. J Bone Joint Surg Am. 1976;58(3):356-7.
-
7Bruns J, Rosenbach B. Pressure distribution at the ankle joint. Clin Biomech. 1990;5(3):153-61.
-
8DiGiovanni BF, Fraga CJ, Cohen BE, Shereff MJ. Associated injuries found in chronic lateral ankle instability. Foot Ankle Int. 2000;21(10):809-15.
-
9Hintermann B, Regazzoni P, Lampert C, Stutz G, Gachter A. Arthroscopic findings in acute fractures of the ankle. J Bone Joint Surg Br. 2000;82(3):345-51.
-
10Hermanson E, Ferkel RD. Bilateral osteochondral lesions of the talus. Foot Ankle Int. 2009;30(8):723-7.
-
11Flick AB, Gould N. Osteochondritis dissecans of the talus (transchondral fractures of the talus): review of the literature and new surgical approach for medial dome lesions. Foot Ankle. 1985;5(4):165-85.
-
12Hannon CP, Smyth NA, Murawski CD, Savage-Elliott I, Deyer TW, Calder JD, Kennedy JG. Osteochondral lesions of the talus: aspects of current management. Bone Joint J. 2014;96-B(2):164-71.
-
13Stattin EL, Wiklund F, Lindblom K, Onnerfjord P, Jonsson BA, Tegner Y, et al. A missense mutation in the aggrecan C-type lectin domain disrupts extracellular matrix interactions and causes dominant familial osteochondritis dissecans. Am J Hum Genet. 2010;86(2):126-37.
-
14Stougaard J. Familial occurrence of osteochondritis dissecans. J Bone Joint Surg Br. 1964;46:542-3.
-
15Orr JD, Dawson LK, Garcia EJ, Kirk KL. Incidence of osteochondral lesions of the talus in the United States military. Foot Ankle Int. 2011;32(10):948-54.
-
16Berndt AL, Harty M. Osteochondritis dissecans of the ankle joint; report of a case simulating a fracture of the talus. J Bone Joint Surg Am. 1959;41(4):988-1020.
-
17Loomer R, Fisher C, Lloyd-Smith R, Sisler J, Cooner T. Osteochondral lesions of the talus. Am J Sports Med. 1993;21(1):13-9.
-
18Ferkel RD. Foot and Ankle Arthroscopy. 2nd ed. Philadelphia, PA: Wolters Kluwer; 2013.
-
19Hepple S, Winson IG, Glew D. Osteochondral lesions of the talus: a revised classification. Foot Ankle Int. 1999;20(12):789-93.
-
20Wodicka R, Ferkel E, Ferkel R. Osteochondral Lesions of the Ankle. Foot Ankle Int. 2016;37(9):1023-34.
-
21Elias I, Zoga AC, Morrison WB, Besser MP, Schweitzer ME, Raikin SM. Osteochondral lesions of the talus: localization and morphologic data from 424 patients using novel anatomical grid scheme. Foot Ankle Int. 2007;28:154-61.
-
22Looze CA, Capo J, Ryan MK, Begly JP, Chapman C, Swanson D, et al. Evaluation and Management of Osteochondral Lesions of the Talus. Cartilage. 2017;8(1):19-30.
-
23Gianakos AL, Yasui Y, Hannon CP, Kennedy JG. Current management of talar osteochondral lesions. World J Orthop. 2017;8(1):12-20.
-
24Savage-Elliott I, Ross KA, Smyth NA, Murawski CD, Kennedy JG. Osteochondral lesions of the talus: a current concept review and evidence-based treatment paradigm. Foot Ankle Spec. 2014;7(5):414-22.
-
25Verhagen RAW, Maas M, Dijkgraaf MGW, Tol JL, Krips R, van Dijk CN. Prospective study on diagnostic strategies in osteochondral lesions of the talus: Is MRI superior to helical CT? J Bone Joint Surg Br. 2005;87:41-6.
-
26Potter HG, Chong LR, Sneag DB. Magnetic resonance imaging of cartilage repair. Sports Med Arthrosc. 2008;16:236-45.
-
27Welsch GH, Mamisch TC, Hughes T, Zilkens C, Quirbach S, Scheffler K, et al. In vivo biochemical 7.0 Tesla magnetic resonance: preliminary results of dGEMRIC, zonal T2, and T2* mapping of articular cartilage. Invest Radiol. 2008;43:619-26.
-
28Battaglia M, Rimondi E, Monti C, Guaraldi F, Sant'Adrea A, Buda R, et al. Validity of T2 mapping in characterization of the regeneration tissue by bone marrow derived cell transplantation in osteochondral lesions of the ankle. Eur J Radiol. 2011;80:132-9.
-
29Choi WJ, Park KK, Kim BS, Lee JW. Osteochondral lesion of the talus: is there a critical defect size for poor outcome? Am J Sports Med. 2009;37:1974-80.
-
30Ramponi L, Yasui Y, Murawski CD, Ferkel RD, DiGiovanni CW, Kerkhoffs GMMJ, et al. Lesion Size Is a Predictor of Clinical Outcomes After Bone Marrow Stimulation for Osteochondral Lesions of the Talus: a Systematic Review. Am J Sports Med. 2017;45(7):1698-705.
-
31Van Dijk CN, van Bergen CJ. Advancements in ankle arthroscopy. J Am Acad Orthop Surg. 2008;16:635-46.
-
32Tol JL, Struijs PA, Bossuyt PM, Verhagen RA, van Dijk CN. Treatment strategies in osteochondral defects of the talar dome: a systematic review. Foot Ankle Int. 2000;21:119-26.
-
33Zengerink M, Szerb I, Hangody L, Dopirak RM, Ferkel RD, van Dijk CN. Current concepts: Treatment of osteochondral ankle defects. Foot Ankle Clin. 2006;11:331-59.
-
34Buck FM, Hoffmann A, Hofer B, Pfirrmann CW, Allgayer B. Chronic medial knee pain without history of prior trauma: correlation of pain at rest and during exercise using bone scintigraphy and MR imaging. Skeletal Radiol. 2009 Apr;38(4):339-47.
-
35Yoon HS, Park YJ, Lee M, Choi WJ, Lee JW. Osteochondral autologous transplantation is superior to repeat arthroscopy for the treatment of osteochondral lesions of the talus after failed primary arthroscopic treatment. Am J Sports Med. 2014;42:1896-903.
-
36Lambers KTA, Dahmen J, Reilingh ML, van Bergen CJA, Stufkens SAS, Kerkhoffs GMMJ. No superior surgical treatment for secondary osteochondral defects of the talus. Knee Surg Sports Traumatol Arthrosc. 2018;26:2158-70.
-
37Gregush RV, Ferkel RD. Treatment of the unstable ankle with an osteochondral lesion: results and long-term follow-up. Am J Sports Med. 2010;38(4):782-90.
-
38Lee M, Kwon JW, Choi WJ, Lee JW. Comparison of Outcomes for Osteochondral Lesions of the Talus with and without Chronic Lateral Ankle Instability. Foot Ankle Int. 2015 Sep;36(9):1050-7.
-
39Baumhauer JF, Nawoczenski DA, DiGiovanni BF, Flemister AS. Ankle pain and peroneal tendon pathology. Clinics Sports Med. 2004;23(1):21-34.
-
40Saltzman CL, El-Khoury GY. The hindfoot alignment view. Foot Ankle Int. 1995;16(9):572-6.
-
41Easley ME, Vineyard JC. Varus ankle and osteochondral lesions of the talus. Foot Ankle Clin. 2012;17(1):21-38.
-
42Campbell AB, Knopp MV, Kolovich GP, Wei W, Jia G, Siston RA, Flanigan DC. Preoperative MRI underestimates articular cartilage defect size compared with findings at arthroscopic knee surgery. Am J Sports Med. 2013;41(3):590-5.
-
43Badekas T, Takvorian M, Souras N. Treatment principles for osteochondral lesions in foot and ankle. Int Orthop. 2013;37(9):1697-706.
-
44Van Dijk CN, Reilingh ML, Zengerink M, van Bergen CJ. The natural history of osteochondral lesions of the ankle. Instr Course Lect. 2010;59:375-86.
-
45Van Bergen CJ, Tuijthof GJ, Blankevoort L, Maas M, Kerkhoffs GM, van Dijk CN. Computed tomography of the ankle in full plantar flexion: a reliable method for preoperative planning of arthroscopic access to osteochondral defects of the talus. Arthroscopy. 2012;28:985-92.
-
46Navid DO, Myerson MS. Approach alternatives for treatment of osteochondral lesions of the talus. Foot Ankle Clin. 2002;7:635-49.
-
47Zengerink M, Struijs PA, Tol JL, van Dijk CN. Treatment of osteochondral lesions of the talus: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2009;18:238-46.
-
48Dahmen J, Lambers KTA, Reilingh ML, van Bergen CJA, Stufkens SAS, Kerkhoffs GMMJ. No superior treatment for primary osteochondral defects of the talus. Knee Surg Sports Traumatol Arthrosc. 2018;26:2142-57.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El tobillo se suma a la serie de números monográficos
- Artroscopia de tobillo, la artroscopia del presente o de un futuro no muy lejano
- Anatomía del tobillo
- Artroscopia anterior del tobillo: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento de partes blandas del tobillo
- Pinzamiento óseo del tobillo
- Lesiones osteocondrales de tobillo: conceptos generales
- Tratamiento artroscópico de las lesiones osteocondrales de tobillo
- Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
- Artroscopia de retropié: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento posterior del tobillo: tratamiento artroscópico
- Endoscopia de los tendones Aquiles, tibial posterior y peroneos
- Microinestabilidad de tobillo tratada mediante reparación artroscópica del ligamento peroneo-astragalino anterior según técnica all-inside. A propósito de un caso
- Transferencia endoscópica del tendón del músculo flexor <em>hallucis longus</em>
- Anatomía de los ligamentos talofibular anterior y calcaneofibular
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.