Pinzamiento de partes blandas del tobillo
Soft tissue impingement of the ankle
Resumen:
La patología de partes blandas representa entre el 30 y el 50% del total de las lesiones dolorosas que se diagnostican en el tobillo y las articulaciones subastragalinas. Con el desarrollo de la artroscopia de tobillo, actualmente es posible el diagnóstico y el tratamiento de esta patología. Se describen los síndromes patológicos más frecuentes y su sustrato anatómico. También se describe de forma pormenorizada la técnica quirúrgica mediante artroscopia, la pauta postoperatoria y se incluye un apartado de consejos y trucos útiles para hacer más eficiente la técnica y evitar complicaciones.
Abstract:
Soft tissue pathology accounts for 30-50% of painful lesions in the ankle and subtalar joints. With the invention of ankle arthroscopy, the ability to visualize the entire joint allows for complete diagnosis and treatment of soft tissue pathology. The most frequent pathological impingement syndromes and their anatomical basis are described. The surgical arthroscopy technique, the postoperative management is also described in detail and a section of useful tips and tricks is included to make the technique more efficient and avoid complications.
Introducción
La patología de partes blandas representa entre el 30 y el 50% del total de las lesiones dolorosas que se diagnostican en el tobillo y las articulaciones subastragalinas. Históricamente, las lesiones agudas y crónicas de estos tejidos se han tratado de forma no quirúrgica. Sin embargo, con la aparición y el desarrollo de la artroscopia de tobillo, es posible actualmente el diagnóstico y el tratamiento completo de dicha patología(1).
Bases anatómicas
Al revisar la anatomía de las denominadas partes blandas del tobillo, hay que considerar las siguientes estructuras:
figura1.png
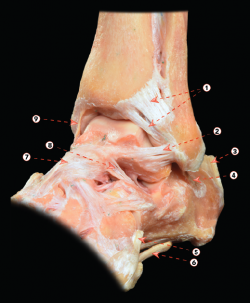
Figura 1. Visión anterolateral de una disección osteoarticular del tobillo. 1: ligamento tibiofibular anterior (y fascículo distal); 2: ligamento talofibular anterior; 3: tendón calcáneo; 4: ligamento calcaneofibular; 5: inserción del tendón del peroneo tercero; 6: tendón del peroneo largo; 7: ligamento talonavicular dorsal; 8: ligamento cervical; 9: parte anterior del ligamento deltoideo. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
1. El complejo ligamentoso lateral, que se compone, a su vez, del ligamento peroneo-astragalino anterior (LPAA), el ligamento peroneo-calcáneo (LPC) y el ligamento peroneo-astragalino posterior (LPAP). El LPAA se origina en el aspecto anterior del peroné distal y se inserta en el cuerpo talar justo delante de su faceta articular, siendo confluente con la cápsula lateral (Figura 1). El LPC se origina distalmente al origen del LPAA y se inserta en el calcáneo (Figura 1). El LPAP se origina en el aspecto posteromedial del maléolo lateral y tiene una amplia inserción en la zona posterior del calcáneo(2) (Figura 2).
figura2.png
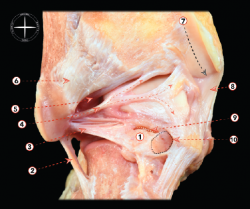
Figura 2. Visión posterior de una disección osteoarticular del tobillo y la articulación subtalar. 1: os trigonum; 2: ligamento calcaneofibular; 3: ligamento talofibular posterior; 4: ligamento intermaleolar; 5: componente profundo del ligamento tibiofibular posterior (ligamento transverso); 6: componente superficial del ligamento tibiofibular posterior; 7: surco para el tendón del tibial posterior; 8: parte posterior del ligamento deltoideo; 9: rotura de la sincondrosis entre un os trigonum y el cuerpo del astrágalo; 10: túnel osteofibroso para el flexor largo del primer dedo. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
El aspecto posterior del tobillo es la región compuesta por las estructuras de partes blandas que se encuentran por detrás de la articulación tibioastragalina y el calcáneo(3). Maquirriain et al. la definieron como la región que se extiende con relación a una línea horizontal trazada 4 cm por encima de la punta del maléolo medial e inferiormente a una línea de trazado curvo situada a 4 cm por debajo del maléolo lateral; el tendón de Aquiles constituye el eje central de esta región posterior(3). En esta región se puede producir el pinzamiento de múltiples e importantes estructuras, incluyendo el flexor hallucis longus (FHL) (a menudo debido a movimientos repetitivos de ponerse de puntillas, como ocurre en los bailarines de ballet clásico y en deportistas que realizan carreras de arranque explosivo). También se puede producir un pinzamiento posterior por la hipertrofia o desgarro del LPAP al nivel del ligamento transverso tibiofibular(3).
2. El complejo ligamentoso medial o ligamento deltoideo ocupa la zona medial del tobillo y se extiende desde el maléolo medial hasta insertarse en el escafoides, en el astrágalo y en el calcáneo(4) (Figura 3). Boss et al. describen los siguientes hallazgos en un estudio anatómico de este complejo medial: amplia variabilidad anatómica, subdivisión del ligamento deltoideo en un fascículo superficial y otro profundo; presencia de un ligamento tibionavicular en forma de una capa fibrosa engrosada confluente con la cápsula articular del tobillo; mayor longitud de los ligamentos tibiocalcáneo y tibioastragalino superficial; y mayor grosor, por último, de los ligamentos tibiocalcáneo y tibioastragalino(4).
figura3.png
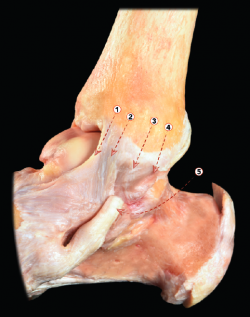
Figura 3. Visión medial de una disección osteoarticular del tobillo. 1: fascículo tibionavicular del ligamento deltoideo; 2: fascículo tibiocalcáneo del ligamento deltoideo; 3: fascículo tibiotalar superficial posterior; 4: fascículo tibiotalar profundo posterior; 5: tendón del tibial posterior. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
Descripción de los procesos
Existen 3 posibles procesos de compresión o pinzamiento de partes blandas en la articulación del tobillo, que se describen a continuación:
Pinzamiento anterolateral
Fue descrito por Ferkel et al. en 1991, que revisaron una serie de 31 pacientes tratados mediante artroscopia de tobillo por dolor localizado en el receso anterolateral después de un mecanismo de lesión por inversión. Los estudios de resonancia magnética (RM) realizados a estos pacientes mostraban una hipertrofia de tejido fibroso en dicho receso lateral(5). Presentaban, como hallazgo común durante la cirugía artroscópica, una ocupación por tejido fibroso y sinovial de dicho receso anterolateral. Y, en más del 80% de ellos, se alcanzaron buenos a excelentes resultados mediante la simple escisión de este tejido blando fibroso-sinovial. El cuadro clínico pasó a denominarse desde entonces "impingement de tejido blando anterolateral". Actualmente, conocemos que hay, sin embargo, otros puntos de posible pinzamiento anterolateral. El más frecuente afecta al LPAA, el receso y la cara laterales del astrágalo. Pero también se puede producir en el fascículo distal del ligamento tibiofibular anterior o ligamento de Bassett. Por último, se puede producir en el aspecto superior del LPAA. Más recientemente, Keller et al. han descrito, como causa de pinzamiento, al propio ligamento tibioastragalino(6).
Historia, examen físico y pruebas de imagen
Un paciente con pinzamiento anterolateral refiere característicamente una historia de esguinces repetidos de tobillo que ha conducido posteriormente a un cuadro de dolor crónico y continuo. Dicho cuadro de dolor se puede agravar con la ganancia de peso. Se pueden referir también otros síntomas, como la sensación de debilidad y/o de inestabilidad del tobillo, "pinchazos" o hinchazón alrededor del maléolo lateral. A menudo no es fácil localizar la ubicación exacta del dolor y los pacientes pueden señalar la región del seno del tarso o la sindesmosis anterior. Es importante destacar que el dolor tiene un carácter mecánico y que, generalmente, disminuye con el descanso al permanecer sentado.
figura4.png
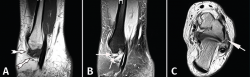
Figura 4. Resonancia magnética (RM) de un tobillo izquierdo en la que se aprecia un pinzamiento de partes blandas anterolateral. A: proyección sagital T1 que muestra un área de baja intensidad de señal que está desplazando la grasa normal (flechas blancas); B: proyección sagital STIR que confirma la presencia de tejido blando patológico (flecha); C: imágenes T2 axiales con tejido blando patológico anterolateral; la flecha apunta hacia un área de baja señal que corresponde a tejido patológico formado en el fascículo inferior del ligamento peroneoastragalino anterior (LPAA), que se ha lesionado crónicamente. Reimpreso con permiso de Foot and Ankle International: Ferkel RD, Tyorkin M, Applegate GR, Heinen GT. MRI Evaluation of Anterolateral Soft Tissue Impingement of the Ankle. Foot Ankle Int. 2010;31:655-61.
En 2010, Ferkel et al. señalaron la utilidad del diagnóstico mediante RM en este tipo de procesos(5). Los autores compararon los hallazgos quirúrgicos y los informes de RM de 24 pacientes con diagnóstico de presunción de pinzamiento anterolateral. En su estudio, utilizaron imágenes sagitales T1 y de recuperación axial de inversión (STIR) para confirmar el diagnóstico (Figura 4). Hallaron una precisión del 79%, una sensibilidad del 83% y una especificidad del 79% para el diagnóstico con RM de este tipo de procesos. Por ello, consideraron su empleo como determinante para el diagnóstico.
Indicaciones de tratamiento
El diagnóstico de estos procesos puede plantearse a menudo difícil, debido a la vaguedad de los exámenes físicos y a que la RM no es cien por cien diagnóstica. A menudo, solo puede confirmarse por examen artroscópico. El dolor persistente y recalcitrante después de realizar tratamiento conservador durante un periodo razonable es una indicación para realizar un planteamiento artroscópico. Durante la artroscopia, los hallazgos pueden incluir, como hemos señalado, sinovitis alrededor del LPAA, del ligamento de Bassett, en el receso lateral y presencia de hemosiderina, fibrosis y/o tejido fibroso(5).
Buda et al. examinaron los resultados clínicos a largo plazo del tratamiento artroscópico de pacientes con pinzamiento anterior de partes blandas. Dividieron a sus pacientes en 4 grupos en función de la región afectada: pinzamiento anterolateral, anteromedial, sindesmótico y/o difuso de tejido blando anterior. Lo que encontraron fue que aquellos pacientes con pinzamiento anterolateral tuvieron resultados que fueron buenos o excelentes después de la artroscopia, mientras que los que presentaron afectación anteromedial o difusa obtuvieron resultados muy inferiores, regulares o pobres(7). Simonson et al. llevaron a cabo una revisión sistemática de la literatura encontrando que la incidencia global de complicaciones descrita en artroscopia de tobillo era únicamente del 4%; menos del 1% eran complicaciones importantes (problemas que persistieron durante más de 12 meses después de la operación y requirieron tratamiento invasivo) y un 3,3% eran complicaciones menores (resueltas espontáneamente o después de tratamiento conservador inferior a 12 meses). Ello les permitió considerar dicho procedimiento como seguro para el tratamiento de estos procesos(8).
Descripción paso a paso del procedimiento quirúrgico: nuestro método preferido
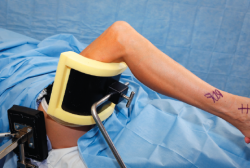
El paciente se coloca en posición de decúbito supino con un soporte de muslo no estéril (Figura 5). A continuación, se prepara y se cubre el pie. Preferimos el uso de sistemas de distracción no invasivos, como una cincha estéril desechable que es suficiente para permitir la inspección completa de la articulación y una fácil instauración-relajación de la distracción (Figura 6). Marcamos todos los puntos de referencia anatómicos sobre la piel. La articulación se distiende primeramente con 10 cL de solución salina inyectada desde el portal anteromedial. En primer lugar, se establece dicho portal anteromedial y se inserta a través de él un artroscopio que, preferiblemente para nosotros, es corto, de 2,7 mm, con una cánula intercambiable de 2,9 mm. A través del portal anterolateral se introduce una sonda bajo visión directa para localizar su mejor posición. La entrada de flujo se realiza a través de un portal posterolateral. El artroscopio de 30° permite realizar una visualización completa de 21 puntos intercambiándolo entre los 3 portales(9). Terminado el examen, la cánula de entrada de flujo se deja en el portal posterolateral y el artroscopio es reinsertado en el portal anteromedial. Con esta disposición, se puede desbridar el receso anterolateral, practicando la eliminación de tejido sinovial inflamatorio, plicas hipertróficas, osteofitos y/o cuerpos libres. Todo el tejido involucrado se escinde, cuidando de no lesionar el cartílago subyacente. También el cirujano debe tener cuidado de no extirpar el remanente del LPAA. A continuación, la mejor manera de abordar los recesos lateral y medial consiste en relajar la distracción, realizar una dorsiflexión del tobillo y utilizar la óptica de 70°. Este artroscopio proporciona una mejor visualización de la sindesmosis, del receso lateral y del calcáneo. También permite una mejor visualización a lo largo del receso posterior desde los portales anteriores.
figura6.png
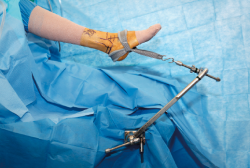
Figura 6. Detalle de la disposición del campo quirúrgico. Fijación de un tobillo derecho empleando como elemento de distracción no invasiva una cincha estéril aplicada al pie. Es necesario tener en cuenta que es conveniente dejar un espacio suficiente desde el tobillo hasta la mesa quirúrgica para facilitar el uso del portal posterolateral.
Pinzamiento posterior
Pueden producirse también varios tipos de pinzamiento de partes blandas en la región posterior del tobillo. Así, puede producirse por una lesión por inversión en la que el LPAP queda comprimido entre el maléolo medial y el astrágalo. También se produce un pinzamiento posterolateral cuando se comprime el ligamento transverso tibioperoneo y/o el ligamento intermaleolar posterior –que forma el túnel osteofibroso– entre el ligamento tibioperoneo posterior y el LPAP(7). El pinzamiento posteromedial fue descrito por primera vez por Liu y Mirzayan en 1993. Estos autores describieron el caso de un paciente con dolor posteromedial crónico secundario a múltiples esguinces de tobillo. Los autores plantearon la hipótesis de que el dolor se debió al tejido cicatricial que resultó de producirse el desgarro del fascículo profundo del deltoides por la inversión del tobillo flexionado plantarmente(10). En esta posición, el ligamento tibioastragalino posterior era comprimido entre el maléolo medial y el astrágalo. Este tipo de lesión generalmente no está aislada y, en alrededor del 40% de los casos, el ligamento hipertrofiado puede pinzar el tendón del tibial posterior, el tendón del FHL o el del flexor digitorum longus. Es importante recordar que en alrededor del 16% de los casos también puede producirse una lesión condral de la cúpula astragalina(7).
El pinzamiento de partes blandas también puede producirse en la región posterior del tobillo debido a la presencia de anomalías musculares. Así, el músculo supernumerario más comúnmente encontrado es el peroneus quartus, que puede causar un cuadro de pinzamiento posterior. Se puede originar a partir del peroneo corto, del peroneo largo o en la cara posterior del peroné distal. También pueden ser origen de pinzamiento posterior los siguientes tendones accesorios: el flexor acessorius digitorum longus, el peroneus calcaneus internus, el tibiocalcaneus internus, el soleus accesorio y/o el FHL situado muy distal(7).
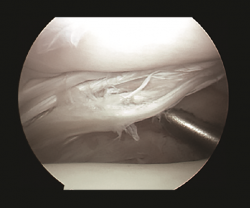
El pinzamiento posterolateral puede ser causado por un desgarro del ligamento tibioperoneo transverso y/o el ligamento intermaleolar posterior (túnel osteofibroso tibial). Rosenberg et al. identificaron que se hallaba presente en un 56% de las piezas anatómicas de su trabajo. Estos autores lo describen con unas dimensiones de entre 1 y 8 mm de ancho y entre 5 y 8 mm desde anterior a posterior. Encontraron que era una variante normal de los ligamentos posteriores del tobillo y explicaron así cómo se pueden producir los síntomas de pinzamiento posterior(11). Personalmente, hemos realizado y descrito el desbridamiento de roturas del ligamento tibioastragalino transverso en 25 pacientes con buen resultado y sin complicaciones posteriores(12) (Figura 7).
Historia, examen físico y pruebas de imagen
La sintomatología de los pacientes con un cuadro de pinzamiento de partes blandas en la región posterior del tobillo se presenta en forma de dolor de localización vaga y difusa en la región posterior, de forma similar a la presentación de los cuadros de pinzamiento anterolateral. Las múltiples estructuras anatómicas que pueden ser la causa del dolor en esta región posterior del tobillo hacen difícil precisar su localización. La inestabilidad no suele ser un hallazgo común en estos pacientes. Característicamente, estos pacientes tienen radiografías normales. Al igual que en las formas de pinzamiento anterolateral, la RM puede ser útil para establecer un diagnóstico. También debemos tener en cuenta que la frecuente presencia de calcificaciones en esta región posterior del tobillo se puede apreciar en la radiografía lateral; sin embargo, una proyección axial a 25° de rotación lateral y subexpuesta puede mostrarlas mucho mejor que aquella(3).
Indicaciones de tratamiento y hallazgos artroscópicos
Al igual que en los procesos de pinzamiento anterolateral, la indicación para el tratamiento quirúrgico por técnicas de artroscopia se basa en la presencia de dolor recalcitrante y una mala respuesta al tratamiento conservador(13). El alivio del dolor en atletas de alto nivel se describe en la literatura después de la resección artroscópica del ligamento intermaleolar posterior, que forma el túnel osteofibroso, y/o el ligamento tibioperoneo transverso(12).
Pinzamiento medial
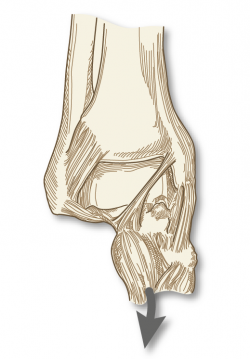
En comparación con los procesos de pinzamiento anterolateral y posterior, el pinzamiento de partes blandas en la zona medial se halla mucho menos recogido en la literatura (Figura 8). Así, se han descrito casos aislados después de una lesión del fascículo profundo del ligamento deltoides, después de una lesión por inversión que causa bandas cicatriciales en dicho fascículo profundo del ligamento deltoides y resultar comprimido entre la cara medial del astrágalo y el maléolo medial. Se han descrito también casos de dolor por pinzamiento del fascículo tibioastragalino anterior por traumatismo directo o por laxitud aumentada tras desgarro de los ligamentos tibioperoneos(1).
En estos casos, la artroscopia puede demostrar un engrosamiento de estos fascículos del ligamento deltoideo. El tratamiento quirúrgico sería, de forma similar a la descrita para los otros síndromes de pinzamiento de partes blandas, la resección del tejido causante de la patología a través de los portales descritos y el uso de los mismos instrumentos motorizados y cánulas.
Pauta postoperatoria
La pauta preferida por los autores incluye suturar todos los portales con nailon 4-0 no reabsorbible y colocar a los pacientes una férula posterior de descarga durante una semana. Trascurrida esta y tras retirar las suturas, se utiliza un zapato de rehabilitación posquirúrgica, o bien una ortesis de marcha (de tipo Walker) durante otras 2 o 3 semanas. Posteriormente, se iniciará la fisioterapia y la deambulación manteniendo la inmovilización con una simple tobillera.
La reincorporación deportiva o laboral de carácter físico se suele producir entre los 2 y 3 meses. Para determinar el momento adecuado, se utilizan las siguientes 4 pruebas funcionales, que describieron los autores de este capítulo(14):
- La recuperación de la flexión dorsal y plantar del tobillo.
- La recuperación de la propiocepción y el equilibrio del tobillo.
- La recuperación de la agilidad del tobillo.
- La recuperación de la fuerza que permita el salto vertical.
Consejos y trucos sobre cómo evitar complicaciones (Tabla 1)
Ferkel et al. realizaron una valoración de los resultados de 612 artroscopias de tobillo realizadas por 2 cirujanos experimentados. Los resultados de esta revisión mostraron una tasa global de complicaciones de un 9%. En el 4,4% de estas artroscopias se produjo una complicación de tipo neurológico, lo que representó aproximadamente la mitad de las complicaciones observadas. El nervio más comúnmente lesionado (15 casos) fue el peroneo superficial. Con el propósito de minimizar la incidencia de esta lesión, que se produce por el abordaje a través del portal anterolateral, se ha recomendado realizar una maniobra de flexión plantar e inversión del pie, lo que pone en tensión el recorrido del nervio y permite detectar su localización, evitando lesionarlo.
También puede lesionarse el nervio sural a nivel del portal posterolateral. Para protegerlo, se recomienda realizar este portal justo lateral al tendón de Aquiles y dirigir las cánulas medialmente hacia el centro de la articulación del tobillo, evitando el recorrido del FHL, que debe quedar lateral y, generalmente, por debajo del ligamento tibioperoneo transverso(15).
Otra complicación descrita de la artroscopia del tobillo es la producción de una lesión ligamentosa, bien por un desbridamiento excesivo o por la realización de técnicas de distracción inapropiadas. Es conveniente que el paciente esté suficientemente anestesiado y la musculatura relajada, lo que permitirá emplear menor fuerza de distracción. Es recomendable que esta fuerza de distracción no supere los 15 kg de fuerza durante una hora. Por ello, es también recomendable, si esta fuerza de distracción se alcanza, realizar sin distracción el resto del procedimiento(16).
La aparición de un cuadro de isquemia compartimental es una de las más temidas complicaciones de la artroscopia del tobillo. Por lo general, la cantidad de extravasación de líquidos es pequeña, pero se debe controlar su acumulación en los compartimentos de la tibia o del pie para evitar esta complicación y tener, por ello, extrema precaución cuando se utiliza un sistema de bomba para la artroscopia de tobillo. En la mayoría de los casos, la presión compartimental por el líquido extravasado se reducirá hasta la normalidad en unas pocas horas pero, si hay motivo de preocupación, se debe mantener un control continuo de la evolución de la extremidad. Por ello, no utilizamos estos sistemas de bomba y empleamos, en su lugar, un tercer portal dedicado únicamente a la entrada de flujo por efecto de la gravedad, que permite una adecuada distensión articular(17).
Figuras
Figura 1. Visión anterolateral de una disección osteoarticular del tobillo. 1: ligamento tibiofibular anterior (y fascículo distal); 2: ligamento talofibular anterior; 3: tendón calcáneo; 4: ligamento calcaneofibular; 5: inserción del tendón del peroneo tercero; 6: tendón del peroneo largo; 7: ligamento talonavicular dorsal; 8: ligamento cervical; 9: parte anterior del ligamento deltoideo. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
Figura 2. Visión posterior de una disección osteoarticular del tobillo y la articulación subtalar. 1: os trigonum; 2: ligamento calcaneofibular; 3: ligamento talofibular posterior; 4: ligamento intermaleolar; 5: componente profundo del ligamento tibiofibular posterior (ligamento transverso); 6: componente superficial del ligamento tibiofibular posterior; 7: surco para el tendón del tibial posterior; 8: parte posterior del ligamento deltoideo; 9: rotura de la sincondrosis entre un os trigonum y el cuerpo del astrágalo; 10: túnel osteofibroso para el flexor largo del primer dedo. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
Figura 3. Visión medial de una disección osteoarticular del tobillo. 1: fascículo tibionavicular del ligamento deltoideo; 2: fascículo tibiocalcáneo del ligamento deltoideo; 3: fascículo tibiotalar superficial posterior; 4: fascículo tibiotalar profundo posterior; 5: tendón del tibial posterior. Figura cedida por el Dr. Miki Dalmau-Pastor, publicada en “Anatomía del tobillo” en este mismo monográfico.
Figura 4. Resonancia magnética (RM) de un tobillo izquierdo en la que se aprecia un pinzamiento de partes blandas anterolateral. A: proyección sagital T1 que muestra un área de baja intensidad de señal que está desplazando la grasa normal (flechas blancas); B: proyección sagital STIR que confirma la presencia de tejido blando patológico (flecha); C: imágenes T2 axiales con tejido blando patológico anterolateral; la flecha apunta hacia un área de baja señal que corresponde a tejido patológico formado en el fascículo inferior del ligamento peroneoastragalino anterior (LPAA), que se ha lesionado crónicamente. Reimpreso con permiso de Foot and Ankle International: Ferkel RD, Tyorkin M, Applegate GR, Heinen GT. MRI Evaluation of Anterolateral Soft Tissue Impingement of the Ankle. Foot Ankle Int. 2010;31:655-61.
Figura 5. Detalle de colocación del paciente. La pierna derecha se fija sobre un soporte del muslo no estéril situado proximal al hueco poplíteo y la cadera se flexiona aproximadamente a 45°.
Figura 6. Detalle de la disposición del campo quirúrgico. Fijación de un tobillo derecho empleando como elemento de distracción no invasiva una cincha estéril aplicada al pie. Es necesario tener en cuenta que es conveniente dejar un espacio suficiente desde el tobillo hasta la mesa quirúrgica para facilitar el uso del portal posterolateral.
Figura 7. Desgarro longitudinal del ligamento transverso en un tobillo derecho de un jugador de baloncesto antes de practicar su desbridamiento.
Figura 8. Pinzamiento del ligamento tibioastragalino anterior sobre la cúpula astragalina. Basado en: Ferkel RD (ed.). Foot and Ankle Arthroscopy. 2nd edition. Philadelphia; Wolters Kluwer; 2017.
Tablas
Información del artículo
Cita bibliográfica
Autores
Jessica Ryu
Department of Orthopaedic Surgery. Southern California Orthopedic Institute. Van Nuys. CA, USA
Richard Ferkel
Department of Orthopaedic Surgery. Southern California Orthopedic Institute. Van Nuys. CA, USA
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Traducción
Artículo traducido del texto original en inglés por el Dr. R. Cuéllar Gutiérrez.
Referencias bibliográficas
-
1Ferkel RD, Connor C. Soft tissue lesions of the ankle. En: Ferkel RD (ed.). Foot and Ankle Arthroscopy. 2nd edition. Philadelphia: Wolters Kluwer; 2017. pp. 157-82.
-
2Amendola A, Stone JW. (ed.) AANA Advanced Arthroscopy: The Foot and Ankle. Elsevier Inc.; 2010.
-
3Maquirriain, J. Posterior Ankle Impingement Syndrome. J Am Acad Orthop Surg. 2005;13:365-72.
-
4Boss AP, Hintermann B. Anatomical Study of the Medial Ankle Ligament Complex. Foot Ankle Int. 2002;23:547-53.
-
5Ferkel RD, Tyorkin M, Applegate GR, Heinen GT. MRI Evaluation of Anterolateral Soft Tissue Impingement of the Ankle. Foot Ankle Int. 2010;31:655-61.
-
6Keller K, Nasrilari M, Filler T, Jerosch J. The anterior tibio-talar ligament: one reason for anterior ankle impingement. Knee Surg Sports Traumatol Arthrosc. 2010;18:225-32.
-
7Buda R, Baldassarri M, Parma A. Arthroscopic Treatment and Prognostic Classification of Anterior Soft Tissue Impingement of the Ankle. Foot Ankle Int. 2016;37:33-3.
-
8Simonson DC, Roukis TS. Safety of Ankle Arthroscopy for the Treatment of Anterolateral Soft-Tissue Impingement. Arthroscopy. 2014;30:256-9.
-
9Ferkel RD, Dierckman BD, Phisitul P. Arthroscopy of the Foot and Ankle. En: Coughlin MJ, Saltzman CL, Anderson RB (eds.). Mann’s Surgery of the Foot and Ankle. 9th edition. Mosby; 2013. pp. 1688-722.
-
10Liu SH, Mizayan R. Posteromedial Ankle Impingement. Arthroscopy. 1996;9(6):706-11.
-
11Rosenberg ZS, Cheung YY, Beltran J, Sheskier S, Leong M, Jahss M. Posterior Intermalleolar ligament of the Ankle: Normal anatomy and MR imaging features. Am J Roentgenol. 1995;165:387-90.
-
12Ferkel RD, Farac R, Pinto M, Fahimi N, Rahhal S, Marumoto J. Arthroscopic Normal and Pathologic Posterior Ankle Ligament Anatomy. Arthroscopy. 2012;28(6):e29-e30.
-
13Giannini S, Buda R, Mosca M. Posterior Ankle Impingement. Foot Ankle Int. 2013;34:459-65.
-
14Reischl S, Noceti-DeWit L, Ferkel RD. Rehabilitation of the foot and ankle. En: Ferkel RD (ed.). Foot and Ankle Arthroscopy. 2nd edition. Philadelphia: Wolters Kluwer; 2017. pp. 453-76.
-
15Ferkel RD, Heath DD, Guhl J. Neurological Complications of Ankle Arthroscopy. Arthroscopy. 1996;12:200-8.
-
16Ferkel RD, Altbuch T, Bloze AE. The effectives of noninvasive traction on SSEPs during ankle arthroscopy. IFFAS 5th Triennial Scientific Meeting. Chicago, IL; 2014.
-
17Carlson MJ, Ferkel RD. Complications in Ankle and Foot Arthroscopy. Sports Med Arthrosc Rev. 2013;21:135-9.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El tobillo se suma a la serie de números monográficos
- Artroscopia de tobillo, la artroscopia del presente o de un futuro no muy lejano
- Anatomía del tobillo
- Artroscopia anterior del tobillo: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento de partes blandas del tobillo
- Pinzamiento óseo del tobillo
- Lesiones osteocondrales de tobillo: conceptos generales
- Tratamiento artroscópico de las lesiones osteocondrales de tobillo
- Inestabilidad de tobillo: etiología, semiología y nuevos conceptos
- Artroscopia de retropié: escuela de Ámsterdam en artroscopia de tobillo
- Pinzamiento posterior del tobillo: tratamiento artroscópico
- Endoscopia de los tendones Aquiles, tibial posterior y peroneos
- Microinestabilidad de tobillo tratada mediante reparación artroscópica del ligamento peroneo-astragalino anterior según técnica all-inside. A propósito de un caso
- Transferencia endoscópica del tendón del músculo flexor <em>hallucis longus</em>
- Anatomía de los ligamentos talofibular anterior y calcaneofibular


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.