Tratamiento artroscópico de la escápula saltante. Resultados a largo plazo en nuestro medio, descripción de la técnica quirúrgica y revisión de la literatura
Arthroscopic treatment of snapping scapula syndrome. Long-term results in our area, description of the surgical technique and literature review
Resumen:
Objetivo: el objetivo de este estudio es valorar el resultado clínico y funcional de los pacientes sometidos a tratamiento artroscópico de la escápula saltante.
Métodos: estudio prospectivo de 15 pacientes diagnosticados de escápula saltante sintomática que no cedió con tratamiento conservador, con una media de seguimiento de 3,8 años, con un mínimo de 2 años y un máximo de 10, que fueron intervenidos en un único centro entre 2005 y 2015 mediante cirugía artroscópica de la articulación escapulotorácica, realizándose resección escapular del ángulo superomedial en todos los casos y bursectomía concomitante en 2 de ellos. Los resultados fueron registrados con la escala visual analógica (EVA) y el Simple Shoulder Test (SST).
Resultados: las puntuaciones en el SST mejoraron significativamente de 7,4 preoperatorio a 10,4 al alta (p = 0,03) y la puntuación en la escala EVA se redujo significativamente de 6,6 preoperatoriamente a 2,2 al alta (p < 0,001). Todos los pacientes excepto 2 estaban satisfechos con el resultado y afirmaron que se volverían a realizar el procedimiento de nuevo. Los 2 pacientes que no alcanzaron una mejoría completa, con persistencia de dolor y crepitación, presentaban factores de mal pronóstico asociado en forma de escoliosis y disquinesia escapular, respectivamente.
Conclusiones: el tratamiento de la escápula saltante por vía artroscópica es una opción terapéutica válida en pacientes con esta patología que no cede a tratamiento conservador, con una mejoría en las escalas de valoración funcional y del dolor y que en nuestra serie no asoció complicaciones.
Nivel de evidencia: nivel IV.
Relevancia clínica: la tendencia actual en el tratamiento de las patologías osteomusculares son los abordajes mínimamente invasivos, incluyendo la artroscopia. A pesar de requerir un alto grado de experiencia, los resultados y la satisfacción del paciente son mejores que con técnicas abiertas, presentando así mismo menos morbilidad.
Abstract:
Objective: the aim of this study is to evaluate the clinical and functional outcome of patients undergoing arthroscopic treatment of the snapping scapula.
Methods: a prospective study of 15 patients with symptomatic snapping scapula who did not improve with conservative treatment, with a mean follow-up of 3.8 years, with a minimum of 2 years and a maximum of 10, who were operated in a single center between 2005 and 2015 underwent arthroscopic surgery of the scapulothoracic joint, with scapular resection of the superomedial angle in all cases and concomitant bursectomy in 2 of them. The results were assessed by the Visual Analogue Scale (EVA) and the Simple Shoulder Test (SST).
Results: SST scores improved significantly from 7.4 preoperatively to 10.4 (p = 0.03) and the EVA score decreased significantly from 6.6 preoperatively to 2.2 (p < 0.001). All but 2 patients were satisfied with the result and stated that they would perform the procedure again. The 2 patients who did not achieve complete improvement with persistent pain and crepitation had associated poor prognostic factors in the form of scoliosis and scapular dyskinesia, respectively.
Conclusions: the arthroscopic treatment of the snapping scapula is a valid therapeutic option in patients with this pathology that does not improve with conservative treatment, with better results in the functional assessment and pain scales and in our series did not associate complications.
Level of evidence: level IV.
Clinical relevance: the current trend in treatment of musculoskeletal injuries is minimally invasive approaches, including arthroscopy. Despite requiring a high degree of experience, the results and patient satisfaction are better than open techniques, presenting less morbidity.
Introducción y objetivos
La articulación escapulotorácica es una estructura anatómica compleja, fundamental en la movilidad del hombro, ya que permite realizar la función de la articulación glenohumeral minimizando la carga que soporta esta y la articulación acromioclavicular(1)(2).
El síndrome de escápula saltante fue descrito por primera vez por Boinet en 1867 como el roce audible y palpable del ángulo superomedial de la escápula asociado a dolor(2)(3)(4)que disminuye la calidad de vida de los pacientes(5) afectando principalmente a pacientes jóvenes activos y atletas cuyo deporte o actividad exige mantener los brazos por encima de la cabeza(6).
Ha recibido diferentes nombres a lo largo de los años: escápula saltante, síndrome escapulotorácico, escápula rodante, etc.
Kuhn, basándose en los estudios de Milch(3)(7), diferenció entre bursitis escapulotorácica, en la que hay una inflamación de las bursas, y la crepitación de la articulación que puede ser una manifestación de una alteración ósea y/o muscular o no tener una significación patológica, estando presente en individuos sanos.
El tratamiento inicial debe ser conservador, respondiendo mejor aquellos pacientes con bursitis que no presentan anomalías anatómicas y que mejoraron tras la infiltración local de corticoides. Cuando este no funciona, es necesario realizar un tratamiento quirúrgico consistente en escapulectomía del ángulo superomedial y/o bursectomía, ya sea por vía abierta o artroscópica. En 1999, Herper introdujo la técnica artroscópica que presentaba menor morbilidad, mejores resultados estéticos y recuperaciones más precoces que el abordaje abierto, ya que no precisa desinserciones de la musculatura.
El objetivo de este artículo es valorar el resultado clínico-funcional de los pacientes sometidos a tratamiento artroscópico de la articulación escapulotorácica en la escápula saltante, correlacionar dichos resultados con la literatura existente y describir la técnica quirúrgica.
Nuestra hipótesis es que los pacientes intervenidos mediante este método obtienen buenos resultados, con un alto grado de satisfacción, un retorno completo a las actividades previas y una baja tasa de complicaciones.
Métodos
Población del estudio
Presentamos un estudio retrospectivo basado en el análisis de los datos recogidos de forma prospectiva en 15 pacientes (9 hombres y 6 mujeres) con una media de edad de 32 años (25-45 años), diagnosticados de escápula saltante y que fueron intervenidos en un único centro y por un único cirujano entre los años 2005 y 2015.
Los pacientes incluidos en el estudio presentaban dolor y crepitación en la zona superomedial de la escápula, con un test de infiltración positivo, es decir, experimentaron alivio sintomático tras la inyección de anestésico local y/o corticoide en el borde superomedial de la escápula y no respondieron al tratamiento conservador consistente en antiinflamatorios no esteroideos (AINE), rehabilitación (fisioterapia para potenciar la musculatura periescapular), modificaciones posturales e infiltraciones locales con anestésico y corticoides durante un mínimo de 6 a 12 meses.
Fueron diagnosticados mediante historia clínica y exploración física. Además, se les realizó resonancia magnética (RM) y tomografía computarizada (TC) 3D para estudiar las posibles alteraciones anatómicas, la presencia de inflamación bursal y descartar la presencia de masas escapulotorácicas. La media de duración de los síntomas antes de la cirugía fue de 3 años (6 meses-7 años), ya que la mayoría de los pacientes incluidos acudieron a consulta referidos por otros médicos.
Todos los pacientes firmaron un consentimiento escrito autorizando su inclusión en el estudio.
Recogida de datos y análisis de resultados
Se evaluó preoperatoriamente el dolor escapular medial y la función del hombro mediante la escala analógica visual del dolor (EVA) y el Simple Shoulder Test (SST).
Postoperatoriamente, los pacientes fueron revaluados en sucesivas visitas predeterminadas a la consulta con los mismos cuestionarios (VAS y SST), con una media de seguimiento de 3,8 años (entre 2 y 10 años). La satisfacción del paciente se midió con una escala de 10 puntos, siendo el 10 el máximo grado de satisfacción (muy satisfechos) y 1 el mínimo (nada satisfechos). Por último, se realizó un cuestionario de respuesta dicotómica (Sí/No) a la pregunta de si repetirían el tratamiento.
Los resultados fueron analizados estadísticamente con el programa SPSS (versión 22) comparando las puntuaciones de la escala EVA y el SST pre- y postoperatorias mediante el test de T de Student. Una diferencia significativa se expresó como p < 0,05 con un intervalo de confianza del 95%.
Técnica quirúrgica
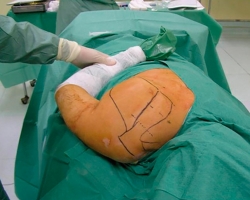
La cirugía (bursectomía y extirpación parcial del ángulo superomedial de la escápula) fue realizada por el mismo cirujano en todos los casos. La técnica se realizó bajo anestesia general, con el paciente en decúbito prono y en posición de “ala de pollo” (Figura 1).
Esta posición ayuda en la colocación de los portales aumentando el espacio potencial entre la escápula y el tórax. Mediante una fuerza adicional medial en la parte lateral del tórax, se logró elevar todavía más el borde del cuerpo escapular facilitando el acceso.
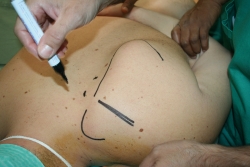
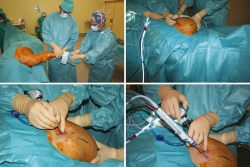
Se practicó una técnica de 2 portales (superior e inferior), estableciéndose como portal de inicio, para introducir el artroscopio con óptica de 30°, el portal inferior, que es el portal de visión, localizado 3-4 cm medial al borde medial de la escápula, en el punto medio entre la espina y el ángulo inferior. El portal superior, o portal de trabajo, se realizó mediante visión directa con ayuda de una aguja al nivel de la espina y también a 3-4 cm del borde medial (Figuras 2 y 3).
En la realización de los portales se debe tener especial cuidado con las ramas del nervio y la arteria dorsal escapular que descienden por el borde medial de la escápula a 1 cm de esta. Asimismo, debemos tener precaución de no sobrepasar cranealmente la espina escapular, ya que podemos lesionar el nervio espinal accesorio.
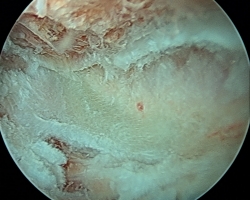
A través del portal de trabajo y con ayuda de sinoviotomo y radiofrecuencia, se procedió a la extirpación del tejido fibroso y bursal para exponer el ángulo superomedial de la escápula, localizado mediante palpación directa y la movilización indirecta de la escápula al mover el brazo (Figura 4).
figura-4.jpg
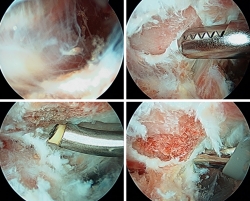
Figura 4. A: visión inicial del espacio escapulotorácico; B: limpieza de tejido fibroso, bursal y cicatricial con ayuda de sinoviotomo hasta localización del borde superomedial escapular; C: exposición de dicho borde y preparación para realización de osteotomía; D: con ayuda de una fresa de 4 o 4,5 mm, se procede a la resección del borde superomedial escapular.
En todos los casos se realizó extirpación parcial del ángulo superomedial de la escápula mediante fresa de 4 mm de diámetro, con unas dimensiones aproximadas de 2 cm en el plano anteroposterior y 2 cm en el plano mediolateral (Figura 5). Para el cierre de los portales se utilizó un monofilamento.
Todos los pacientes cursaron alta hospitalaria en las primeras 24 horas postoperatorias y no se reportaron complicaciones en el postoperatorio inmediato ni tardío.
Rehabilitación postoperatoria
Durante la primera semana los pacientes permanecieron inmovilizados con cabestrillo y se permitió el inicio de ejercicios pasivos de hombro desde la segunda semana. Se inició fisioterapia específica al mes y hubo restricción para la carga durante 6-8 semanas. La vuelta a la actividad normal, deportiva o laboral, con carga completa, fue a partir de la octava semana y según la tolerancia.
Resultados
Todos los pacientes intervenidos acudieron a las revisiones en consulta.
En el estudio radiológico que se realizó a todos los pacientes no se objetivaron alteraciones anatómicas reseñables (por ejemplo, osteocondromas, tumores de partes blandas…) como causa de su patología.
Las puntuaciones en el SST mejoraron significativamente desde una media de 7,4 ± 2,9 preoperatorio a 10,4 ± 2,7 postoperatorio (p = 0,03). La puntuación de la escala VAS se redujo significativamente de 6,6 ± 2,2 preoperatoriamente a 2,2 ± 1,9 postoperatoriamente (p < 0,001). Trece pacientes estaban satisfechos con el resultado (86%), es decir, calificaron su satisfacción por encima de 7 y afirmaron que volverían a realizar el tratamiento de nuevo. De estos 13, 7 continuaron con crepitación, aunque la describieron como mucho menor que antes de la intervención y no dolorosa. Dos pacientes no mejoraron (dolor y crepitación similar). No hubo diferencias significativas en cuanto al sexo o la edad de los pacientes y no se produjo ninguna complicación intraoperatoria ni postoperatoria.
Discusión
La escápula saltante se produce como resultado de un deslizamiento anómalo de la superficie cóncava de la cara anterior de la escápula y la superficie convexa de la pared torácica(1)(2)(5)(8). Este conflicto mecánico se traduce en dolor, crepitaciones y chasquidos cuando se moviliza el hombro, sobre todo en pacientes jóvenes con historia de sobreuso mecánico laboral o deportivo.
Existen diferentes teorías que tratan de explicar la etiología de la escápula saltante. Esta se puede clasificar en 3 grandes grupos que se correlacionan entre sí: inflamación de las bursas serosas escapulotorácicas, anomalías musculares y/o anomalías óseas(5).
Kuhn et al.(9) describieron en la articulación escapulotorácica 2 bursas mayores: la bolsa infraserrato (entre el músculo serrato anterior y la pared torácica) y la bolsa supraserrato (entre el subescapular y el serrato anterior), que son constantes en las disecciones, y 4 menores inconstantes presentes habitualmente como respuesta a anomalías mecánicas. La inflamación de estas bursas menores inconstantes, sobre todo de aquellas localizas en el ángulo superomedial de la escápula, es la fuente más común de síntomas, seguida por la bursitis del ángulo inferior(4)(5)(6).
Una mala congruencia escapulotorácica desencadena un ciclo de inflamación y cicatrices bursales que desemboca en pinzamiento y, con ello, la perpetuación de la inflamación y el dolor. El resultado es una fibrosis de la bursa con cicatrices secundarias, dolor y chasquidos.
Un estudio con 89 pacientes diagnosticados de bursitis escapulotorácica(1) reveló que el 43% de los pacientes presentaba anomalías anatómicas, siendo la excesiva angulación anterior del borde superomedial el principal factor de riesgo para presentar escápula saltante según estudios recientes(10).
Los músculos periescapulares se encargan de mantener la estabilidad escapular. Alteraciones como la atrofia muscular, la fibrosis o las anomalías de las inserciones, sobre todo del serrato anterior, producen un desequilibrio escapulotorácico que se traduce en chasquidos, roces, inflamación y dolor con la movilidad del hombro.
Otras patologías como el osteocondroma (tumor más frecuente de la escápula con una incidencia del 3-4,6%)(1), el elastofibroma dorsi o los condrosarcomas deben ser descartadas mediante pruebas de imagen(5).
Se debe realizar una buena exploración para descartar patología glenohumeral asociada, alteraciones axiales como la escoliosis o la cifosis torácica y/o alteraciones neurológicas como la escápula alada secundaria a lesión del nervio torácico largo. No debemos confundir esta última con la escápula pseudoalada, que es la posición antiálgica que adoptan los pacientes para evitar el roce escapulotorácico.
La primera línea de tratamiento de la escápula saltante es romper este ciclo inflamatorio mediante tratamiento conservador que resulta eficaz en el 50-80% de los casos(10). Este consiste en reposo, AINE, modificación postural y de las actividades, fisioterapia potenciando la musculatura periescapular e infiltraciones locales con anestésico y/o corticoides.
Si el tratamiento conservador durante al menos 6-12 meses no resuelve la sintomatología, optamos por un tratamiento quirúrgico que consistirá en escapulectomía del ángulo superomedial y/o bursectomía(2). Herper et al.(11) en 1999 describieron por primera vez la técnica artroscópica, la cual presenta menor morbilidad que la técnica abierta, mejores resultados estéticos y una recuperación más temprana, ya que evita las desinserciones musculares, pudiendo comenzar antes con la rehabilitación(4)(5)(6).
No existen en el momento actual estudios que comparen el tratamiento quirúrgico abierto con el tratamiento artroscópico, por lo que no existe una evidencia para usar uno u otro; sin embargo, las ventajas expuestas hacen que la mayoría de los cirujanos opten por el tratamiento artroscópico.
El paciente se coloca en decúbito prono con la extremidad en posición de “ala de pollo” o chicken wing. Esta posición aumenta el espacio entre la escápula y la pared torácica una media de 3,2 cm(9)(12)(13)(14), permitiendo un acceso seguro a la articulación. Además, se coloca un soporte lateral al hombro que ejerza una fuerza medial, resultando en una posición adicional de bayoneta a la escápula(6). Para asegurar la posición del brazo, Saper et al.(15) aseguran dicha posición del brazo mediante cinta adhesiva, evitando así su movilización durante la intervención.
Thomas(16) en 2011 publicó una alternativa a la posición de “ala de pollo” que consiste en colocar un gancho-retractor de hueso colocado medial a la espina escapular, de modo que al traccionar de este se permita un acceso seguro a la articulación escapulotorácica.
Se describen 2 portales clásicos en el abordaje de la articulación escapulotorácica. El portal medial inferior, a la altura del ángulo inferior escapular, y el portal medial superior. Debe prestarse especial atención a la colocación de estos portales, ya que existen varias estructuras neurovasculares en riesgo. El nervio y la arteria dorsal de la escápula recorren el borde medial de la escápula a 1 cm de esta(1). Por ello, los portales deben colocarse separados unos 3-4 cm del borde espinal(4)(5)(6)(8)(11). Además, el portal medial superior debe colocarse inmediatamente caudal a la espina de la escápula, ya que además de los mencionados previamente se puede dañar la rama superficial de la arteria vertebral transversa y/o el nervio espinal accesorio que corre profundo al músculo trapecio para inervarlo(6).
En nuestro caso, a diferencia de otros estudios donde el portal inferior se coloca a nivel del ángulo inferior escapular, se utilizó un portal medial inferior ubicado en el punto medio entre la espina de la escápula y el ángulo inferior, aunque más próximo a la espina. Esta variación aporta una mejor maniobrabilidad y acceso durante la técnica quirúrgica.
Algunos autores elaboran un tercer portal, descrito por Chan et al.(17), localizado en la unión de tercio medio y dos tercios laterales de la distancia entre el ángulo superomedial y el acromion, para facilitar la resección del borde superomedial de la escápula. La elaboración de este portal debe ser muy metódica por la presencia del nervio y la arteria supraescapular que cruzan por la escotadura superior escapular. Pavlik et al.(8) concluyeron al intervenir 10 pacientes utilizando el portal de Chan que este es seguro, permitiendo un acceso más fácil al ángulo superomedial y obteniendo un retorno laboral a su actividad previa en el 90% de los pacientes y un 90% de buenos o excelentes resultados.
Con ayuda de sinoviotomo, fresa y radiofrecuencia, se procede a realizar la bursectomía y/o la resección escapular. La decisión de la extirpación de dimensiones aproximadas de 2 cm en el plano anteroposterior y 2 cm en el plano mediolateral fue en función de las recomendaciones de Millett et al.(6).
Existe cierta discusión en cuanto a cuándo realizar bursectomía aislada, escapulectomía aislada o ambas. Algunos autores defienden que no es necesaria la escapulectomía en todos los casos, siendo efectiva y suficiente la bursectomía aislada en la mayoría(18), mientras que otros abogan por la resección del borde superomedial de la escápula en todos los pacientes, incluso en aquellos que no presentan anomalías óseas, ya que ha demostrado ser más efectiva(5)(8).
A todos nuestros pacientes se les practicó una resección del ángulo superomedial, obteniendo un 86% de satisfacción (13 de los 15 pacientes calificaron su satisfacción con valores por encima de 7); 7 pacientes continuaron con crepitaciones, siendo estas de menor intensidad y en ningún caso dolorosas. Debemos tener en cuenta que existen las crepitaciones no dolorosas en la población sana, como se describió anteriormente.
Pearse et al.(19) publicaron en un estudio retrospectivo de 13 pacientes tasas más bajas de éxito tras el tratamiento artroscópico (66% de satisfacción); sin embargo, de estos 13 pacientes solo 3 fueron sometidos a escapulectomía, lo que en nuestra opinión puede ser la causa de la persistencia de síntomas.
Tras un periodo de recuperación y fisioterapia, los pacientes pueden volver a sus actividades deportivas u otras que conlleven la movilización del brazo por encima de la cabeza alrededor de los 2-3 meses tras la cirugía(5)(6)(8)(11).
En general, en la literatura revisada, la mayoría consistente en publicaciones de series de casos, se pone de manifiesto una mejoría de la sintomatología de los pacientes tratados artroscópicamente, con tasas de satisfacción en torno al 85-90%(2)(8)(11)(18)(20).
Sin embargo, existe mucha heterogeneidad a la hora de valorar los resultados (VAS, American Shoulder and Elbow Surgeons –ASES–, University of California, Los Ángeles –UCLA–, Western Ontario Rotator Cuff –WORC–, SST, etc.), siendo difícil la comparación entre ellos.
Nuestros resultados van en línea con la literatura publicada (Harper(11), Lehtinen(20), Pavlik(8), Tashjian(2)…), ya que obtuvimos buenos resultados postoperatorios con el tratamiento artroscópico, con una mejoría tanto en la escala SST con un aumento de 3 puntos (p = 0,03), como en la VAS con una disminución de 4,4 puntos (p < 0,001).
Millet et al.(6) tuvieron que realizar cirugía de revisión al 13% de sus pacientes por persistencia de síntomas. Propusieron una serie de teorías para explicarlo, como la falta de resección de la bursa supraserrato o la aparición de adherencias fibrosas poscirugía visualizadas en los pacientes que tuvieron que ser revisados quirúrgicamente.
Mengue et al.(10) en 2016 realizaron un estudio de 74 pacientes sometidos a artroscopia escapulotorácica con seguimiento medio de 3,4 años. Todos los pacientes mejoraron en las escalas y obtuvieron una media de satisfacción de 7 sobre 10. Sin embargo, 8 pacientes tuvieron que ser revisados, aunque a los 2 años de seguimiento los resultados se igualaron al resto de los pacientes.
Existe una serie de factores de mal pronóstico, como son los fallos técnicos, la duración de los síntomas antes de la intervención, la búsqueda de compensaciones económicas, la presencia de escápula alada y escoliosis, pertenecer al grupo de varones jóvenes y estar diagnosticado de patología del manguito rotador. Sin embargo, Tashjian(2) en 2013 publicó una serie de casos en el que llegó a la conclusión de que presentar patología del manguito no debe considerarse de mal pronóstico.
En nuestro estudio, 2 pacientes no presentaron mejoría en cuanto al dolor y la crepitación. No podemos asegurar que estos malos resultados sean consecuencia de la escoliosis y discinesia escapulotorácica que presentaban respectivamente, pero sí sabemos que la presencia de este tipo de anomalías son factores de mal pronóstico para el resultado del tratamiento quirúrgico de la escápula saltante.
Para Mengue et al.(10), a diferencia de lo publicado previamente, existe una relación inversa entre los resultados y la edad, ya que cuanto más mayores eran los pacientes peores resultados obtuvieron en la escala ASES (r = –0,35; p = 0,002). Por otro lado, no encontraron diferencias en cuanto al sexo, lo que difiere de los estudios previos de Millet(6), entre otros, que describen que las mujeres obtuvieron mejor grado de satisfacción que los varones (p = 0,043). En nuestro estudio no obtuvimos diferencias significativas en cuanto al sexo.
Las potenciales complicaciones de la técnica son la mayoría derivadas de la elaboración de los portales, como penetrar en la pared costal provocando un neumotórax, penetrar en el espacio axilar a través del serrato anterior o lesionar las estructuras neurovasculares(4)(5)(11)(15). Asimismo, realizar el portal accesorio superior y utilizarlo con sinoviotomos, entre otros, puede provocar la succión del nervio supraescapular en la zona de la hendidura provocando la lesión iatrogénica de este(15).
Hasta la fecha, los autores desconocen que tales complicaciones hayan sido publicadas(4).
Como limitaciones del estudio, cabe destacar el reducido tamaño muestral, ya que sería necesario un mayor número de pacientes para confirmar la hipótesis.
Por otro lado, 2 de los pacientes presentaron factores de mal pronóstico asociados, lo que supone un factor de confusión para establecer los resultados.
La fuerza del estudio radica en el amplio tiempo de seguimiento, ya que pocos artículos presentan un seguimiento de 3,8 años de media, siendo la mayoría de 2 años de seguimiento de media.
Conclusión
El tratamiento de la escápula saltante por vía artroscópica es una opción terapéutica válida en pacientes con esta patología que no cede tras tratamiento conservador, con una mejoría en las escalas de valoración funcional y del dolor (SST y VAS) y que en nuestra serie no asoció complicaciones.
Figuras
Figura 2. Portal superior localizado a 3 cm aproximadamente del borde medial de la escápula al nivel de la espina y portal inferior localizado asimismo a 3 cm del borde medial de la espina y en unión de tercio medio-superior entre espina y borde inferior de escápula.
Figura 3. A: preparación del campo quirúrgico; B: elaboración del portal inferior o de visión en primer lugar; C: mediante visión directa se elabora el portal superior o de trabajo; D: el portal de trabajo nos permite introducir sinoviotomo, radiofrecuencia y fresa.
Figura 4. A: visión inicial del espacio escapulotorácico; B: limpieza de tejido fibroso, bursal y cicatricial con ayuda de sinoviotomo hasta localización del borde superomedial escapular; C: exposición de dicho borde y preparación para realización de osteotomía; D: con ayuda de una fresa de 4 o 4,5 mm, se procede a la resección del borde superomedial escapular.
Información del artículo
Cita bibliográfica
Autores
Lorena Trueba Sánchez
Hospital Mompía. Santander, Cantabria
Cirugía Ortopédica y Traumatología. Hospital Universitario de Burgos
Luis Pérez Carro
Servicio de Cirugia Ortopedica y Traumatología. Hospital Clínica Mompía. Santander. Cantabria.
Servicio de Cirugia Ortopedica y Traumatología. Hospital Marqués Valdecilla. Santander
Servicio de Cirugia Ortopedica y Traumatología. Centro Médico Lealtad. Santander
Hermelinda Fernández Escajadillo
Servicio de Cirugia Ortopedica y Traumatología. Hospital Marqués Valdecilla. Santander
Servicio de Cirugia Ortopedica y Traumatología. Hospital Clínica Mompía. Santander
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Referencias bibliográficas
-
1Frank RM, Ramirez J, Chalmers PN, Mc Cormick FM, Romeo AA. Scapulothoracic anatomy and snapping scapula syndrome. Anat Res Int. 2013;2013:635628.
-
2Tashjan RZ, Granger EK, Barney JK, Partridge DR. Functional Outcomes After Arthroscopic Scapulothoracic Bursectomy and Partial Superomedial Angle Scapulectomy. Orthop J Sports Med. 2013;1(5):2325967113505739.
-
3Milch H, Burman MS. Snapping scapula and humerus varus: report of six cases. Arch Surg. 1933;26:570-88.
-
4O’Holleran J, Millett P, Warner JJ. Arthroscopic management of scapulothoracic disorders. En: Miller M, Cole B (eds.). Textbook of arthroscopy. Philadelphia: WB Saunders; 2004. pp. 277-87.
-
5Kuhne M, Boniquit N, Ghodadra N, Romeo AA, Provencher MT. The snapping scapula: diagnosis and treatment. Arthroscopy. 2009;25:1298-311.
-
6Millett PJ, Gaskill TR, Horan MP, van der Meijden OA. Technique and outcomes of arthroscopic scapulothoracic bursectomy and partial scapulectomy. Arthroscopy. 2012;28:1776-83.
-
7Milch H. Partial scapulectomy for snapping of the scapula. J Bone Joint Surg Am. 1950;32:561-6.
-
8Pavlik A, Ang K, Coghlan J, Bell S. Arthroscopic treatment of painful snapping of the scapula by using a new superior portal. Arthroscopy. 2003;19:608-12.
-
9Kuhn JE. The scapulothoracic articulation: anatomy, biomechanics, pathophysiology and management. En: Iannotti JP, Williams GE (eds.). Disorders of the shoulder: diagnosis and management. Philadelphia: Lippicott Williams and Wilkins; 1995. pp. 817-45.
-
10Menge TJ, Horan MP, Tahal DS, Mitchell JJ, Katthagen JC, Millett PJ. Arthroscopic Treatment of Snapping Scapula Syndrome: Outcomes at Minimum of 2 Years. Arthroscopy. 2017;33(4):726-732.
-
11Harper GD, McIlroy S, Bayley JI, Calvert PT. Arthroscopic partial resection of the scapula for snapping scapula: a new technique. J Shoulder Elbow Surg. 1999;8:53-7.
-
12Andredi CV, Ejnisman B, Pachini AC, Montegio GC, Cohen M, Faloppa F. Arthroscopy of scapulothoracic articulation. Rev Bra Orthop. 2009;44:351-6.
-
13Kunh JE, Plancher KD, Hawkins RJ. Symptomatic scapulothoracic crepitus and bursitis. J Am Acad Orthop Surg. 1998;6:267-73.
-
14Andreoli CV, Pochini A, Montero G, Ejnismon B, Cohen M, Faloppa F. Scapulothoracic articulation arthroscopy: a new patient positioning. Eur Orthop Traumatol. 2011;2:127.
-
15Saper M, Kasik C, Dietzel D. Arthroscopic Scapulothoracic Decompression for Snapping Scapula Syndrome. Arthrosc Tech. 2015;10;4:e631-6.
-
16Thomas DM, Hansen U, Owens BD. Hook retraction for scapulothoracic arthroscopy. J Orthop (Belle Mead NJ). 2014;40:372-3.
-
17Chan BK, Chakrabarti AJ, Bell SN. An alternative portal for scapulothoracic arthroscopy. J Shoulder Elbow Surg. 2002;11:235-8.
-
18Merolla G, Cerciello S, Paladini P, Porcellini G. Scapulothoracic arthroscopy for symptomatic snapping scapula: a prospective cohort study with two-year mean follow-up. Musculoskelet Surg. 2014;Suppl 1:41-7.
-
19Pearse EO, Bruguera J, Massoud SN, Sforza G, Copeland SA, Levy O. Arthroscopic management of the painful snapping scapula. Arthroscopy. 2006;22:755-61.
-
20Lehtinen JT, Macy JC, Cassinelli E, Warner JJ. The painful scapulothoracic articulation: surgical management. Clin Orthop Relat Res. 2004;423:99-105.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Reconocimiento a los revisores 2017 y formulario de solicitud de revisor
- La importante función de los revisores
- Tratamiento artroscópico de la escápula saltante. Resultados a largo plazo en nuestro medio, descripción de la técnica quirúrgica y revisión de la literatura
- Infecciones después de la reconstrucción del ligamento cruzado anterior: etiología y prevención
- Malos resultados a corto plazo del balón subacromial InSpace®. Resultados de 15 casos consecutivos con un año de seguimiento
- Recomendaciones para revisores
- Pinzamiento blando de cadera. Manifestaciones clínicas de una deformidad subradiológica
- Estudio multicéntrico de los resultados de satisfacción a largo plazo de 142 pacientes intervenidos de inestabilidad anterior de hombro
- Artroscopia de muñeca en fracturas de radio distal: indicaciones, técnica quirúrgica y lesiones asociadas
- Tratamiento artroscópico de un quiste paralabral sintomático a nivel de la articulación de la cadera. A propósito de un caso
- Ligamentoplastia anterior de hombro. Técnica quirúrgica
- El abordaje artroscópico de las formas de tipo PINCER y otros procesos del reborde acetabular
- Transplante meniscal
- Cuerpos libres de origen traumático en el hombro
- La increíble malevolencia de los objetos inanimados
- Anatomía endoscópica de la articulación subtalar posterior
- Foramen sublabral del hombro
- Manos en artroscopia
- Reinserción de raíz meniscal externa
- Plastia hueso-tendón-hueso del ligamento cruzado anterior
- Anudado en artroscopia de hombro
- Formulario para la revisión de artículos
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.