Características clínicas de los pacientes ingresados con COVID-19 severa en el hospital de una mutua colaboradora de la seguridad social en Madrid. Estudio descriptivo retrospectivo observacional
Clinical characteristics of patients with severe COVID-19 admitted to a mutual insurance hospital in Madrid. A descriptive retrospective observational study
Resumen:
Antecedentes y objetivos: Madrid, ante la enorme presión hospitalaria derivada de ser una de las ciudades más afectadas por la primera ola de la pandemia, necesitó perentoriamente camas geriátricas para pacientes con COVID-19 grave. Describimos los datos demográficos, clínicos, radiológicos, analíticos, terapéuticos y evolutivos de los pacientes atendidos en el Hospital Fraternidad-Muprespa Habana, hospital de una mutua colaboradora de la seguridad social monográfico en traumatología, reconvertido a “hospital COVID” en pleno pico de la pandemia.
Material y métodos: estudio descriptivo retrospectivo observacional de los pacientes ingresados en marzo y abril de 2020 con diagnóstico clínico-epidemiológico, microbiológico, serológico o radiológico de COVID-19.
Resultados: del total de 21 pacientes, 2 fueron descartados para este estudio por demostrarse que no padecían COVID-19. De los 19 pacientes restantes, todos ellos con afectación pulmonar severa establecida, 10 eran hombres y 9 mujeres, con un rango de edad entre 65 y 95 años. Fallecieron 7 pacientes (37%), de los cuales 6 tenían 3 o más comorbilidades.
Conclusiones: nuestra serie confirma que la COVID-19 en la población geriátrica, muy susceptible de padecer tanto la enfermedad como sus complicaciones, conlleva una elevada mortalidad no solo por el criterio edad, sino por el agravamiento concomitante de las comorbilidades de base, siendo las más frecuentes hipertensión arterial, fibrilación auricular, hiperlipidemia, enfermedad renal crónica y diabetes mellitus; asimismo, confirma que, con un cuidadoso manejo de las medidas de soporte de nutrición, hidratación, oxigenación y analgesia/sedación, junto con profilaxis tromboembólica, se consiguen mejores resultados de lo esperado inicialmente.
Abstract:
Background and objectives: in view of the enormous hospital pressure derived from being one of the cities most affected by the first wave of the pandemic, Madrid needed peremptorily geriatric beds for patients with severe COVID-19. We describe the demographic, clinical, radiological, analytical, therapeutic and outcomes of the patients attended in Fraternidad-Muprespa Habana Hospital. The monographic mutual insurance company, specialized in traumatology, was reconverted into “COVID Hospital” at the peak of the pandemic.
Methods: a descriptive retrospective observational study was conducted on patients admitted in March and April 2020 with the diagnosis of COVID-19 confirmed by PCR, by serology or by clinical-epidemiological and radiological criteria.
Results: a total of 21 patients were attended, 2 of them were discarded for this study because it was shown that they did not suffer from COVID-19. All remaining 19 patients presented established severe pulmonary affectation, 10 men and 9 women, with an age range between 65 and 95 years; 7 patients (37%) died and 6 of them had 3 or more comorbidities.
Conclusions: our series of cases confirms that the geriatric population is very susceptible to suffer COVID-19 and that it entails a high mortality. Besides the age criterion, the high mortality rate was due to the concomitant aggravation of the basic comorbidities, prevailing arterial hypertension, atrial fibrillation, renal chronic disease, hyperlipidaemia and diabetes mellitus. A careful management of support measures of nutrition, hydration, oxygenation and analgesia/sedation along with thromboembolic prophylaxis and careful use of steroids achieve better results than initially expected.
Introducción y objetivos
El 19 diciembre de 2019, un nuevo coronavirus muy similar a los causantes del SARS (severe acute respiratory syndrome) coronavirus y el MERS (Middle East respiratory syndrome) de 2002 y 2012, respectivamente, y al que se llamó SARS-CoV-2 surgió en la región de Hubei, en China, con un presunto origen zoonótico en Asia, una evidente propagación de persona a persona y una rápida diseminación a nivel mundial. La COVID-19 (coronavirus disease 19) fue declarada oficialmente como pandemia por la Organización Mundial de la Salud el 11 de marzo de 2020(1).
Hasta el 31 de diciembre de 2020 se han confirmado 81.522.290 casos en el mundo y han fallecido 1.799.144 pacientes(1). España es uno de los países con mayor número de pacientes infectados por SARS-CoV-2, siendo a 31 de diciembre de 2020 1.930.771 el número de casos confirmados reportados y 51.004 el número de fallecidos(1).
El primer caso de COVID-19 en el país se confirma el 31 de enero de 2020 en La Gomera y en la última semana de febrero se confirma el primero en Madrid, aunque a posteriori se diagnosticaron casos que ya estaban ingresados antes de esa fecha. Se decreta el estado de alarma el 13 de marzo para frenar la brutal escalada y ocurre el pico el día 20 con Madrid sufriendo el 27% de todos los casos en España.
Los hospitales españoles tienen diferentes categorías en función de su dedicación, presupuesto, departamentos y medios. Así, los de las mutuas colaboradoras de la Seguridad Social son hospitales generalmente monográficos de traumatología; el Hospital Fraternidad-Muprespa Habana (HFMH) fue inaugurado en la primavera de 2019, siendo el más moderno de todos ellos. Apenas un año después y, ante la enorme presión asistencial y la acuciante necesidad de camas hospitalarias, los hospitales de las mutuas se reconvierten para ingresar a pacientes geriátricos con COVID-19 severa, recibiendo el HFMH su primer caso el 22 de marzo de 2020.
En los casos sintomáticos, tras la infección por el SARS-CoV-2 se produce una fase aguda, en la que prima la replicación viral y las manifestaciones respiratorias son predominantes (tos, disnea, etc.), aunque también puede haber manifestación de síntomas digestivos como diarrea, náuseas y vómitos, además de fiebre, cefalea, anosmia y ageusia(2). Aunque muchos pacientes se recuperan tras esta etapa, algunos progresan a la segunda fase, entre 7 y 10 días después del inicio de los síntomas, coincidiendo con la aparición de la respuesta inmune y un cuadro hiperinflamatorio, que provoca un llamativo empeoramiento clínico(3,4,5). Desarrollan neumonía bilateral, trastornos de la coagulación y daño en otros órganos como el corazón, el riñón y el cerebro. Estos son los pacientes que requieren hospitalización y algunos precisan traslado a unidades de cuidados intensivos (UCI).
La COVID-19 en hospitalizados tiene una alta tasa de mortalidad, incluso superior al 50% en pacientes añosos(6,7) y algunos de los fármacos utilizados entonces no han demostrado eficacia posteriormente(8,9).
En el momento actual, dada la alta transmisibilidad de la COVID-19, se han aprobado de forma urgente 2 vacunas de tipo ARN-mensajero (Pfizer y Moderna), de aplicación protocolizada en mayores de 18 años, con la esperanza de bajar la incidencia y minimizar el número de casos graves. Ambas ofrecen datos de eficacia cercanos al 95%, con efectos colaterales menores y moderados, aceptables y con buenos datos en cuanto a su seguridad(10,11,12). Es necesario el seguimiento evolutivo en cuanto a la reactogenicidad, así como la sensibilidad a la vacunación por las mutaciones observadas en la evolución de la pandemia; hasta el momento parece mantenerse la sensibilidad de las variantes a estas vacunas(13).
El presente estudio tiene como objetivo describir los datos demográficos, clínicos, radiológicos, analíticos, terapéuticos y evolutivos de los pacientes ingresados en el HFMH en los meses de marzo y abril de 2020, siendo todos ellos no candidatos a UCI, con especial seguimiento de los parámetros radiológicos y de laboratorio y su correlación con la evolución clínica de los mismos.
Material y métodos
Se presenta un estudio descriptivo retrospectivo observacional de los pacientes ingresados en el HFMH con sospecha diagnóstica de infección por SARS-CoV-2 durante marzo y abril de 2020.
Se incluyeron 21 pacientes según el criterio de búsqueda, descartando 2 por demostrarse diagnóstico de diferente etiología al de presunción.
Los parámetros analizados han sido los siguientes:
- Filiación: edad (años) y sexo.
- Antecedentes: neoplasia maligna, enfermedad renal crónica, enfermedad pulmonar obstructiva crónica (EPOC), cardiopatía isquémica, insuficiencia cardiaca, fibrilación auricular, anticoagulación basal, diabetes mellitus, enfermedad cerebrovascular, hipertensión, dislipemia, inmunosupresión, hepatopatía y su total cuantitativo como comorbilidades de riesgo. Se han descartado otros antecedentes cuya relación con la evolución de la COVID-19 no ha sido demostrada(2,6,9).
- Sintomatología presente al ingreso: fiebre, tos, disnea, saturación de oxígeno (%), días desde el comienzo de los síntomas reportados.
- Peores valores analíticos desde el ingreso al alta: leucocitos, linfocitos y plaquetas (valores absolutos/mL), proteína C reactiva (mg/L), creatinina (mg/dL), transaminasas GOT y GPT (U/L), albúmina (g/L), LDH (U/L), glucemia (mg/dL), dímero D (> 500 ng/mL), fibrinógeno (> 550 mg/dL) y resultados de serología específica SARS-CoV-2 (reacción en cadena de la polimerasa –PCR– o serología IgG, IgA).
- Peor resultado radiológico desde el ingreso al alta (radiografía torácica y/o tomografía axial computarizada –TAC– torácica), evaluando la presencia de condensación, patrón intersticial y distribución bilateral.
- Tratamiento efectuado, valorando la administración de los siguientes fármacos: hidroxicloroquina, antivirales (lopinavir, ritonavir), antibioticoterapia (ceftriaxona, azitromicina), corticoides y heparina de bajo peso molecular (HBPM, a dosis terapéuticas), así como medida de pronación.
- Complicaciones durante el ingreso, evaluando la presencia de las siguientes: distrés respiratorio, complicaciones cardiovasculares, insuficiencia renal, insuficiencia hepática y deterioro neurológico.
- Motivo de alta: recuperados o fallecidos.
Se han utilizado Microsoft Excel 2012 y Microsoft Power Point 2012 para el manejo y el tratamiento de los datos.
Resultados
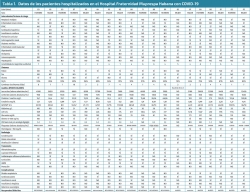
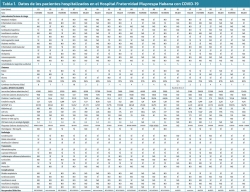
De los 21 pacientes ingresados con juicio diagnóstico de probable infección por SARS-CoV-2 se descartaron 2 pacientes por diagnósticos definitivos “no COVID-19”, uno presentaba una insuficiencia cardiaca y otro una neumonía bacteriana, por lo que finalmente nuestra serie COVID-19 consta de 19 pacientes (Tabla 1): 10 mujeres y 9 hombres, con un rango de edades de 65 a 95 años y una media de 84,6 años, puesto que solamente 2 tenían menos de 80 años, 14 estaban en el grupo de 80 a 89 años y 3 en el de 90 o más.
Además de los 2 pacientes “no COVID-19”, que fueron dados de alta una vez estabilizados, fueron alta por mejoría de su COVID-19 un total de 12 (63%) de los 19 pacientes restantes, con una edad media de 84,16 años y una estancia hospitalaria media de 13,6 días. A este grupo pertenecen: 1 paciente de 65 años, 1 de 75 años, 8 del grupo de 80 a 89 años y 2 de los mayores de 90.
Los 7 (37%) fallecidos en nuestro grupo presentan una edad media algo superior, 85,14 años y una estancia media muy inferior, 6,2 días desde su ingreso al fallecimiento; 6 pertenecían al grupo de 80 a 89 años y 1 al de mayores de 90. De ellos, 5 eran mujeres.
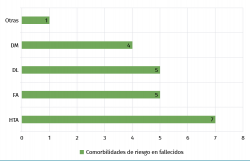
Al comparar los datos entre nuestros pacientes, separando en un grupo los fallecidos y en otro los recuperados, destacamos que entre los fallecidos hay un mayor número de comorbilidades (con 3 o más tenemos un 85% entre los fallecidos frente al 66% entre los recuperados). En distribución global por sexo: 10 mujeres y 9 hombres, siendo de los que fallecieron 5 mujeres (50%) y 2 (22%) hombres.
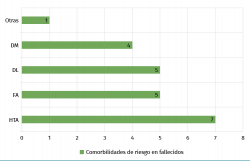
En cuanto a comorbilidades de riesgo, encontramos que de los 7 fallecidos los 7 padecían hipertensión arterial, 5 fibrilación auricular y estaban anticoagulados, 5 hiperlipidemia, 4 diabetes mellitus y al menos 1 presentaba otras patologías como enfermedad renal crónica, cardiopatía isquémica, neoplasia maligna o asma/EPOC (Figura 1). Destaca el hecho de que 6 pacientes fallecidos tenían 3 o más comorbilidades (2 de ellos 6 comorbilidades).
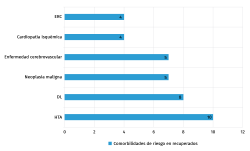
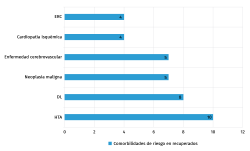
Entre nuestros pacientes recuperados encontramos también muy frecuentemente hipertensión arterial (83%) y dislipemia (66%), neoplasia maligna y enfermedad cerebrovascular (26%), junto a cardiopatía isquémica y enfermedad renal crónica (21%) (Figura 2).
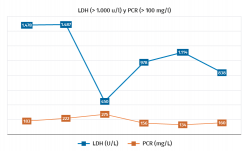
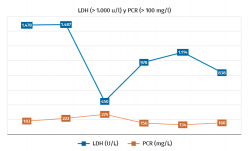
En nuestros hallazgos analíticos se observa que una edad avanzada asociada a LDH (mayor de 1.000 U/L) y/o proteína C reactiva (mayor de 100 mg/L) elevadas al ingreso se asocian con un mayor riesgo de muerte y, así, las encontramos en una gran proporción de los fallecidos. (Figura 3).
Otro de los parámetros hallados durante el ingreso que marcaba una mala evolución del paciente fue una saturación de oxígeno por debajo de 85%, ya reconocido en otras series como un factor de riesgo de incremento de mortalidad(14).
La complicación más frecuente de nuestros pacientes con infección por SARS-CoV-2 fue la evolución a distrés respiratorio (100% de los fallecidos, 8% de los recuperados), presentándose en pacientes con patología cardiovascular y pulmonar crónica, diabéticos y pacientes con fibrilación auricular.
Otras de las complicaciones más frecuentes en nuestros pacientes fueron el deterioro neurológico en el 100% de los fallecidos (16% de los recuperados) y el deterioro grave de la función renal en el 57% del grupo de los fallecidos (16% entre los recuperados)
Discusión
Ante la enorme demanda de camas de hospitalización ocurrida en Madrid en el pico de la primera oleada de la pandemia de COVID-19, se recurrió incluso a hospitales de mutuas colaboradoras de la Seguridad Social como el nuestro, hospitales monográficos de traumatología que tuvieron que reconvertirse para poder atender pacientes con COVID-19.
Nuestro hospital sufrió una profunda transformación. El salón de actos se convirtió en el área de recepción de pacientes derivados con sospecha de infección por SARS-CoV-2; la urgencia propia del hospital, traumatológica, seguía abierta y operativa. Una de las 2 plantas del hospital se habilitó para los pacientes COVID-19, extremando la prevención y con cuidadosos y eficientes circuitos de limpio-sucio, desde la recepción del paciente hasta su traslado a cualquier departamento; la actividad ordinaria en consultas, quirófanos y reanimación quedó cancelada, siendo únicamente atendida la urgencia traumatológica estricta. Se formó un grupo de médicos asistenciales COVID-19, liderados por medicina interna, médicos de la urgencia del hospital, médicos asistenciales de centros periféricos e incluso residentes de cirugía ortopédica y traumatología (COT), que se encargaron de la asistencia directa de los pacientes COVID-19.
Los pacientes a los que podíamos atender eran pacientes procedentes de la urgencia de hospitales generales del Servicio Público de Salud y que no fueran candidatos a tratamiento en UCI.
Nuestra serie está constituida por población geriátrica, con frecuentes patologías crónicas; la población más susceptible de padecer graves complicaciones por la COVID-19. Todos habían acudido a su hospital desde su domicilio o desde instituciones residenciales geriátricas de Madrid.
Eran pacientes muy graves, que requerían un manejo clínico y terapéutico completamente distinto al paciente tipo que ingresa en nuestro hospital y que suponían además el reto científico de enfrentarnos a una enfermedad nueva, prácticamente desconocida en el mundo en ese momento, con muy elevada morbilidad (mayor del 50%) y mortalidad (46%) en los pacientes de 80 o más años(15), que requirió una adaptación integral de cada profesional involucrado en la asistencia.
En el momento en el que llegaron los primeros pacientes, apenas teníamos opciones de realizar PCR SARS-CoV-2, por lo que el diagnóstico de presunción inicial era clínico y radiológico, siendo sumamente eficaz en nuestro hospital la posibilidad de realización de TAC torácica al ingreso como técnica diagnóstica destacada en estas circunstancias.
La primera observación que queremos destacar es la presencia de 2 casos ingresados con sospecha de COVID-19, pero que realmente tenían otras patologías: insuficiencia cardiaca y neumonía bacteriana; por lo que, con el preciso aislamiento en la planta no destinada al COVID-19, fueron tratados y dados de alta en buena situación clínica. Aún en plena pandemia, el ejercicio estricto de un adecuado diagnóstico diferencial, basado en historia clínica, exploración y métodos complementarios debe extremarse.
Los principales síntomas de ingreso fueron fiebre, tos y disnea, acordes con la mayoría de las series publicadas.
Comparando los datos y resultados de dichas series (factores de riesgo de edad, hombre, enfermedad neurológica, cáncer e insuficiencia renal)(2,6,14,15,16,17,18), encontramos que en nuestra serie hay más comorbilidades, son las mujeres las que presentan mayor riesgo de complicaciones fatales y los factores de riesgo principales son la hipertensión arterial, la hiperlipidemia, la cardiopatía en fibrilación auricular y en cuarto lugar la diabetes mellitus. Estimamos que la elevada proporción de mujeres fallecidas está en relación directa con sus comorbilidades previas y que la presencia de hiperlipidemia traduce afectación vascular generalizada.
Nuestra cohorte incluye pacientes de más edad y una menor mortalidad (37%) para ese rango que las series europeas de Italia(6) y Reino Unido(17), y de Nueva York (50-60%)(18), incluso de nuestro entorno en las series españolas(14,15,19,20), con rangos de entre el 46 y el 63% en mayores de 80 años.
En cuanto a la estancia hospitalaria, encontramos que nuestros pacientes curados estuvieron hospitalizados una media de 13,6 días, un rango superior a las series comentadas, lo que estimamos proporcional a la gravedad clínica que presentaban todos los pacientes derivados a nuestro hospital.
En cuanto a hallazgos radiológicos, el patrón intersticial multilobar fue significativamente más frecuente entre los fallecidos, al igual que ocurre en el resto de las series publicadas.
Desde el inicio de la pandemia se utilizaron HBPM, con criterios preventivos de enfermedad tromboembólica venosa, así como recambio de terapia a pacientes anticoagulados, por mejor manejo, lo que no incrementó el riesgo de complicaciones cardiovasculares y estimamos que mejoró la evolución de nuestros pacientes (100% de los recuperados).
En el mes de marzo se restringía el tratamiento con glucocorticoides a casos muy severos, así que en nuestro hospital se utilizaron en casos de gran insuficiencia respiratoria y con escasos resultados (85% de los fallecidos), lo que estimamos motivado por lo avanzado de la enfermedad cuando se administraron, aunque sí mejoraron a 3 de los pacientes recuperados. El resto de los pacientes, según los protocolos vigentes, no reunían los criterios para su administración.
No se presentaron efectos secundarios graves por los tratamientos propuestos: ni cardiológicos por la administración de antivirales y de hidroxicloroquina, ni metabólicos o hipertensivos por el uso de corticoides.
También destacamos que todos nuestros pacientes precisaron, en uno u otro momento, tratamiento analgésico/sedación por presentar dolor de diversas etiologías y episodios de agitación psicomotriz y/o deterioro neurológico, siendo necesaria la estrecha colaboración con el Servicio de Anestesiología para la aplicación de diversos protocolos ajustados a las características personales de cada paciente.
Finalmente, 12 (63%) de nuestros 19 pacientes COVID-19 fueron dados de alta por resolución favorable de la infección por SARS-CoV-2, con lo que del grupo de 21 pacientes hospitalizados conseguimos 14 altas por curación (incluyendo los 2 pacientes “no COVID”, que también fueron dados de alta por mejoría clínica).
De la evolución posterior de los pacientes que han padecido infección por SARS-CoV-2 queremos resaltar el hallazgo de que alrededor de un 5% refiere persistencia de síntomas meses después de la curación. Las manifestaciones clínicas más frecuentes son: fatiga, disnea, tos, alteraciones del olfato y del gusto, dolores articulares y musculares (artralgias). Es el síndrome de COVID-19 prolongado (long COVID-19 syndrome en la literatura médica anglosajona).
Son pacientes con infección aguda por coronavirus en los meses previos, que refieren no haber recuperado la normalidad. Manifiestan trastornos del sueño, pérdida de memoria, desorientación, dificultad de concentración, cansancio, depresión, dolores musculares y articulares, cefalea, palpitaciones, alopecia y febrícula o fiebre intermitente. Muchos dicen que han experimentado un envejecimiento acelerado.
Una prepublicación reciente del King’s College de Londres, pendiente de revisión por pares, examinó 4.182 pacientes que habían tenido una PCR positiva por SARS-CoV-2. Los resultados mostraron que el 13,3% decía no haberse recuperado tras 4 semanas, un 4,5% tras 8 semanas y un 2,3% incluso tras 12 semanas(21).
Conclusiones
Se confirma la estrecha relación entre mortalidad en pacientes con COVID-19, edad y comorbilidades; es conocido que casi el 95% de los fallecidos tienen al menos una enfermedad subyacente y que los pacientes de más de 80 años tienen 28 veces más probabilidades de fallecer que los menores de 40(22) y más de 12 veces que los de 50 a 59 años(23).
La elevada mortalidad estimamos que obedece no solo al criterio de edad, sino al agravamiento concomitante de las comorbilidades de base, siendo las más frecuentes la diabetes mellitus, la hipertensión arterial, la enfermedad cardiovascular (fibrilación auricular, hiperlipidemia) y la enfermedad renal crónica.
Nuestros resultados son mejores que los de otras series y mejores de lo esperado. Lo atribuimos a un cuidadoso manejo de las medidas de soporte, nutrición, hidratación, oxigenación y analgesia/sedación, junto a la profilaxis tromboembólica y a una excelente ratio sanitarios asistenciales/paciente COVID-19. Así como al ejercicio estricto de un adecuado diagnóstico diferencial, basado en historia clínica, exploración y pruebas complementarias.
La pandemia producida por la COVID-19 ha tenido un enorme impacto en las mutuas colaboradoras de la Seguridad Social, por lo que ha supuesto una elevada exigencia de dotación y adaptación en cuanto a infraestructuras asistenciales, hospitalarias y humanas, tanto para el personal sanitario como administrativo, así como socioeconómicas (destacando la gestión de prestaciones como el Cese de Actividad de Trabajadores Autónomos –CATA– o las prestaciones por incapacidad temporal, y a muy corto plazo por desgracia también permanente, derivadas de contingencia profesional por la infección por SARS-CoV-2, las derivadas de contingencia común en su elevada afectación tanto preventiva como de incapacidad temporal –IT–, etc.), poniendo todos los recursos al servicio de la sociedad golpeada por una pandemia inimaginable solo un año atrás.
Por la gravedad de la situación y la elevada exigencia y especificidad de las tareas requeridas, con el rigor y la profesionalidad que la ocasión demandaba, consideramos de enorme relevancia que hayan sido resueltas, con gran esfuerzo, excelencia y eficacia.
Limitaciones del estudio
El bajo número de casos para establecer conclusiones estadísticamente significativas, las propias de los estudios retrospectivos observacionales y el no poder haber hecho el seguimiento tras el alta hospitalaria a nuestros pacientes (que se derivaban a su hospital de referencia por indicaciones organizativas).
Tablas
Tabla 1. Datos de los pacientes hospitalizados en el Hospital Fraternidad Muprespa Habana con COVID-19
Figuras
Información del artículo
Cita bibliográfica
Autores
Macarena Aragón Martínez
Médicos de Centros Asistenciales de la Dirección Provincial de Madrid
Jose Ignacio Cerrón Reina
Médicos de Centros Asistenciales de la Dirección Provincial de Madrid
Covadonga Ezquerra Alvarez
Médicos de Centros Asistenciales de la Dirección Provincial de Madrid
José Alejandro Trujillo Hernández
Médicos de Centros Asistenciales de la Dirección Provincial de Madrid
Antonio Ortega Díaz De Cevallos
Unidad de Medicina Interna. Hospital Fraternidad-Muprespa Habana. Madrid
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
A todos los compañeros de las mutuas implicados en la lucha contra la pandemia, hospitalarios y extrahospitalarios, sanitarios y no sanitarios. Sin vosotros no hubiera sido posible hacer frente a la peor situación de nuestras vidas.
Referencias bibliográficas
-
1World Health Organization. Coronavirus Disease (COVID-19) Dashboard. December 31th 2020. Disponible en: https://covid19.who.int/.
-
2Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult in patients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-62.
-
3Shimabukuro-Vornhagen A, Gödel P, Subklewe M, Stemmler H.J, Schlößer HA, Schlaak M, et al. Cytokine release syndrome. J Immunother Cancer. 2018 Jun 15;6 (1):56.
-
4Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ; HLH Across Speciality Collaboration, UK. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020 Mar 28;395(10229):1033-4.
-
5Sun S, Guo M, Zhang JB, Ha A, Yokoyama KK, Chiu RH. Cyclophilin A (CypA) interacts with NF-κB subunit, p65/RelA, and contributes to NF-κB activation signaling. PLoS One. 2014 Aug 12;9(8):e96211.
-
6Onder G, Rezza G, Brusaferro S. Case-fatality rate and characteristics of patients dying in relation to COVID-19 in Italy. JAMA. 2020;323:1775-6.
-
7Guisado-Vasco P, Valderas-Ortega S, Carralón-González MM, Roda-Santacruz A, González-Cortijo L, Sotres-Fernández G, et al. Clinical characteristics and outcomes among hospitalized adults with severe COVID-19 admitted to a tertiary medical center and receiving antiviral, antimalarials, glucocorticoids, or immunomodulation with tocilizumab or cyclosporine: A retrospective observational study (COQUIMA cohort). EClinicalMedicine. 2020 Nov;28:100591.
-
8Borba MGS, Val FFA, Sampaio VS, Alexandre MAA, Melo GC, Brito M, et al.; CloroCovid-19 Team. Effect of High vs Low Doses of Chloroquine Diphosphate as Adjunctive Therapy for Patients Hospitalized With Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Infection: A Randomized Clinical Trial. JAMA Netw Open. 2020 Apr 24;3(4):e208857.
-
9Bassetti M, Pelosi P, Robba C, Vena A, Giacobbe DR. A brief note on randomized controlled trials and compassionate/off-label use of drugs in the early phases of the COVID-19 pandemic. Drugs Context. 2020 May 26;9:2020-5-2.
-
10Baden LR, El Sahly HM, Essink B, Kotloff K, Frey S, Novak R, et al.; COVE Study Group. Efficacy and Safety of the mRNA-1273 SARS-CoV-2 Vaccine. N Engl J Med. 2021 Feb 4;384(5):403-16.
-
11Polack FP, Thomas SJ, Kitchin N, Absalon J, Gurtman A, Lockhart S, et al.; C4591001 Clinical Trial Group. Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine. N Engl J Med. 2020 Dec 31;383(27):2603-15.
-
12Castells MC, Phillips EJ. Maintaining Safety with SARS-CoV-2 Vaccines. N Engl J Med. 2021 Feb 18;384(7):643-9.
-
13Baric RS. Emergence of a Highly Fit SARS-CoV-2 Variant. N Engl J Med. 2020 Dec 31;383(27):2684-6.
-
14Martos Pérez F, Luque Del Pino J, Jiménez García N, Mora Ruiz E, Asencio Méndez C, García Jiménez JM, et al. Comorbilidad y factores pronósticos al ingreso en una cohorte COVID-19 de un hospital general. Rev Clin Esp. 2020 Jun 26:S0014-2565(20)30179-X.
-
15Casas-Rojo JM, et al. Características clínicas de los pacientes hospitalizados con COVID-19 en España: resultados del Registro SEMI-COVID-19. Rev Clin Esp (Barc). 2020 Nov;220(8):480-94.
-
16Guan W, Ni Z, Hu Y, Liang W, Ou C, He J, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020;382:1708-20.
-
17Docherty AB, Harrison EM, Green CA, Hardwick HE, Pius R, Norman L, et al.; ISARIC4C investigators. Features of 20 133 UK patients in hospital with covid-19 using the ISARIC WHO Clinical Characterisation Protocol: prospective observational cohort study. BMJ. 2020 May 22;369:m1985.
-
18Richardson S, Hirsch JS, Narasimhan M, Crawford JM, McGinn T, Davidson KW, et al. Presenting characteristics, comorbilities and outcomes among 5700 patients hospitalized with COVID-19 in the New York City Area. JAMA. 2020;323:2052-9.
-
19Borobia A, Carcas A, Arnalich F, Álvarez-Sala R, Monserrat-Villatoro J, Quintana M, et al. A cohort of patients with COVID-19 in a Major Teaching Hospital in Europe. J Clin Med. 2020;9:1733.
-
20Jiménez E, Fontán-Vela M, Valencia J, Fernandez-Jimenez I, Álvaro-Alonso EA, Izquierdo-García E, et al.; COVID@HUIL Working Group; COVID@HUIL Working Group. Characteristics, complications and outcomes among 1549 patients hospitalised with COVID-19 in a secondary hospital in Madrid, Spain: a retrospective case series study. BMJ Open. 2020 Nov 10;10(11):e042398.
-
21Facultad de Ciencias de la Salud y Centro Médico UNIR: Universidad Internacional de La Rioja. La Rioja, 30 de noviembre de 2020.
-
22Working group for the surveillance and control of COVID-19 in Spain; Members of the Working group for the surveillance and control of COVID-19 in Spain. The first wave of the COVID-19 pandemic in Spain: characterisation of cases and risk factors for severe outcomes, as at 27 April 2020. Euro Surveill. 2020 Dec;25(50):2001431.
-
23Williamson E, Walker AJ, Bhaskaran KJ, Bacon S, Bates C, Morton CE, et al.; The OpenSAFELY Collaborative. OpenSAFELY: factors associated with COVID-19-related hospital death in the linked electronic health records of 17 million adult NHS patients. medRxiv. 2020. Disponible en: https://www.medrxiv.org/content/10.1101/2020.05.06.20092999v1.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- SETLA: una casa abierta
- Seguimos avanzando, seguimos mejorando
- Primera visita. Un enfoque correcto desde el principio. Anamnesis, exploración física y tratamiento inicial
- Pruebas complementarias, ¿cuáles y cuándo en hernia discal?
- Tratamiento rehabilitador en la hernia discal lumbar: ¿qué y cuándo?
- Tratamiento quirúrgico de la hernia discal lumbar: criterios de selección del paciente quirúrgico. Opciones técnicas y resultados
- Cirugía de reinserción del tendón distal del bíceps braquial: nuestra experiencia con la vía anterior única
- Mejora de la funcionalidad en el paciente amputado transfemoral con el implante Keep Walking®
- Características clínicas de los pacientes ingresados con COVID-19 severa en el hospital de una mutua colaboradora de la seguridad social en Madrid. Estudio descriptivo retrospectivo observacional
- Procedimiento de enfermería para la utilización de aloinjerto en la cirugía de reconstrucción del ligamento cruzado anterior
- Pseudoartrosis de radio distal. A propósito de un caso
- Sinostosis lunopiramidal: a propósito de un caso
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.