Mejora de la funcionalidad en el paciente amputado transfemoral con el implante Keep Walking®
Improved functionality in the transfemoral amputated patient with the Keep Walking® implant
Resumen:
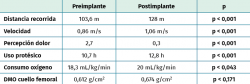
A pesar de los avances de la medicina y el énfasis en la prevención de las enfermedades, las amputaciones continúan siendo prevalentes en nuestra sociedad. Uno de los factores que se han relacionado con el éxito de las protetizaciones es el nivel de amputación y la capacidad de apoyo distal ofrece también mayores oportunidades de éxito. El objetivo fue realizar un estudio en pacientes transfemorales con un implante de carga distal y valorar la funcionalidad. Se diseñó un estudio de tipo antes-después en 29 pacientes donde se valoraron los resultados a los 14 meses tras la cirugía del implante. La muestra final fue de 23 pacientes. De los 23 participantes en el estudio, el 88% fueron hombres y el 22% mujeres, con una edad media de 51,3 ± 15,2 años. La etiología de la amputación fue traumática en 11 pacientes (48%), enfermedad vascular periférica en 9 (39%) y enfermedad oncológica en 3 (13%). Los resultados del estudio demostraron mejoras significativas en la distancia recorrida (103,6 vs. 128 m) y la velocidad de la marcha (0,86 vs. 1,06 m/s), el dolor (2,7 vs. 0,3), el consumo de oxígeno (18,3 vs. 20 mL/kg/min), así como en el número de horas de uso protésico (10,7 vs. 12,8 h). La conclusión es que el implante de carga distal mejora la funcionalidad en los pacientes transfemorales a los 14 meses de la cirugía.
Abstract:
Despite advances in medicine and the importance of disease prevention, amputations continue to be prevalent in our society. One of the factors that have been related to successful fitting is the level of amputation, and distal support capacity offers greater opportunities for fitting success. The objective was to conduct a study in transfemoral patients with a distally loaded implant and to assess the functionality. A before-after study was designed in 29 patients where the results were assessed at 14 months after implant surgery. The final sample was 23 patients. Of the 23 participants in the study, 88% were men and 22% were women, with a mean age of 51.3 ± 15.2 years. The etiology of the amputation was traumatic in 11 patients (48%), peripheral vascular disease in 9 (39%), and oncological disease in 3 (13%). The results of the study showed significant improvements in the distance traveled (103.6 vs. 128 m) and the speed of the gait (0.86 vs. 1.06 m/s), pain (2.7 vs. 0.3), consumption oxygen (18.3 vs. 20 mL/kg/min), as well as in the number of hours of prosthetic use (10.7 vs. 12.8 h). The conclusion is that the distal loading implant improves functionality in transfemoral patients 14 months after surgery.
Introducción
A pesar de los avances de la medicina y el énfasis en la prevención de las enfermedades, las amputaciones continúan siendo prevalentes en nuestra sociedad. En el año 2005 se estima que 1,6 millones de personas sufrieron una amputación y en 2050 se espera que la ratio se duplique a 3,6 millones en los Estados Unidos(1). La amputación es un procedimiento quirúrgico que tiene unas secuelas funcionales, psicológicas y sociales muy importantes que afectan la calidad de vida de las personas que lo padecen(2).
Uno de los factores que se han relacionado con el éxito de las protetizaciones es el nivel de amputación. Las tasas de protetización reportadas varían entre el 47 y el 90% en amputados transtibiales (TT) frente al 14,5-70% reportado en amputados transfemorales (TF)(3). Estas variaciones hay que buscarlas en relación con la ubicación de los pacientes para la realización de la rehabilitación y con la existencia o no de equipos multidisciplinarios. Sin embargo, también en este aspecto, la capacidad de apoyo distal, como ocurre en las desarticulaciones de rodilla (DR) o tobillo, ofrece mayores oportunidades al éxito de la protetización(4,5).
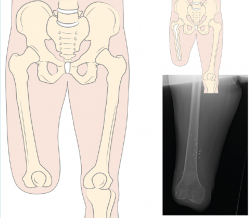
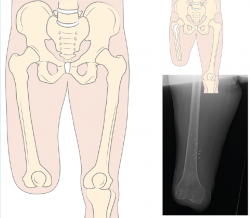
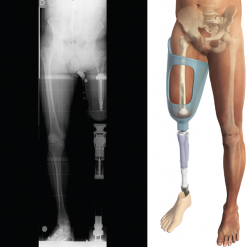
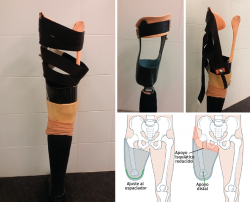
Siempre que la viabilidad de una amputación TT no sea posible, debemos considerar la DR antes que la amputación TF, donde la preservación de los cóndilos femorales facilita la adaptación de un encaje con apoyo distal del muñón (Figura 1). Clínicamente, el apoyo distal es la ventaja más importante en las DR con respecto a la amputación TF, ya que permite transferir directamente la carga distal al muñón femoral y, de este modo, aumentar la independencia en la marcha y reducir el consumo de oxígeno(6,7).
La posibilidad de andar con una prótesis con o sin ayudas técnicas es el principal objetivo de la rehabilitación después de una amputación y la distancia y la velocidad de la marcha se han considerado factores determinantes en la percepción de la calidad de vida de los pacientes amputados(8). Aproximadamente, una tercera parte de los pacientes con una amputación TF van a padecer problemas crónicos relacionados con el encaje de su prótesis. Esos problemas van a ser una causa frecuente de limitaciones en la movilidad y en la calidad de vida(9).
Como consecuencia de estos problemas, en el conjunto de los pacientes TF, solo un 40-50% de todos ellos va a andar tras la amputación(10) y se estima en un 38% el número de pacientes que acaba abandonando completamente el uso de la prótesis(9).
En un estudio de Taylor et al.(11) encontraron que los pacientes TF eran los que mantenían en menor grado el estado funcional preoperatorio, mientras que en los pacientes DR y TT no se encontró ninguna diferencia significativa. En la revisión sistemática de los resultados funcionales en pacientes DR realizada por Murakami y Murray, concluyeron que los pacientes con DR tenían mejor mantenimiento del estado de vida independiente que los pacientes con amputación TF(12).
Ensayo clínico
En el año 2011 realizamos un ensayo clínico en 29 pacientes para validar un implante endomedular de carga distal denominado Keep Walking® tras la observación de los resultados de nuestra práctica clínica habitual y los indicados en la literatura, en los que los pacientes DR eran más funcionales que los TF(13). El objetivo del estudio fue diseñar un implante que simulara los cóndilos femorales y permitiera, de esta forma, la carga directa del muñón dentro del encaje, y valorar los parámetros de distancia y velocidad de la marcha medidos por la prueba de 2 minutos de marcha (2MWT). Otras variables estudiadas fueron: mejora de la calidad de vida (SF-36), dolor (escala visual analógica –EVA–), incremento de la densidad mineral ósea (DMO) del cuello femoral y mejora del consumo de oxígeno (VO2).
El diseño fue de tipo antes-después: se valoró a los pacientes 14 meses tras la cirugía del implante endomedular y se compararon los resultados con los parámetros funcionales que presentaban los pacientes antes de la cirugía. Tras la cirugía, se mantuvieron las mismas rodillas y pies protésicos que el paciente estuviera utilizando previamente.
Los criterios de inclusión del estudio fueron: longitud del fémur amputado de al menos 15 cm medidos desde el trocánter mayor, uso de la prótesis convencional durante al menos un año antes del reclutamiento y más de 6 horas de uso del encaje al día, capacidad para andar por interiores y/o exteriores con o sin ayudas, y padecer una amputación TF unilateral. Los criterios de exclusión fueron: presencia de alteraciones cognitivas que no permitieran seguir las instrucciones o las órdenes, peso corporal superior a 100 kg, presencia de patología oncológica o infecciosa activa, infección previa del muñón o longitud del fémur inferior a 15 cm medidos desde el trocánter mayor.
Este ensayo clínico fue registrado en la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) el 20 de abril de 2010, con el siguiente número de registro: 358/10/EC. La aprobación del Comité de Ética se recibió el 28 de abril de 2010 y la aprobación final el 15 de diciembre de 2010.
Implante Keep Walking®
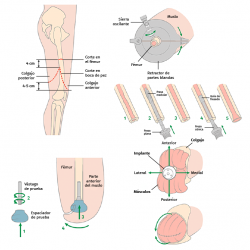
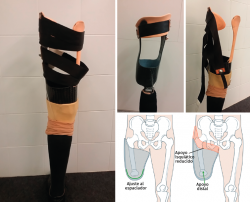
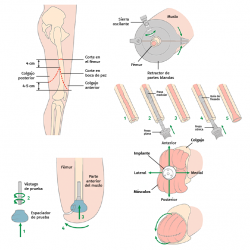
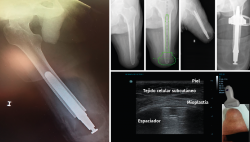
El implante femoral del estudio se compone de 3 piezas (Figura 2). El vástago femoral está fabricado de una aleación de titanio (Ti-6Al-4V) para facilitar el anclaje dentro del canal femoral. La segunda pieza es un espaciador fabricado en polietileno de alta densidad (UHMWPE) que se conecta distalmente con el vástago por mediación de la tercera pieza, un conjunto de tapón de polietileno y tornillo. El espaciador es el que permite el apoyo distal del muñón dentro del encaje.
El implante puede ser colocado en la misma cirugía en la que se realiza la amputación (implantación temprana) o en una cirugía posterior a la de la amputación (implantación tardía). En la cirugía de implantación tardía, el abordaje al fémur se realiza, siempre que no exista contraindicación, a través de la cicatriz existente.
Alternativamente, puede practicarse una nueva incisión en “boca de pez”. Una vez expuesto el fémur, se deben resecar de 3 a 4 cm distales del fémur, que serán necesarios para alojar posteriormente el espaciador de polietileno.
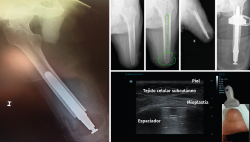
Con el instrumental apropiado, se mide tanto la longitud del fémur residual como el diámetro del canal medular del fémur y se fresa progresivamente hasta alcanzar el diámetro y la profundidad indicados en los pasos previos. Finalmente, se realiza un fresado cónico en la parte distal del fémur, ya que el implante tiene un perfil cónico en esta parte, que favorece una correcta transferencia de cargas. Se realiza una prueba con un implante y un espaciador provisionales. La talla del vástago vendrá indicada por el diámetro de fresado y la del espaciador será la talla de mayor tamaño, de las 3 tallas disponibles, que permita un cierre de la herida sin tensión de los tejidos blandos (Figura 3).
Las longitudes del vástago oscilan entre 120 y 180 mm, el diámetro de 11 a 17 mm y los diámetros de espaciador oscilan entre 54 y 62 mm. Finalmente, se monta el implante definitivo y se inserta impactado a press-fit en el fémur. Los tejidos blandos son suturados realizando una correcta mioplastia alrededor del espaciador (Figuras 4 y 5).
Rehabilitación del implante Keep Walking®
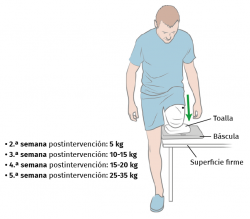
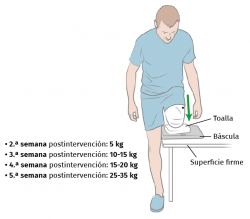
La rehabilitación se inicia aproximadamente a los 15 días de la cirugía con un programa de cargas distales del muñón, siempre que no existan contraindicaciones médicas. La carga distal del muñón se realiza con una báscula para favorecer la osteointegración y debe realizarse siempre y cuando el dolor lo permita. Se incrementarán los kilogramos de carga en relación con la semana de la cirugía (Figura 6).
Se realizarán posturas mantenidas del muñón contra la báscula, aguantando 5 segundos la presión distal y se repetirá de 15 a 20 veces, mañana, mediodía y tarde.
Ejercicios de rehabilitación
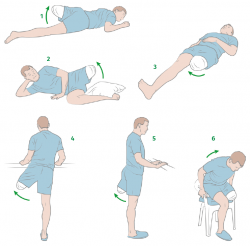
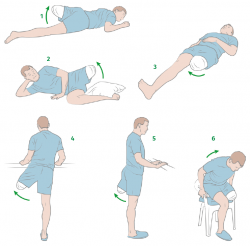
Los ejercicios empezarán a los 3 días de la cirugía si no hay contraindicaciones y los objetivos van a ser recuperar la movilidad de la cadera, potenciar el muñón, así como recuperar el equilibrio en bipedestación. Los ejercicios deben ser realizados según las indicaciones del fisioterapeuta o médico. Si algún ejercicio provoca dolor, debe interrumpirse su ejecución y consultar con el médico. Se recomienda que se realicen por la mañana y por la tarde, e incrementar la intensidad y las repeticiones en relación con la mejora (Figura 7). Los ejercicios recomendados son los siguientes:
- Ejercicio 1. Colocarse en decúbito prono y levantar la pierna, contrayendo la musculatura del glúteo. Aguantar 5 segundos y descansar. Repetir durante 10 minutos.
- Ejercicio 2. Colocarse de lado. Levantar lateralmente el muñón. Aguantar 5 segundos, descansar. Repetir durante 10 minutos.
- Ejercicio 3. Colocarse en decúbito supino. Apretar hacia adentro, hasta contactar con la pierna contralateral. Contracción de 5 segundos, descansar. Repetir durante 10 minutos.
- Ejercicio 4. En bipedestación unipodal. Separar el muñón lateralmente y mantener la contracción muscular durante 5 segundos. Realizar de 15 a 20 repeticiones.
- Ejercicio 5. En bipedestación unipodal. Dirigir el muñón hacia detrás, manteniendo la contracción muscular durante 5 segundos. Realizar de 15 a 20 repeticiones.
- Ejercicio 6. Levantarse de la silla con ayuda de los brazos.
Inicio de la protetización
Entre las 4 y las 6 semanas de la cirugía se inicia el proceso de protetización, en el que se adapta un encaje provisional con el que se puede empezar a hacer uso de la prótesis. Al inicio de la marcha con el encaje provisional se deben utilizar 2 muletas para realizar carga progresiva aproximadamente durante 3 semanas y posteriormente se podrá ir dejando las muletas en relación con la seguridad que tenga al andar, quitando primero la muleta del lado del implante. El primer día del encaje provisional no se debe utilizar la prótesis más de 1 hora por la mañana y 1 hora por la tarde. Se incrementará en 30 minutos mañana y tarde hasta conseguir 3 horas por la mañana y 3 horas por la tarde. Si en ese proceso aparece dolor, no se debe incrementar el tiempo de uso del encaje.
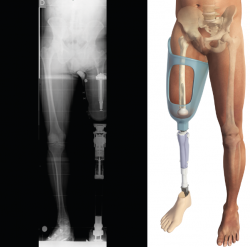
El encaje definitivo se realiza aproximadamente a los 3 meses del encaje provisional, una vez que el volumen del muñón se ha estabilizado. Este es el encaje que aprovechará completamente las ventajas del apoyo distal para su caso concreto. Aunque los encajes se realizan con técnicas estándar, es necesario que el técnico ortopédico adapte el encaje y los desarrolle de manera que aproveche las ventajas del implante Keep Walking® (Figura 8).
Resultados del estudio
La muestra inicial del estudio fue de 29 pacientes. Un paciente fue excluido del estudio por no completar el cronograma establecido por inmovilización de la rodilla contralateral requerida por patología aguda. Cinco requirieron que se retirara el implante por varias causas: 3 debido a una infección secundaria por un tratamiento postimplantación quirúrgico secundario a una espícula ósea y/o un neuroma; y 2 después de aflojamiento aséptico por falta de anclaje del vástago, principalmente por mala calidad ósea. De esta manera, los resultados finales se basan en 23 pacientes.
Otros eventos adversos ocurridos durante el ensayo clínico se resolvieron satisfactoriamente: una fisura ósea durante la cirugía (3%) resuelta con cerclaje; 3 aflojamientos de tornillos (10%) resueltos volviendo a apretar con un destornillador dinamométrico; y un seroma (3%) alrededor del espaciador que se reabsorbe con cambios en el diseño de la cavidad.
Se realizó un análisis estadístico descriptivo con los datos obtenidos. Las medias y desviaciones estándar se utilizaron para describir las variables cuantitativas (metros, velocidad de marcha, edad) y los porcentajes para las variables cualitativas (sexo, causa de la amputación). Las variables continuas, como edad, peso, altura y longitud del muñón, se compararon con la prueba t de Student. Las variables categóricas, incluidos el sexo, el lado amputado, la situación social, la comorbilidad, ayudas para caminar y el nivel de funcionalidad, se compararon con la prueba Chi2 (o la prueba exacta de Fisher cuando fuera apropiado). Se utilizó la prueba no paramétrica U de Mann-Whitney para analizar las diferencias entre las variables dependientes y cuantitativas, y la prueba de Wilcoxon se utilizó para evaluar las diferencias entre las variables independientes y cuantitativas. Los resultados con un valor de p < 0,05 se consideraron estadísticamente significativos. Los análisis de datos se realizaron con el paquete estadístico SPSS 12.0.
De los 23 participantes en el estudio, el 88% fueron hombres y el 22% mujeres, con una edad media de 51,3 ± 15,2 años. La etiología de la amputación fue traumática en 11 pacientes (48%), enfermedad vascular periférica en 9 (39%) y enfermedad oncológica en 3 (13%).
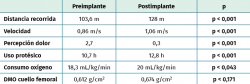
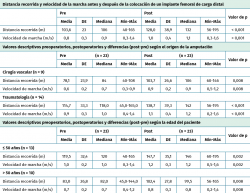
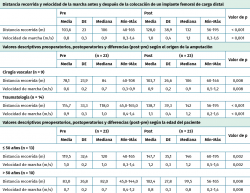
Los resultados del estudio demostraron mejoras significativas en la distancia recorrida y la velocidad de la marcha, el dolor, el consumo de oxígeno, así como en la puntuación del funcionamiento físico a los 14 meses después de recibir un implante femoral que permitió la carga distal (Tabla 1). Además, se incrementó la DMO del cuello femoral de los pacientes por la redistribución de cargas favorecida por el implante, aunque las diferencias no fueron estadísticamente significativas. En las Tablas 2 y 3 también se pueden observar los resultados en relación con la edad, la etiología y la calidad de vida.
Discusión
Los resultados de este estudio muestran un aumento significativo en la distancia recorrida y la velocidad de la marcha en amputados TF de origen vascular, traumático y oncológico, 14 meses después de recibir un implante de titanio que permite la carga distal del muñón. En la literatura existen referencias a dispositivos implantados en el canal medular femoral de amputados femorales que permiten el anclaje directo de la rodilla protésica(14,15,16,17), pero en nuestro conocimiento este es el primer dispositivo que permite la carga distal del muñón a un amputado femoral.
Además de las mejoras anteriores, también se obtuvo una mejora significativa del consumo de oxígeno y de la función física del SF-36 de calidad de vida, así como una mejora en la DMO del cuello femoral.
La distancia y la velocidad de la marcha son factores determinantes en la percepción de calidad de vida en los pacientes amputados, por lo que cualquier acción que los mejore puede ser determinante para el éxito(18). Nuestro estudio obtuvo un incremento de 24,4 m en la prueba de 2MWT 14 meses después de la colocación del implante. Aunque esta diferencia fue estadísticamente significativa, fue menor que el valor reportado por Resnik et al.(19), de 34,3 m en la prueba de 2MWT como un cambio mínimo detectable. Cabe destacar que el estudio de Resnik et al.(19) incluyó amputados TT, mientras que en nuestro estudio solo se incluyeron pacientes amputados TF, lo que podría explicar las diferencias observadas. Nuestro estudio mostró que, después de la colocación del implante, la distancia cubierta incrementó en un 24%. Este valor es superior a los descritos por otros grupos, como Rau et al.(20) (12,6%) y Darter et al.(21) (19,2%), que evaluaron la mejora de la distancia recorrida con la 2MWT en una población más joven y tras completar diferentes programas de fisioterapia.
Conseguir un aumento de los metros recorridos resulta importante, porque pequeños incrementos pueden aumentar la independencia de los amputados para la realización de las actividades de la vida diaria (AVD) y para la marcha. Lerner-Frankiel et al.(22) reportaron que pacientes con un moderado soporte familiar necesitaban caminar un mínimo de 600 m/día para poder vivir en un apartamento y desarrollar las AVD, y entre 1.100 y 1.450 m/día para vivir de forma independiente sin soporte externo y desarrollar actividades en la comunidad(22). Estos valores son similares a los descritos por Geertzen et al., quienes concluyeron que un amputado, para ser independiente, necesita una capacidad mínima de deambulación de 500 m(23). Por tanto, el aumento de metros recorridos puede resultar especialmente relevante en pacientes con amputación de origen vascular o con comorbilidades asociadas, dado que presentan peores puntuaciones iniciales (78,63 m) y, a su vez, presentan un mayor incremento tras la colocación del implante (23,84% vasculares respecto al 19,83% de amputados de origen traumático).
La incapacidad para andar de una manera rápida es, en un 60% de los pacientes, signo de mala calidad de vida. Por este motivo, cualquier acción para mejorar la marcha y la velocidad tiene un impacto directo sobre la calidad de vida de los pacientes(24). La velocidad de la marcha en amputados registrada en la literatura es muy variable, oscilando, por ejemplo, entre 0,78 m/s descrita por Jones et al. en amputados TF de origen traumático(25) y 1,32 m/s descrita por Rau et al.(20) en una muestra de amputados TT y TF. Walker et al.(26) reportaron la velocidad de marcha normal en amputados TF de origen vascular de 0,6 m/s y de 0,86 m/s si la amputación era de causa traumática. En nuestra muestra, la velocidad de marcha observada en los participantes en la valoración previa al implante era similar a los datos de Walker et al. y todos presentaron un incremento de la velocidad de marcha a los 14 meses de colocar el implante de carga distal. Este incremento fue superior en los amputados de origen vascular (24,05%) que el observado en los amputados de origen traumático (20,14%). Este hallazgo resulta relevante, ya que el aumento de la velocidad de marcha puede conllevar una mayor capacidad para realizar tareas comunitarias (como cruzar una calle) y, precisamente, son los amputados vasculares quienes presentan menor velocidad de la marcha en el momento inicial; por tanto, un mayor incremento de la velocidad podría implicar un aumento más importante de la función.
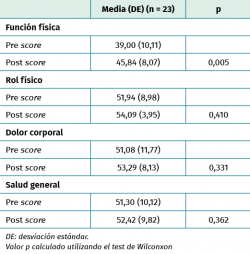
Los resultados indicaron mejoras generales en las puntuaciones de la escala del dolor (EVA) 14 meses después de recibir el implante, mejorando de 2,7 a 0,3 de manera significativa. El implante puede potencialmente proporcionar una mejora en la calidad de vida debido a la reducción del dolor. Esta mejora es más significativa en pacientes con amputaciones no vasculares. Todos los grupos mostraron una reducción del dolor después de la intervención, lo que puede llevar a la conclusión de que el implante puede reducir el dolor en los pacientes independientemente de la etiología de su amputación.
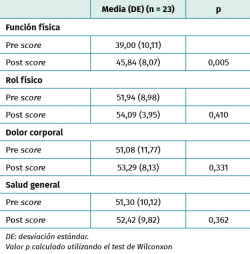
Los resultados de este estudio indicaron mejoras generales en las puntuaciones del SF-36 de los amputados TF 14 meses después de recibir el implante de carga distal. El rol físico además fue estadísticamente significativo, dato que indica que el implante puede proporcionar una mejora en la calidad de vida y la función, y se pueden esperar mejoras más significativas en intervalos de seguimiento más largos. El cambio medio general del rol físico (3,94 ± 9,22 puntos) supera el umbral de diferencias mínimamente importantes(27) establecido en 3 puntos. Dado esto, se puede decir que el uso del implante de carga distal mejora la función física de sus usuarios. Los pacientes incluidos en este estudio ya tenían una capacidad funcional aceptable antes del implante y, por tanto, los resultados tras la intervención podrían haber sido aún más relevantes si los pacientes incluidos hubieran sido menos móviles.
La pérdida de DMO en el cuello femoral relacionada con la amputación y el uso de prótesis sería una forma secundaria de osteoporosis en este tipo de pacientes. La pérdida de DMO relacionada con la amputación ha sido corroborada en varios estudios previos(28). En este estudio, todos los pacientes presentaron osteopenia en el miembro amputado en comparación con el miembro no amputado, tanto antes como después del implante. Se observó una mejora general en los valores de DMO a los 14 meses del implante. Al considerar el miembro amputado, el 53,8% (7/13) de los pacientes mostraron una mejoría en la DMO. Para la extremidad no amputada, la mejoría estuvo presente en el 61,5% (8/13) de los pacientes. El rango de cambio en la DMO fue mucho mayor para el miembro amputado que para el miembro no amputado. Al considerar los valores de DMO relativa del miembro amputado al miembro no amputado, se observó una mejoría en el 46,2% (6/13) de los pacientes.
Aproximadamente, una tercera parte de los pacientes con una amputación TF van a padecer problemas crónicos relacionados con el encaje y estos problemas van a ser una causa frecuente de limitaciones en la movilidad y en la calidad de vida(29). Por este motivo, el ajuste apropiado del encaje al muñón es un factor determinante para obtener una deambulación exitosa en los pacientes amputados(30). El implante Keep Walking® podría ser potencialmente más beneficioso que el nivel TF habitual dado que, por una parte, el espaciador distal restaura la capacidad de soporte de peso distal en el fémur como una desarticulación de la rodilla y, por otra parte, remodela el extremo distal del muñón con una forma de cono más uniforme que podría facilitar el ajuste de los encajes(31). Al ser un implante osteointegrado, no tiene ninguno de los efectos adversos de los implantes osteointegrados endo-exo, como las infecciones del muñón o las fracturas por fuerzas rotacionales.
Este estudio tiene varias limitaciones importantes que deberían ser tomadas en cuenta. La primera es el número total de pacientes; este estudio incluyó un tamaño de muestra de 29 pacientes, pero los resultados son en referencia a 23. La segunda limitación es la heterogeneidad de la muestra, que fue determinada principalmente por las causas de amputación. Se incluyeron amputados TF vasculares, traumáticos y oncológicos, y con características diferentes entre los grupos. Finalmente, creemos que los criterios de inclusión deberían ser más estrictos en cuanto al grado de movilidad del paciente. Nuestros pacientes presentaban una media elevada de horas diarias de uso de prótesis, con un importante grado de movilidad. En comparación con estudios previos, nuestros pacientes tenían una capacidad funcional aceptable antes de la colocación del implante, por lo que los resultados tras la intervención podrían haber sido más relevantes si los pacientes incluidos hubieran sido menos activos.
Estudio tras la comercialización
Actualmente, el implante de carga distal Keep Walking® ha sido implantado en 39 pacientes en su periodo de seguimiento tras su salida al mercado desde la obtención del marcado CE en el año 2014. El máximo seguimiento alcanzado supone 62 meses (5 años) para el 34% de los pacientes, siendo la media de 35 meses (3 años) sobre un total de 38 pacientes y registrándose una sola explantación por causas ajenas al implante.
Por otro lado, el seguimiento previo a su salida al mercado durante la realización del ensayo clínico con el implante que se inició en el año 2011 registra un máximo de seguimiento de 114 meses (9,5 años), siendo la media de 96 meses (8 años) para un total de 19 pacientes seguidos sobre el total de 29 que iniciaron el ensayo clínico.
El mercado español ha supuesto hasta el momento el 60% de las intervenciones realizadas con el implante Keep Walking® en todo el mundo. El esfuerzo realizado en las actividades comerciales estos últimos años ha supuesto que el implante haya comenzado a utilizarse en países como Alemania, Serbia, Eslovenia y Noruega. No obstante, el registro del implante Keep Walking® continúa creciendo: está aprobado actualmente en Arabia Saudí, Colombia, Portugal e Italia, y en proceso de registro en Egipto, Bulgaria, Croacia, Israel e Iraq, donde ya se cuenta con distribuidores. En Holanda se ha aprobado un estudio clínico aleatorizado con el implante Keep Walking® en el hospital Medisch Spectrum Twente (MST) y el centro de investigación y desarrollo Roessingh.
Otro gran mercado al cual el implante Keep Walking® ha llegado es Australia; fue registrado en la Therapeutic Good Administration (TGA) en 2018, con su correspondiente registro ARTG, y recientemente se ha obtenido la inclusión del implante en el registro Prostheses List.
Conclusiones
Los resultados del presente estudio muestran mejoras en la distancia recorrida y la velocidad de la marcha, así como en la puntuación del funcionamiento físico en personas amputadas con TF 14 meses después de recibir un implante femoral que permitió la carga distal del muñón. Nuevos estudios requerirán cohortes más grandes para considerar las mejoras de este implante en personas amputadas de diferentes edades, de ambos sexos y con diferentes causas de amputación.
Figuras
Figura 4. Estado final del implante Keep Walking® tras la cirugía y ecografía donde se aprecia la mioplastia distal de los tejidos blandos.
Figura 5. Telemetría del implante Keep Walking® en el paciente protetizado donde se puede apreciar la alineación del encaje.
Tablas
Información del artículo
Cita bibliográfica
Autores
Lluis Guirao Cano
Servicio de Medicina Física y Rehabilitación. Hospital Universitario Mutua de Terrassa. Barcelona
Unidad de Ondas de Choque. Departamento de Rehabilitación. Hospital-Centro de Prevención y Rehabilitación Asepeyo Sant Cugat del Vallés. Barcelona
Beatriz Samitier Pastor
Servicio de Medicina Física y Rehabilitación. Hospital Asepeyo. Sant Cugat del Vallés, Barcelona
Rafael Tibau Olivan
Servicio de Cirugía Ortopédica y Traumatología. Hospital de Mataró. Barcelona
Jesús Alós Villacrosa
Servicio de Angiología y Cirugía Vascular. Hospital de Mataró. Barcelona
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. La investigación fue financiada por Tequir S. L. (Valencia-España), con el apoyo de una beca del Centro Nacional de Innovación y Desarrollo Tecnológico (CDTI), a través de fondos europeos en el programa FEDER 2007-2013.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Ziegler-Graham K, MacKenzie EJ, Ephraim PL, Travison TG, Brookmeyer R. Estimating the prevalence of limb loss in the United States: 2005 to 2050. Arch Phys Med Rehabil. 2008;89(3):422-9.
-
2Viosca E, Soler Gracia C, Cortés A. Biomecánica de la marcha normal. En: Instituto Biomecánica de Valencia (ed.). Biomecánica de la marcha humana normal y patológica. Valencia: IBV; 1993. pp. 2-18.
-
3Fletcher DD, Andrews KL, Butters MA, Jacobsen SJ, Rowland CM, Hallett JW. Rehabilitation of the geriatric vascular amputee patient: a population-based study. Arch Phys Med Rehabil. 2001;82(6):776-9.
-
4Steen Jensen J, Mandrup-Poulsen T. Success rate of prosthetic fitting after major amputations of the lower limb. Prosthet Orthot Int. 1983;7(2):119-21.
-
5Hagberg E, Belkin ÖK, Renstrom P. Functional after through-knee compared with below-knee and above-knee amputation. Prosthet Orthot Int. 1992;85(S-412):67.
-
6Hagberg K, Brånemark R. Consequences of non-vascular trans-femoral amputation: a survey of quality of life, prosthetic use and problems. Prosthet Orthot Int. 2001;25(3):186-94.
-
7Ten Duis K, Bosmans JC, Voesten HGJ, Geertzen JHB, Dijkstra PU. Knee disarticulation: survival, wound healing and ambulation. A historic cohort study. Prosthet Orthot Int. 2009;33(1):52-60.
-
8Hagberg K, Häggström E, Brånemark R. Physiological cost index (PCI) and walking performance in individuals with transfemoral prostheses compared to healthy controls. Disabil Rehabil. 2007;29(8):643-9.
-
9Carola F, van Eck MD, Richard L, McGough. MD Clinical outcome of osseointegrated prostheses for lower extremity amputations: a systematic review of the literature. Current Orthop Practice. 2015:349-57.
-
10Faber DC, Fielding LP. Gritti-Stokes amputation: should be reintroduced? South Med J. 2001;94(10):997-1001.
-
11Taylor SM, Kalbaugh CA, Blackhurst DW, Hamontree S, Cull D, Messich H, et al. Preoperative clinical factors predict postoperative functional outcomes after major lower limb amputation: an analysis of 553 consecutive patients. J Vasc Surg. 2005;42:227-34.
-
12Murakami T, Murray K. Outcomes of knee disarticulation and the influence of surgical techniques in dysvascular patients: a systematic review. Prosthet Orthot Int. 2016;40(4):423-35.
-
13Guirao L, Samitier CB, Costea M, Camos JM, Majo M, Pleguezuelos E. Improvement in walking abilities in transfemoral amputees with a distal weight bearing implant. Prosthet Orthot Int. 2017;41(1):26-32.
-
14Hagberg K, Brånemark R, Gunterberg B, Rydevik B. Osseointegrated trans-femoral amputation prostheses: prospective results of general and condition-specific quality of life in 18 patients at 2-year follow-up. Prosthet Orthot Int. 2008;32(1):29-41.
-
15Frossard L, Hagberg K, Häggström E, Gow DL, Brånemark R, Pearcy M. Functional Outcome of Transfemoral Amputees Fitted with an Osseointegrated Fixation: Temporal Gait Characteristics. J Prosthetics Orthot. 2010;22(1):11-20.
-
16Lee WCC, Doocey JM, Branemark R, Adam C, Evans J, Pearcy M, Frossard L. FE stress analysis of the interface between the bone and an osseointegrated implant for amputees – Implications to refine the rehabilitation program. Clin Biomech. 2008;23(10):1243-50.
-
17Helgason B, Pálsson H, Rúnarsson TP, Frossard L, Viceconti M. Risk of failure during gait for direct skeletal attachment of a femoral prosthesis: a finite element study. Med Eng Phys. 2009;31(5):595-600.
-
18Hagberg K, Häggström E, Brånemark R. Physiological cost index and walking performance in individuals with transfemoral prostheses compared to healthy controls. Disabil Rehabil. 2007;29(8):643-9.
-
19Resnik L, Borgia M. Reliability of outcome measures for people with lower-limb amputations: distinguishing true change from statistical error. Phys Ther. 2011;91:555-65.
-
20Rau B, Bonvin F, de Bie R. Short-term effect of physiotherapy rehabilitation on functional performance of lower limb amputees. Prosthet Orthot Int. 2007;31(3):258-70.
-
21Darter BJ, Nielsen DH, Yack HJ, Janz KF. Home-based treadmill training to improve gait performance in persons with a chronic transfemoral amputation. Arch Phys Med Rehabil. 2013;94(12):2440-7.
-
22Lerner-Frankiel M, Vargas S, Brown M, Krusell L, Schoneberger W. Functional community ambulation: what are your criteria? Clin Manag Phys Ther. 1986;6(2):12-5.
-
23Geertzen J, Bosmans J, van der Schans C, Dijkstra P. Claimed walking distance of lower limb amputees. Disabil Rehabil. 2005;27(3):101-4.
-
24Akarsu S, Tekin L, Safaz I, Göktepe AS, Yazıcıoglu K. Quality of life and functionality after lower limb amputations: comparison between uni- vs. bilateral amputee patients. Prosthet Orthot Int. 2013;37:9-13.
-
25Jones ME, Bashford GM, Mann JM. Weight bearing and velocity in trans-tibial and trans-femoral amputees. Prosthet Orthot Int. 1997;21:183-6.
-
26Walker CR, Ingram RR, Hullin MG, McCreath SW. Lower limb amputation following injury: a survey of long-term functional outcome. Injury. 1994;25:387-92.
-
27Guirao L, Samitier B, Maldonado D, Rodríguez-Piñero M, Exposito J, Peraita-Costa I, Morales-Suárez-Varela M. Evaluation of Functional Health and Well-Being in 23 Transfemoral Amputees After Distal Weight-Bearing Implant. J Orthop Res Ther. 2018:192.
-
28Guirao L, Samitier B, Maldonado D, Rodríguez-Piñero M, Expósito J, Peraita-Costa I, Morales-Suárez-Varela M- Improvement in Bone Mineral Density after a Distal Weight-Bearing Implant in a Series of 13 Cases. J Prosthet Orthot. 2020;32:116-20.
-
29Pezzin LE, Dillingham TR, Mackenzie EJ, Ephraim P, Rossbach P. Use and satisfaction with prosthetic limb devices and related services. Arch Phys Med Rehabil. 2004;85:723-9.
-
30Clark SC, Blue B, Bearer JB. Rehabilitation of the elderly amputee. J Am Geriatric Soc. 1983;31(7):439-48.
-
31Guirao L, Samitier B, Tibau R, Alos J, Monago M, Morales-Suárez-Varela M, Pleguezuelos. Distance and speed of walking in individuals with trans-femoral amputation fitted with a distal weight-bearing implant. Orthop Traumatol Surg Res. 2018;104(6):929-33.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- SETLA: una casa abierta
- Seguimos avanzando, seguimos mejorando
- Primera visita. Un enfoque correcto desde el principio. Anamnesis, exploración física y tratamiento inicial
- Pruebas complementarias, ¿cuáles y cuándo en hernia discal?
- Tratamiento rehabilitador en la hernia discal lumbar: ¿qué y cuándo?
- Tratamiento quirúrgico de la hernia discal lumbar: criterios de selección del paciente quirúrgico. Opciones técnicas y resultados
- Cirugía de reinserción del tendón distal del bíceps braquial: nuestra experiencia con la vía anterior única
- Mejora de la funcionalidad en el paciente amputado transfemoral con el implante Keep Walking®
- Características clínicas de los pacientes ingresados con COVID-19 severa en el hospital de una mutua colaboradora de la seguridad social en Madrid. Estudio descriptivo retrospectivo observacional
- Procedimiento de enfermería para la utilización de aloinjerto en la cirugía de reconstrucción del ligamento cruzado anterior
- Pseudoartrosis de radio distal. A propósito de un caso
- Sinostosis lunopiramidal: a propósito de un caso
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.