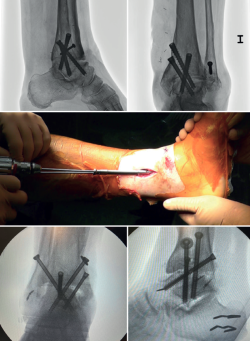
Artrodesis artroscópica anterior de tobillo
Anterior arthroscopic ankle arthrodesis
Resumen:
En las fases avanzadas de la artrosis de tobillo, el tratamiento mediante artrodesis sigue siendo considerado el gold standard. El objetivo de la artrodesis es obtener la fusión ósea con una alineación adecuada, proporcionando un apoyo plantígrado, un tobillo estable y una articulación indolora.
Las mejoras en el instrumental artroscópico y el perfeccionamiento de la técnica han permitido, desde su primera descripción hace 40 años, posicionar al procedimiento artroscópico como una referencia para el tratamiento de la patología degenerativa del tobillo.
Incluso, en algunas variables y para indicaciones concretas, ha mostrado superioridad al procedimiento abierto, por lo que la evidencia actual respalda el abordaje artroscópico para los procedimientos de fusión articular. El cirujano ortopédico especializado en el pie y tobillo debe conocer y profundizar en el dominio de la técnica.
El artículo repasa las indicaciones y conceptos clave de la artrodesis artroscópica anterior de tobillo, señala los aspectos más importantes de la técnica quirúrgica y revisa algunas de las publicaciones más relevantes sobre el tema.
Nivel de evidencia: nivel V.
Abstract:
In patients with end-stage ankle arthritis, arthrodesis treatment remains the gold standard. The goal of arthrodesis is to achieve bone fusion with proper alignment, providing plantigrade support, a stable ankle, and a pain-free joint.
Improvements in arthroscopic devices and the refinement of the technique have allowed, since its first description 40 years ago, to position the arthroscopic procedure as a reference for the treatment of ankle osteoarthritis.
Current evidence supports the arthroscopic approach. In certain cases, and for specific indications, it has even shown superiority to the open procedure. Orthopedic surgeons specializing in foot and ankle surgery should be familiar with and promote the technique.
The goal of this review is to analyze the indications and key concepts of anterior arthroscopic ankle arthrodesis, describe the most important aspects of the surgical technique and review some of the most relevant publications on this topic.
Level of evidence: level V.
Introducción
La patología degenerativa que afecta a la articulación del tobillo repercute de manera significativa en la calidad de vida de los individuos que la padecen, debido al dolor, la limitación funcional y la rigidez articular característica de estas lesiones.
La principal etiología es postraumática, afectando a pacientes que se encuentran todavía en edad laboral(1). Suelen ser casos secundarios a fracturas, a inestabilidades articulares o a una combinación de ambas(2).
Tradicionalmente, el tratamiento de elección para la artrosis de tobillo refractaria al tratamiento conservador ha sido la artrodesis tibioastragalina abierta (ATA). Las complicaciones habituales de estos procedimientos incluyen los problemas de heridas y de partes blandas, las infecciones y las tasas de no consolidación, independientemente del método de fijación empleado(3).
El perfeccionamiento de las técnicas artroscópicas y la evolución del instrumental utilizado permitió desarrollar la realización de estos procedimientos de fusión articular a través de un abordaje artroscópico. La primera descripción fue a cargo de Schneider en 1983(4).
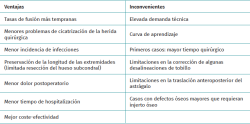
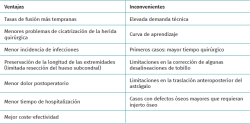
Con el paso de los años, ha logrado posicionarse como un procedimiento menos invasivo, que disminuye el daño a los tejidos blandos periarticulares y logra disminuir las tasas de dolor postoperatorio, preservar mejor la vascularización periarticular, reducir el sangrado, acortar la estancia hospitalaria y minimizar las complicaciones de las heridas quirúrgicas, ofreciendo en algunas de las series publicadas una tasa de fusión más rápida respecto a técnicas abiertas(5).
Otra ventaja de la artrodesis artroscópica de tobillo (AAT) es la preservación del peroné, aumentando la estabilidad en la fusión y permitiendo escenarios futuros de reconversión a prótesis de tobillo para algunos casos seleccionados(6) (Tabla 1).
El objetivo de este trabajo es realizar una revisión técnica sobre la AAT, analizando las indicaciones, los conceptos clave de la técnica quirúrgica y las ventajas publicadas de la fusión tibioastragalina artroscópica en comparación con la artrodesis abierta.
Indicaciones y contraindicaciones
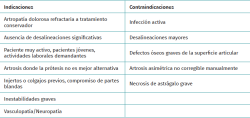
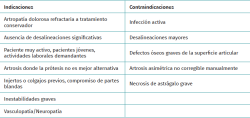
Cualquier paciente que presente una artrosis sintomática de tobillo, con dolor a la movilización pasiva de la articulación, afectación tibioastragalina avanzada y preservación del eje mecánico tras reducción manual de la articulación, es candidato a una AAT(7) (Tabla 2).
Las técnicas artroscópicas pueden tener su indicación en aquellos pacientes con potenciales problemas de cicatrización y compromiso de partes blandas, en pacientes diabéticos, en aquellos con colgajos o injertos resultantes de cirugías previas, e incluso en casos con antecedentes de infección o necrosis avascular leve.
Las contraindicaciones son las mismas que para cualquier otro procedimiento quirúrgico de artrodesis(7). La presencia de una infección activa se considera una contraindicación absoluta. Conviene remarcar que aquellas artropatías con deformidades angulares supra- o inframaleolares, que requieran de corrección del eje mecánico, son contraindicación de una artrodesis in situ si se va a realizar como procedimiento aislado.
En casos de desalineaciones del tobillo con una inclinación anómala del astrágalo (ángulo tibioastragalino aumentado), el tilt astragalino puede corregirse artroscópicamente mediante liberaciones planificadas de tejidos blandos y la estabilización adecuada tras la corrección intraarticular(8).
Algunos estudios recientes han publicado que la fusión artroscópica de tobillo produce tasas satisfactorias de fusión y corrección de la deformidad en tobillos con deformidades coronales y sagitales incluso superiores a los 15°(8,9,10,11).
Según estos autores, parece que la indicación de AAT podría tolerar un grado considerable de deformidad preoperatoria en función de su reductibilidad. Defienden que, en lugar de decidir en función del ángulo de deformidad radiológico, debe considerarse el ángulo de la deformidad tras la reducción manual como un mejor parámetro para establecer una contraindicación para la artrodesis de tobillo.
Otra de las contraindicaciones clásicamente establecida es la presencia de una necrosis avascular grave en el astrágalo. Zvijac(12) publicó que la presencia de una necrosis avascular del astrágalo superior al 30% es uno de los factores de riesgo de fracaso de la AAT.
De forma similar, los defectos óseos mayores de un tercio de la cúpula del astrágalo se consideran otra contraindicación relativa, como preconizan Myerson y Quill(13).
Planificación preoperatoria
El examen físico debe incluir una inspección cuidadosa del estado de las partes blandas, la identificación de signos de arteriopatía o neuropatía periférica, y la valoración del retropié. Debe evaluarse el dolor y el rango de movilidad activa y pasiva. En casos con incongruencias intraarticulares, debe valorarse la capacidad de reductibilidad manual preoperatoria.
Como para cualquier procedimiento articular en el tobillo, es mandatorio analizar la alineación proximal, la alineación inframaleolar y la desalineación intraarticular.
El estudio por radiología simple debe incluir la realización de radiografías con proyecciones posteroanterior y lateral del tobillo y del pie en carga y una proyección de mortaja. Asimismo, debemos disponer de una telemetría de la extremidad para evaluar la alineación proximal y una proyección de Saltzman o long axial view para valorar la alineación inframaleolar(14).
La alineación supramaleolar del tobillo debe evaluarse en los planos coronal y sagital, midiendo el ángulo tibial distal anterior y el ángulo tibial distal lateral, respectivamente.
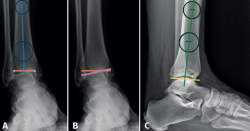
En la proyección anterior de tobillo evaluaremos el talar tilt o ángulo de inclinación del astrágalo, aumentado en las lesiones incongruentes intraarticulares (Figura 1).
reaca.32284.fs2505013-figura1.png
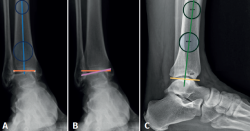
Figura 1. A: ángulo tibial distal anterior, entre el eje anatómico de la tibia en el plano posteroanterior y la línea de la superficie articular distal de la tibia; B: ángulo de inclinación astragalina (talar tilt), formado entre la línea de la superficie articular tibial y la línea de la superficie articular astragalina. Evalúa la congruencia articular; C: ángulo tibial distal lateral, entre el eje anatómico lateral de la tibia y la línea de la superficie articular distal lateral de la tibia.
Hay que valorar de forma precisa la alineación del retropié, planteando la corrección de desaxaciones previamente o asociándolas a cualquier procedimiento de fusión tibioastragalina.
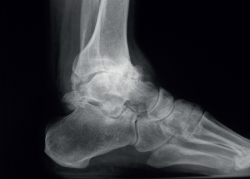
Debemos observar si, en las proyecciones laterales, existe una traslación anterior del astrágalo que muchas veces ocurre en estos fenómenos degenerativos crónicos asociados a inestabilidades (Figura 2).
La tomografía computarizada (TC) y la tomografía por emisión de fotón único (SPECT)-TC son las pruebas complementarias a la radiografía simple de mayor utilidad, puesto que permiten caracterizar las lesiones osteoarticulares tanto en el tobillo como en el resto de las articulaciones vecinas, así como también evaluar alteraciones en las distintas estructuras óseas (osteofitos, quistes óseos, pérdidas de stock óseo, etc.). Algunos estudios defienden que la SPECT-TC tiene una fiabilidad inter- e intraobservador significativamente mayor en comparación con la TC(15).
La resonancia magnética (RM) permite la evaluación del cartílago con mayor precisión y, pese a no pedirse de rutina, estaría indicada en casos con sospecha o antecedentes de necrosis del astrágalo o la tibia.
Todos los hallazgos deben formar parte de la planificación del tratamiento quirúrgico.
Técnica quirúrgica
Preparación y posicionamiento del paciente
Se administra profilaxis antibiótica antes de la cirugía según el protocolo del hospital.
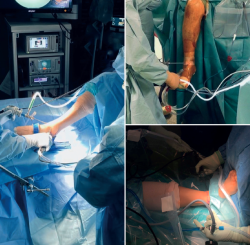
El paciente se coloca en decúbito supino. En función del cirujano, puede posicionarse la extremidad de dos maneras. Una de las opciones es con el talón apoyado en el borde de la mesa de quirófano. En este caso, se coloca un soporte para elevar ligeramente la cadera ipsilateral, neutralizar la rotación externa y posicionar el tobillo en neutro.
Otra opción preferida por algunos autores es, habiendo retirado los soportes de pierna de la mesa quirúrgica, sujetar el muslo de la extremidad con una pernera, de tal manera que la cadera queda flexionada alrededor de 60°, con la rodilla flexionada y móvil, permitiendo que el tobillo caiga libre(16,17) (Figura 3).
reaca.32284.fs2505013-figura3.png
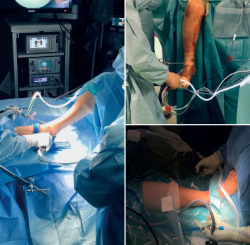
Figura 3. Distintos posicionamientos de la extremidad para los procedimientos de artrodesis de tobillo artroscópica. Según la preferencia del cirujano, puede utilizarse una pernera en el muslo y, con la rodilla en flexión, dejar el tobillo colgando a favor de la gravedad. Otra opción es trabajar en posición de semiflexión de rodilla en la mesa de quirófano. Finalmente, el posicionamiento tradicional en decúbito supino sobre la mesa de quirófano con la rodilla en extensión.
Se utiliza un torniquete en el muslo con el acolchado adecuado.
Se prepara y se posiciona estratégicamente el intensificador de imágenes.
Se procede al lavado antiséptico y se entalla con campos estériles dejando libre y accesible la extremidad inferior desde la rodilla hasta los dedos.
La irrigación puede ser por declive o con bomba.
Instrumental
- Artroscopio de 4,0 mm (30°).
- Sinoviotomo motorizado: shaver con hoja interior dentada y hoja externa lisa, o bien shaver con doble hoja dentada.
- Fresas motorizadas esféricas o cilíndricas.
- Osteotomos, escoplos, cucharas y curetas (rectas y curvas).
- Set de tornillos con rosca parcial y completa de 6,5 a 7 mm de diámetro.
- Cincha distractora del tobillo (no suele ser necesaria).
Extras
- Injerto óseo esponjoso (auto- o aloinjerto).
- Sustituto de injerto óseo.
- Matriz ósea desmineralizada.
Portales
- Se utilizan los portales anteromedial y anterolateral estándar.
- Puede insuflarse 15-20 mL de solución salina como paso previo, para distender la cápsula y generar espacio.
- Se aconseja marcar con rotulador el trayecto del nervio cutáneo dorsal intermedio, visible superficialmente en muchos casos al realizar flexión plantar e inversión del tobillo, con el fin de minimizar el riesgo de lesionarlo al realizar el portal anterolateral.
- Durante la cirugía, pueden requerirse portales adicionales, para acceder a los recesos medial y lateral. En algunos casos, pueden ser necesarios portales accesorios posteromediales o posterolaterales, para cruentar la porción más posterior del astrágalo y la tibia.
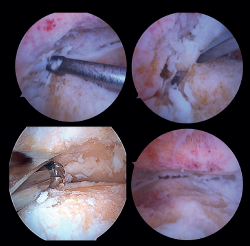
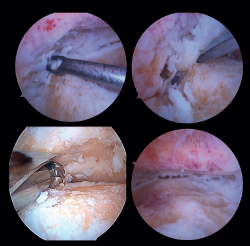
Preparación de superficies articulares (Figura 4)
- En caso de artrofibrosis o sinovitis significativa, se realiza un desbridamiento inicial con un sinoviotomo que permita la visualización de la articulación.
- Pueden presentarse osteofitos anteriores grandes, para cuya resección inicial sea necesario el uso de fresa, cureta u osteotomo, con cuidado de no dañar las estructuras neurovasculares anteriores. Resecarlos de entrada permite, en ocasiones, mejorar la dorsiflexión del astrágalo y una mejor posición neutra en el plano sagital, así como una mejor visualización del campo de trabajo.
Es útil el intercambio de portales de visión y trabajo para acceder a toda la extensión de las superficies condrales y comprobar la resección completa.
El vaporizador es útil en casos de pinzamiento grave y fibrótico, característico de casos postraumáticos o reintervenciones, pero de nuevo debe ser lo más próximo a hueso o espacio articular, para evitar lesiones tisulares anteriores. - No suele ser necesario usar un dispositivo de distracción para abrir la articulación, ya que el espacio articular aumentará progresivamente a medida que se resequen los remanentes de cartílago articular.
- Se procede a la cruentación quirúrgica, la delaminación condral y la exéresis del tejido cartilaginoso hasta obtener un lecho de hueso esponjoso viable. Puede realizarse con o sin apoyo de fresas motorizadas, en función de cada caso.
- Para la preparación de los recesos, se pueden utilizar portales accesorios medial y lateral para el fresado o curetaje, tanto de la cara medial del peroné distal como de la cara lateral del maléolo medial.
- En caso de lesión sindesmal avanzada, con un ensanchamiento notorio, se recomienda una fusión sindesmal, especialmente en casos de artropatía en valgo. Se acostumbra a preparar la superficie articular tibioperonea con alguno de los terminales de shaver escogidos.
- Se eliminan todos los restos con el instrumental específico. Se pueden añadir perforaciones para obtener áreas de sangrado en el hueso subcondral.
- Se realiza la liberación de tejidos blandos, si es necesario. Fundamentalmente el ligamento deltoideo cuando existe un componente de varo en la artropatía.
- En casos de defectos mayores o pobre stock óseo se utiliza auto- o aloinjerto estructural en función de cada caso. Puede ser necesaria la ampliación de portales para su colocación o la realización de miniartrotomías.
Posicionamiento del tobillo
La posición óptima para la artrodesis de tobillo es un sutil valgo de 5°, una dorsiflexión neutra y una rotación externa de 5 a 10°. En particular, el valgo sutil es beneficioso, ya que desbloquea las articulaciones tarsianas transversas(18).
Una traslación posterior del astrágalo es más favorable biomecánicamente y disminuye el brazo de palanca en el mediopié.
En algunos casos puede ser necesario el alargamiento del gastrocnemio o el alargamiento del tendón calcáneo para la reducción de casos graves de equino, valgo o traslación anterior. En otros, la liberación parcial o subtotal del ligamento deltoideo.
Una vez obtenida la posición deseada, se fija preliminarmente con agujas de Kirschner y se confirma mediante fluoroscopia intraoperatoria en los planos anteroposterior y lateral.
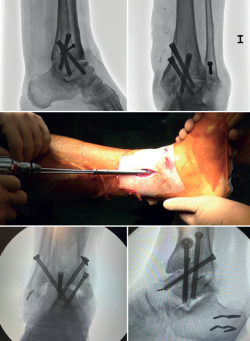
Métodos de fijación
En las artrodesis de tobillo por vía artroscópica, el uso de tornillos a compresión colocados de forma percutánea es la técnica de elección (Figura 5).
La mayoría de los autores consideran el uso de tornillos canulados (de 3 a 4) como el método idóneo de fijación. Los diámetros de los tornillos escogidos oscilarán entre los 6 y los 7 mm. Con esta técnica se consigue del 85 al 100% de fusión y entre el 84 y el 95% de satisfacción del paciente(19).
Van Dijk, Kerkhoffs et al.(20) reportan excelentes resultados con el uso de 3 tornillos como método estandarizado para las artrodesis de tobillo.
Configuración y colocación de los tornillos
Dependiendo de la deformidad y en función de la planificación preoperatoria, se realiza la colocación de los tornillos, comenzando con el tornillo de compresión que contrarresta la deformidad.
Es decir, en las artropatías con componente de varo empezaríamos por un tornillo lateral, mientras que en las desalineaciones en valgo la recomendación es colocar el primer tornillo desde medial. El segundo tornillo debería ser del lado opuesto al primero. Ambos deben realizar la compresión adecuada entre superficies articulares(17).
En general, se utilizan un mínimo de 3 tornillos. El tercer tornillo es el denominado home run, cuya importancia destacan en su trabajo Holt et al.(21). Se dirige cruzando el tobillo desde la parte posterior de la tibia hasta el cuello del astrágalo. Puede utilizarse un cuarto tornillo a modo de aumentación del primero, del que contrarresta la deformidad principal.
Goetzmann et al.(22), en su serie de revisión de 111 casos, respaldan el uso de al menos 3 tornillos para la fijación de la artrodesis tibioastragalina artroscópica. Añadir un tercer tornillo parece asociarse con un menor riesgo de pseudoartrosis y un menor tiempo de consolidación. Estos efectos pueden atribuirse a una mayor estabilidad del constructo.
Glick, Myerson(23) et al. publicaron que la configuración que conferiría mayor rigidez a la osteosíntesis es con 2 tornillos desde medial y 1 desde lateral.
En aquellos casos donde existe una traslación anterior de astrágalo, es importante una buena resección del maléolo posterior tibial para permitir su reducción y posicionar bien al astrágalo. Otra técnica útil es, en decúbito supino, colocar un soporte bajo la tibia distal dejando el talón libre para poder desplazarlo manualmente a posterior.
En algunos de estos casos con traslación anterior del talo, a diferencia de las recomendaciones habituales, puede ser útil posicionar primero el tornillo posteroanterior con rosca parcial, para reducir el astrágalo de anterior a posterior y alinearlo con el eje longitudinal lateral.
Se toman radiografías definitivas anteroposterior, de mortaja, lateral del tobillo, dorsoplantar y oblicua del pie para confirmar la correcta reducción, la posición y la longitud de los tornillos, en especial del tornillo home run (Tabla 3).
Postoperatorio y evolución
Finalizada la intervención quirúrgica, el tobillo se inmoviliza con una férula. Se realizan controles de revisión y curas durante las primeras 3 semanas hasta poder retirar los puntos de sutura. El consenso habitual es una pauta de descarga las primeras 6 semanas, aunque algunos autores autorizan una carga parcial entre la 4.ª y la 8.ª, demorando la carga completa hasta observar una fusión superior al 50% de la superficie articular. De forma estandarizada se suelen realizar controles posteriores a los 3, 6 y 9 meses, y al año de la cirugía(24).
Discusión
Los resultados funcionales y las tasas de satisfacción de los pacientes sometidos a AAT publicados son buenos; la mayoría de las series reportan buenos resultados (del 76 al 98%) en los seguimientos a medio y largo plazo tras estos procedimientos(25). Con un seguimiento promedio de 9 años, Hendrickx et al.(20) publican en su serie una tasa de satisfacción del 91% en 60 pacientes intervenidos mediante AAT, constatando la persistencia de los beneficios de este procedimiento a largo plazo.
Las técnicas abiertas han sido el tratamiento de referencia para la artropatía de tobillo durante décadas. Desde la introducción de la AAT, numerosos estudios han demostrado buenos resultados e incluso algunas ventajas en comparación con el procedimiento abierto, que se fundamentan en la menor estancia hospitalaria, las tasas de fusión, el menor índice de complicaciones de partes blandas y el menor dolor postoperatorio(25).
En algunos estudios debe hacerse una lectura crítica de posibles sesgos de selección, ya que el grado de deformidad, la presencia de infección previa o el estado vascular son factores determinantes en la selección de los pacientes(26,27,28). Este posible sesgo favorecería la elección de casos menos complejos para los procedimientos artroscópicos.
Tasas de fusión
El procedimiento artroscópico es capaz de lograr de forma consistente una alta tasa de fusión, que oscila entre el 91 y el 100%. En la serie publicada por Gougoulias et al.(10), la tasa de consolidación llega a ser del 98%, sin diferencias en términos de fusión cuando se comparan con la cirugía abierta.
Varias revisiones sistemáticas han sido publicadas los últimos años, comparando la eficacia clínica de la AAT con la ATA. Bai et al.(29) analizaron 18 estudios, incluyendo a 1.102 pacientes, 551 de ellos tratados mediante abordaje abierto y 551 mediante artroscopia. Reportaron tasas de fusión del 83,2% para el grupo abierto y del 95,1% para el grupo artroscópico. Los autores atribuyen este hallazgo a la naturaleza mínimamente invasiva del procedimiento artroscópico, que minimiza la lesión de tejidos blandos y promueve condiciones óptimas para la consolidación ósea.
En la revisión sistemática de Lorente et al.(30) se examinaron a 994 pacientes, de los cuales 487 se sometieron a artrodesis abierta y 507 se trataron artroscópicamente. Las tasas de fusión fueron del 78,5% para las técnicas abiertas y del 92,3% para los métodos artroscópicos.
Mok et al.(31) incluyeron a 507 pacientes (234 abiertos, 273 artroscópicos). Informaron tasas de fusión del 79% para las técnicas abiertas y del 91% para las artroscópicas.
Sin embargo, estas diferencias no van en la línea de lo reportado en la revisión sistemática publicada por Vandenheuvel et al.(32) acerca de las tasas de fusión de los procedimientos abiertos de artrodesis de tobillo. Revisaron 38 estudios, incluyendo a 1.250 pacientes, e informaron de tasas de fusión superiores al 95% independientemente de la vía de abordaje abierta empleada.
Tiempo de consolidación
El tiempo de consolidación reportado para la AAT oscila en las series publicadas entre las 9 semanas y los 3,5 meses(25,33). Algunos trabajos han publicado un tiempo de consolidación más corto en el procedimiento artroscópico en comparación con el abierto(29,30,31).
La definición de consolidación y unión no es homogénea entre series. Algunas publicaciones utilizan criterios radiográficos simples en lugar de imágenes por TC, con el consiguiente sesgo que ello supondría. Dada la dificultad y el conflicto ético para realizar TC seriadas en los controles postoperatorios, el consenso para la definición de unión debería aunar conceptos clínicos y radiológicos: tobillo estable e indoloro a la carga, sin pérdida de corrección postoperatoria, sin alteraciones de la fijación interna y criterios radiológicos que demuestren la presencia de puentes óseos.
Duración del procedimiento
La duración promedio del procedimiento varía según los trabajos publicados. Machado da Silva(34) reporta una duración media de 81,4 minutos, Towshend(35) de 99 minutos, y el que muestra más tiempo empleado para el procedimiento se extiende a los 140,5 minutos(36). La experiencia del cirujano y la curva de aprendizaje jugarán un papel importante en torno a este aspecto del procedimiento.
Tasas de complicaciones postoperatorias
El análisis de las complicaciones postoperatorias en los estudios publicados revela una tendencia consistente a favor de las técnicas artroscópicas sobre los abordajes abiertos, resaltando la capacidad de la AAT para lograr resultados quirúrgicos comparables con significativamente menos eventos adversos. Bai et al.(29) informaron tasas de complicaciones del 12,8% para abordajes abiertos, en comparación con el 6,1% para la técnica artroscópica. Lorente et al.(30) informaron tasas de complicaciones del 15,4% para las técnicas abiertas y del 8,5% para los abordajes artroscópicos. Park et al.(37) encontraron que las complicaciones ocurrieron en el 16% de los casos utilizando técnicas abiertas y en el 10% de los casos con artroscopia.
Estancia hospitalaria
En la evaluación realizada de los días de ingreso hospitalaria, los procedimientos artroscópicos suelen tener de media 2 días menos de estancia hospitalaria respecto a las técnicas abiertas (3 y 5 días de media, respectivamente), lo que impactaría de forma directa en un ahorro de costes y una utilización más eficiente de los recursos(25,38,39,40).
Grado de deformidad e indicación
Schmid, Younger et al.(41) publicaron su trabajo sobre la influencia de la deformidad preoperatoria en los resultados de la artrodesis abierta y la artrodesis artroscópica. Analizaron 97 pacientes sometidos a procedimientos de fusión de tobillo (62 artroscópicos y 35 abiertos) con un seguimiento de 2 años tras la cirugía. Comprobaron que los pacientes seleccionados para procedimientos artroscópicos tenían menos deformidad a nivel de la tibia distal. El hecho de emplear procedimientos abiertos para los casos con deformidades más complejas parece ser un patrón que se repite en la mayoría de los estudios y que, sin duda, debe considerarse al analizar los resultados.
Nielsen et al.(42) compararon 58 artroscopias con 49 procedimientos abiertos, con criterios de inclusión similares, pero se observó que el grupo abierto presentó mayores desalineaciones en el plano coronal (varo/valgo), lo que incurriría en el mencionado sesgo de selección.
Varios autores han defendido un cambio de tendencia en cuanto a la elección del grado de deformidad como contraindicación para el procedimiento de AAT. Este cambio de paradigma se basa en valorar la deformidad preoperatoria en función de su reductibilidad. Así, en lugar de decidir en función del ángulo de deformidad radiológico estático en carga, debería considerarse el ángulo de la deformidad tras la reducción manual como un mejor parámetro para establecer una contraindicación formal para la artrodesis de tobillo a través de un procedimiento artroscópico(17).
A pesar de las diferencias radiológicas preoperatorias publicadas en la serie de Schmid(41), los resultados clínicos fueron similares en ambos grupos al final del seguimiento, así como la corrección radiológica conseguida. La deformidad preoperatoria en el plano coronal o sagital no influyó en el resultado clínico ni en las escalas funcionales o de satisfacción al final del seguimiento. La única variable que influyó en los resultados fue el nivel de disfunción reportado en las escalas preoperatorias.
Artrodesis y cambios cinemáticos. Alternativas
La artrodesis de tobillo producirá, a largo plazo, alteraciones relevantes en la cinemática de la marcha. Debido a la fusión tibioastragalina, el movimiento en el plano sagital disminuye. Es conocida la compensación biomecánica a través de la articulación subastragalina para suplir la ausencia de movimiento en el tobillo. El aumento de las fuerzas de cizallamiento que se transmitirán a través de las articulaciones subastragalina y mediotarsianas conducirá al posterior desarrollo de artrosis en las articulaciones vecinas, especialmente en la articulación subastragalina(43,44). Por este motivo, los procedimientos de artroplastia deben considerarse como alternativa en estos pacientes, si las condiciones de cada caso en particular lo permiten(45,46,47).
Conclusiones
La artrodesis de tobillo sigue siendo, en la actualidad, el procedimiento quirúrgico más común para el manejo de la artrosis de tobillo. El objetivo es obtener un tobillo estable y libre de dolor, con un apoyo plantígrado, pudiendo alcanzar una marcha eficiente tras la fusión.
La artrodesis artroscópica es una opción reproducible para el tratamiento de la artrosis de tobillo. Permite conseguir altas tasas de fusión, un menor tiempo de consolidación y una corrección adecuada de la deformidad, con las ventajas de una estancia hospitalaria más corta, un menor sangrado y una disminución de las complicaciones derivadas de las lesiones de las partes blandas.
Las ventajas inherentes a su naturaleza mínimamente invasiva reducen el traumatismo sobre los tejidos blandos y fomentan las condiciones óptimas para la consolidación ósea, permitiendo una preparación articular precisa.
Tablas
Figuras
Figura 1. A: ángulo tibial distal anterior, entre el eje anatómico de la tibia en el plano posteroanterior y la línea de la superficie articular distal de la tibia; B: ángulo de inclinación astragalina (talar tilt), formado entre la línea de la superficie articular tibial y la línea de la superficie articular astragalina. Evalúa la congruencia articular; C: ángulo tibial distal lateral, entre el eje anatómico lateral de la tibia y la línea de la superficie articular distal lateral de la tibia.
Figura 2. Traslación anterior del astrágalo, característica de las artropatías tibioastragalinas secundarias a inestabilidades crónicas.
Figura 3. Distintos posicionamientos de la extremidad para los procedimientos de artrodesis de tobillo artroscópica. Según la preferencia del cirujano, puede utilizarse una pernera en el muslo y, con la rodilla en flexión, dejar el tobillo colgando a favor de la gravedad. Otra opción es trabajar en posición de semiflexión de rodilla en la mesa de quirófano. Finalmente, el posicionamiento tradicional en decúbito supino sobre la mesa de quirófano con la rodilla en extensión.
Figura 4. Preparación de las superficies articulares empleando distintos tipos de instrumental: curetas, escoplos o fresas motorizadas. Imagen final tras la obtener un óptimo lecho subcondral de la articulación tibioastragalina.
Información del artículo
Cita bibliográfica
Autores
Carlos Álvarez Gómez
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Marqués de Valdecilla. Santander
Cirugía Ortopédica y Traumatología. Hospital de la Santa Creu i Sant Pau. Universitat Autònoma de Barcelona
Universitat Autònoma de Barcelona. Hospital Sanitas CIMA. Barcelona
Responsabilidades éticas
Conflicto de interés. El autor declara no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. El autor declara que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. El autor declara que ha seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. El autor declara que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Valderrabano V, Horisberger M, Russell I, et al. Etiology of ankle osteoarthritis. Clin Orthop Relat Res. 2009;467:1800-6.
-
2Saltzman CL, Salamon ML, Blanchard GM, et al. Epidemiology of ankle arthritis. Report of a consecutive series of 639 patients from a tertiary orthopaedic center. Iowa Orthop J. 2005;25:44-6.
-
3Rodríguez-Merchán EC, Ribbans WJ, Olmo-Jiménez JM, Delgado-Martínez AD. Arthroscopic ankle arthrodesis for end-stage ankle osteoarthritis. EFORT Open Rev. 2025;10(5):213-23.
-
4Schneider D. Arthroscopic ankle fusion. Arthroscopic Video J. 1983, 3.
-
5Cottino U, Collo G, Morino L, et al. Arthroscopic ankle arthrodesis: a review. Curr Rev Musculoskelet Med. 2012;5(2):151-5.
-
6Vilá y Rico J, Mellado Romero MA, Iglesias Durán E. Artrodesis artroscópica de tobillo. Mon Act Soc Esp Med Cir Pie Tobillo. 2014;6:25-31.
-
7Glazebrook MA, Ganapathy V, Bridge MA, et al. Evidence-based indications for ankle arthroscopy. Arthroscopy 2009;25(12):1478-90.
-
8Le V, Veljkovic A, Salat P, et al. Ankle Arthritis. Foot Ankle Orthop. 2019;4(3):1-16.
-
9Dannawi Z, Nawabi DH, Patel A, et al. Arthroscopic ankle arthrodesis: are results reproducible irrespective of pre-operative deformity? Foot Ankle Surg. 2011;17(4):294-9.
-
10Gougoulias NE, Agathangelidis FG, Parsons SW. Arthroscopic ankle arthrodesis. Foot Ankle Int. 2007;28(6):695-706.
-
11Schmid T, Krause F, Penner MJ, et al. Effect of Preoperative Deformity on Arthroscopic and Open Ankle Fusion Outcomes. Foot Ankle Int. 2017;38(12):1301-10.
-
12Zvijac JE, Lemak L, Schurhoff MR, et al. Analysis of arthroscopically assisted ankle arthrodesis. Arthroscopy. 2002;18(1):70-5.
-
13Myerson M, Quill G. Ankle artrhodesis. A comparison of an arthroscopic and an open method of treatment. Clin Orthop Relat Res. 1991;268:84-95.
-
14Stufkens SA, Barg A, Bolliger L, et al. Measurement of the medial distal tibial angle. Foot Ankle Int. 2011;32(3):288-93.
-
15Pagenstert GI, Barg A, Leumann AG, et al. SPECT-CT imaging in degenerative joint disease of the foot and ankle. J Bone Joint Surg Br. 2009;91(9):1191-6.
-
16Rippstein P, Kumar B, Müller M. Ankle arthrodesis using the arthroscopic technique. Oper Orthop Traumatol. 2005;17(4-5):442-56.
-
17Leucht AK, Veljkovic A. Arthroscopic Ankle Arthrodesis. Foot Ankle Clin. 2022;27(1):175-97.
-
18Buck P, Morrey BF, Chao EY. The optimum position of arthrodesis of the ankle. A gait study of the knee and ankle. J Bone Joint Surg Am. 1987;69(7):1052-62.
-
19Winson IG, Robinson DE, Allen PE. Arthroscopic ankle arthrodesis. J Bone Joint Surg Br. 2005;87-B(3):343-7.
-
20Hendrickx RP, Kerkhoffs GM, Stufkens SA, et al. Ankle fusion using a 2-incision, 3-screw technique. Oper Orthop Traumatol. 2011;23(2):131-40.
-
21Holt ES, Hansen ST, Mayo KA, et al. Ankle arthrodesis using internal screw fixation. Clin Orthop Relat Res. 1991;(268):21-8.
-
22Goetzmann T, Molé D, Jullion S, et al. Influence of fixation with two vs. three screws on union of arthroscopic tibio-talar arthrodesis: Comparative radiographic study of 111 cases. Orthop Traumatol Surg Res. 2016;102(5):651-6.
-
23Glick JM, Morgan CD, Myerson MS, et al. Ankle arthrodesis using an arthroscopic method: long-term follow-up of 34 cases. Arthroscopy. 1996;12(4):428-34.
-
24Elmlund AO, Winson IG. Arthroscopic ankle arthrodesis. Foot Ankle Clin. 2015;20(1):71-80.
-
25Fiore PI, Soares S, Seidel A, Garibaldi R. Open vs arthroscopic ankle arthrodesis: a comprehensive umbrella review of outcomes and complications. Eur Rev Med Pharmacol SCI. 2025;29:268-77.
-
26Lee MS, Figas SM, Grossman JP. Arthroscopic Ankle Arthrodesis. Clin Podiatr Med Surg. 2023;40:459-70.
-
27Saragas NP. Results of arthroscopic arthrodesis of the ankle. Foot Ankle Surg. 2004;10(3):141-3.
-
28Wang C, Xu C, Li M, et al. Arthroscopic ankle fusion only has a limited advantage over the open operation if osseous operation type is the same: a retrospective comparative study. J Orthop Surg Res. 2020;15:80.
-
29Bai Z, Yang Y, Chen S, et al. Clinical effectiveness of arthroscopic vs open ankle arthrodesis for advanced ankle arthritis: A systematic review and meta-analysis. Medicine (Baltimore). 2021;100:e24998.
-
30Lorente A, Pelaz L, Palacios P, et al. Arthroscopic vs. Open Ankle Arthrodesis on Fusion Rate in Ankle Osteoarthritis Patients: A Systematic Review and Meta-Analysis. J Clin Med. 2023;12:3574.
-
31Mok TN, He Q, Panneerselavam S, et al. Open versus arthroscopic ankle arthrodesis: a systematic review and meta-analysis. J Orthop Surg Res. 2020;15:187.
-
32Van den Heuvel SBM, Doorgakant A, Birnie MFN, et al. Open Ankle Arthrodesis: A Systematic Review of Approaches and Fixation Methods. Foot Ankle Surg. 2021;27:339-47.
-
33Morelli F, Princi G, Cantagalli M, et al. Arthroscopic vs open ankle arthrodesis: A prospective case series with seven years follow up. World J Orthop. 2021;18(12):1016-25.
-
34Silva BM, Vasconcelos JB, Bucar HL, et al. Arthroscopic ankle arthrodesis: clinical results. J Foot Ankle. 2025;19(01):e1811.
-
35Townshend D, Di Silvestro M, Krause F, et al. Arthroscopic versus open ankle arthrodesis: a multicenter comparative case series. J Bone Joint Surg Am. 2013;95(2):98-102.
-
36Honnenahalli Chandrappa M, Hajibandeh S, Hajibandeh S. Ankle arthrodesis . Open versus arthroscopic: A systematic review and meta-analysis. J Clin Orthop Trauma. 2017;8(Suppl 2):S71-S77.
-
37Park JH, Kim HJ, Suh DH, et al. Arthroscopic Versus Open Ankle Arthrodesis: A Systematic Review. Arthroscopy. 2018;34:988-97.
-
38Xing G, Xu M, Yin J, et al. Effectiveness of Arthroscopically Assisted Surgery for Ankle Arthrodesis. J Foot Ankle Surg. 2023;62:398-404.
-
39Jones CR, Wong E, Applegate GR, et al. Arthroscopic ankle arthrodesis: a 2–15 year follow-up study. Arthroscopy. 2018;34(5):1641-9.
-
40Peterson KS, Lee MS, Buddecke DE. Arthroscopic versus Open Ankle Arthrodesis: A Retrospective Cost Analysis. J Foot Ankle Surg. 2010;49(3):242-7.
-
41Schmid T, Krause F, Penner MJ, et al. Effect of Preoperative Deformity on Arthroscopic and Open Ankle Fusion Outcomes. Foot Ankle Int. 2017;38:1301-10.
-
42Nielsen KK, Linde F, Jensen NC. The outcome of arthroscopic and open surgery ankle arthrodesis: a comparative retrospective study on 107 patients. Foot Ankle Surg. 2008;14(3):153-7.
-
43Thomas R. Gait analysis and functional outcomes following ankle arthrodesis for isolated ankle arthritis. J Bone Joint Surg Am. 2006;88(3):526-35.
-
44Wyss C, Zollinger H. The causes of subsequent arthrodesis of the ankle joint. Acta Orthop Belg. 1991;57 suppl 1:22-7.
-
45Haddad SL, Coetzee JC, Estok R, et al. Intermediate and long-term outcomes of total ankle arthroplasty and ankle arthrodesis. A systematic review of the literature. J Bone Joint Surg Am. 2007;89(9):1899-905.
-
46Saltzman CL, Kadoko RG, Suh JS. Treatment of isolated ankle osteoarthritis with arthrodesis or the total ankle replacement: a comparison of early outcomes. Clin Orthop Surg. 2010;2(1):1-7.
-
47Goldberg AJ, Chowdhury K, Bordea E, et al. Total Ankle Replacement Versus Arthrodesis for End-Stage Ankle Osteoarthritis: A Randomized Controlled Trial. Ann Intern Med. 2022;175(12):1648-57.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La artroscopia anterior de tobillo en todo su esplendor
- La artroscopia de pie y tobillo, una realidad consolidada y en expansión
- Historia y conceptos actuales de la artroscopia de tobillo
- Estado actual del pinzamiento anterior de tobillo
- Tratamiento artroscópico de la inestabilidad lateral crónica de tobillo
- Tratamiento de las lesiones osteocondrales del astrágalo mediante artroscopia anterior del tobillo
- Papel de la artroscopia en las lesiones de la sindesmosis
- Papel de la artroscopia en el tratamiento de las fracturas de tobillo
- Artrodesis artroscópica anterior de tobillo
- El uso de la artroscopia con aguja en el tobillo
- La letra pi en el tobillo
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.