Epicondilitis lateral. Manejo terapéutico
Lateral epicondylitis. Treatment & management
Resumen:
La epicondilitis lateral, conocida como codo del tenista, es una de las patologías más prevalentes del codo. Se trata de un proceso degenerativo tendinoso, afectando predominantemente al extensor carpis radialis brevis (ECRB).
El 90% de los pacientes responde bien al tratamiento conservador; en aquellos en los que fracasa, la cirugía representa una opción adecuada para la mejoría clínica a largo plazo, pudiendo hacerse mediante cirugía abierta o artroscópica.
En este artículo se revisa el concepto de epicondilitis lateral, su patogénesis, diagnóstico y diagnóstico diferencial. Además, se profundiza en los diferentes tipos de tratamiento conservador. Finalmente, se comentan las opciones de tratamiento quirúrgico abierto y artroscópico.
Abstract:
Lateral epicondylitis, also named as tennis elbow, is one of the most prevalent pathologies of the elbow. It is described to be a degenerative tendon process, being the extensor carpis radialis brevis (ECRB) the most affected tendon.
90% of the patients respond to nonoperative treatments; for those who fail to respond, surgery is a good option and it can be done by an open approach or by arthroscopy.
In this article lateral epicondylitis is reviewed, as well as its pathogenesis, diagnosis and differential diagnosis. Nonoperative treatments are deeply assessed.
Finally, the different types of surgical procedures (open and arthroscopic) are reviewed.
Introducción
La epicondilitis lateral es comúnmente conocida como codo del tenista, aunque también se le ha dado el nombre de codo del carpintero, del timonel o latiguillo del político.
Fue descrita por primera vez en la literatura por Runge en 1873(1).
El término codo del tenista aparece 10 años después y su descripción inicial no ha cambiado desde que Major lo describiese en 1883(2).
Sin embargo, se sabe que menos del 10% de la población afecta juega al tenis o deportes de raqueta.
Es una de las patologías más frecuentes que afectan al codo. Su prevalencia se estima entre el 1 y el 3% de la población general, aumentando hasta un 7% (2-23%) en trabajadores manuales con movimientos repetitivos de extensión y pronosupinación del antebrazo y la muñeca, como los profesionales que usan martillos neumáticos. No existen diferencias en cuanto al sexo; el pico de incidencia se encuentra entre los 45 y los 60 años(3).
Hoy por hoy se sabe que no se trata de un proceso inflamatorio sino de un proceso de degeneración angiofibroblástica que afecta predominantemente a la inserción del extensor carpis radialis brevis (ECRB)(4), por lo que se debería usar el término tendinosis y no tendinitis (Figura 1).
figura_1.png
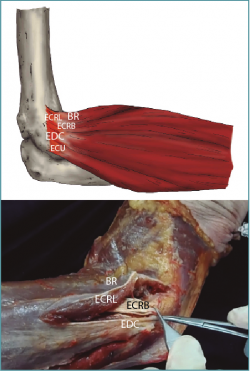
Figura 1. A: imagen esquemática de los músculos extensores y supinadores del antebrazo; B: disección en cadáver de los tendones extensores-supinadores a nivel del epicóndilo lateral. Se observa cómo el ECRB se encuentra bajo el ECRL y craneal al EDC. BR: brachiorradialis; ECD: extensor digitis communis; ECU: extensor carpis ulnaris; ECRB: extensor carpis radialis brevis (generalmente el más afectado); ECRL: extensor carpis radialis longus.
Se han descrito diversas técnicas para el tratamiento conservador de la epicondilopatía lateral. El reposo, la fisioterapia, infiltraciones con glucocorticoides, infiltraciones de plasma rico en factores de crecimiento (PRP), las ondas de choque, la corriente galvánica intratisular, etc., se encuentran entre las posibles terapias.
El 90% de los pacientes responde bien al tratamiento conservador y, en aquellos pacientes en los que ha fracasado el tratamiento conservador, la cirugía representa una opción adecuada para la mejoría clínica a largo plazo.
Entre las técnicas quirúrgicas abiertas, la más popular es la de Nirschl(5), con buenos resultados. Dado el avance de la cirugía artroscópica, se han desarrollado nuevas técnicas mínimamente invasivas para el tratamiento de esta patología, que también permiten tratar patologías intraarticulares coexistentes, como pueden ser las plicas sinoviales, lesiones condrales o la microinestabilidad, que se encuentran asociadas en un gran número de casos, así como la patología extraarticular generadora de dolor lateral, como la patología muscular o la neuropatía del nervio interóseo posterior (NIP).
Ciencias básicas. Tendinopatía
En 1936, Cyriax(6) propuso que las roturas microscópicas y macroscópicas del origen común de los extensores estaban relacionadas con la patogénesis de esta patología, teoría que se mantuvo hasta 1979 cuando Kraushaar y Nirschl(4) publicaron sus resultados histológicos en los que afirmaron que existía una hiperplasia angiofibroblástica, caracterizada por formación inmadura y desorganizada de colágeno con elementos fibroblásticos y vasculares inmaduros, por lo que lo más adecuado sería denominarla tendinosis angiofibroblástica.
Diagnóstico
La epicondilopatía provoca dolor e incapacidad funcional, causando bajas tanto laborales como deportivas, por lo que un diagnóstico y un tratamiento adecuados son fundamentales. Una historia clínica detallada y una completa exploración física, junto con un estudio de imagen apropiado, en el caso de ser necesario, son esenciales para entender los mecanismos y la fisiopatología de la lesión, pudiendo así llegar a un diagnóstico específico.
Historia clínica y exploración física
Es imprescindible una buena anamnesis y conocer los antecedentes personales del paciente: si se ha sometido a una cirugía previa, presenta un cúbito varo, ha sufrido luxaciones, etc.
La clínica típica de la tendinosis del ECRB se describe como dolor a la palpación sobre epicóndilo lateral que suele aparecer de forma gradual e insidiosa. No se ve afectado el rango de movilidad del codo ni la muñeca, aunque sí que suelen referir pérdida de fuerza debida al dolor.
Se han descrito numerosos test que reproducen el dolor característico de la epicondilitis y que ayudan a su diagnóstico; entre ellos encontramos(7):
- Test de Maudsley: dolor al realizar fuerza de extensión contra resistencia con el 3.er dedo del antebrazo afecto. Se debe al atrapamiento selectivo del ECRB.
- Test de Thompson: dolor al realizar fuerza de extensión con la muñeca contra resistencia manteniendo el codo en extensión y el antebrazo en pronación. Se debe al estrés generado sobre el origen común de los extensores.
- Test de la silla o de Gardner: dolor al levantar una silla con el brazo en pronación. Recrea lo descrito previamente.
- Existen otros test que nos pueden ser de ayuda como el de Bowden, de Cozen y el de Mill.
Pruebas de imagen y test complementarios
El diagnóstico suele ser clínico pero, a pesar de ello, una radiografía puede ser de ayuda para identificar calcificaciones intratendinosas, que pueden aparecer hasta en el 25% de los casos(8). También permite descartar cuerpos libres, osteocondritis disecante (OCD) y artrosis.
La ecografía permite visualizar cambios estructurales en el tendón, como el engrosamiento, el adelgazamiento, roturas, calcificaciones, irregularidades óseas, etc.
La ecografía Doppler (eco-Doppler) va a permitir detectar neovascularización(9).
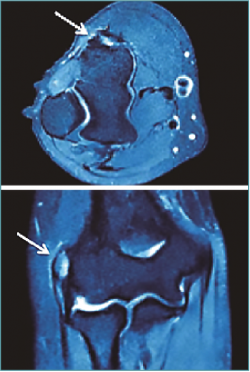
La resonancia magnética (RM) ayuda a confirmar el diagnóstico con una sensibilidad del 90-100% y una especificidad del 83-100%, siendo también útil para descartar patología articular o ligamentosa(10) (Figura 2).
El estudio neurofisiológico se reserva para los casos de sospecha de atrapamiento del NIP.
Diagnóstico diferencial
El dolor en la cara lateral del codo no siempre es una tendinosis del ECRB, también puede ser debido a: inestabilidad posterolateral rotatoria (PLR), plica sinovial, OCD, condromalacia, patología muscular, un síndrome del túnel radial o incluso a una radiculopatía cervical.
En el caso de existir un proceso articular, los pacientes pueden referir chasquidos, bloqueos, inestabilidad, pérdida de movilidad; en estos casos, es recomendable pensar en inestabilidad PLR, plica sinovial u OCD.
En el caso de las plicas, es común que refieran chasquidos dolorosos con la flexión y pronación en el caso de las anteriores, y con la extensión y la supinación en el caso de las posteriores. Se pueden valorar tanto en ecografía dinámica como en resonancia y se confirman en la artroscopia. Frecuentemente se confunden con epicondilitis.
La OCD suele darse en adolescentes y en lanzadores; refieren síntomas mecánicos, bloqueos y disminución de movilidad. A la exploración clínica presentan un Moving Valgus Stress Test positivo; este test se describió inicialmente para inestabilidad medial del codo.
Consiste en forzar el valgo y ver si existe dolor entre los 45 y los 100°, que traduce dolor al chocar la cabeza del radio con el capitelum.
También hay que descartar la existencia de cambios degenerativos de la articulación radiocapitelar y en cuerpos libres. Rajeev y Pooley(11) encontraron en un 59% de las artroscopias realizadas para tratamiento de epicondilitis lateral cambios degenerativos, dato que se debe tener en cuenta a la hora de tratar tanto a pacientes jóvenes como de edad media.
Se recomienda descartar la neuropatía del NIP, denominada a veces como el síndrome del túnel radial, también conocido como codo de tenista recurrente al no mejorar con los tratamientos convencionales para la tendinosis del ECRB(11). Hasta un 5% de los pacientes diagnosticados de epicondilitis lateral presentan atrapamiento del NIP. Pueden ser patologías coexistentes, ya que el músculo y el tendón del ECRB están íntimamente relacionados con el NIP, por lo que un músculo o un tendón hipertrófico podría comprometer al NIP. Los criterios diagnósticos de síndrome del túnel radial son: dolor neuropático y disestesias a la palpación de la región adyacente al cuello de la cabeza del radio, dolor en el tercer dedo al forzar resistencia con el antebrazo en extensión y dolor a la supinación contra resistencia con el codo en extensión(12). El electromiograma (EMG) no siempre es positivo, por lo que, ante un EMG negativo, se debe valorar la mejoría tras la infiltración de anestésico bajo control ecoguiado en la arcada de Frohse.
Para diferenciar entre epicondilitis y síndrome del túnel radial se puede realizar el test del rascado o Scratch Collapse Test, descrito por Cheng en 2008(13). Consiste en rascar sobre la zona del NIP y, al pedir al paciente que haga fuerza contra resistencia para realizar una rotación externa del hombro, el paciente pierde fuerza de los rotadores externos, cuando antes de estimular el dermatoma mediante rascado tenía la fuerza conservada. Por lo que, si el test es positivo, se podría realizar un bloqueo anestésico del NIP bajo control ecoguiado.
Recientemente, ha surgido la idea de que la epicondilitis sea parte de un proceso multifactorial que incluya factores intraarticulares, extraarticulares y sistémicos. La microinestabilidad generada por el sobreuso y la sobrecarga de la articulación puede conllevar a laxitud de los tejidos y por consecuencia a una condropatía.
Existen numerosas actividades de la vida diaria, como servir una bebida en un vaso, que poco a poco van elongando el ligamento colateral lateral radial (LCL-R), afectando también al ligamento anular, provocando una hipermovilidad de la cabeza radial, que a posteriori conllevará a un pellizcamiento en pronación, pudiendo terminar en una condropatía. Basándose en esta cascada patogénica, el ECRB (estabilizador dinámico) puede verse afectado al no soportar las cargas recibidas por estar el LCL-R deficiente (estabilizador estático). A esta secuencia se la ha denominado SMILE (symptomatic minor instability of the lateral elbow) (Figura 3).
figura_3.png
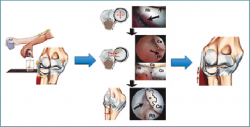
Figura 3. Esquema de la secuencia SMILE (symptomatic minor instability of the lateral elbow) que muestra cómo movimientos diarios repetitivos pueden provocar una laxitud del ligamento colateral lateral radial (LCL-R), que termina afectando al ligamento anular, provocando una hipermovilidad de la cabeza radial, que a posteriori conllevará a un pellizcamiento en pronación, pudiendo terminar en una condropatía.
Arrigoni et al. han publicado recientemente que hasta el 85% de los pacientes refractarios a tratamiento conservador presentan una lesión intraarticular y hasta el 50% signos de hipermovilidad(14). Los hallazgos más conocidos son la sinovitis y el CLAC (chondropathy of the lateral aspect of the capitellum), seguidos de las plicas posteriores o anteriores y lesiones condrales de la cara anterosuperior de la cabeza radial.
La microinestabilidad se puede evaluar tanto clínica como artroscópicamente.
Existen 2 test descritos por Arrigoni(15): el test de SALT (Supination and Antero-Lateral pain Test) y el test de PEPPER (Posterior Elbow Pain by Palpation-Extension of the Radiocapitellar joint).
Artroscópicamente, se evalúa si existe el signo “anular drive through”, que valora el desplazamiento anteroposterior de la cabeza radial dentro del ligamento anular. Se presiona con el pulgar la cabeza radial hacia anterior y se comprueba si cabe un sinoviotomo (4,2 mm) entre la cabeza radial y el ligamento. También se debe valorar el “signo del collar suelto”, en el que se expone el cuello radial estando el codo a 90° de flexión. Por último, se debe evaluar la laxitud del LCL-R, viendo si se desplaza proximalmente más de 1 cm con ayuda de un palpador o grasper.
Manejo terapéutico
Los objetivos del tratamiento de la epicondilitis deberían ser:
- Control del dolor.
- Mejora de la fuerza y la resistencia (en la empuñadura de la raqueta o en sus actividades diarias).
- Vuelta a su actividad diaria.
- Preservar la movilidad y la función del miembro afecto.
- Evitar un futuro deterioro tanto clínico como histológico.
Algunos autores han demostrado que la tendinosis del ECRB es una patología autolimitada y que el reposo, incluso sin analgésicos o antiinflamatorios, en la fase aguda del dolor puede resolver los síntomas.
La duración media de un episodio suele estar entre los 6 y los 24 meses, aunque el 89% se recupera en menos de un año(16).
Actualmente no existe un protocolo estandarizado para el tratamiento de la epicondilopatía lateral. El manejo terapéutico se extiende desde reposo hasta la cirugía, pasando por multitud de terapias manuales e infiltrativas.
La elección depende de la experiencia y el conocimiento sobre las diferentes terapias, al igual que del equipamiento que tenga la clínica u hospital.
La evidencia demuestra que el principio de esperar y ver (wait and see) es efectivo para la mayoría de los pacientes(17).
A continuación, se van a comentar las diferentes opciones terapéuticas y su protocolo:
Terapia manual
La técnica más investigada y evidenciada es la movilización con movimiento (MWM) procedente del concepto Mulligan. Consiste en movilización articular suave por parte del fisioterapeuta y un movimiento activo por parte del paciente. Esta técnica ha demostrado aumentar la fuerza de prensión manual, disminuir el dolor y aumentar la funcionalidad, entre otros(18).
Punción seca sobre puntos gatillo miofasciales
Es una terapia invasiva con agujas que puede ser usada si se encuentran puntos gatillo que consigue eliminar sustancias algógenas(19). Los puntos gatillo pueden localizarse en el ECRB, extensor digitorum communis (EDC) y supinador largo.
Tras la punción seca se recomienda realizar una isquemia pospunción y continuar el tratamiento con técnicas manuales, reeducación de la musculatura y estiramientos diarios domiciliarios.
Ondas de choque
La aplicación de las ondas de choque como tratamiento para la epicondilitis no posee una evidencia lo suficientemente alta que garantice de forma concluyente su efectividad debido a la heterogeneidad de los estudios(20). Existe evidencia acerca del poder analgésico, aunque está discutido el poder reparador y regenerador, sobre todo de las focales(21).
La utilización de ondas de choque, aplicadas junto con otras técnicas de tratamiento fisioterapéutico y de forma individualizada, con una dosificación adecuada para cada paciente, puede resultar muy útil en el tratamiento de la epicondilitis lateral. La sesiones se suelen dar cada 6-8 días, objetivándose la mejoría a partir de la 3.ª sesión.
Corrientes galvánicas intratisulares
Es otra terapia invasiva en la que se introduce una aguja en un punto concreto, a la cual se aplica una corriente galvánica con el objeto de regenerar un tejido.
Se suelen realizar 3 punciones por sesión, dejando una semana entre sesión y sesión. Los pacientes suelen requerir 4-6 sesiones.
Hay estudios que demuestran que los síntomas y cambios estructurales degenerativos en la epicondilitis lateral crónica se reducen después del tratamiento con corriente galvánica intratisular bajo control ecográfico, asociado a ejercicios excéntricos y de estiramiento(22,23) (Figura 4).
figura_4.png
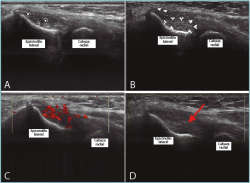
Figura 4. Imágenes ecográficas del compartimento lateral del codo. A: imagen ecográfica en eje longitudinal del epicóndilo lateral y la inserción tendinosa del extensor carpis radialis brevis (ECRB), en la que se objetiva una lesión intratendinosa y calcificaciones intratendinosas; B: delimitación ecográfica de la lesión con flechas; C: la eco-Doppler muestra el aumento de vascularización en la zona de degeneración tendinosa; D: los cambios estructurales que se consiguen tras el tratamiento con corrientes galvánicas intratisulares.
figura_4.png

Figura 4. Imágenes ecográficas del compartimento lateral del codo. A: imagen ecográfica en eje longitudinal del epicóndilo lateral y la inserción tendinosa del extensor carpis radialis brevis (ECRB), en la que se objetiva una lesión intratendinosa y calcificaciones intratendinosas; B: delimitación ecográfica de la lesión con flechas; C: la eco-Doppler muestra el aumento de vascularización en la zona de degeneración tendinosa; D: los cambios estructurales que se consiguen tras el tratamiento con corrientes galvánicas intratisulares.
Infiltración con glucocorticoides
En primeros años cincuenta se introdujo el manejo con infiltraciones de glucocorticoides, que han sido el tratamiento de elección para la mayoría de los especialistas. Sin embargo, su eficacia y utilidad son controvertidos desde que se vio que su resultado a largo plazo era peor de lo esperado y que incluso pueden alterar la capacidad de curación del tendón y de los tejidos de alrededor, degenerándolos. Se ha demostrado que el 72% de los pacientes tratados con infiltraciones de glucocorticoides recidiva en el primer año, comparado con el 9% de los pacientes tratados con el principio de esperar y ver(24).
Dean et al. hicieron una revisión sistemática demostrando los efectos negativos de la administración local de glucocorticoides sobre las células del tendón(25), mostrando que disminuyen la viabilidad, la proliferación celular y la síntesis de colágeno, desorganizan las estructuras de colágeno y provocan necrosis celular, reduciendo las propiedades mecánicas del tendón. Esto muestra la importancia de realizar las infiltraciones ecoguiadas para que, en caso de indicar una infiltración con glucocorticoides, se controle que no se infiltra dentro del tendón.
Terapias biológicas: plasma rico en factores de crecimiento
Dado que ninguna de las terapias existentes es infalible, ha aumentado el interés científico sobre la patogénesis y la necesidad de nuevas estrategias de tratamiento.
Entre las técnicas emergentes se encuentra el PRP, que en la última década ha ido ganando peso y credibilidad.
Las preparaciones de PRP contienen factores de crecimiento, citocinas, morfogenes contenidos en las plaquetas, al igual que fibrogenes y otras proteínas plasmáticas, que les van a dar las siguientes características especiales: disminuyen la inflamación, evitan la fibrosis y aportan un andamiaje biológico transitorio de fibrina al tejido lesionado, que posee unas cualidades de ensamblaje celular y soporte mecánico.
El objetivo de las infiltraciones intratendinosas con PRP es reclutar, activar y movilizar tenoblastos, células satélite y macrófagos para que colaboren en el proceso de reparación(26).
¿Qué dice la literatura basada en la evidencia sobre el uso de plasma rico en factores de crecimiento en epicondilitis lateral?
Tras el estudio publicado en 2006 por Mishra(27), en el que se estableció un papel prometedor del PRP para la epicondilitis lateral, han surgido diferentes estudios de investigación comparando PRP con distintos tratamientos ya aceptados para la epicondilitis lateral, como: glucocorticoides, anestésicos locales y sangre autóloga. Hoy por hoy todos los estudios controlados aleatorizados que existen(28,29,30,31,32,33,34,35) (9) usan PRP rico en leucocitos, no existiendo estudios que comparen directamente PRP rico en leucocitos y PRP puro (sin leucocitos), habiendo sido demostrado que el PRP rico en leucocitos es más proinflamatorio, aumentando el nivel de metaloproteasas(36).
Los estudios que existen comparando la efectividad del uso de PRP con glucocorticoides, anestésicos o incluso sangre autóloga son controvertidos. Esto se debe principalmente a que no existe actualmente un protocolo que explique qué debe contener, en qué cantidad, cómo aplicarlo, cuántas veces…, lo que ha generado confusión y ha supuesto que distintos compuestos de PRP se hayan estudiado bajo el mismo nombre: PRP. Puesto que los estudios publicados han utilizado protocolos diferentes con concentraciones diferentes de plaquetas, compuestos con diferentes concentraciones de leucocitos, plaquetas e incluso activación con CaCl2, los resultados no pueden compararse ni extrapolarse.
Plasma rico en factores de crecimiento versus anestésicos
Mishra en 2014(33) publicó un estudio multicéntrico y aleatorizado comparando el uso local de PRP y bupivacaína. A las 12 semanas no se objetivaron diferencias; sin embargo, a las 24 semanas el grupo de PRP había reducido un 25% el dolor en la Escala Visual Analógica (EVA) en comparación con el grupo de bupivacaína. Hay que mencionar que en ambos grupos se aplicó bupivacaína local previa a la infiltración para disminuir el dolor. Actualmente, tras los estudios de Carofino et al., se sabe que el uso de anestésicos o glucocorticoides con PRP produce una disminución estadísticamente significativa de la proliferación y viabilidad de los tenocitos(36), por lo que se necesitan estudios en los que no se haga uso coadyuvante de anestésicos con PRP.
Otro factor limitante, además del uso de PRP rico en leucocitos, es que se realiza una única infiltración no activada y sin control ecoguiado.
Plasma rico en factores de crecimiento versus glucocorticoides
Existen 4 trabajos que hayan comparado estas 2 terapias. Dos de ellos(28,29) obtuvieron resultados mejores estadísticamente significativos con PRP que con corticoides, pese a su uso junto con anestésicos locales.
Los 2 estudios(30,32) que no demostraron mejoría clínica del PRP frente a los corticoides hicieron un seguimiento tan solo de 6 y 12 semanas, respectivamente. De estos 4 artículos, 3 de ellos usaban PRP no activado y uno de ellos no aporta el dato. En todos ellos se usa una única infiltración de PRP rico en leucocitos y tan solo un estudio lo hace bajo control ecoguiado.
Protocolo propuesto para el uso de plasma rico en factores de crecimiento en epicondilitis lateral
El protocolo que realiza nuestro equipo en aquellos pacientes con más de 3 meses de clínica, que no han mejorado con un programa individualizado de rehabilitación, y habiéndose excluido otras causas de dolor en la cara lateral del codo consiste en(37):
- Examen ecográfico previo.
- En condiciones estériles se prepara la infiltración y se activa con cloruro cálcico, dejando pasar el menor tiempo posible entre la activación y la infiltración.
- Bajo control ecoguiado y en condiciones estériles se realiza la infiltración en el eje longitudinal de distal a proximal, en paralelo a las fibras. Una vez que se alcanza la zona degenerada, se infiltra aproximadamente 3-5 mL intratendinosos e intramusculares.
- En el recorrido de retirada de la aguja se administran otros 2-3 mL de PRP, tanto en el tendón sano como en el paratenon, el músculo y en la grasa de alrededor, con el objetivo de activar las células satélites (Figura 5).
- Tras la infiltración se aplica terapia local de frío durante 10 minutos para controlar el dolor.
- Se debe evitar la administración conjunta de anestésicos locales y corticoides, que inactivan el PRP.
- Se recomienda la limitación de la actividad física durante 24 h, continuando con la terapia de frío de forma domiciliaria 2-3 veces al día
- En caso de dolor recomendamos únicamente analgésicos orales. Se deben evitar los antiinflamatorios, ya que interactúan en el proceso de curación del tendón.
- Se recomiendan 2-3 infiltraciones ecoguiadas de PRP con un intervalo de 1 a la semana según la evolución.
- El control ecográfico semanal nos permite decidir si es necesaria una infiltración adicional.
- Mantenemos el mismo protocolo de rehabilitación personalizado, con ejercicios excéntricos de estiramiento.
Tratamiento quirúrgico
Alrededor de un 4-11% de los pacientes no suele responder al tratamiento conservador, requiriendo tratamiento quirúrgico(38). Hoy por hoy sigue habiendo una falta de evidencia científica, según la Cochrane, que apoye o rechace el tratamiento quirúrgico para la epicondilitis lateral.
Tradicionalmente se han empleado diversas técnicas de cirugía abierta para el tratamiento de la epicondilitis, siendo la más popular la descrita por Nirschl(39,40), con buenos resultados. Con el avance de la artroscopia se han introducido nuevas técnicas para el tratamiento de esta patología, permitiendo realizar una cirugía mínimamente invasiva, menos agresiva, permitiendo tratar las patologías intraarticulares asociadas, si las hubiese. Actualmente, todavía existen pocos trabajos que comparen ambas técnicas(41,42,43,44,45), siendo la tendencia a favor del tratamiento artroscópico, debido a sus mejores resultados funcionales, menor dolor postoperatorio y menor tasa de infección postoperatoria.
Técnica quirúrgica mediante cirugía abierta
Se coloca el paciente en decúbito supino, con el brazo sobre una mesa de mano. A través de una incisión de aproximadamente 5 cm sobre el epicóndilo lateral, se diseca hasta visualizar correctamente la fascia del EDC, que se secciona con bisturí frío. Se retrae anteriormente el extensor carpi radialis longus (ECRL), exponiendo la inserción del ECRB. Se explora la inserción del ECRB, donde generalmente se encuentra una degeneración mucoide, encontrando en ocasiones roturas y/o calcificaciones. Se reseca todo el tejido degenerativo, incluyendo el tejido degenerativo que se encuentre afectando al ECRL y al borde anterior del EDC. Se realizan microperforaciones óseas en la zona de inserción sobre el epicóndilo. Finalmente, se puede suturar la interfaz entre el ECRL y la parte más anterior del EDC con una sutura reabsorbible. Además, se puede valorar la posibilidad de añadir infiltración de PRP.
El primer día postoperatorio se recomienda al paciente iniciar movilidad activa y pasiva suave del codo, comenzando la rehabilitación una vez retirados los puntos a los 7-10 días de la cirugía.
Técnica quirúrgica artroscópica
Se coloca al paciente en decúbito lateral, con el brazo sobre un soporte y el codo flexionado, sin necesidad de tracción. Tras la marcación de las estructuras anatómicas se realiza el portal proximal medial de visión y, posteriormente, bajo visión intraarticular directa, se realiza el portal proximal lateral, que será el portal de trabajo. Con ambos portales hechos, se realiza una exploración articular para descartar patología concomitante, que es la gran ventaja de la artroscopia.
Con la ayuda de un sinoviotomo, se desbrida una porción de la cápsula externa, hasta identificar el ECRB, que se encuentra entre el origen del tendón EDC y la cápsula desbridada. Con un vaporizador se realiza la resección del origen del ECRB. Se debe mantener el nivel de resección/desbridamiento siempre anterior a la línea media de la cúpula radial para evitar lesionar los ligamentos laterales (Figura 6).
figura_6.png
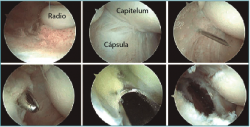
Figura 6. Secuencia de la técnica artroscópica para el desbridamiento del extensor carpis radialis brevis (ECRB). Bajo visión intraarticular directa, se realiza el portal proximal lateral. Con un sinoviotomo, se desbrida una porción de la cápsula externa, hasta identificar el ECRB, que se encuentra entre el origen del tendón extensor digitorum communis (EDC) y la cápsula desbridada. Con un vaporizador se realiza la resección del origen del ECRB.
En caso de encontrar sinovitis, se recomienda su desbridamiento; en el caso de objetivar una inestabilidad en la exploración artroscópica, se podría realizar una plicatura de la cápsula lateral mediante un arpón posicionado en la parte anterolateral y proximal del capitellum, reduciendo la hipermovilidad de la cabeza radial.
Finalmente, se cierran los portales con suturas simples de nailon y se cubre el brazo con un vendaje.
El postoperatorio inmediato sigue el mismo protocolo que el de la cirugía abierta, comenzando la rehabilitación tras la retirada de los puntos a la semana de la intervención.
A pesar de un buen manejo terapéutico, ya sea quirúrgico o no, existe un pequeño porcentaje de pacientes que continúan presentando síntomas, generalmente dolor. En estos casos, la probabilidad de un error diagnóstico o una patología asociada debería considerarse y descartarse.
Readaptación
Tras cualquiera de los tratamientos se debe realizar un protocolo de readaptación personalizado; comenzando con ejercicios isométricos, progresando hacia concéntricos-excéntricos lentos y terminando con concéntricos-excéntricos rápidos, progresando siempre en función del control del dolor del paciente.
Conclusiones
Las claves para el tratamiento de la epicondilitis lateral se pueden resumir en:
- Una buena anamnesis y exploración física.
- Se deben descartar todas las causas de dolor en la cara lateral del codo y hacer un buen diagnóstico diferencial.
- El tratamiento inicial en casos concretos puede ser esperar y ver, pudiendo asociarlo con analgésicos.
- Se deben evitar las infiltraciones con glucocorticoides intratendinosas y, en caso de que el componente inflamatorio sea llamativo, realizar la infiltración ecoguiada y sobre el tendón.
- Considerar el uso de PRP en casos crónicos, antes de haber indicado la cirugía.
- Realizar las infiltraciones con PRP de forma estéril, bajo control ecoguiado, sin anestésicos, revaluando a la semana ecográficamente al paciente y valorar la necesidad de una nueva infiltración, ya que una única infiltración para curar un tendón degenerado no suele ser suficiente.
- En caso de no responder a los tratamientos no quirúrgicos, valorar la cirugía, pudiendo ser artroscópica o abierta.
- La cirugía artroscópica proporciona una mejoría del dolor y una vuelta a las actividades de la vida diaria más rápida.
Figuras
Figura 1. A: imagen esquemática de los músculos extensores y supinadores del antebrazo; B: disección en cadáver de los tendones extensores-supinadores a nivel del epicóndilo lateral. Se observa cómo el ECRB se encuentra bajo el ECRL y craneal al EDC. BR: brachiorradialis; ECD: extensor digitis communis; ECU: extensor carpis ulnaris; ECRB: extensor carpis radialis brevis (generalmente el más afectado); ECRL: extensor carpis radialis longus.
Figura 2. Imagen de resonancia magnética de un codo derecho en el que se objetiva una señal hiperintensa en la región de las inserciones de los músculos extensores.
Figura 3. Esquema de la secuencia SMILE (symptomatic minor instability of the lateral elbow) que muestra cómo movimientos diarios repetitivos pueden provocar una laxitud del ligamento colateral lateral radial (LCL-R), que termina afectando al ligamento anular, provocando una hipermovilidad de la cabeza radial, que a posteriori conllevará a un pellizcamiento en pronación, pudiendo terminar en una condropatía.
Figura 4. Imágenes ecográficas del compartimento lateral del codo. A: imagen ecográfica en eje longitudinal del epicóndilo lateral y la inserción tendinosa del extensor carpis radialis brevis (ECRB), en la que se objetiva una lesión intratendinosa y calcificaciones intratendinosas; B: delimitación ecográfica de la lesión con flechas; C: la eco-Doppler muestra el aumento de vascularización en la zona de degeneración tendinosa; D: los cambios estructurales que se consiguen tras el tratamiento con corrientes galvánicas intratisulares.
Figura 5. La infiltración se hace colocando la sonda en el eje longitudinal y colocando la aguja en el mismo eje, de distal a proximal. Siempre bajo condiciones estériles. En este caso, la infiltración se hace entre dos profesionales, uno que maneja el ecógrafo y otro que realiza la infiltración.
Figura 6. Secuencia de la técnica artroscópica para el desbridamiento del extensor carpis radialis brevis (ECRB). Bajo visión intraarticular directa, se realiza el portal proximal lateral. Con un sinoviotomo, se desbrida una porción de la cápsula externa, hasta identificar el ECRB, que se encuentra entre el origen del tendón extensor digitorum communis (EDC) y la cápsula desbridada. Con un vaporizador se realiza la resección del origen del ECRB.
Información del artículo
Cita bibliográfica
Autores
Rosa López-Vidriero Tejedor
ISMEC Sevilla. International Sports Medicine Clinic, Sevilla, España
Emilio López-Vidriero Tejedor
Departamento de Cirugía Ortopédica y Traumatología. Ibermutuamur. Sevilla
ISMEC Sevilla. International Sports Medicine Clinic. Sevilla
Equipo Médico Tennis Masters 1000 Mutua Madrid Open. Madrid
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Agradecimientos
A todos aquellos que siguen motivando a los jóvenes científicos a continuar y promover la investigación, en especial a la AEA (Asociación Española de Artroscopia).
Referencias bibliográficas
-
1Runge F. Zur Genese und Behandlung des schreibe Kranfes. Berl Klin Worchenschr. 1873;10:245-8.
-
2Major HP. Lawn-tennis elbow. BMJ. 1883;2:557.
-
3Sanders TL Jr, Maradit Kremers H, Bryan AJ, Ransom JE, Smith J, Morrey BF. The epidemiology and health care burden of tennis elbow. A population- based study. Am J Sports Med. 2015; 43(5):1066-71.
-
4Kraushaar BS, Nirschl RP. Tendinosis of the elbow (tennis elbow). Clinical features and findings of histological, immunohistochemical, and electron microscopy studies. J Bone Joint Surg Am. 1999;81:259-78.
-
5Nirschl RP, Pettrone FA. Tennis elbow. The surgical treatment of lateral epicondylitis. J Bone Joint Surg Am. 1979;61:832-9.
-
6Cyriax JH. The pathology and treatment of tennis elbow. J Bone Joint Surg. 1936;18:921-40.
-
7Buckup K. Clinical tests for the musculoskeletal sys- tem: examinations-sign-phenomena. 2nd ed. Stuttgart: Thieme; 2008. pp. 129-33.
-
8Edelson G, Kunos CA, Vigder F, Obed E. Bony changes at the lateral epicondyle of possible significance in tennis elbow syndrome. J Shoulder Elbow Surg. 2001;10:158-63.
-
9Abat F, Maffulli N, Alfredson H, Lopez-Vidriero E, Myers c, Gomes S. Clinical Utility of Diagnostic Ultrasound in Athletes with Tendinopathy (ICL 22). In: Becker R, Kerkhoffs GMMJ, Gelber PE, Denti M, Seil R, eds. ESSKA Instructional Course Lecture Book. Barcelona. Springer. 2016;217-224.
-
10Miller TT, Shapiro MA, Schultz E, et al. Comparison of sonography and MRI for diagnosing epicondylitis. J Clin Ultrasound. 2002;30:193–202.
-
11Rajeev A, Pooley J. Lateral compartment cartilage changes and lateral elbow pain. Acta Orthop Belg. 2009;75:37–40.
-
12Roles NC, Mandsley RH. Radial tunnel syndrome: resistant tennis elbow as a nerve entrapment. J Bone Joint Surg Am. 1972;54(3):499-508.
-
13Cheng CJ, Meckinnon-Patterson B, Mackinnon SE. J Hand Surg Am. 2008;33(9):1518-24.
-
14Arrigoni P, Cucchi D, D’Ambrosi et al. Intra-articular findings in symptomatic minor instability of lateral elbow (SMILE). Knee Surg Sport Traumatol Arthrosc. 2017;25:2255-2263.
-
15Arrigoni P, Cucchi D, Menon A, Randelli P. It’s time to change perspective! New diagnostic tools for lateral elbow pain. Musculoskelet Surg. 2017.
-
16Smidt N, Lewis M, van der Windt DAWM, Hay EM, Bouter LM, Croft P. Lateral epicondylitis in general practice: course and prognostic indicators of outcome. J Rheumatol. 2006;33:2053–9.
-
17Sayegh ET, Strauch RJ. Does nonsurgical treatment improve longitudinal outcomes of lateral epicondylitis over no treatment? A metaanalysis. Clin Orthop Relat Res. 2015;473:1093–107.
-
18Abbott JH, Patla CE, Jensen RH. The initial effects of an elbow mobilisation with movement technique on grip strength in subjects with lateral epiconylagia. Man Ther. 2001;6(3):163-9.
-
19Shin KM, Kim JH, Lee S. Acupuncture for lateral epicondylitis (tennis elbow): study protocol for a randomized, practitioner-assessor blinded, controlled pilot clinical trial. Trials. 2013 Jun 14;14:174.
-
20Speed CA, Nichols D, Richards C, Humphreys H, Wies JT, Burnet S, Hazleman BL. Extracorporeal shock wave therapy for lateral epicondylitis--double blinde randomized controlled trial. J Orthop Res. 2002 Sep;20(5):895-8.
-
21Rompe JD, Hope C, Kullmer K, Heine J, Burger R. Analgesic effect of extracorporeal shock-wave therapy on chronic tennis elbow. J Bone Joint Surg Br. 1996;78(2):233-7.
-
22Valera-Garrido F, Minaya-Muñoz F, Medina-Mirapeix F. Ultrasound-guided percutaneous needle electrolysis in chronic lateral epicondylitis: short-term and long-term results. Acupunct Med. 2014;32(6):446-54.
-
23Minaya Munoz F, Varela Garrido F, Sánchez Ibáñez M, Medina i Mirapeix F. Estudio de coste-efectividad de la electrólisis percutánea intratisular en las epicondilalgias. Fisioterapia. 2012;34(5):208-15.
-
24Bisset L, Beller E, Jull G, Brooks P, Darnell R, Vicenzino B. Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. BMJ. 2006;333:939.
-
25Dean BJF, Lostis E, Oakley T, Rombach I, Morray ME, Carr AJ. The risks and benefits of glucocorticoid treatment for tendinopathy: a systematic review of the effects of local glucocorticoid on tendon. Semin Arthritis Rheum. 2014 Feb;43(4):570-6.
-
26Discher DE, Mooney DJ, Zandstra PW. Growth factors, matrices, and forces combine and control stem cells. Science. 2009;324(5935):1673-7.
-
27Mishra A, Pavelko T. Treatment of chronic elbow tendinosis with buffered platelet rich plasma. Am J Sports Med. 2006;34:1774-8.
-
28Peerbooms JC, Sluimer J, Bruijn DJ, Gosens T. Positive effect of an autologous platelet concentrate in lateral epicondylitis in a double-blind randomized controlled trial: platelet-rich plasma versus corticosteroid injection with a 1-year follow-up. Am J Sports Med. 2010;38:255-62.
-
29Gosens T, Peerbooms JC, van Laar W, den Oudsten BL. Ongoing positive effect of platelet-rich plasma versus corticosteroid injection in lateral epicondylitis: a double-blind randomized controlled trial with 2-year follow-up. Am J Sports Med. 2011;39:1200-8.
-
30Omar Aziza S, Maha EI, Amal SA, Mahmoud S. Local injection of autologous platelet rich plasma and corticosteroid in treatment of lateral epicondylitis and plantar fasciitis: randomized clinical trial. Egypt Rheumatol. 2012;34:43-9.
-
31Krogh TP, Fredberg U, Stengaard-Pedersen K, Christensen R, Jensen P, Ellingsen T. Treatment of lateral epicondylitis with platelet-rich plasma, glucocorticoid, or saline: a randomized, double-blind, placebo-controlled trial. Am J Sports Med. 2013;41:625-35.
-
32Mishra AK, Skrepnik NV, Edwards SG, Jones GL, Sampson S, Vermillion DA, et al. Efficacy of platelet-rich plasma for chronic tennis elbow: a double-blind, prospective, multicenter, randomized controlled trial of 230 patients. Am J Sports Med. 2014;42:463-71.
-
33Chaudhury S, de La Lama M, Adler RS, Gulotta LV, Skonieczki B, Chang A, et al. Platelet- rich plasma for the treatment of lateral epicondylitis: sonographic assessment of tendon morphology and vascularity (pilot study). Skeletal Radiol. 2013; 42:91-7.
-
34Hechtman KS, Uribe JW, Botto-vanDemden A, Kiebzak GM. Platelet-rich plasma injection reduces pain in patients with recalcitrant epicondylitis. Orthopedics. 2011;34:92.
-
35Filardo G, Kon E, Pereira Ruiz MT, Vaccaro F, Guitaldi R, Di Martino A, et al. Platelet-rich plasma intra-articular injections for cartilage degeneration and osteoarthritis: single- versus double-spinning approach. Knee Surg Sports Traumatol Arthrosc. 2012;20:2082-91.
-
36Carofino B, Chowaniec DM, McCarthy MB, Bradley JP, Delaronde S, Beitzel K, et al. Corticosteroids and local anesthetics decrease positive effects of platelet-rich plasma: an in vitro study on human tendon cells. Arthroscopy. 2012;28(5):711-9.
-
37Guadilla J, López-Vidriero E, López-Vidriero R, Padilla S, Delgado D, Arriaza R, Sánchez M. PRP in Lateral Elbow Pain. En: Pederzini LA, Eygendaal D, Denti M (eds.). ESSKA Elbow and Sport. Springer; 2016. pp. 109-24.
-
38Ahmad Z. Lateral epicondylitis. A review of pathology and management. Bone Joint J. 2013;95-B:1158-64.
-
39Ruch DS, Orr SB, Richard MJ, Leversedge FJ, Mithani SK, Laino DK. A comparison of débridement with and without anconeus muscle flap for treatment of refractory lateral epicondylitis. J Shoulder Elbow Surg. 2015;24:236-41.
-
40Nirschl RP, Pettrone FA. Tennis elbow. The surgical treatment of lateral epicondylitis. J Bone Joint Surg Am. 1979;61:832-9.
-
41Solheim E, Hegna J, Øyen J. Arthroscopic versus open tennis elbow release: 3- to 6-year results of a case-control series of 305 elbows. Arthroscopy. 2013;29:854-9.
-
42Peart RE, Strickler SS, Schweitzer KM Jr. Lateral epicondylitis: a comparative study of open and arthroscopic lateral release. Am J Orthop (Belle Mead NJ). 2004;33:565-7.
-
43Othman AM. Arthroscopic versus percutaneous release of common extensor origin for treatment of chronic tennis elbow. Arch Orthop Trauma Surg. 2011;131:383-8.
-
44Carratalá V, Lucas FJ, Miranda I, Ortego JI, Sánchez-Alepuz E. Tratamiento artroscópico versus tratamiento mediante cirugía abierta de la epicondilitis lateral. Estudio de cohortes prospectivo. Rev Esp Artrosc Cir Articul. 2016;23(2):96-102.
-
45Pierce TP, Issa K, Gilbert BT, Hanly B, Festa A, McInerney VK, Scillia AJ. A Systematic Review of Tennis Elbow Surgery: Open Versus Arthroscopic Versus Percutaneous Release of the Common Extensor Origin. Arthroscopy. 2017;33(6):1260-8.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La artroscopia de codo, un paso adelante en las técnicas artroscópicas
- Anatomía del codo para el cirujano artroscopista
- Posicionamiento del paciente y portales en artroscopia de codo
- Epicondilitis medial. Manejo terapéutico
- Epicondilitis lateral. Manejo terapéutico
- Fracturas del área del codo. Tratamiento asistido por artroscopia
- Tratamiento artroscópico de la osteocondritis disecante del codo
- Resección de la cabeza del radio asistida por artroscopia
- Tratamiento artroscópico de la rigidez del codo: artrofibrosis
- Reinserción del tendón distal del bíceps
- Liberación endoscópica del túnel cubital
- Engrosamiento e hipervascularizacion de la cápsula anterior del codo en un caso de rigidez postraumática
- Una nueva etapa de la revista. Un nuevo equipo en la edición
- Los números monográficos. El nuevo número monográfico
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.