Procedimientos anestésicos y analgésicos en cirugía articular de rodilla
Anesthetic and analgesic techniques in knee joint surgery
Resumen:
Existen múltiples opciones en cuanto a técnicas de anestesia y analgesia regional para cirugía de rodilla. Las técnicas analgésicas se utilizan para disminuir el dolor postoperatorio, dentro de un contexto de analgesia multimodal, y son fundamentales para reducir la probabilidad de eventos negativos por inadecuado control del dolor, como aumento de la estancia hospitalaria, retraso en el inicio de la rehabilitación, riesgo de desarrollo de dolor crónico postraumático e incrementos de costos, entre otros.
Los avances en la ecografía en los últimos años han aumentado el interés y la realización de bloqueos de nervio periférico como técnicas anestésicas y analgésicas, al mejorar las tasas de éxito y disminuir las complicaciones. La inervación de la rodilla es compleja y depende de varios nervios, por ello se recomienda utilizar el bloqueo del nervio al que corresponda la mayor inervación según el sitio quirúrgico o combinar bloqueos para aumentar la zona de cobertura, junto con la administración sistémica de analgésicos dentro de un protocolo de analgesia multimodal para potenciar medicamentos, disminuir las dosis totales y, por ende, disminuir los efectos secundarios.
El objetivo del presente artículo es describir los tipos de anestesia disponibles, pero sobre todo las opciones en técnicas de analgesia en cirugía de rodilla no protésica, con énfasis en los bloqueos de nervio periférico (femoral, canal de los aductores, ciático, IPACK, geniculados), mencionando otras alternativas como la anestesia local periarticular (LIA) y el bloqueo peridural continuo, finalizando con las recomendaciones según el tipo de cirugía específica.
Abstract:
There are multiple options in anesthesia and regional analgesia techniques for knee surgery. Analgesic techniques reduce postoperative pain, in a context of multimodal analgesia, and are essential to reduce the probability of negative events due to inadequate pain control such as increase in hospital stay, delay in the start of rehabilitation, risk of chronic post-traumatic pain and cost increases, among others events.
Advances in ultrasound in recent years have increased interest and performance of peripheral nerve blocks as anesthetic and analgesic techniques, by improving success rates and decreasing complications. The innervation of the knee is complex and depends on several nerves, so it is recommended to use the nerve block corresponding to the greatest innervation according to the surgical site or combine blocks to increase the coverage area, in addition to systemic analgesics within a protocol of multimodal analgesia to potentiate medications, decrease total doses and therefore decrease side effects.
The objective of this article is to describe the types of anesthesia available, but especially the options of analgesia techniques for non-prosthetic knee surgery, with emphasis on peripheral nerve blocks (femoral, adductor canal, sciatic, IPACK, genicular), mentioning other alternatives such as local infiltration analgesia (LIA) and continuous epidural block, and recommendations according to specific surgeries.
Introducción
En los últimos años una gran cantidad de estudios se están llevando a cabo para determinar los protocolos de analgesia óptimos para todo tipo de cirugía. Si bien la experiencia del dolor es específica de cada individuo, se intentan canalizar mayores esfuerzos para cirugías en las que se prevé un dolor postoperatorio moderado a severo. A pesar del gran auge de estudios de protocolos para la optimización de la analgesia postoperatoria en cirugía de rodilla, la mayoría están enfocados en la artroplastia de rodilla, sin disponer de variedad y calidad de literatura médica al respecto de los tipos de cirugía en los que se centrará la presente revisión.
Se detallarán tanto las técnicas anestésicas como analgésicas para cirugía de rodilla excluyendo la cirugía protésica, ya que por su complejidad merece una revisión aparte. Incluye, por tanto, generalidades para la cirugía artroscópica meniscal, ligamentosa (mono- y multiligamentosa), fracasos de plastias, tendinosa, realineamiento rotuliano y ósea (fracturas de meseta tibial, rótula). El inadecuado control del dolor puede ser limitante para una óptima recuperación posquirúrgica, provocando un aumento de la estancia hospitalaria, retrasos en la rehabilitación, incrementos en los costos totales y, sobre todo, es un factor de riesgo para el desarrollo de dolor crónico postraumático. Gracias al desarrollo de la anestesia regional ecoguiada, los bloqueos de nervio periférico han adquirido una mayor relevancia en la práctica diaria en quirófano tanto para la anestesia como para la analgesia postoperatoria.
Existen múltiples opciones de anestesia y analgesia para este tipo de cirugía, con sus ventajas y desventajas, sin existir una única técnica ideal que proporcione una analgesia completa, preserve la función motora y permita una rápida recuperación funcional con mínimos efectos secundarios(1), por lo que es muy importante conocer la inervación de la rodilla, comprender las técnicas quirúrgicas y que exista un grado adecuado de comunicación entre el anestesiólogo y el traumatólogo para una mejor elección de las técnicas analgésicas y el óptimo seguimiento del paciente.
Podemos dividir los bloqueos de nervio periférico en 2 grupos según el territorio inervado, que generalmente han de ser complementarios. Los que cubren la cara anterointerna serían el bloqueo del nervio femoral y el del canal de los aductores, y los que cubren la cara posterior y el territorio de los isquiotibiales serían el bloqueo del nervio ciático y el IPACK (interspace between the popliteal artery and the capsule of the knee). Existen otras opciones como el bloqueo de los geniculados, cuya cobertura sobre todo sería de la cara anterior, pero que por su origen podría cubrir también parte de cara posterior. La LIA (local infiltration analgesia) depende de las zonas infiltradas; a priori, debería otorgar cobertura de la zona quirúrgica visible.
Anatomía
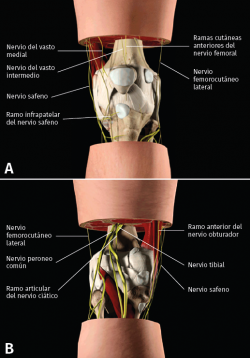
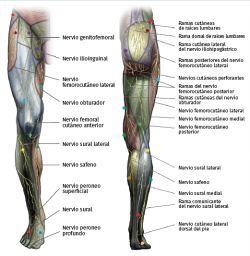
La inervación de la rodilla es compleja y muestra variaciones. Intentaremos resumir la inervación articular y cutánea de forma sencilla para una mejor comprensión del tema (Figuras 1 y 2)(2,3).
La inervación articular de la rodilla depende de 3 nervios principales(4):
1. Nervio femoral: inerva la cara anterosuperior de la rodilla a través de las ramas cuadricipitales (nervios vasto medial, vasto intermedio y vasto lateral). Las ramas terminales del femoral, femorocutáneo y peroneo común (ramo recurrencial) conforman el plexo patelar, que inerva la cara anterior de la rodilla.
2. Nervio obturador: inerva la cápsula posterior de la rodilla a través de su ramo terminal posterior.
3. Nervio ciático:
a) Nervio tibial: inerva la cara posterior y lateral de la cápsula articular, así como las estructuras centrales a través de los geniculados (ramos medial superior, medial inferior y medio).
b) Nervio peroneo común: inerva la cara lateral de la rodilla (ramo laterosuperior y lateroinferior).
En cuanto a la inervación cutánea(4):
1. Nervio femoral:
a) Nervio safeno: inerva la cara interna de la rodilla y la piel distal a la rótula.
b) Ramos cutáneos terminales: los ramos medial, intermedio y lateral forman parte del plexo patelar mencionado previamente. El ramo medial forma, junto con una rama del safeno y obturador, otro plexo que inerva la cara interna de la rodilla.
2. Nervio femorocutáneo lateral: inerva la cara lateral de la rodilla; en algunos casos alcanza la cara anterior a través del plexo patelar.
3. Nervio obturador: forma parte del plexo que inerva la cara interna de la rodilla.
4. Nervio fermorocutáneo posterior: inerva la piel de la cara posterior de la rodilla.
5. Nervio peroneo común: inerva la cara lateroinferior de la rodilla.
a) Nervio sural cutáneo lateral.
b) Nervio peroneo comunicante.
Valoración preanestésica
En la valoración preoperatoria realizaremos una historia clínica detallada. Se han de identificar los medicamentos que deben modificarse o suspenderse antes de la cirugía, principalmente los antiagregantes y anticoagulantes, para realizar las respectivas terapias puente si se precisa según la patología de base y respetando los tiempos para la suspensión prequirúrgica. Es importante también ajustar las pautas de los antidiabéticos orales y la insulina en los pacientes diabéticos.
Se realiza una exploración física que incluya la vía aérea (predictores de vía aérea difícil) y posibles dificultades anatómicas para la realización de la anestesia locorregional.
Valorando lo anterior y teniendo en cuenta la cirugía programada, se establece una estrategia para la técnica anestésica y analgésica que se aplicará durante el periodo perioperatorio y se valora la necesidad de realizar reserva de sangre. Asimismo, clasificamos el riesgo anestésico-quirúrgico del paciente según sus antecedentes y su estado físico (American Society of Anesthesiologists –ASA–), que en conjunto con lo anterior nos servirá para determinar el destino posquirúrgico: ambulatorio, planta, sala de reanimación, Unidad de Cuidados Intensivos (UCI). Se explica al paciente la técnica, los riesgos y las opciones en cada caso y se firma el consentimiento informado. Tratamos la ansiedad mediante la información y, si es preciso, pautamos premedicación con benzodiazepinas.
Técnicas anestésicas
Consideraciones básicas
Suele ser habitual el uso de manguito de isquemia (torniquete al nivel del muslo), con una presión aproximada de 50-70 mmHg superior a la presión arterial sistólica durante un máximo de 90-120 minutos. Las lesiones que se desprenden de su uso obedecen tanto a la presión mecánica como a la isquemia-reperfusión con efectos tisulares y celulares. Puede haber repercusiones cardiovasculares, respiratorias, cutáneas y neurológicas periféricas y centrales. El aumento brusco de la volemia y de las resistencias vasculares sistémicas al poner el torniquete puede desencadenar cuadros de insuficiencia cardiaca en pacientes con patología cardiovascular previa; en cambio, al desinsuflarlo desciende la presión arterial, aumenta la frecuencia cardiaca, aumenta el CO2 al final de la espiración y puede hacer caer ligeramente la saturación de oxígeno. Las complicaciones neurológicas por isquemia nerviosa e interrupción de la conducción nerviosa tienen una incidencia del 7,7% en la extremidad inferior en cirugía protésica de rodilla y depende básicamente del tiempo de permanencia del torniquete, triplicándose el riesgo cada 30 min adicionales pasados los 120 min iniciales(5).
Las opciones de técnicas anestésicas utilizadas para la cirugía de rodilla son las que se detallan a continuación.
Anestesia general
Su elección dependerá de la valoración preanestésica del paciente y el tipo de cirugía. La introducción de dispositivos supraglóticos, sobre todo el gran despliegue de mascarillas laríngeas, ha significado una gran innovación en el manejo de la vía aérea en la anestesia general, siendo una alternativa segura y eficaz a la intubación endotraqueal, con una curva de aprendizaje rápida, que precisa menos requerimientos de agentes anestésicos, incluso sin necesitar el uso de relajantes musculares, teniendo un despertar más rápido al finalizar el procedimiento. Aunque existen contraindicaciones y en algunos pueden no adaptarse bien y precisar una intubación endotraqueal, son una herramienta útil y su uso actualmente está muy extendido, sobre todo en la cirugía ambulatoria.
Anestesia intradural
Es una técnica anestésica cuyo objetivo es obtener bloqueo sensitivo y motor de los miembros inferiores. Puede producirse también bloqueo simpático no deseado, causante de posibles efectos hemodinámicos como hipotensión y bradicardia.
Generalmente, para la cirugía ambulatoria utilizamos anestésicos locales de vida media corta como la prilocaína. En caso de cirugías de mayor duración, utilizamos anestésicos locales de mayor vida media, como la bupivacaína o la levobupivacaína, con un promedio de duración de entre 120 y 240 min según la dosis.
Es posible realizar una anestesia intradural selectiva, utilizando al máximo el concepto de la baricidad del anestésico local para obtener un bloqueo sensitivo y motor asimétrico, de predominio en la pierna a intervenir. La utilización de una dosis baja implica un plazo de instauración del bloqueo más prolongado, una extensión limitada y una duración más corta, con efectos secundarios mínimos y una buena tolerabilidad hemodinámica, ideal para cirugía ambulatoria o pacientes que tendrían una mala tolerancia a los cambios hemodinámicos por el bloqueo simpático por patologías de base o edad avanzada.
Las complicaciones de la intradural son raras, pero algunas pueden ser graves. Entre las complicaciones existentes tenemos el riesgo de fracaso en la punción o tras la punción, la intradural total o extensión excesiva, colapso cardiovascular, cefaleas pospunción y complicaciones neurológicas (neuropatías 2,5/10.000, síndrome de cola de caballo 0,8/10.000 y meningitis 0,3/10.000). Las infecciones y el hematoma perimedular son complicaciones muy raras, aunque graves(6).
Anestesia local
La anestesia local de la rodilla es una técnica sencilla, segura, con pocas complicaciones asociadas y menos efectos hemodinámicos, pensada para cirugía artroscópica de rodilla diagnóstica y terapéutica ambulatoria, pero no recomendada para cirugías largas. Se realiza infiltración de anestésico local intraarticular y en las zonas de entrada de los puertos de artroscopia, asociada a sedación. Si bien se controla el dolor articular, se ha de profundizar la sedación con las maniobras extremas de valgo y varo de la rodilla y para tolerar el manguito de isquemia si precisa. Es una opción para pacientes que tengan contraindicación para la anestesia intradural o patología de base en la que suponga un riesgo elevado la anestesia general, teniendo como ventaja la menor duración de la realización de la técnica y de la recuperación(7). La menor necesidad de analgésicos en el postoperatorio reportada en algunos artículos dependerá de la vida media del anestésico local escogido. Se necesitan más estudios para valorar la citotoxicidad de los anestésicos locales al nivel del cartílago.
Técnicas analgésicas
Bloqueos de nervio periférico
Los bloqueos de nervio periférico han despertado mucho interés en los últimos años. Los avances en la localización de los nervios mediante ecografía han permitido mayores tasas de éxito, menos efectos secundarios y complicaciones, así como la posibilidad de realizar bloqueos continuos con catéteres, aumentando el atractivo de estas técnicas. Las complicaciones que pueden presentarse son infección, sangrado, punción vascular, toxicidad por anestésicos locales y, aunque menos frecuente, también puede producirse lesión nerviosa. Para disminuir el riesgo de lesión nerviosa se recomienda realizar la técnica guiada por ecografía y neuroestimulación, evitando inyectar anestésico local si hay respuesta motora a menos de 0,3 mA.
La inervación de la rodilla es compleja y depende de varios nervios, por lo que lo recomendable sería utilizar el bloqueo del nervio al que corresponda la mayor inervación según el sitio quirúrgico o combinar bloqueos para aumentar la zona de cobertura, junto con la administración sistémica de analgésicos dentro de un protocolo de analgesia multimodal para optimizar resultados. Si se realiza punción única, la duración de la analgesia variará según el anestésico local escogido y del uso de coadyuvantes como los corticoides; si es de corta acción, una media de 2-4 horas y, si es de larga acción, rondará las 12-24 horas.
La colocación de catéteres permite prolongar el efecto analgésico al poder administrar anestésicos locales en bolus o por medio de perfusión continua el tiempo necesario hasta su retirada. Si bien tiene la ventaja de aumentar el tiempo de duración de la analgesia también puede presentar efectos no deseados como el bloqueo motor excesivo, que podría limitar la deambulación precoz, y complicaciones como la colonización bacteriana del catéter (generalmente sin repercusión clínica), infección de la zona de inserción, punción vascular inadvertida (en el momento de la inserción o posteriormente por migración del catéter), acodamiento (impide la administración de anestésico local), anudamiento (dificulta o impide su extracción), fuga de anestésico por los puntos de inserción, salida accidental y lesión nerviosa. La incidencia de lesión nerviosa es extremadamente baja; al igual que en las técnicas de punción única, suele tener buen pronóstico de recuperación excepto si hay sección nerviosa.
Bloqueo del nervio femoral
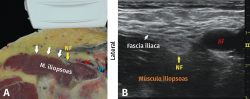
El bloqueo femoral cubre la cara anterosuperior de la articulación y anterointerna de la piel de la rodilla principalmente (Figura 3)(8). Ha sido la técnica más realizada para analgesia postoperatoria en cirugía de rodilla en los últimos años, sobre todo en artroplastia de rodilla, pudiéndose realizar punción única o continua mediante colocación de catéter. Hay una reducción significativa del dolor, pero presenta como desventaja el bloqueo motor sobre el cuádriceps que limitaría la opción de rehabilitación temprana, sugiriendo algunos estudios disminución de la capacidad de deambulación precoz y aumento del riesgo de caídas(4).
En caso de bloqueo continuo con catéter, evidentemente la analgesia es más prolongada al tener infusión continua, pero con los riesgos inherentes de los catéteres, si bien estos disminuyen considerablemente con una adecuada asepsia, técnica, cuidados y controles poscolocación protocolizados. Por el área anatómica (pliegue inguinal), tiene mayor riesgo de colonización e infección. Se ha observado una incidencia del 57% de colonización de catéteres femorales perineurales, generalmente por Staphylococcus epidermidis, pero con poca significación clínica. La aparición de signos y síntomas clínicos de infección es infrecuente, pero en caso de aparecer se debe retirar, cultivar y solicitar una prueba de imagen para descartar absceso local y en el psoas(9). Un estudio reciente realizado con catéteres femorales, además de no mostrar efectividad analgésica superior, evidenció una tasa de complicaciones de un 12% (obstrucción de catéter, sepsis, problemas de batería de la bomba)(10).
Bloqueo del canal de los aductores
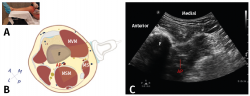
El canal de los aductores contiene, además de los vasos femorales y el nervio safeno, el nervio destinado al vasto medial, el nervio cutáneo femoral medial, el nervio retinacular medial y las ramas articulares distales del nervio obturador(4). Excepto el nervio vasto medial, el resto de los nervios son solo sensitivos y todos representan un papel importante en la inervación sensitiva de la rodilla(1). Tanto el nervio safeno como el nervio del vasto medial contribuyen a la inervación de la cara anteromedial de la rodilla y, por tanto, son dianas importantes en este bloqueo (Figura 4)(11). Dado que salen del canal de los aductores en el tercio distal, el tercio medio del canal es el sitio óptimo para la realización del bloqueo, administrando el anestésico local en ambos nervios mientras se minimiza la posibilidad de difusión proximal al triángulo femoral(12).
figura4.png
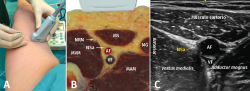
Figura 4. Bloqueo del canal de los aductores. A: posición del transductor al nivel del muslo; B: corte anatómico transversal del canal de los aductores; C: visión ecográfica. AF: arteria femoral; MAM: músculo aductor magno; MG: músculo gracilis; MS: músculo sartorio; MVM: músculo vasto medial; NRM: nervio retinacular medial; NSa: nervio safeno, VF: vena femoral(11).
La técnica es sencilla bajo visión ecográfica y tiene la ventaja de tener menor bloqueo motor del cuádriceps que el bloqueo del nervio femoral, aunque el uso de grandes volúmenes de anestésico local puede provocar la migración del mismo hacia porciones más proximales del nervio femoral y, secundario a ello, presentarse también bloqueo motor. En general, este bloqueo se ha popularizado en los últimos años por la menor tasa de complicaciones relacionadas con el bloqueo motor del cuádriceps, permitiendo una deambulación precoz, menor riesgo de caídas, manteniendo igualdad en la calidad analgésica y el consumo de opioides(13). La media de volumen de anestésico local utilizado es de 20 mL.
Un estudio realizado en voluntarios sanos mostró que el bloqueo del canal de los aductores reducía la fuerza del cuádriceps en solo un 8%, mientras que el bloqueo del nervio femoral la reducía en un 49%, sugiriendo, por tanto, que el riesgo de debilidad y caídas es menor con el bloqueo del canal de los aductores(14). Aunque esto puede tener poca relevancia clínica en la recuperación temprana, ya que existen múltiples causas de debilidad del cuádriceps perioperatorias diferentes a los bloqueos regionales, como son la fuerza muscular previa a la cirugía y el manguito de isquemia.
Bloqueo del nervio ciático
El bloqueo del nervio ciático puede realizarse para producir analgesia en la cara posterolateral de la rodilla como complemento de los 2 bloqueos anteriores (femoral o del canal de los aductores), produciendo en general mejor control del dolor en las primeras 24-48 horas postoperatorias cuando se realizan bloqueos combinados que si se realizan por separado. No goza de la popularidad de otros bloqueos en la cirugía de rodilla por el poco valor que al parecer se le daba al dolor de la cara posterior, pero sobre todo para evitar confusiones en la exploración postoperatoria, ya que una de sus ramas terminales, el peroneo común, puede ser lesionado en la artroplastia de rodilla (incidencia del 0,3-9,5%)(4) y es en este tipo de cirugía donde más estudios de bloqueos del nervio periférico se han realizado.
Puede realizarse un abordaje anterior o posterior en el muslo, guiado por ecografía y neuroestimulación. Al igual que el bloqueo del nervio femoral, produce bloqueo motor residual, sobre todo al nivel del pie y el tobillo, y con ello retraso en la rehabilitación o deambulación temprana, si fuese necesaria.
Bloqueo IPACK
Consiste en administrar anestésico local guiado por ecografía entre la cápsula posterior de la rodilla y la arteria poplítea, para proveer analgesia en la cara posterior de la rodilla, bloqueando las ramas articulares de los nervios tibial, peroneo común y obturador, evitando el bloqueo motor y, por lo tanto, permitiendo una deambulación y una rehabilitación precoces (Figura 5)(15). Es una de las técnicas más nuevas, con gran cantidad de artículos recientes publicados, sobre todo para artroplastia de rodilla.
Es útil como opción al bloqueo del nervio ciático para la cirugía de rodilla y generalmente complementado con un bloqueo de la inervación de la cara anterior de la rodilla (femoral vs. canal de los aductores). Se utiliza un volumen medio de anestésico local de 15-20 mL.
Bloqueo de los nervios geniculados
Los nervios geniculados tienen un papel activo en la inervación de la cápsula anterior de la rodilla principalmente, aunque por su origen podrían cubrir parte de la cara posterior. Los ramos superomedial, superolateral, inferomedial e inferolateral tienen su localización constante próxima a la metáfisis distal del fémur y a la metáfisis proximal de la tibia, y derivan de las ramas terminales del nervio femoral y ramas del nervio peroneo común. Su bloqueo se realiza de forma ecoguiada, teniendo como base referencias vasculares, óseas y musculoligamentosas con bajos volúmenes de anestésico local(16). Actualmente, hay referencias para su uso en analgesia postoperatoria en prótesis de rodilla, pero sobre todo la mayoría de los estudios están enfocados en el tratamiento ablativo con radiofrecuencia en pacientes con dolor crónico de rodilla. Como desventaja, tenemos que precisa 4 punciones, lo que puede ser molesto para el paciente.
LIA (local infiltration analgesia)
Se refiere a la infiltración periarticular e intraarticular de grandes volúmenes de anestésicos locales (150 mL aproximadamente), solos o combinados con otros medicamentos (adrenalina, antiinflamatorios no esteroideos –AINE–, opioides, corticoides), realizada por el traumatólogo durante la cirugía bajo visión directa. Las dianas de inyección son la cápsula anterior y posterior de la rodilla, el área intercondílea, ligamentos, tejidos alrededor de la tibia y el fémur, y el tejido celular subcutáneo. Su efectividad analgésica ha sido confirmada por múltiples estudios en artroplastia de rodilla, pero no existe un consenso sobre la técnica y los medicamentos utilizados. Puede existir riesgo de toxicidad por los altos volúmenes de anestésico local, punción accidental de la arteria poplítea y del nervio ciático poplíteo o sus ramas.
Bloqueo peridural continuo (catéter)
Fue una de las técnicas más utilizadas hasta el gran auge de los bloqueos de nervio periférico, sin dejar de perder su validez para determinado tipo de cirugía y pacientes. La perfusión de anestésico local durante las primeras 24-48 horas ha demostrado una analgesia superior a la administración sistémica de opioides, permitiendo una rehabilitación precoz bien tolerada pero sin disminuir los efectos secundarios (hipotensión arterial, prurito y retención urinaria), excepto por la sedación, que sí es más frecuente en los opioides(9). Se producirá bloqueo motor –en mayor o menor medida según la concentración y el volumen de anestésico local administrado– de forma bilateral, lo que generalmente condiciona que el paciente esté encamado y, por ende, dificulta el inicio de la deambulación, si la precisara. Generalmente, implica realizar sondaje vesical.
Es una buena opción para el control del dolor postoperatorio en cirugías en las que se prevé dolor severo y no se precisa una deambulación temprana. Asimismo, en pacientes que realizan regímenes de rehabilitación intensiva y en los que se realiza artrolisis de rodilla, es la opción que proporciona mejor analgesia durante las sesiones de rehabilitación y puede ser muy útil si se siguen las recomendaciones para controlar posibles efectos secundarios y las medidas necesarias para realizar las sesiones en la cama (estrecha comunicación con rehabilitadores y fisioterapeutas).
Consideraciones específicas en cada tipo de cirugía
La cirugía artroscópica de rodilla suele cursar con dolor leve a moderado en el postoperatorio inmediato, por lo que no es habitual realizar técnicas de bloqueo de nervio periférico para analgesia postoperatoria. Lo habitual según las características del paciente es la realización de anestesia general o intradural, y en muy seleccionados casos anestesia local, con las limitaciones que presenta. Lo más habitual en nuestro medio es la anestesia intradural. La artroscopia de rodilla es considerada un procedimiento donde la analgesia sistémica provee un alivio suficiente del dolor postoperatorio. El bloqueo del canal de los aductores tiene un rol limitado en la analgesia de cirugía artroscópica ambulatoria, ofreciendo solo una modesta mejoría en el dolor en las primeras 8 horas comparado con placebo(17).
Para la analgesia de la cirugía ligamentosa de rodilla, históricamente se había realizado el bloqueo del nervio femoral y, según la zona de obtención del injerto, se planteaba la asociación de un bloqueo complementario adicional para cubrir dicha zona. Los resultados del bloqueo femoral en punción única o continua (catéter) como única técnica regional no son satisfactorios, a pesar de ser una técnica ampliamente difundida(10), seguramente porque como técnica única no cubre toda la inervación de la rodilla. Lo mismo sucede con el bloqueo del canal de los aductores; su única ventaja es la de proveer analgesia peripatelar e intraarticular sin reducir la fuerza del cuádriceps, pero no provee analgesia en la cara posterior de la rodilla; por tanto, se ha de asociar otro bloqueo complementario que cubra dicha zona (ciático o IPACK). Casi la totalidad de los estudios realizados para analgesia de la cirugía ligamentosa de rodilla son del ligamento cruzado anterior (LCA); por lo tanto, podría no ser generalizable para revisiones, reconstrucciones del ligamento cruzado medial, posterior o replastias.
Abdallah, et al. (2016) sugiere que el bloqueo del canal de los aductores, comparado con el bloqueo del nervio femoral, preserva la fuerza del cuádriceps y provee analgesia postoperatoria no inferior en pacientes de cirugía de reconstrucción del LCA ambulatoria, estudio realizado en 100 pacientes con dosis idénticas de anestésico local en ambos bloqueos (ropivacaína 0,5% 20 mL)(18). Si no es una cirugía ambulatoria o no precisa una deambulación precoz, podríamos utilizar cualquiera de los 2 bloqueos.
La evidencia es contradictoria, posiblemente por falta de grupos control en la mayoría de los estudios y por la compleja inervación de la rodilla. En un metaanálisis reciente (Sehmbi, et al.), la fuerza del cuádriceps fue evaluada en 2 estudios del subgrupo de ligamentoplastia, evidenciando que el bloqueo del canal de los aductores reducía la contracción isométrica máxima voluntaria en un 26,2% en comparación con un 79,4% del bloqueo femoral en la primera hora postoperatoria, datos que son compatibles con estudios previos. Pero, en cuanto a la analgesia del bloqueo del canal de los aductores, concluye que no es diferente al placebo ni al bloqueo femoral en la cirugía de reconstrucción del LCA, sugiriendo este metaanálisis un rol limitado de ambos bloqueos en este tipo de cirugía(17). Probablemente, llegaron a estas conclusiones porque se usaron como bloqueos aislados y no combinados, ya que, por el amplio origen de la inervación de la rodilla, un único bloqueo podría ser insuficiente.
En la ligamentoplastia, además de la inervación de la rodilla hemos de tener en cuenta los injertos utilizados. El injerto de isquiotibiales está compuesto por los músculos semitendinoso y gracilis, inervados por los nervios tibial y obturador, respectivamente, y la incisión cutánea realizada en la cara anteromedial de la meseta tibial corresponde a territorio del nervio infrapatelar (rama del safeno). El injerto es colocado a través de túneles en la tibia y el fémur, zonas inervadas por los nervios femoral y peroneo común. Por el contrario, el injerto hueso tendón hueso (HTH) requiere una incisión longitudinal sobre la rótula y la tibia proximal, inervadas por los nervios femoral e infrapatelar, respectivamente. Posicionar este tipo de injerto por túneles anteriores en el fémur y tibial (nervio femoral) es particularmente doloroso. Estas consideraciones anatómicas sugieren que el bloqueo del canal de los aductores aislado no provee una analgesia adecuada, sobre todo si se trata de un injerto de isquiotibiales(17).
Otra revisión sistemática reciente (Vorobeichik, et al.) no pudo comprobar los beneficios analgésicos del bloqueo femoral en la cirugía del LCA: los efectos variaron desde no mejoría de los resultados analgésicos hasta modestos beneficios en la disminución del consumo de opioides, en el dolor en reposo y en el tiempo del primer analgésico de rescate. El dolor agudo en esta cirugía es generalmente atribuido a la incisión, al canal femorotibial y al sitio del injerto. Mientras el bloqueo femoral puede proveer alivio parcial del dolor para la incisión y el injerto HTH, su rol para tratar el dolor del injerto de isquiotibiales es limitado. La mezcla heterogénea de tipos de injerto utilizados limita el estudio analítico de los beneficios analgésicos al tipo de injerto utilizado. A diferencia del bloqueo femoral, la LIA es más efectiva tratando el dolor de la cara posterior de la rodilla (infiltración de la zona de injerto, difusión a ramas distales del ciático), aunque existe mucha heterogeneidad en su forma y sus sitios de administración(19).
Hay escasez de literatura que evalúe las modalidades de manejo del dolor en el postoperatorio de fractura de la meseta tibial. Como existe el riesgo inherente de síndrome compartimental, se recomienda no realizar bloqueo del nervio ciático, ya que limita la evaluación de la función motora de la pierna. En cambio, el bloqueo del nervio femoral provee bloqueo motor proximal en el muslo y bloqueo sensitivo en la cara anterior de la rodilla, sin alterar la función motora en la zona quirúrgica ni distal a la misma. En teoría, el éxito histórico del bloqueo femoral para la prótesis de rodilla se debería trasladar a otros procedimientos cuya zona de lesión incluya el territorio del nervio femoral. A pesar de ello, la literatura es contradictoria en este caso y, ante la escasez de artículos, las conclusiones no tienen un gran respaldo. Este estudio en particular no evidencia disminución del consumo de opioides en pacientes con bloqueo continuo del nervio femoral sometidos a cirugía por fractura de la meseta tibial. El nervio femoral no es el único que inerva la zona, como hemos visto, por lo tanto, bloquear solo este nervio podría no ser suficiente para aliviar el dolor de una forma significativa(20).
En un estudio retrospectivo se concluyó que los bloqueos de nervio periférico (punción única) son efectivos para disminuir el uso de opioides el día de la cirugía y la estancia hospitalaria de pacientes sometidos a osteosíntesis de la meseta tibial en comparación con los pacientes que no recibieron bloqueo, pero no así los reingresos hospitalarios ni el uso de opioides a largo plazo(21). En dicha publicación, simplemente muestran datos sobre la realización o no de bloqueo de nervio periférico, sin especificar el tipo de bloqueo realizado; sin embargo, se mencionan 2 temas importantes a destacar por la controversia que generan: el riesgo de abuso de opioides y el síndrome compartimental. El inadecuado control del dolor postoperatorio lleva a la prescripción de opioides mayores que, si bien tienen su indicación por periodos cortos en dolor agudo severo, han de vigilarse estrechamente por los múltiples efectos secundarios que pueden presentar, pero sobre todo por el riesgo de mal uso, abuso y casos de sobredosis, que pueden ser mortales. En cuanto al síndrome compartimental, aunque es una complicación rara de las fracturas, existe la controversia sobre el uso de bloqueos de nervio periférico, ya que al disminuir la percepción de dolor podría pasar desapercibido. El 69% de los casos de síndrome compartimental agudo fue secundario a fracturas y, de estos, el 50% involucraba a la tibia.
Lo ideal en la cirugía de rodilla parece ser la combinación de técnicas analgésicas. Un metaanálisis de hace 3 años (Terkawi, et al.) evidenció que la combinación de bloqueos de nervio periférico es preferible por mayor eficacia analgésica a la realización de bloqueo único, infiltración periarticular (LIA) o analgesia peridural, y en este estudio en particular encontraron que la mejor opción era la combinación de bloqueo femoral y ciático para artroplastia de rodilla(22). Más que la conclusión final de estos 2 bloqueos, creemos que lo importante es el matiz en la combinación de bloqueos, ya que los artículos analizados en este metaanálisis no incluían combinaciones de bloqueo del canal de los aductores e IPACK, pero sí estudios con bloqueo femoral, obturador, del canal de los aductores y LIA como técnicas únicas, y diversas combinaciones de bloqueo femoral, ciático, obturador y del plexo lumbar. La realización de bloqueo del canal de los aductores más IPACK es una combinación prometedora, que ofrece mejor control del dolor en el postoperatorio inmediato de la artroplastia de rodilla sin afectar la función motora alrededor de la articulación, resultando en mejores rangos de movilidad y deambulación en comparación con el bloqueo del canal de los aductores aislado(23). Asimismo, la adición de bloqueo del canal de los aductores e IPACK a las infiltraciones periarticulares mejora significativamente la analgesia y reduce el consumo de opioides también en artroplastia de rodilla, apoyando fuertemente el uso de estos 2 bloqueos de nervio periférico dentro de un protocolo de analgesia multimodal(24).
Conclusiones
Existen múltiples opciones en cuanto a las técnicas de anestesia y analgesia regional para cirugía de rodilla; sin embargo, no hay consenso sobre la técnica analgésica ideal, por lo que la implementación de una técnica u otra dependerá de los recursos disponibles, de la experiencia y formación de los anestesiólogos para técnicas regionales, la intensidad de dolor postoperatorio, la modalidad de cirugía (con ingreso o ambulatoria) y la estrecha comunicación entre equipos tratantes en cuanto a la necesidad de rehabilitación y/o deambulación temprana para evitar eventos adversos o retrasos en los planes de recuperación postoperatoria, siempre y cuando podamos conseguir un equilibrio entre estos planes de recuperación y el adecuado control del dolor.
La combinación de técnicas regionales junto con un protocolo de analgesia intravenosa, como parte de un esquema de analgesia multimodal, sería lo ideal para obtener los mejores resultados en cuanto a control del dolor y evolución postoperatoria.
Para procedimientos ambulatorios, podemos realizar cualquier tipo de técnica anestésica (general, intradural, local). Es importante para la cirugía ambulatoria tener una adecuada analgesia postoperatoria con bloqueos que no produzcan excesivo bloqueo motor residual, permitiendo la deambulación precoz, disminuyendo la estancia en salas de recuperación, la necesidad de analgesia sistémica –sobre todo de opioides y sus efectos secundarios– y disminuyendo también la tasa de reingreso. En régimen ambulatorio se pueden realizar las artroscopias de rodilla y las ligamentoplastias.
Para las artroscopias no se precisa la realización de bloqueos de nervio periférico, a diferencia de la cirugía ligamentosa. Para las ligamentoplastias recomendamos combinar bloqueo femoral o del canal de los aductores con un bloqueo ciático o IPACK y, en caso de precisar ausencia de bloqueo motor, la combinación ideal sería un bloqueo del canal de los aductores más IPACK. Si el tipo de injerto es HTH, teóricamente bastaría con el territorio del nervio femoral. Similares recomendaciones se pueden seguir para las replastias. En artrolisis se puede optimizar la analgesia para la rehabilitación a través de la colocación de un catéter femoral o un catéter peridural. Para fractura de rótula, realineamiento rotuliano y reparación del tendón rotuliano generalmente se realiza bloqueo del nervio femoral. Y, finalmente, en fractura de la meseta tibial, se recomienda bloqueo femoral; si bien la analgesia podría estar incompleta, no se recomienda realizar bloqueo del nervio ciático por riesgo de dificultades diagnósticas en caso de síndrome compartimental.
Lo aconsejado actualmente para un mejor control del dolor postoperatorio es la analgesia multimodal, que es la combinación de diferentes analgésicos que actúan por diferentes mecanismos (opioides, AINE y anestésicos locales), produciendo una acción aditiva y sinérgica, con menores dosis totales y, por tanto, menos efectos secundarios, sobre todo de opioides. La analgesia óptima depende de muchos factores, incluyendo el tipo de cirugía, los objetivos de manejo postoperatorio y las preferencias del paciente. Los bloqueos de nervio periférico no deben considerarse como el único método de analgesia; se recomienda que se realicen dentro de un protocolo de analgesia multimodal, dadas las probadas ventajas de la misma. A pesar de las múltiples estrategias recomendadas, el plan anestésico y analgésico debe individualizarse en cada paciente. La mayoría de los estudios están realizados para prótesis de rodilla; podemos extrapolar algunos datos, aunque no completamente, motivo por el cual queda abierta la puerta para continuar investigando en la optimización de las técnicas analgésicas para la cirugía de rodilla.
Figuras
Figura 3. Bloqueo del nervio femoral. A: corte anatómico transversal al nivel del pliegue inguinal; B: visión ecográfica. AF: arteria femoral; NF: nervio femoral; VF: vena femoral(8).
Figura 4. Bloqueo del canal de los aductores. A: posición del transductor al nivel del muslo; B: corte anatómico transversal del canal de los aductores; C: visión ecográfica. AF: arteria femoral; MAM: músculo aductor magno; MG: músculo gracilis; MS: músculo sartorio; MVM: músculo vasto medial; NRM: nervio retinacular medial; NSa: nervio safeno, VF: vena femoral(11).
Información del artículo
Cita bibliográfica
Autores
Angélica Abreo Ariza
Servicio de Anestesiología y Reanimación. Unidad de Tratamiento del Dolor. Clínicas MC Mutual. Barcelona
Sara Gili Grahit
Servicio de Anestesiología y Reanimación. Unidad de Tratamiento del Dolor. Clínicas MC Mutual. Barcelona
Luis Tomás Riaño Zalbidea
Servicio de Anestesiología, Reanimación y Terapia del Dolor. Clínicas MC Mutual. Barcelona
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1López González JM, Jiménez Gómez BM, Areán González I, Padín Barreiro L, Illodo Miramontes G, López Álvarez S. Utilidad del bloqueo canal aductor ecoguiado en cirugía ambulatoria de artroscopia de rodilla. Cir May Amb. 2014:19(4):118-24.
-
2Aguilera JL, Martín JL, Delgado AD. Analgesia postoperatoria tras artroplastia total de rodilla. Rev S And Traum y Ort. 2016;33(4/4):33-46.
-
3Vloka JD, Van Keer L. Cutaneous Nerve Blocks of the Lower Extremity [Figs. 1, 2]. New York School of Regional Anesthesia (NYSORA). Disponible en: https://www.nysora.com/techniques/lower-extremity/saphenous/cutaneous-nerve-blocks-lower-extremity/.
-
4Sánchez Freytes S. Técnicas de anestesia regional para analgesia postoperatoria en la cirugía de reemplazo total de rodilla. Artículo de revisión. Rev Argent Anestesiol. 2016;74(2):57-63.
-
5Carles M, Blay M, Gaertner E. Anesthésie en chirurgie orthopedique. EMC Anesthésie-Réanimation. 2011;36-605-A-10.
-
6Gaertner E. Raquianestesia en adultos (salvo obstetricia). EMC Anestesia-Reanimación. 2019;45(1):1-25 (artículo E-36-324-A-10).
-
7Díaz–Osuna V, Vílchez-Cavazos F, Palacios-Ríos D, Ibarra-Malacara A, Espinosa-Galindo AM. Local anesthesia and sedation vs spinal anesthesia for knee arthroscopy. Medicina Universitaria. 2016:18(72):153-7.
-
8Atchabahian A, Leunen I, Vandepitte C, López AM. Ultrasound-Guided Femoral Nerve Block [Fig. 2]. NYSORA. Disponible en: https://www.nysora.com/techniques/lower-extremity/ultrasound-guided-femoral-nerve-block/.
-
9Sanchez-Etayo G, Tió M, Agustí M. Capítulo 8.2: Anestesia para la cirugía de rodilla. Anestesia en Cirugía Ortopédica y en Traumatología/Basora-Colomina. Editorial Médica Panamericana, 2011.
-
10Baverel L, Cucurulo T, Lutz C, Colombet, Cournapeau J, Dalmay F, et al. Anesthesia and analgesia methods for outpatients anterior cruciate ligament reconstruction. Orthop Traumatol Surg Res. 2016 Dec;102(8S):S251-S255.
-
11Bendtsen TF, López AM, Clark TB. Ultrasound-Guided Saphenous (Adductor Canal) Block. [Figs. 1, 3]. NYSORA. Disponible en: https://www.nysora.com/regional-anesthesia-for -specific-surgical-procedures/lower-extremity-regional-anesthesia-for-specific-surgical-procedures/foot-and-anckle/ultrasound-guided-saphenous-subsartorius-adductor-canal-nerve-block/.
-
12Burckett-St. Laurant D, Peng P, Girón Arango L, Niazi AU, Chan VWS, Agur A, Perlas A. The nerves of the adductor canal and the innervation of the knee: an anatomic study. Reg Anesth Pain Med. May-Jun 2016;41(3):321-7.
-
13Gururva Reddy AV, Jangale A, Reddy RC, Sagi M, Gaikwad A, Reddy A. To compare effect of combined block of adductor canal block (ACB) with IPACK (Interspace between the Popliteal Artery and the Capsule of the Posterior Knee) and the adductor canal block (ACB) alone on Total knee replacement in immediate postoperative rehabilitation. Int J Orthop Sci. 2017;3(2):141-5.
-
14Jaeger P, Nielsen ZJK, Henningsen MH, Hilsted KL, Mathiesen O, Dahl JB. Adductor Canal Block vs Femoral Nerve Block and Quadriceps Strength: a randomized, double-blind, placebo-controlled, crossover study in healthy volunteers. Anesthesiology. 2013 Feb;118(2):409-15.
-
15Rojas Gómez MF, Chan VWS. Regional Anesthesia. Specific Blocks. Lower Limb. iPACK Block: Scanning Technique. [Figs. 7, 8]. Toronto Western Hospital: Ultrasound for Regional Anesthesia (USRA). Disponible en: http://www.usra.ca/regional-anesthesia/specific-blocks/lower-limb/iPACK.php.
-
16González Sotelo V, Maculé F, Minguell J, Bergé R, Franco C, Sala-Blanch X. Bloqueo ecoguiado de los nervios geniculados en el manejo analgésico de la artroplastia de rodilla: descripción de la técnica y resultados preliminares. Rev Esp Anestesiol Reanim. 2017;64(10):568-76.
-
17Sehmbi H, Brull R, Shah UJ, El-Boghdadly K, Nguyen D, Joshi GP, Abdallah FW. Evidence basis for regional anesthesia in ambulatory arthroscopic knee surgery and anterior cruciate ligament reconstruction: part II: Adductor canal nerve block – A systematic Review and Meta-analysis. Anesth Analg. 2019;128:223-38
-
18Abdallah FW, Whelan DB, Chan VW, Prasad GA, Endersby RV, Theodoropolous J, et al. Adductor Canal Block provides noninferior analgesia and superior quadriceps strength compared with Femoral Nerve Block in Anterior Cruciate Ligament Reconstruction. Anesthesiology. 2016;124:1053-64.
-
19Vorobeichik L, Brull R, Joshi GP, Abdallah FW. Evidence basis for regional anesthesia in ambulatory anterior cruciate ligament reconstruction: Part I: Femoral nerve block. Systematic Review Article. Anesth Analg. 2019;128:58-65.
-
20Cooke ME, Welch T, Gusakov O, Tornetta 3rd P. Are continuous femoral nerve catheters beneficial for pain management after operative fixation of tibial plateau fractures? A randomized controlled trial. J Orthop Trauma. 2019;33:e447-e451.
-
21Radi JK. Utility of perioperative peripheral nerve block in tibial plateau fractures: an assessment of postoperative pain and other patient factors. JBJS J Orthop Phys Assist. 2019;7(1):e4.
-
22Terkawi AS, Mavridis D, Sessler DI, Nunemaker MS, Doais KS, Terkawi RS, et al. Pain management modalities after total knee arthroplasty: a network meta-analysis of 170 randomized controlled trials. Anesthesiology. 2017;126:923-37.
-
23Sankineani SR, Reddy ARC, Eachempati KK, Jangale A, Reddy AVG. Comparison of adductor canal block and IPACK block (interspace between the popliteal artery and the capsule of the posterior knee) with adductor canal block alone after total knee arthroplasty: a prospective control trial on pain and knee function in immediate postoperative period. Eur J Orthop Surg Traumatol. 2018 Oct;28(7):1391-5.
-
24Kim DH, Beathe JC, Lin Y, YaDeau YT, Maalouf DB, Goytizolo E, et al. Addition of Infiltration between the popliteal artery and the capsule of the posterior knee and Adductor canal block to Periarticular Injections enhances postoperative pain control in total knee arthroplasty: a randomized controlled trial. Anesth Analg. 2019;129:526-35.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- ¿Para qué <em>RETLA</em>?
- Seguimos con más fuerza
- Sacando todo el jugo a las pruebas complementarias
- Nuevos retos meniscales. Salvar el menisco
- Lesiones multiligamentosas. De la tríada a la péntada, ¿qué es lo que verdaderamente sabemos?
- Fracaso de la reconstrucción del ligamento cruzado anterior. Revisión de la literatura
- Nuevos enfoques en las fracturas de meseta tibial
- Procedimientos anestésicos y analgésicos en cirugía articular de rodilla
- Fracturas de calcáneo tratadas mediante abordaje del seno del tarso mínimamente invasivo
- Estudio de 87 pacientes con mordedura animal atendidos en urgencias
- Registros del dolor en hospitalización
- Tratamiento de lesión multidigital con colgajo inguinal libre en sindactilia
- Tratamiento de lesión osteocondral astragalina. Acceso transindesmótico
- Síndrome compartimental agudo de la mano postinfección, tras inoculación accidental en partes blandas de sustancia alimenticia. A propósito de un caso clínico
Más en PUBMED
Más en Google Scholar


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.