Nuevos retos meniscales. Salvar el menisco
New meniscal challenges. Save the meniscus
Resumen:
La meniscectomía puede considerarse una condición de preartrosis de la rodilla debido a la pérdida de la función protectora del menisco.
El patrón de rotura tiene un impacto crucial en ese riesgo y se ha hecho evidente que la diferenciación de los tipos de rotura y las técnicas de reparación han tenido un progreso significativo en los últimos años. Sin embargo, la tasa de meniscectomía sigue siendo muy alta, a pesar de publicaciones que indican las ventajas de la reparación meniscal o los procedimientos de no extracción en las lesiones traumáticas.
El reconocimiento de la función y la importancia del menisco ha llevado a realizar esfuerzos para preservar la mayor cantidad posible de tejido y se han desarrollado múltiples técnicas para salvar el menisco.
Abstract:
Meniscectomy can be considered a condition of pre-osteoarthritis of the knee due to the loss of the protective function of the meniscus.
The breakage pattern has a crucial impact on that risk, and it has become clear that the differentiation of breakage types and repair techniques have made significant progress in recent years.
However, the meniscectomy rate remains very high, despite publications indicating the advantages of meniscal repair or non-extraction procedures in traumatic injuries.
The recognition of the function and importance of the meniscus has led to make efforts to preserve as much tissue as possible and multiple techniques have been developed to save the meniscus.
Introducción: de la meniscectomía a la reparación
La lesión meniscal es una causa importante de deterioro funcional en la articulación de la rodilla; este tejido fibrocartilaginoso alguna vez se consideró un vestigio innecesario que podría sacrificarse(1).
La técnica de meniscectomía total, aunque común en el pasado, se ha abandonado en gran medida debido a que los resultados a largo plazo después de una meniscectomía importante informaron efectos adversos, como la degradación del cartílago articular subyacente y el posterior desarrollo de artrosis precoz(1).
Actualmente, se conoce que los meniscos son clave para la estabilidad anteroposterior de la rodilla, la distribución de la carga axial, la absorción de impactos entre el cartílago articular de la tibia y el fémur, la propiocepción, la lubricación y la distribución de nutrientes para la protección del cartílago articular subyacente(2,3).
Las lesiones meniscales son las afecciones más frecuentes en la rodilla y se ven en pacientes de todas las edades(4) .
Estudios biomecánicos demostraron que la presión de contacto se incrementaría un 235% tras una meniscectomía total y un 165% después de una meniscectomía parcial.
La meniscectomía parcial aún permanece como un procedimiento común, pero la reparación meniscal se está incrementando progresivamente, principalmente en pacientes adolescentes y jóvenes(5).
Mientras que las reparaciones meniscales tienen una tasa de reintervención más alta que las meniscectomías parciales, están asociadas con mejores resultados a largo plazo.
Se han desarrollado múltiples técnicas de reparación meniscal. Las técnicas de sutura dentro-fuera o fuera-dentro han sido inicialmente las más utilizadas. Más recientemente, se han desarrollado numerosos dispositivos todo-dentro para facilitar la reparación meniscal realizada completamente desde dentro de la articulación(6).
Se ha realizado una revisión de las indicaciones y técnicas de reparación según cada tipo de lesión meniscal específica.
Evaluación de la lesión
El tipo de lesión de menisco se cree que está relacionado con el pronóstico del paciente.
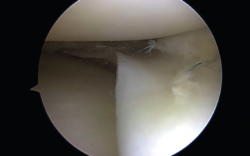
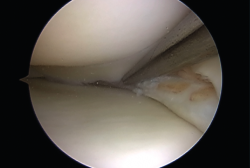
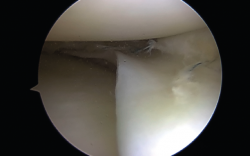
El tratamiento artroscópico de las lesiones meniscales está indicado en aquellas lesiones que produzcan bloqueo articular, pacientes sintomáticos que no mejoren con tratamiento conservador o aquellos en quienes se vea afectado su nivel deportivo o laboral (Figuras 1 y 2).
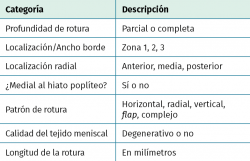
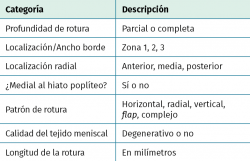
Sin embargo, la literatura es a menudo contradictoria, dando lugar a diferentes indicaciones de tratamiento. Para determinar la correlación entre los diferentes tipos de lesiones meniscales y la evolución del paciente a largo plazo, es imprescindible una correcta evaluación y documentación de las mismas, así como contar con una clasificación fiable y reproducible. Esto permitiría reducir los sesgos de medición de las lesiones meniscales y mejorar la validez de los resultados, tanto del tratamiento como en la composición de los ensayos clínicos al respecto. Con este propósito, la Sociedad Internacional de Artroscopia, Cirugía de Rodilla y Medicina Deportiva (ISAKOS) ha desarrollado una clasificación que mide las siguientes variables: profundidad de la lesión, localización en el espesor del menisco (según zonas siguiendo la irrigación meniscal), localización radial (2 tipos: A y B), compromiso o no del hiato poplíteo (en el menisco externo), patrón de la lesión, calidad del tejido, longitud de la lesión y porcentaje extraído del menisco(7) (Tabla 1).
La vascularización meniscal reviste gran importancia a la hora de su reparación. Está comprobado que la irrigación del menisco adulto es diferente dependiendo de qué menisco se trate. En el menisco externo, los capilares no penetran más allá del 25% de su diámetro máximo. En el menisco medial, ese número no supera el 30%(8).
Tipos de rotura meniscal e indicación de reparación
Roturas verticales (incluyendo asa de cubo)
Las roturas periféricas verticales y longitudinales han demostrado buena capacidad para cicatrizar (72 al 94% reportado). Las roturas reparadas en las zonas roja-roja o roja-blanca conducen a buenos y excelentes resultados clínicos a medio plazo. Como guía aproximada, tales desgarros reparables incluyen aquellos a menos de 4 mm del borde meniscal(9) (Figura 3).
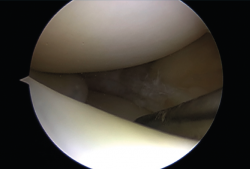
Biomecánicamente, se ha demostrado que una configuración de sutura vertical ya sea dentro-fuera o técnicas todo dentro cada 3 a 5 mm proporciona superioridad sobre la configuración horizontal(10) (Figura 4).
Tanto técnicas dentro-fuera como todo dentro se ha informado que tienen tasas de curación, complicaciones y resultados funcionales similares(11).
Las roturas de menos de 10 mm de largo pueden dejarse sin reparar porque tienen un buen potencial de curación(9,12).
Roturas radiales
Las roturas radiales que se extienden a la zona periférica vascularizada y especialmente a la unión menisco-sinovial deben ser reparadas para restaurar la continuidad del muro meniscal, independientemente de la asociación a rotura del ligamento cruzado anterior (LCA)(13).
La meniscectomía se indica solo en lesiones parciales en zona no vascular(14).
Las roturas radiales completas del menisco medial se han descrito funcionalmente como similares a una meniscectomía total y representan un problema difícil de tratar. Sin tratamiento, las roturas radiales del menisco medial pueden conducir a una degeneración articular rápida(15,16).
Históricamente, las roturas radiales fueron tratadas con meniscectomía parcial o total, pero muchos pacientes jóvenes informaron síntomas continuos de sobrecarga articular y artritis temprana de rodilla. Esta población de pacientes a menudo necesitaba más procedimientos, que iban desde el trasplante de menisco como un procedimiento de rescate para retrasar el deterioro de las articulaciones hasta el reemplazo temprano total de rodilla.
Con los resultados impredecibles y las altas tasas de reintervención publicadas para la resección de la rotura meniscal radial, ha surgido un impulso renovado para su reparación(17).
Las técnicas de reparación consisten en suturas de borde a borde que pueden ser horizontales, horizontal/vertical o asociadas a túneles óseos(18).
Roturas horizontales
Se pensaba que estas roturas tenían una capacidad de curación mínima, porque se asocian con osteoartrosis (OA).
Son frecuentes en la población general y su prevalencia aumenta con la edad, que varía del 16% en mujeres de 50-59 años a más del 50% en los hombres de 70-90 años.
Vale decir que, cuando asocian cambios degenerativos, no está demostrado que la meniscectomía parcial sea superior al tratamiento conservador a corto-medio plazo, por lo que la cirugía no debe proponerse como primera línea de tratamiento para las lesiones degenerativas(19).
Sin embargo, en pacientes jóvenes, se ha observado una curación similar a otros patrones de rotura, con una tasa de curación de hasta el 78%(20).
Los resultados preliminares son alentadores, demostrando mejores resultados en términos de puntajes funcionales y meniscectomía secundaria(21).
Aunque complejo, este tratamiento debe compararse con la resección, que inevitablemente expondrá a la articulación a un mayor riesgo de OA temprana.
La extracción de la hoja inferior reduce el área de contacto en un 59% y produce presiones máximas similares a la resección de doble hoja(22).
Las roturas horizontales periféricas que no se comunican con la articulación pueden repararse utilizando una técnica abierta(21).
Las roturas horizontales que son evidentes en la artroscopia, que afectan el margen libre y el cuerpo del menisco, pueden repararse utilizando suturas verticales aumentadas por el uso de coágulos de sangre(20).
Los resultados a largo plazo atestiguan la protección del cartílago(23).
Lesión de rampa meniscal
Se describen en la literatura como roturas en la unión menisco-capsular posterior y/o el ligamento meniscotibial posterior(24,25).
Históricamente, esta lesión ha sido infradiagnosticada debido a la baja sensibilidad de la resonancia magnética y una inadecuada visualización a través de los portales anteriores de visión estándares.
Esta patología está en boga actualmente por el aumento del conocimiento acerca de su importante consecuencia biomecánica y porque es mucho más frecuente de lo que se pensaba.
Se ha reportado una frecuencia del 9,3-24% de la lesión de rampa meniscal en asociación con rotura del LCA(26,27).
Cuando se pasa por alto su reparación en la reconstrucción del LCA, persiste una inestabilidad anteroposterior y rotacional, incrementando el riesgo de fallo de la plastia.
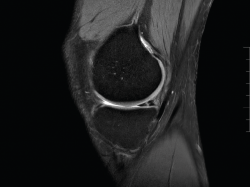
La resonancia magnética puede ser útil en la detección de la lesión de rampa, pero es sabido que cuenta con una baja sensibilidad(28).
La artroscopia es considerada el patrón de oro para el diagnóstico, pero no está exenta de dificultades. El 40% de las lesiones en rampa no son identificadas a través de los portales anteriores estándares de visión, por lo que es necesario realizar una inspección del compartimento posterior a través de una visión transintercondílea o mediante un portal posteromedial(25,29).
Se clasifican en 5 tipos según su morfología(25):
- Tipo 1: lesión meniscocapsular. Se localizan muy periféricamente en la vaina sinovial; muy baja movilidad.
- Tipo 2: lesión parcial superior. Estas lesiones son estables y son diagnosticadas mediante un abordaje transintercondíleo; tienen baja movilidad.
- Tipo 3: lesión parcial inferior u oculta. Son sutiles o no visibles de inmediato, incluso con visualización transintercondílea, pero puede sospecharse por una movilidad significante a la palpación y calidad del tejido alterada.
- Tipo 4: rotura completa en zona roja-roja; muy inestable.
- Tipo 5: doble rotura que involucra la unión menisco-capsular y la porción anterior del asta posterior.
Las lesiones aisladas que son pequeñas (menos de 10 mm) y estables pueden ser tratadas de manera conservadora; si no se cumplen estas condiciones, se recomienda la sutura de la rotura.
La reparación se puede realizar mediante un gancho de sutura a través del portal posteromedial o, más recientemente, se ha propuesto la alternativa de la clásica sutura todo-dentro(29).
Lesión de raíz meniscal
El menisco proporciona absorción de impactos y estabilidad con la carga; esto es posible por las uniones de las raíces meniscales a la tibia, que evitan la extrusión meniscal y la alteración de las tensiones transmitidas.
Las roturas de la raíz meniscal provocan un aumento de la presión y del área de contacto tibiofemoral máxima que se ha demostrado que conduce a una biomecánica alterada y una aceleración de los cambios degenerativos de la articulación de la rodilla.
El método de tratamiento para las lesiones de menisco ahora se centra principalmente en la preservación(30) y la restauración anatómica, porque los tratamientos no quirúrgicos y de meniscectomía se asocian con resultados clínicos más pobres y una mayor tasa de conversión a artroplastia total de rodilla(31,32).
Se han encontrado/diagnosticado desgarros de la raíz en el 4,3% de todas las cirugías artroscópicas, con desgarros de la raíz posterior medial y lateral posterior que representan el 52 y el 41% de todos los desgarros de la raíz del menisco, respectivamente(33).
Signos de rotura de la raíz del menisco para buscar en la resonancia magnética son la extrusión del menisco, el edema de médula ósea (MO) subcondral y el signo “fantasma”.
Aunque se ha demostrado que los procedimientos de meniscectomía mejoran significativamente las condiciones preoperatorias tanto en el Comité Internacional de Documentación de la Rodilla (IKDC) como en Lysholm, estas medidas subjetivas fueron superiores con las reparaciones, además del menor estrechamiento del espacio articular y la progresión de la OA(34,35).
Se destaca la técnica de reparación anatómica con fijación transtibial, que está respaldada por la restauración de la mecánica de la articulación tibiofemoral en modelos biomecánicos, además de mostrar mejoras significativas en los resultados de las reparaciones de la raíz posterior lateral y medial(36).
Técnicas biológicas de aumentación
La localización de la rotura condiciona la respuesta de cicatrización; las roturas que se producen en la zona periférica más vascularizada del menisco tienen mayor potencial de cicatrizar, mientras que la capacidad de curación es más limitada en las zonas internas menos vascularizadas.
Se están diseñando técnicas de aumento biológico y estrategias de ingeniería del tejido del menisco para mejorar la probabilidad y la tasa de curación en la reparación del menisco. Estudios han demostrado que la introducción de elementos celulares de la sangre, la MO y los factores de crecimiento relacionados tiene el potencial de mejorar la reparación del menisco.
Se ha demostrado que la reparación del menisco en el momento de la reconstrucción del LCA está altamente correlacionada con tasas de curación superiores a las reparaciones meniscales aisladas.
Los estudios de nivel I y II que comparan diferentes técnicas de reparación de menisco informan tasas de falla entre el 9 y el 43%, y tasas de curación anatómica entre el 65 y el 100%(37).
Una revisión sistemática de 13 estudios que informaron los resultados de la reparación meniscal en un mínimo de 5 años informó una tasa de fracaso del 23%, sin diferencia entre las diferentes técnicas (fuera-dentro, dentro-fuera o todo dentro)(38).
Trepanación, raspado y abrasión
Las lesiones en las zonas periféricas del menisco se rellenan principalmente e inicialmente con un coágulo de fibrina altamente celular que actúa como un armazón para reparar las células que migran, proliferan, diferencian y sintetizan tejidos de reparación.
La remodelación del tejido cicatricial puede tardar meses en imitar la estructura y la función del menisco.
La trepanación implica la creación de canales de acceso vascular que se extienden desde las porciones vasculares del menisco periférico hacia el área avascular más central para permitir el sangrado, la formación de coágulos, la migración celular y la reparación. Varios estudios preclínicos han demostrado que los canales de trepanación mejoran la curación de las roturas meniscales avasculares.
Se han reportado beneficios en estudios clínicos con esta técnica(37,39).
La abrasión y el raspado sinovial también se han aplicado clínicamente con buenos resultados(37).
Todos los estudios anteriores indican que la trepanación, el raspado y la abrasión son modalidades de tratamiento fáciles que pueden contribuir a la reparación del menisco.
Coágulo de fibrina/sangre
La curación del menisco es un proceso complejo que se asocia con muchos eventos celulares y moleculares, que incluyen hemorragia, formación de coágulos, granulación, vascularización, crecimiento celular, infiltración celular, síntesis de matriz extracelular, formación de tejido cicatricial y remodelación de cicatrices.
La microfractura de la zona intercondílea también se introdujo para mejorar la reparación de roturas de menisco aisladas, al inducir elementos de sangre y MO en la articulación(40).
Los coágulos de fibrina parecen tener el potencial de acelerar la curación de los tejidos en el menisco y se han utilizado clínicamente; aunque los resultados se consideran equívocos y conflictivos en entornos preclínicos y clínicos, esta sigue siendo una opción para aumentar potencialmente la curación en el contexto de la reparación meniscal(41).
Aún se requiere evidencia de alto nivel(37,42).
Plasma rico en plaquetas (PRP)
En teoría, usar PRP para aumentar la reparación del menisco parece ser razonable. Aunque algunos cirujanos ortopédicos han incorporado PRP para la reparación de meniscos en su práctica, aún faltan datos preclínicos y clínicos. Además, gran parte de la dificultad para interpretar los efectos del PRP es la variabilidad documentada de los contenidos de cada preparación específica y que el PRP no es un producto uniforme.
Solo hay unos pocos estudios clínicos que utilizan la aplicación de PRP para el tratamiento de lesiones meniscales(37,43,44).
Rehabilitación
Los protocolos actuales de rehabilitación postoperatoria después de la reparación meniscal aislada varían ampliamente.
No existe consenso con respecto a la cantidad óptima de carga de peso, rango de movimiento o velocidad a la que el paciente progresa a través de las fases de rehabilitación.
El rango de movimiento temprano y el soporte de peso postoperatorio inmediato parecen no tener efectos perjudiciales en los cambios para el éxito clínico después de la reparación meniscal aislada(45,46,47).
Aun así, en función de la bibliografía y la práctica habitual, podemos inferir las siguientes consideraciones en las reparación meniscal aislada:
- Si bien es cierto que es posible realizar carga y movilidad inmediata en suturas “simples” (como, por ejemplo, roturas verticales pequeñas) sin poner en riesgo la reparación, es recomendable ser más conservadores en situaciones complejas como pueden ser las roturas en asa de cubo, rampa o raíz meniscal.
- En estas últimas sería útil una ortesis articulada, progresando en la movilidad de 0-90° en las primeras 4-6 semanas para posteriormente retirarla.
- Carga parcial durante las primeras 4 semanas y luego progresar hasta carga completa.
- En roturas radiales la carga provoca distracción al nivel de los fragmentos, por lo que es recomendable la descarga completa durante al menos 4 semanas.
- Se debe evitar la hiperflexión (cuclillas, sentadillas profundas) y las rotaciones de rodilla durante los primeros 3 meses.
Figuras
Tablas
Información del artículo
Cita bibliográfica
Autores
Miguel Santander Cabañas
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Miguel Jiménez Fermín
Unidad de Miembro Inferior. Hospital Asepeyo. Coslada. Madrid
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
José García López
Unidad de Fijación Externa. Hospital Asepeyo Coslada. Madrid
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Ricardo Rodríguez de Oya
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Scotti C, Hirschmann MT, Antinolfi P, Martin I, Peretti GM. Meniscus repair and regeneration: Review on current methods and research potential. Eur Cells Mater. 2013;26:150-70.
-
2Makris EA, Hadidi P, Athanasiou KA. The knee meniscus: structure-function, pathophysiology, current repair techniques, and prospects for regeneration. Biomaterials. 2011 Oct;32(30):7411-31.
-
3Twomey-Kozak J, Jayasuriya CT. Meniscus Repair and Regeneration: a Systematic Review from a Basic and Translational Science Perspective. Clin Sports Med. 2020;39(1):125-63.
-
4Bellisari G, Samora W, Klingele K. Meniscus tears in children. Sports Med Arthrosc. 2011;19(1):50-5.
-
5Arroquy D, Olivetto J, Chahla J, Orlowski MB, Vilaseca T, Guiñazu J, et al. Sutura Meniscal: Técnicas Quirúrgicas y Resultados Revisión Bibliográfica y Experiencia Personal. Artroscopia. 2015;22(3):78-84.
-
6Paxton ES, Stock MV, Brophy RH. Meniscal repair versus partial meniscectomy: a systematic review comparing reoperation rates and clinical outcomes. Arthroscopy. 2011 Sep;27(9):1275-88.
-
7Anderson AF, Irrgang JJ, Dunn W, Beaufils P, Cohen M, Cole BJ, et al. Interobserver reliability of the International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine (ISAKOS) classification of meniscal tears. Am J Sports Med. 2011;39(5):926-32.
-
8Arnoczky SP, Warren RF. Microvasculature of the human meniscus. Am J Sports Med. 1982;10(2):90-5.
-
9Vaquero-Picado A, Rodríguez-Merchán EC. Arthroscopic repair of the meniscus: surgical management and clinical outcomes. EFORT Open Rev. 2018;3(11):584-94.
-
10Noyes FR, Chen RC, Barber-Westin SD, Potter HG. Greater than 10-year results of red-white longitudinal meniscal repairs in patients 20 years of age or younger. Am J Sports Med. 2011;39(5):1008-17.
-
11Fillingham YA, Riboh JC, Erickson BJ, Bach BR, Yanke AB. Inside-Out Versus All-Inside Repair of Isolated Meniscal Tears. Am J Sports Med. 2017;45(1):234-42.
-
12Spalding T, Damasena I, Lawton R. Meniscal Repair Techniques. Clin Sports Med. 2020;39(1):37-56.
-
13Ra HJ, Ha JK, Jang SH, Lee DW, Kim JG. Arthroscopic inside-out repair of complete radial tears of the meniscus with a fibrin clot. Knee Surg Sport Traumatol Arthrosc. 2013;21(9):2126-30.
-
14Beaufils P, Pujol N. Management of traumatic meniscal tear and degenerative meniscal lesions. Save the meniscus. Orthop Traumatol Surg Res. 2017;103(8):S237-S244.
-
15Badlani JT, Borrero C, Golla S, Harner CD, Irrgang JJ. The effects of meniscus injury on the development of knee osteoarthritis: data from the osteoarthritis initiative. Am J Sports Med. 2013;41(6):1238-44.
-
16Bedi A, Kelly NH, Baad M, Fox AJ, Brophy RH, Warren RF, Maher SA. Dynamic contact mechanics of the medial meniscus as a function of radial tear, repair, and partial meniscectomy. J Bone Joint Surg Am. 2010 Jun;92(6):1398-408.
-
17Harper KW, Helms CA, Lambert HS, Higgins LD. Radial meniscal tears: significance, incidence, and MR appearance. AJR Am J Roentgenol. 2005 Dec;185(6):1429-34.
-
18Buckley PS, Kemler BR, Robbins CM, Aman ZS, Storaci HW, Dornan GJ, LaPrade RF. Biomechanical Comparison of 3 Novel Repair Techniques for Radial Tears of the Medial Meniscus: The 2-Tunnel Transtibial Technique, a “Hybrid” Horizontal and Vertical Mattress Suture Configuration, and a Combined “Hybrid Tunnel” Technique. Am J Sports Med. 2019;47(3):651-8.
-
19Beaufils P, Becker R, Kopf S, Englund M, Verdonk R, Ollivier M, Seil R. Surgical management of degenerative meniscus lesions: the 2016 ESSKA meniscus consensus. Knee Surg Sports Traumatol Arthrosc. 2017 Feb;25(2):335-46.
-
20Kurzweil PR, Lynch NM, Coleman S, Kearney B. Repair of horizontal meniscus tears: a systematic review. Arthroscopy. 2014;30(11):1513-9.
-
21Pujol N, Bohu Y, Boisrenoult P, Macdes A, Beaufils P. Clinical outcomes of open meniscal repair of horizontal meniscal tears in young patients. Knee Surg Sport Traumatol Arthrosc. 2013;21(7):1530-3.
-
22Haemer JM, Wang MJ, Carter DR, Giori NJ. Benefit of single-leaf resection for horizontal meniscus tear. Clin Orthop Relat Res. 2007 Apr;457:194-202.
-
23Sallé de Chou E, Pujol N, Rochcongar G, Cucurulo T, Potel JF, Dalmay F, et al.; Société Française d’Arthroscopie. Analysis of short and long-term results of horizontal meniscal tears in young adults. Orthop Traumatol Surg Res. 2015 Dec;101(8 Suppl):S317-22.
-
24Sonnery-Cottet B, Conteduca J, Thaunat M, Gunepin FX, Seil R. Hidden lesions of the posterior horn of the medial meniscus: a systematic arthroscopic exploration of the concealed portion of the knee. Am J Sports Med. 2014;42(4):921-6.
-
25Thaunat M, Fayard JM, Guimaraes TM, Jan N, Murphy CG, Sonnery-Cottet B. Classification and Surgical Repair of Ramp Lesions of the Medial Meniscus. Arthrosc Tech. 2016;5(4):e871-e875.
-
26Liu X, Feng H, Zhang H, Hong L, Wang XS, Zhang J. Arthroscopic prevalence of ramp lesion in 868 patients with anterior cruciate ligament injury. Am J Sports Med. 2011;39(4):832-7.
-
27Ahn JH, Bae TS, Kang KS, Kang SY, Lee SH. Longitudinal tear of the medial meniscus posterior horn in the anterior cruciate ligament-deficient knee significantly influences anterior stability. Am J Sports Med. 2011;39(10):2187-93.
-
28Bollen SR. Posteromedial meniscocapsular injury associated with rupture of the anterior cruciate ligament: a previously unrecognised association. J Bone Joint Surg Br. 2010 Feb;92(2):222-3.
-
29Sonnery-Cottet B, Serra Cruz R, Vieira TD, Goes RA, Saithna A. Ramp Lesions: an Unrecognized Posteromedial Instability? Clin Sports Med. 2020;39(1):69-81.
-
30Bhatia S, Laprade CM, Ellman MB, Laprade RF. Meniscal root tears: significance, diagnosis, and treatment. Am J Sports Med. 2014;42(12):3016-30.
-
31Chung KS, Ha JK, Yeom CH, Ra HJ, Jang HS, Choi SH, Kim JG. Comparison of Clinical and Radiologic Results between Partial Meniscectomy and Refixation of Medial Meniscus Posterior Root Tears: a Minimum 5-Year Follow-up. Arthroscopy. 2015 Oct;31(10):1941-50.
-
32Krych AJ, Reardon PJ, Johnson NR, Mohan R, Peter L, Levy BA, Stuart MJ. Non-operative management of medial meniscus posterior horn root tears is associated with worsening arthritis and poor clinical outcome at 5-year follow-up. Knee Surg Sport Traumatol Arthrosc. 2017;25(2):383-9.
-
33LaPrade CM, James EW, Cram TR, Feagin JA, Engebretsen L, Laprade RF. Meniscal Root Tears: a Classification System Based on Tear Morphology. Am J Sports Med. 2015;43(2):363-9.
-
34Kim SB, Ha JK, Lee SW, Kim DW, Shim JC, Kim JG, Lee MJ. Medial meniscus root tear refixation: comparison of clinical, radiologic, and arthroscopic findings with medial meniscectomy. Arthroscopy. 2011 Mar;27(3):346-54.
-
35Ozkoc G, Circi E, Gonc U, Irgit K, Pourbagher A, Tandogan RN. Radial tears in the root of the posterior horn of the medial meniscus. Knee Surg Sport Traumatol Arthrosc. 2008;16(9):849-54.
-
36Kennedy MI, Strauss M, LaPrade RF. Injury of the Meniscus Root. Clin Sports Med. 2020;39(1):57-68.
-
37Ghazizadeh L, Chevrier A, Farr J, Rodeo SA, Buschmann MD. Augmentation Techniques for Meniscus Repair. J Knee Surg. 2018;31(1):99-116.
-
38Nepple JJ, Dunn WR, Wright RW. Meniscal repair outcomes at greater than five years: a systematic literature review and meta-analysis. J Bone Joint Surg Am. 2012;94(24):2222-7.
-
39Shelbourne KD, Benner RW, Nixon RA, Gray T. Evaluation of peripheral vertical nondegenerative medial meniscus tears treated with trephination alone at the time of anterior cruciate ligament reconstruction. Arthroscopy. 2015;31(12):2411-6.
-
40Kaminski R, Kulinski K, Kozar-Kaminska K, Wasko MK, Langner M, Pomianowski S. Repair Augmentation of Unstable, Complete Vertical Meniscal Tears With Bone Marrow Venting Procedure: a Prospective, Randomized, Double-Blind, Parallel-Group, Placebo-Controlled Study. Arthroscopy. 2019;35(5):1500-8.e1.
-
41Chahla J, Kennedy NI, Geeslin AG, Moatshe G, Cinque ME, DePhillipo NN, LaPrade RF. Meniscal Repair With Fibrin Clot Augmentation. Arthrosc Tech. 2017;6(6):e2065-e2069.
-
42Laible C, Stein DA, Kiridly DN. Meniscal repair. J Am Acad Orthop Surg. 2013;21(4):204-13.
-
43Pujol N, Salle De Chou E, Boisrenoult P, Beaufils P. Platelet-rich plasma for open meniscal repair in young patients: any benefit? Knee Surg Sport Traumatol Arthrosc. 2014;23(1):51-8.
-
44Everhart JS, Cavendish PA, Eikenberry A, Magnussen RA, Kaeding CC, Flanigan DC. Platelet-Rich Plasma Reduces Failure Risk for Isolated Meniscal Repairs but Provides No Benefit for Meniscal Repairs With Anterior Cruciate Ligament Reconstruction. Am J Sports Med. 2019;47(8):1789-96.
-
45VanderHave KL, Perkins C, Le M. Weightbearing Versus Nonweightbearing After Meniscus Repair. Sports Health. 2015;7(5):399-402.
-
46O’Donnell K, Freedman KB, Tjoumakaris FP. Rehabilitation Protocols after Isolated Meniscal Repair: a Systematic Review. Am J Sports Med. 2017;45(7):1687-97.
-
47Wiley TJ, Lemme NJ, Marcaccio S, Bokshan S, Fadale PD, Edgar C, Owens BD. Return to Play Following Meniscal Repair. Clin Sports Med. 2020;39(1):185-96.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- ¿Para qué <em>RETLA</em>?
- Seguimos con más fuerza
- Sacando todo el jugo a las pruebas complementarias
- Nuevos retos meniscales. Salvar el menisco
- Lesiones multiligamentosas. De la tríada a la péntada, ¿qué es lo que verdaderamente sabemos?
- Fracaso de la reconstrucción del ligamento cruzado anterior. Revisión de la literatura
- Nuevos enfoques en las fracturas de meseta tibial
- Procedimientos anestésicos y analgésicos en cirugía articular de rodilla
- Fracturas de calcáneo tratadas mediante abordaje del seno del tarso mínimamente invasivo
- Estudio de 87 pacientes con mordedura animal atendidos en urgencias
- Registros del dolor en hospitalización
- Tratamiento de lesión multidigital con colgajo inguinal libre en sindactilia
- Tratamiento de lesión osteocondral astragalina. Acceso transindesmótico
- Síndrome compartimental agudo de la mano postinfección, tras inoculación accidental en partes blandas de sustancia alimenticia. A propósito de un caso clínico
Más en Google Scholar
Más en ORCID


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.