Inestabilidad posterolateral de codo con defecto osteocondral en el capitellum , ¿cómo afrontar esta asociación?
Posterolateral elbow instability with osteochondral defect of the capitellum; how to deal with this combination?
Resumen:
La lesión del complejo ligamentoso lateral tras una luxación de codo constituye una entidad de difícil manejo. Produce en el paciente episodios de luxación y subluxación repetida constituyendo una inestabilidad posterolateral rotatoria, que puede además asociar lesiones como defectos osteocondrales, secundarios a los traumatismos repetidos en la articulación durante dichas luxaciones.
Se presenta el caso de una paciente de 53 años con inestabilidad posterolateral rotatoria crónica, que además presenta un defecto osteocondral en el capitellum (lesión de Osborne-Cotterill), tras caída con el codo derecho extensión, supinación y valgo.
La paciente consulta por episodios de subluxación, semanas después de un episodio traumático, con el mecanismo de compresión axial, supinación y valgo. Se le realizó una ligamentoplastia de tipo Docking con injerto autólogo de recto interno y mosaicoplastia de 8,5 mm con injerto autólogo para cubrir el defecto del capitellum.
Las plastias para reconstruir el complejo lateral, además del uso de injertos osteocondrales para la reparación de defectos articulares extensos, se proponen aquí como una opción válida para tratar este tipo de lesiones.
Abstract:
Damage to the lateral ligament complex following elbow dislocation is difficult to manage. These lesions cause repeated luxation and subluxation episodes, producing posterolateral rotary instability that moreover may be associated to lesions such as osteochondral defects secondary to repeated trauma of the joint in the course of such luxations.
We present the case of a 53-year-old woman with chronic posterolateral rotary instability who also presented an osteochondral defect of the capitellum (Osborne-Cotterill lesion) after a fall with the right elbow in extension, supination and valgus.
The patient consulted due to subluxation episodes weeks after a traumatism involving the axial compression, supination and valgus mechanism. A Docking type ligamentoplasty was performed with autologous graft from the gracilis muscle and mosaicplasty measuring 8.5 mm with autologous grafting to cover the defect of the capitellum.
Plasty procedures to reconstruct the lateral complex, in addition to the use of osteochondral grafts to repair extensive joint defects, are proposed herein as a valid option for treating lesions of this kind.
Introducción
El codo es la segunda articulación que más frecuentemente se luxa en adultos(1), lo que supone el 10-25% de todas las lesiones del codo. La mayoría suceden en dirección posterolateral o posterior(2).
La mayoría de las luxaciones posteriores de codo se producen como consecuencia de una caída con el codo en extensión, por un mecanismo de compresión axial, con el antebrazo en supinación y valgo, generando una lesión de partes blandas que progresa de manera circular, desde lateral hasta medial. La inestabilidad posterolateral rotatoria, descrita por O'Driscoll et al. en 1991(3), es la más común tras una luxación posterior de codo que no ha respondido a tratamiento conservador y sucede por lesión del complejo ligamentoso lateral, que se encarga de limitar la rotación externa del radio y el cúbito con respecto al húmero, además del estrés en varo.
La lesión del ligamento colateral lateral, ya crónica, puede resolverse mediante una plastia, ya sea de tipo Docking o de tipo Gong(4,5,6). Otra opción es el fijador dinámico interno (IJS® Elbow) de Skeletal Dynamics(7,8), que está indicado como uso temporal en inestabilidad crónica.
Además, en una luxación posterior de codo puede tener lugar una lesión condral secundaria al choque de la cabeza radial contra el capitellum. Estos defectos osteocondrales, denominados lesiones de Osborne-Cotterill, son causa de dolor e inestabilidad residual, si no se tratan junto con las demás lesiones del codo.
Se presenta el caso de una paciente con inestabilidad posterolateral rotatoria del codo derecho que además presenta un defecto osteocondral en el capitellum (o lesión de Osborne-Cotterill).
Presentación del caso
Se trata de una paciente mujer de 53 años, sin antecedentes de interés, que sufre una caída con traumatismo en el codo y el tobillo derechos. La paciente describe la caída con el hombro en elevación y el codo extendido y en supinación. Presenta impotencia funcional en el codo con deformidad hacia posterior de este. Es diagnosticada en el Servicio de Urgencias, tras exploración física y radiografías, de luxación posterior de codo con fractura por impactación en la región posterior del cóndilo lateral, además de luxación subtalar. La luxación de codo es reducida ese mismo día, realizando tracción hacia abajo sobre el antebrazo con el codo en flexión de 90° y siendo inmovilizada con férula posterior braquiopalmar. A las 3 semanas se revisa en las consultas externas, donde se le retira la férula y, a partir de entonces, la paciente comienza un protocolo de rehabilitación de 8 semanas, en las cuales hace una ganancia rápida del balance articular (0-120°).
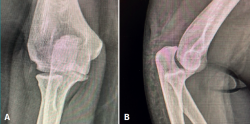
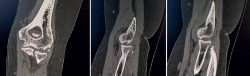
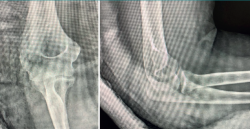
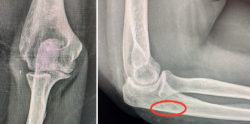
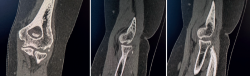
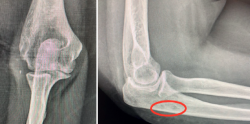
A las 12 semanas, es revisada nuevamente en consultas. A la exploración física, presenta dolor en la cara lateral del codo derecho, chasquidos a la pronación, maniobra de pivot shift positiva y bostezo doloroso en varo. Se solicitaron pruebas complementarias: unas radiografías, en las que se aprecia la lesión de Osborne-Cotterill (Figura 1), una resonancia magnética (RM) en la que se objetiva una desinserción distal del ligamento colateral lateral cubital y proximal del ligamento colateral radial, además de rotura parcial de ligamento anular, y una tomografía computarizada (TC) en la que se mide defecto osteocondral de Osborne-Cotterill en el capitellum posterior de 8 × 3 mm (Figura 2). La paciente sufrió un nuevo episodio de luxación posterior en la siguiente semana, tras una nueva caída mientras se encontraba en rehabilitación, por lo que se realizó una segunda reducción cerrada.
En total, la paciente presentó en estas semanas 3 episodios más de subluxación. Dada la gran inestabilidad, se optó por un tratamiento quirúrgico a los 6 meses de la lesión inicial. Dicha cirugía consistió en una ligamentoplastia de tipo Docking con injerto autólogo del recto interno de la rodilla derecha y mosaicoplastia de 8,5 mm de diámetro con injerto autólogo de la misma rodilla.
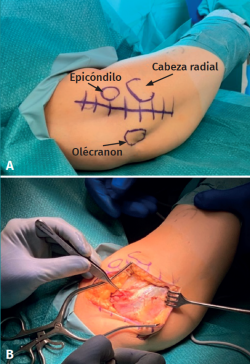
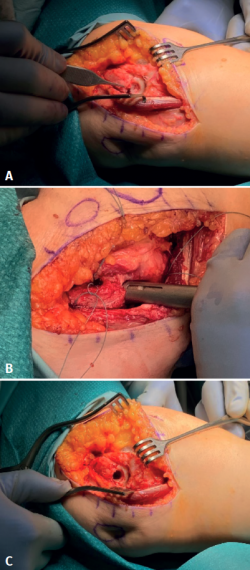
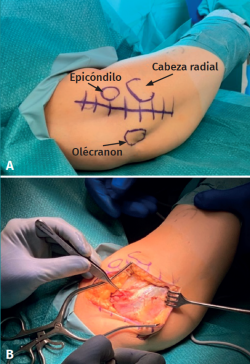
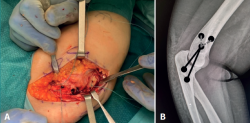
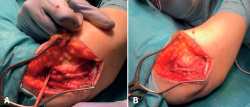
Con la paciente en decúbito supino, tras anestesia general, isquemia en la raíz del miembro superior derecho, se realizó una incisión longitudinal de 5 cm, sobre la columna lateral del húmero (Figura 3A) y abordaje de Kocher entre ancóneo y extensor carpi ulnaris (Figura 3B), elevando el ancóneo del cúbito hasta exponer la parte posterior de la articulación. El lecho óseo hallado en la zona receptora (capitellum) medía 8 mm de diámetro por 3 mm de profundidad (Figura 4A). Se prepara este lecho para realizar la mosaicoplastia (Figuras 4B y 4C).
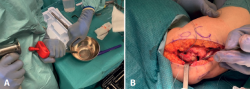
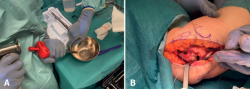
A continuación, se procede a extraer el injerto osteocondral. Se obtiene de la tróclea femoral lateral, al no ser una zona de carga y, por tanto, buena zona donante de hueso y cartílago. Se usa para ello el sistema Mosaicplasty® de Smith & Nephew, a través de una artrotomía abierta de unos 2 cm, consiguiendo un cilindro de 8,5 mm (Figura 5A), que se impacta en la zona receptora preparada (Figura 5B).
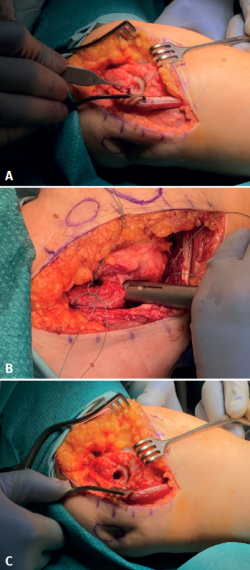
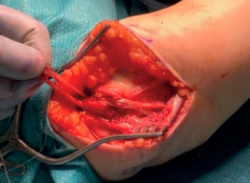
Los túneles del cúbito, para el paso del injerto tendinoso, deben ser convergentes, de 3,5 mm de diámetro, y se realizan, previo paso de agujas de Kirschner y gracias a brocas canuladas (Figuras 6A y 6B): el más distal a nivel de la cresta del supinador y el proximal a nivel de la inserción de ligamento anular, teniendo la precaución de dejar 1,5 cm de puente óseo entre ambos. Los túneles en el húmero conforman una “Y”. El más distal es de 4,5 mm y se realiza en el punto de isometría y los otros dos, uno anterior y otro posterior, de 3,5 mm de diámetro, más proximales y convergentes al primero.
reaca.29377.fs2206008-figura6.png
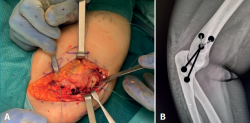
Figura 6. Los túneles del cúbito se realizaron de la siguiente manera: el más distal al nivel de la cresta del supinador y el más proximal dejando 1,5 cm de puente óseo entre ambos y al nivel de la inserción del ligamento anular, de forma que ambos convergen. Túneles humerales: uno de 4,5 cm en el punto de isometría y otros 2 proximales y convergentes al primero de 3,5 dando forma de Y.
La plastia se prepara mediante suturas de Krackow en los cabos y en los túneles se dejan loops de sutura que harán de transportadores para ella.
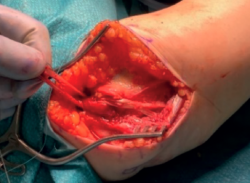
Una vez pasada la plastia por los túneles del cúbito, se cruzan sus cabos y se introducen ambos por el túnel humeral distal, saliendo cada uno de los cabos por uno de los orificios proximales (Figura 7).
En este momento se fijan los cabos entre sí mediante sutura de Ethibond con el codo en flexión de 40° y pronación, dejando la plastia extraarticular (Figuras 8A y 8B).
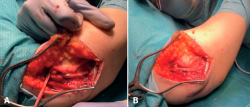
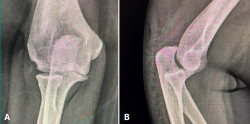
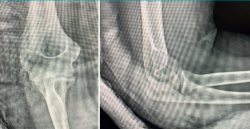
Tras un postoperatorio inmediato (Figura 9) sin complicaciones y una rehabilitación adecuada, la paciente ha vuelto a su vida normal 4 meses y medio después de la cirugía. A la exploración, el codo es estable, con rango completo de movilidad articular, y puede hacer carga axial sin dolor ni sensación de fallo (Figuras 10A y 10B). En las radiografías se aprecia el codo reducido (Figura 11).
Discusión
La luxación posterior de codo crónica que precise de tratamiento quirúrgico, como en el caso descrito, es infrecuente. Esta lesión combinada (defecto osteocondral en el capitellum y lesión del ligamento colateral lateral –LCL–) se ha resuelto mediante mosaicoplastia y ligamentoplastia de tipo Docking con buen resultado posquirúrgico. Una mejor comprensión de las características de la lesión (es decir, dirección de la luxación, patrones de lesión de partes blandas y estabilidad después de la reducción) es importante para determinar la opción más eficaz de tratamiento en estos casos.
Los ligamentos que envuelven la cápsula lateral del codo son: el LCL o radial, el LCL cubital (LCLC), el LCL accesorio y el ligamento anular. Además de estabilizar la cara lateral del codo, el LCLC también actúa como un tope posterior para la cabeza radial para evitar su subluxación(9). La lesión del LCLC provoca que, al flexionar el codo, el cúbito sufra una supinación anormal sobre el húmero y la cúpula radial se subluxe hacia posterior y lateral, desplazándose tanto cúbito como radio en rotación externa y en valgo.
En una luxación aislada de la cabeza radial, se rompe la articulación radiocubital proximal, mientras que la cubitohumeral permanece intacta. En la inestabilidad rotatoria posterolateral, en cambio, la articulación radiocubital proximal queda conservada y los 2 huesos del antebrazo giran como una sola unidad(10).
Según Horii(11), la fisiopatología de la inestabilidad de codo se puede explicar considerando que la articulación es un círculo que se rompe en 3 etapas. En el estadio 1, se produce una rotura del LCLC, produciendo subluxación posterolateral de la cúpula radial al realizar supinación del codo. Si progresa la lesión hacia medial, se rompe la cápsula anterior y la posterior del codo; la articulación cubitohumeral se subluxa y la coronoides queda trabada en la tróclea humeral (estadio 2). Si la fuerza avanza, se luxa completamente el codo(12). Esta última fase se subdivide en: etapa 3a, en la que se afectan las partes blandas, excepto la banda anterior del ligamento colateral medial. En la etapa 3b, la banda anterior también se rompe, por lo que el codo queda inestable en valgo. Al llegar a la etapa 3c, el codo es completamente inestable multidireccionalmente. Este modelo del círculo de Horii es análogo al patrón de inestabilidad perilunar de Mayfield visto en la muñeca(13).
La inestabilidad posterolateral rotatoria sucede a raíz de una lesión del complejo ligamentoso lateral del codo, tras una luxación por traumatismo que combine compresión axial + supinación + valgo sobre el codo(14). Esta inestabilidad posterolateral tiene lugar en menos del 10% de los casos de luxaciones de codo(12). Tras un primer episodio de luxación de codo, la evolución suele ser favorable mediante manejo conservador(15) con 2 semanas de inmovilización con cabestrillo seguidas de rehabilitación temprana(16,17). Sin embargo, la subluxación temprana o luxación recurrente, como en nuestro caso, nos orienta a una falta de cicatrización de este complejo ligamentoso lateral y la clínica de dolor mecánico y bostezo en varo (cuando se alcanza la mitad del arco de extensión con el antebrazo en supinación) sugiere una inestabilidad posterolateral rotatoria y nuestra actitud terapéutica debe inclinarse hacia la cirugía(14).
En cuanto a la reconstrucción del ligamento, esta debe ser anatómica, isométrica y extracapsular(12). Lo más usual es que se recree el LCLC mediante una ligamentoplastia con injerto tendinoso autólogo o heterólogo, que suele tunelizarse y suturarse sobre sí mismo, siendo un punto crítico de la cirugía localizar el punto isométrico en el húmero. Se realiza con el codo en flexión y totalmente pronado(10). No siempre es necesario reparar el complejo colateral medial porque el codo puede estar estable después de la reparación del complejo LCL y del grupo muscular extensor, como ha sido nuestro caso. El abordaje empleado en la cirugía fue el de Kocher o abordaje posterolateral. Se ha de tener en cuenta la posible lesión del nervio interóseo posterior, que se evita pronando el antebrazo(2).
Las lesiones del capitellum secundarias a las luxaciones de codo pueden pasar desapercibidas en una radiografía simple y precisan de una resonancia o TC y una alta sospecha clínica para su diagnóstico. Hyojune Kim et al. (2020) encontraron lesiones osteocondrales en el 48,8% de los casos de su estudio, utilizando RM, en pacientes tras una luxación simple de codo. La mayoría de estas lesiones fueron halladas en la región posterolateral del capitellum(18). Sin embargo, encontrar un defecto osteocrondral tan extenso como el de nuestra paciente, que presentaba un hundimiento de 8 × 3 milímetros en la región posterior del capitellum, no es habitual.
La mosaicoplastia con injerto autólogo osteocondral está bien descrita para defectos en la rodilla, la cadera y el tobillo(19,20), aunque su uso en el codo está poco señalado(21,22). Sí está ampliamente descrita en el codo la técnica de reconstrucción de defectos en la apófisis coronoides con injerto autólogo de la cabeza radial(23,24,25). Los defectos en el capitellum señalados en la literatura hacen referencia sobre todo a ostecondritis disecante en pacientes jóvenes y deportistas(26). En el estudio de Yamaga et al. (2018), obtienen buenos resultados clínicos tras cubrir defectos osteocondrales en el capitellum en 2 pacientes con injerto autólogo obtenido de la rodilla(27). La resolución con injerto de tróclea femoral es una alternativa válida, que proponemos en este caso como opción terapéutica viable.
Conclusión
No es frecuente en la práctica clínica enfrentarse a una inestabilidad posterolateral rotatoria tras tratar conservadoramente una luxación posterior. La cirugía con plastias para reconstruir el complejo lateral, además del uso de injertos osteocondrales para la reparación de defectos articulares, constituye un tratamiento válido, no exento de una técnica quirúrgica exigente, que tiene buenos resultados finales a largo plazo en el paciente.
Figuras
Figura 1. A: radiografía anteroposterior en la que se aprecia la lesión de Osborne-Cotterill; B: radiografía lateral en la que se aprecia el codo subluxado con la cúpula radial impactada.
Figura 2. Tomografía de la paciente, cortes coronales y sagitales, en los que se aprecia un defecto óseo en el capitellum de 10 × 8 × 3.
Figura 3. Incisión inicial y abordaje de Kocher. A: incisión en la piel longitudinal de 5 cm en la cara lateral del codo. Se dibujan las referencias anatómicas de la cabeza radial, el epicóndilo y el olécranon; B: abordaje de Kocher entre ancóneo y extensor carpi ulnaris.
Figura 4. A: el lecho óseo de la zona receptora (lesión de Osborne-Cotterill en el capitellum) tenía 8 × 3 mm de profundidad; B y C: se prepara el lecho para la mosaicoplastia con un cilindro de injerto de la tróclea femoral externa.
Figura 5. A continuación, se procede a extraer injerto de la tróclea femoral (A), consiguiendo un cilindro que se impacta en la zona receptora preparada (B).
Figura 6. Los túneles del cúbito se realizaron de la siguiente manera: el más distal al nivel de la cresta del supinador y el más proximal dejando 1,5 cm de puente óseo entre ambos y al nivel de la inserción del ligamento anular, de forma que ambos convergen. Túneles humerales: uno de 4,5 cm en el punto de isometría y otros 2 proximales y convergentes al primero de 3,5 dando forma de Y.
Figura 7. Una vez pasado el ligamento por los túneles del cúbito, se cruzan los cabos y se introducen ambos por el túnel realizado en el punto de isometría y salen cada uno por uno de los túneles proximales.
Figura 8. Fijamos los cabos mediante sutura entre sí mismos con Ethibond con el codo en flexión de 40° y pronación.
Figura 10. Postoperatorio final de la paciente a los 4 meses y medio de la cirugía, con arco de movilidad completo.
Información del artículo
Cita bibliográfica
Autores
María Mercedes Batista Hernández
Hospital Maz. Zaragoza
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Badajoz
Santos Moros Marco
Servicio de Traumatología. Hospital MAZ. Zaragoza
Cirugía Ortopédica y Traumatología. Unidad de Miembro Superior. Hospital MAZ Zaragoza. Arthrosport Zaragoza
Editor asociado de REACA
Servicio de Traumatología y Cirugía Ortopédica. Hospital de la Mutua MAZ. Zaragoza
José Luis Ávila Lafuente
Unidad de Cirugía de Hombro y Codo. Servicio de Traumatología. Hospital MAZ. Zaragoza
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Maripuri SN, Debnath UK, Rao P, Mohanty K. Simple elbow dislocation among adults: a comparative study of two different methods of treatment. Injury. 2007 Nov;38(11):1254-8.
-
2Fenelon C, Zafar MM, Sheridan GA, Kearns S. Irreducible posterolateral elbow dislocation: a rare injury. BMJ Case Rep. 2016 Dec 30;2016:bcr2016217967.
-
3O’Driscoll SW, Bell DF, Morrey BF. Posterolateral rotator instability of the elbow. J Bone Joint Surg Am. 1991;73:440-6.
-
4Gong HS, Kim JK, Oh JH, Lee YH, Chung MS, Baek GH. A New Technique for Lateral Ulnar Collateral Ligament Reconstruction Using the Triceps Tendon. Tech Hand Up Extrem Surg. 2009 Mar;13(1):34-6.
-
5Sánchez-Sotelo J, Morrey BF, O’Driscoll SW. Ligamentous repair and reconstruction for posterolateral rotatory instability of the elbow. J Bone Joint Surg Br. 2005;87:54-61.
-
6O’Driscoll SW. Reconstruction of the lateral collateral ligament. En: Yamaguchi K, King GJ, McKee M, et al. (eds.). Advanced Reconstruction. Elbow. Rosemont, IL: AAOS; 2007. pp. 159-65.
-
7Orbay JL, Ring D, Kachooei AR, et al. Multicenter trial of an internal joint stabilizer for the elbow. J Shoulder Elbow Surg. 2017 Jan;26(1):125-32.
-
8Sochol KM, Andelman SM, Koehler SM, Hausman MR. Treatment of Traumatic Elbow Instability With an Internal Joint Stabilizer. J Hand Surg Am. 2019 Feb;44(2):161.
-
9Mehta JA, Bain GI. Posterolateral Rotatory Instability of the Elbow. J Am Acad Orthop Surg. 2004;12:405-15.
-
10Charalambous CP, Stanley JK. Posterolateral rotatory instability of the elbow. J Bone Joint Surg Br. 2008;90-B:272-9.
-
11O’Driscoll SW, Morrey BF, Korinek S, Ann KN. Elbow subluxation and dislocation: a spectrum of instability. Clin Orthop. 1992;280:167-97.
-
12Gallucci GL, Rellán I, Boretto JG, Alfie VA, Donndorff A, De Carli P. Inestabilidad posterolateral crónica de codo. Reconstrucción ligamentosa. Rev Asoc Argent Ortop Traumatol. 2016;4:294-301.
-
13Mehta JA, Bain GI. Posterolateral Rotatory Instability of the Elbow. J Am Acad Orthop Surg. 2004;12:405-15.
-
14Moros Marco S, Asenjo Gismero CV, del Monte Bello G, et al. Epicondilitis (tendinopatía lateral de codo): estrategias de diagnóstico y clasificación. Rev Esp Artrosc Cir Articul. 2020;27(4):317-38.
-
15Cho CH, Kim BS, Rhyou IH, et al. Posteromedial Elbow Dislocations without Relevant Osseous Lesions Clinical Characteristics, Soft-Tissue Injury Patterns, Treatments, and Outcomes. J Bone Joint Surg Am. 2018;100:2066-72.
-
16Maripuri SN, Debnath UK, Rao P, Mohanty K. Simple elbow dislocation among adults: a comparative study of two different methods of treatment. Injury. 2007;38:1254-8.
-
17Schubert I, Strohm PC, Maier D, Zwingmann J. Simple traumatic elbow dislocations; benefit from early functional rehabilitation. Medicine (Baltimore). 2021 Nov 5;100(44):e27168.
-
18Kim H. Distribution of Osteochondral Lesions in Patients With Simple Elbow Dislocations Based on MRI Analysis. Orthop J Sports Med. 2020;8(8):2325967120946269.
-
19Hangody L, Ráthonyi GK, Duska Z, Vásárhelyi G, Füles P, Módis L. Autologous osteochondral mosaicplasty. Surgical technique. J Bone Joint Surg Am. 2004 Mar;86-A Suppl 1:65-72.
-
20Kodama N, Honjo M, Maki J, Hukuda S. Osteochondritis dissecans of the talus treated with the mosaicplasty technique: a case report. J Foot Ankle Surg. 2004:43:195-8.
-
21Iwasaki N, Kato H, Ishikawa L, Masuko T, Funakoshi T, Minami A. Autologous Osteochondral Mosaicplasty for Osteochondritis Dissecans of the Elbow in Teenage Athletes. J Bone Joint Surg. 2009;91A(10).
-
22Nikolaoua VS, Giannoudis PV. History of osteochondral allograft transplantation. Injury. 2017;48(7):1283-6.
-
23Ring D, Guss D, Jupiter JB. Reconstruction of the coronoid process using a fragment of discarded radial head. J Hand Surg Am. 2012;37:570-4.
-
24Van Riet RP, Morrey BF, O’Driscoll SW. Use of osteochondral bone graft in coronoid fractures. J Shoulder Elbow Surg. 2005;14:519-23.
-
25Bellato E, Rotini R, Marinelli A, Guerra E, O’Driscoll SW. Coronoid reconstruction with an osteochondral radial head graft. J Shoulder Elbow Surg. 2016 Dec;25(12):2071-7.
-
26Baker CL 3rd, Baker CL Jr, Romeo AA. Osteochondritis dissecans of the capitellum. J Shoulder Elbow Surg. 2010;19:76-82.
-
27Yamaga T, Horii E, Koh S, Sugiura H. Osteochondritis dissecans of the capitellum secondary to fishtail deformity treated with osteochondral autograft. JSES Open Access. 2018 Apr 10;2(2):126-8.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- <em>REACA</em>, la revista de todos
- Aplicabilidad de los métodos de consenso en la artroscopia de cadera: revisión sistemática
- Evolución de la indicación del tratamiento artroscópico del pinzamiento femoroacetabular y de la indicación de la artroplastia total de cadera en menores de 60 años
- Evolución de los defectos óseos glenohumerales tras el fracaso de la reparación de Bankart artroscópica. Estudio de una serie de casos
- Artículos destacados para el tratamiento quirúrgico de la inestabilidad lateral de tobillo
- Inestabilidad posterolateral de codo con defecto osteocondral en el <em>capitellum </em>, ¿cómo afrontar esta asociación?
- Tratamiento artroscópico de un osteocondroma femoral como causa de choque femoroacetabular. A propósito de un caso
- La artrofibrosis mirándose al espejo
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.