Aplicabilidad de los métodos de consenso en la artroscopia de cadera: revisión sistemática
Applicability of consensus methods in hip arthroscopy: a systematic review
Resumen:
Objetivo: los métodos de consenso pueden convertirse en una herramienta útil cuando la evidencia disponible es escasa. El aumento de las indicaciones de la artroscopia de cadera hace necesario el uso de estudios con metodología de consenso. El objetivo de este estudio fue identificar los métodos de consenso empleados en el ámbito de la artroscopia de cadera.
Material y método: se realizó una revisión sistemática mediante consulta a las bases de datos MEDLINE y PreMEDLINE (Ovid), Embase, Scopus, Web Of Science y recursos de evaluación de tecnologías sanitarias, hasta septiembre de 2021. Se incluyeron estudios que emplearan la técnica Delphi, el método RAND/UCLA, el grupo nominal, las conferencias de consenso o discusiones informales, e implicaran a pacientes con cualquier patología de cadera sometidos a una artroscopia de cadera. Dos revisores llevaron a cabo la selección de los estudios de forma independiente. La extracción de los datos relevantes fue realizada por un revisor y comprobada por un segundo revisor. La evaluación de la calidad de realizó por pares y mediante una lista de comprobación.
Resultados: se seleccionaron 13 estudios, correspondientes a 10 artículos originales, 2 informes de evaluación de tecnologías sanitarias y 1 documento de criterios de uso apropiado. De los 13 estudios, 4 emplearon métodos no estructurados y 9 utilizaron métodos estructurados como la conferencia de consenso, la técnica Delphi, el grupo nominal y la metodología RAND/UCLA. Los estudios con métodos formales de consenso obtuvieron puntuaciones más elevadas en la evaluación de la calidad metodológica.
Conclusiones: los métodos de consenso que evaluaron la utilización de la artroscopia en patología de cadera fueron mayoritariamente métodos formales de consenso. La utilización de estos métodos estructurados permitió conseguir, en su mayoría, los criterios para establecer el consenso entre los profesionales.
Abstract:
Objective: consensus methods may represent a useful tool when the available evidence is scarce. The increase in the indications of hip arthroscopy makes it necessary to carry out studies with consensus methodology. The present study was carried out to identify the consensus methods used in the hip arthroscopy setting.
Material and methods: a systematic review was made consulting MEDLINE and PreMEDLINE (Ovid), Embase, Scopus, Web Of Science databases and healthcare technology evaluation resources up until September 2021. Inclusion was made of studies using the Delphi technique, the RAND/UCLA method, nominal group, consensus conferences or informal discussions, and which involved patients with hip disease of any kind subjected to hip arthroscopy. Two reviewers selected the studies on an independent basis. Relevant data were extracted by a reviewer and checked by a second reviewer. Quality assessment was performed on a paired basis and using a checklist.
Results: a total of 13 studies were selected, corresponding to 10 original articles, two healthcare technology evaluation reports and one appropriate use criteria document. Of the 13 studies, four used non-structured methods and 9 used structured methods such as the consensus conference, Delphi technique, nominal group and RAND/UCLA methodology. The studies involving formal consensus methods yielded higher methodological quality assessment scores.
Conclusions: the consensus methods evaluating the use of arthroscopy in hip disease were predominantly formal consensus methods. In most cases, the use of these structured methods provided the criteria needed to establish consensus among the professionals.
Introducción
En ocasiones, cuando se necesita responder a preguntas muy concretas o temas relativamente novedosos, puede ocurrir que no haya evidencia científica o que esta no tenga la calidad deseable. En estos casos, se precisa recabar la opinión y la experiencia de expertos, con un enfoque sistemático mediante metodología de consenso, para explorar el nivel de acuerdo o desacuerdo sobre un tema. Por tanto, la necesidad de consenso proviene de la falta de consenso(1).
Entre los métodos de consenso, el consenso informal se basa en una discusión abierta, no sistematizada que, a menudo, tiene lugar en un solo encuentro físico. Aporta recomendaciones y muy poca información sobre las bases que sustentan el consenso. Es, obviamente, muy susceptible de sesgos y efectos grupales(2,3) y, al no garantizar el anonimato de los participantes, es frecuente que haya opiniones que no se manifiesten o que queden diluidas en las de otros expertos más preeminentes(4). El consenso formal conjuga la evidencia científica con técnicas metodológicas y procesos estructurados en la toma de decisiones. En el ámbito sanitario, se han empleado principalmente 3 métodos de consenso formales(5): en los años sesenta se introdujo el método Delphi(6), seguido por la técnica del grupo nominal en los setenta(7) y, a partir de 1977, el método de la conferencia de consenso, desarrollado por el National Institute of Health Consensus Development Program de los EE. UU.(8).
Un cuarto método, el método RAND/UCLA, desarrollado a mediados de los años ochenta por la Corporación RAND y la Universidad de California en Los Ángeles (UCLA), es un híbrido de los métodos Delphi y grupo nominal(9).
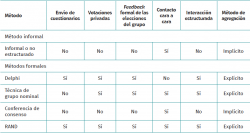
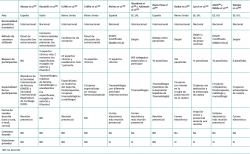
La Tabla 1 resalta algunas de las diferencias entre estos enfoques(5).
Aunque hay variaciones en los métodos de consenso, todos siguen procedimientos altamente formalizados y comparten varios principios fundamentales que los distinguen del consenso informal: el anonimato, la iteración, la retroalimentación controlada, la respuesta estadística del grupo y la interacción estructurada(10,11).
Si bien estos métodos se han utilizado recientemente en traumatología(12,13,14,15), sería adecuado conocer específicamente su utilización en el ámbito de la artroscopia de cadera. Con el uso de estas técnicas de consenso se ha tratado de sintetizar los juicios colectivos en un estado actual de incertidumbre (diferencias de opinión sobre distintos aspectos del abordaje de la artroscopia de cadera). Por este motivo, nos planteamos la hipótesis de que existen publicaciones de calidad relacionadas con métodos de consenso para la artroscopia de cadera, lo cual podría guiar las decisiones clínicas en el caso de falta de cuerpo en la evidencia.
El objetivo general de este estudio fue identificar los métodos de consenso empleados en el ámbito de la artroscopia de cadera.
Material y método
Se realizó una revisión sistemática de la literatura en la que se usaron métodos formales para asegurar una búsqueda y un proceso de recuperación pertinentes y precisos. La presente investigación se realizó cumpliendo los ítems de referencia para publicar revisiones sistemáticas y metaanálisis de acuerdo con la declaración Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA)(16,17). Por lo tanto, antes de iniciar la búsqueda en la literatura y la extracción de los datos posteriores, se desarrolló un protocolo de revisión que describió cada paso de la revisión sistemática, incluidos los criterios de exclusión. Este protocolo fue revisado y aprobado por 3 de los autores.
Fuentes de información y estrategia de búsqueda
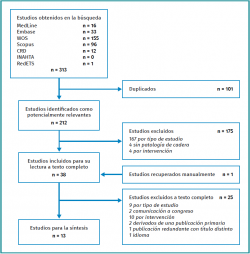
Se realizaron búsquedas sistemáticas en septiembre de 2021 (sin restricción temporal) en las siguientes bases de datos electrónicas: MEDLINE y PreMEDLINE (Ovid), Embase, Scopus y Web Of Science (WOS), combinando términos como consensus, Delphi, RAND, nominal, hip o arthroscopy. Se revisaron manualmente las referencias de todos los artículos seleccionados para localizar otros estudios que no hubieran aparecido en la búsqueda inicial. Se consultaron las bases de datos Centre for Reviews and Dissemination (CRD) e International Network of Agencies for Health Technology Assessment (INAHTA). Además, se consultó la página web de la Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones del Sistema Nacional de Salud (RedETS). En la Figura 1 se muestra un ejemplo de la búsqueda en MEDLINE. El resto de las búsquedas bibliográficas se encuentran disponibles previa petición al autor de correspondencia.
Selección de estudios
Dos revisores seleccionaron, por pares y de forma independiente, los estudios a partir de la lectura de los títulos y resúmenes localizados a través de la búsqueda de la literatura científica. Los textos completos de los artículos seleccionados se revisaron y clasificaron como incluidos o excluidos por los 2 revisores, según los criterios de selección establecidos. Cuando hubo dudas o discrepancias, se resolvieron mediante consenso. Los criterios de selección de los estudios fueron los siguientes:
- Tipos de estudios: consensos en los que se emplee la técnica Delphi, el método RAND, el grupo nominal, conferencias de consenso o discusiones informales.
- Participantes: pacientes con cualquier patología de cadera.
- Intervención: cualquier patología que implique una artroscopia de cadera.
- Comparador: cualquiera.
- Medidas de resultado: se extrajeron datos relacionados con la identificación del estudio, con el diseño y la metodología.
Se excluyeron las comunicaciones a congresos, cartas al editor, editoriales y comentarios. También se excluyeron los estudios que no estuvieran en español, inglés, francés, portugués o italiano.
Extracción de datos
La extracción de datos de los estudios incluidos fue llevada a cabo por un revisor y comprobada por un segundo revisor. Las dudas o discrepancias fueron resueltas por consenso. Los datos se recogieron en hojas electrónicas diseñadas ad hoc.
La forma de extracción de los datos se realizó en 2 fases. La primera parte recabó información sobre la identificación del estudio, como año de realización/publicación, país y entidad organizadora. La segunda parte del formulario de extracción de datos incluía: el método de consenso utilizado, el propósito del estudio, el número de participantes y el ámbito (nacional o internacional); además, se sondeó si se realizó una revisión de la literatura, si se les proporcionó a los participantes información previa, si se describió el medio de sondeo (encuesta por correo postal, correo electrónico o cara a cara), el número de rondas y el número de participantes que contestaron en cada ronda, si las votaciones fueron privadas y si se salvaguardó el anonimato, si hubo una definición predeterminada de consenso y, si fue así, ¿cuál fue?; y, en el caso de que hubiera consenso, ¿se forzó? Para cada uno de estos datos, los revisores buscaron no solo la presencia o la ausencia en los estudios, sino también si fueron explícitamente declarados y descritos con suficiente detalle.
Valoración de la calidad
Se siguieron las recomendaciones de Humphrey-Murto, et al.(18) para garantizar el rigor metodológico al usar métodos de grupo de consenso. Estas recomendaciones aportan una lista de comprobación, cuyo objetivo es proporcionar toda aquella información que resulta esencial para escribir, interpretar y utilizar adecuadamente los resultados en un consenso. En términos generales, cuanta más evidencia se recopile en apoyo del desarrollo o la elección del método, más fiables serán los hallazgos que se derivan de su uso.
Síntesis de los datos
Se realizó una síntesis narrativa con tabulación de la información recopilada de los estudios incluidos.
Resultados
En la Figura 2 se muestra el proceso de selección de los estudios. La búsqueda en las bases de datos electrónicas descritas anteriormente dio como resultado la identificación de 313 referencias bibliográficas, 212 después de eliminar las duplicadas. Tras el proceso de selección, se incluyeron finalmente 13 estudios, correspondientes a 10 artículos originales(19,20,21,22,23,24,25,26,27,28), 2 informes de evaluación de tecnologías sanitarias(29,30) y 1 documento de criterios de uso apropiado adoptado por la Junta Directiva de la American Academy of Orthopaedic Surgeons (AAOS)(31).
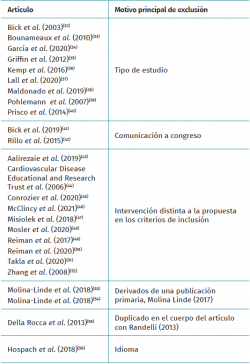
En la Tabla 2 se muestran los estudios que se descartaron a texto completo(32-56) y los motivos de exclusión.
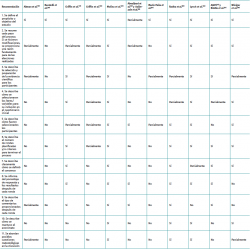
De los 13 estudios originales finalmente incluidos, 4 emplearon métodos no estructurados(19,20,24,30), mientras que 9 utilizaron métodos estructurados, como la conferencia de consenso(21), Delphi(22,23,25,28), Delphi junto con grupo nominal(26) y metodología RAND/UCLA(27,29,31). El número de especialistas consultados osciló entre 9 y 869, siendo mayoritariamente especialistas en traumatología. Las características principales de los estudios están reflejadas en la Tabla 3.
La mayoría de los estudios abordó la patología degenerativa, como la osteoartritis(19,27,29,31) o el choque femoroacetabular(21,24,25,26,28,29). También se trataron aspectos relacionados con la displasia de cadera(24), las infecciones(22,23), el tromboembolismo(20) y los criterios de selección para ensayos clínicos(30).
El estudio de Altman et al.(19) tenía como objetivo describir el mejor método disponible de medición para detectar la progresión de la osteoartritis de cadera, especialmente en ensayos terapéuticos. El consenso determinó que la radiografía es un método adecuado de valoración principal para los cambios en la osteoartritis de cadera. La progresión de la osteoartritis puede calcularse mediante la medición de la anchura del espacio articular.
En el informe de Molina et al.(29) se elaboraron criterios de uso apropiado o adecuado de la artroscopia de cadera en artrosis y en choque femoroacetabular. La artroscopia de cadera se consideró inadecuada, en general, como tratamiento quirúrgico de la artrosis y adecuada en el choque femoroacetabular en función de la presencia de los siguientes criterios: clínica articular, duración de los síntomas, alteración de la funcionalidad y edad del paciente.
El consenso de la AAOS(31), recogido también en el estudio de Riddle et al.(27), incluyó aspectos farmacológicos, no farmacológicos y procedimientos quirúrgicos para la osteoartritis sintomática de cadera. La idoneidad para la cirugía de preservación de cadera se basa casi exclusivamente en la edad y la evaluación radiográfica de osteoartritis de cadera.
El objetivo del estudio de Griffin et al.(21) era alcanzar un acuerdo multidisciplinario con expertos internacionales sobre el diagnóstico y el tratamiento del choque femoroacetabular. El consenso determinó que, para el diagnóstico, los pacientes deben presentar síntomas adecuados, signos clínicos positivos y hallazgos de imagen. Los tratamientos adecuados contemplan el cuidado conservador, la rehabilitación y la cirugía artroscópica o abierta.
En el consenso de Marín-Peña et al.(24) se abordaron las indicaciones de la artroscopia de cadera en patología degenerativa de cadera y en displasia de cadera, incluso aportando “trucos” quirúrgicos.
En el estudio de Radha et al.(25) se abordó la preservación de la cadera para el choque femoroacetabular, en particular, el manejo intraoperatorio de la cápsula, el labrum, defectos del cartílago, el ligamento redondo y el pinzamiento óseo.
El propósito del estudio de Lynch et al.(26) fue desarrollar recomendaciones preoperatorias, intraoperatorias y postoperatorias para el choque femoroacetaubular mediante un consenso basado en la evidencia mediante un metaanálisis, una revisión sistemática y un grupo de artroscopistas. Se consensuó que la artroscopia de cadera debe ser el estándar de atención para el tratamiento quirúrgico del choque femoroacetabular clásico o accesible artroscópicamente.
El propósito principal del estudio de Winiger et al.(28) fue identificar las variables clave para realizar el tratamiento artroscópico en el síndrome del choque femoroacetabular. El consenso resaltó que el tratamiento del labrum y la corrección de la deformidad de tipo CAM son las 2 partes clave de la artroscopia de cadera para el síndrome de choque femoroacetabular.
El consenso internacional sobre infecciones ortopédicas abordó la prevención y la reducción de riesgos en el estudio de Aalirezaie et al.(23) y el tratamiento y las técnicas quirúrgicas en el estudio de Abouljoud et al.(22). No obstante, la información sobre la metodología de estos estudios aparece en el editorial del monográfico dedicado al consenso internacional sobre infecciones ortopédicas(57). El consenso apuntó que no hay evidencia de que una artroscopia previa aumente el riesgo de infecciones articulares periprotésicas posteriores.
Randelli et al.(20) trataron de acordar recomendaciones para el manejo del tromboembolismo en la cirugía ortopédica y traumatológica. Los autores señalaron que, en todos los pacientes que necesiten profilaxis antitrombótica farmacológica, es recomendable evaluar tanto el riesgo trombótico como el riesgo hemorrágico, identificando a los pacientes de alto riesgo y a los que necesitarán una evaluación cuidadosa.
En el informe de evaluación de tecnologías sanitarias de Griffin et al.(30) se desarrollaron criterios de selección para ensayos clínicos aleatorizados. En una encuesta realizada a los clínicos, estos mostraron sus reservas para poder realizar un ensayo clínico en pacientes con choque femoroacetabular, aunque se mostraron a favor de poder aleatorizar.
Evaluación de la calidad
Respecto a los 13 estudios incluidos, con respecto a la valoración de la calidad, los que utilizaron métodos formales obtuvieron mejores puntuaciones, en términos generales. Así, 3 de ellos se pueden considerar como de calidad alta(25,26,29), 4 de calidad moderada(21,27,28,31) y 2 de calidad baja(22,23). En contraposición, los 4 estudios que utilizaron métodos informales o no estructurados se valoraron como calidad baja(19,20,24,30). En todos los casos, excepto en los estudios de Abouljoud et al.(22) y Aalirezaie et al.(23), el propósito u objetivo de la investigación estaba claramente definido. Salvo en los estudios de Radha et al.(25), Lynch et al.(26), Winiger et al.(28) y Molina et al.(29), en ningún otro caso se describió cómo se mantuvo el anonimato. Los detalles de la evaluación de la calidad de los estudios incluidos se pueden observar en la Tabla 4.
Discusión
La credibilidad y la utilidad de los resultados de un consenso son directamente proporcionales al rigor en la preparación y la realización que se efectúe. Los métodos de consenso deberían ser ejecutados ineludiblemente con una gran rigurosidad metodológica y atendiendo al cumplimiento de una serie de requerimientos de calidad. Así, hemos podido apreciar que la mayoría de los estudios que empleaban un método de consenso formal o estructurado obtenían una mayor calidad metodológica y, por el contrario, los métodos que procedían con el uso de métodos de consenso informales adolecían de esa alta calidad esperada.
Simplificando y teniendo en cuenta que cada técnica de consenso formal puede presentar numerosas variantes, las principales características de los 4 métodos presentados son: en el método Delphi los participantes son encuestados en diferentes rondas. Se les envía un cuestionario y se proporciona retroalimentación individual y/o grupal de las puntuaciones entre rondas, en la que se señalan sus posiciones y las globales del grupo. El consenso se obtiene por un procedimiento matemático de agregación simple de juicios individuales y eliminación de las posiciones extremas. Los participantes nunca se encuentran ni interactúan directamente(5,10). El número de modificaciones implementadas en el método Delphi ha conllevado una confusión considerable en torno a su aplicación(58,59).
En la técnica del grupo nominal los participantes se reúnen físicamente en una reunión dirigida por un moderador experimentado(60). En esta reunión, de un modo sumamente formalizado, exponen sus ideas, fijan individualmente sus puntos de vista, explicitan sus diferencias y votan individualmente cada solución propuesta(5,10,61). El consenso se obtiene, como en el caso anterior, por un procedimiento de agregación matemática de juicios individuales.
Las conferencias de consenso consisten en la evaluación de la evidencia disponible sobre alguna intervención diagnóstica o terapéutica ante un jurado constituido por expertos y no expertos que debe emitir un informe con recomendaciones sobre el uso de la intervención. Se simula el proceso de una vista oral en un juicio. Durante la sesión, los expertos defienden las conclusiones extraídas de la evidencia e interactúan con el público invitado a la conferencia. En 2013, la Office of Disease Prevention retiró el programa de conferencias de consenso(8), aunque sigue desarrollándose por otros investigadores.
Y, finalmente, el método RAND/UCLA comienza en una primera fase o ronda con el envío de un cuestionario y en una segunda ronda se realiza una reunión cara a cara para aclarar o discutir sobre el uso apropiado o inapropiado de un procedimiento médico o quirúrgico(9,61).
Los hallazgos obtenidos en esta revisión muestran que la mayoría de las 13 publicaciones sintetizadas en las tablas de nuestros resultados se realizaron en los Estados Unidos (6 publicaciones)(22,23,26,27,28,31), siendo España(19,24,29) y el Reino Unido(21,25,30) las localizaciones europeas con mayor producción científica (3 publicaciones), seguidas de Italia(20) (1 publicación). Esta circunstancia podría deberse a la existencia de una mayor tradición en la utilización de los métodos de consenso a lo largo de la historia, desde los años cuarenta en el entorno del Ejército y las Fuerzas Aéreas en Norteamérica(62).
Cabe destacar que el marco de desarrollo de los consensos localizados ha sido más frecuentemente de ámbito nacional en los Estados Unidos –todas las publicaciones localizadas(26,27,28,31), excepto 2 del mismo estudio con carácter internacional(22,23)– y en Europa se han localizado las 3 publicaciones del Reino Unido(21,25,30) y 2 de España(19,24) de ámbito internacional, siendo de área nacional solo una publicación en España(28) y otra en Italia(20). Esto podría deberse al interés por obtener consensos aplicables a un entorno más amplio y no circunscritos a un único país (en el caso de Europa).
Del mismo modo, las publicaciones localizadas incluyeron expertos cuyo número osciló en un intervalo relevante, entre 6 y 869 profesionales. La mayoría de ellos fueron traumatólogos con experiencia en cirugía de cadera; por tanto, de una única disciplina. Solo en 4 publicaciones(20,21,27,31) los profesionales que participaron en los consensos tuvieron diferente formación (multidisciplinarios).
En la mayoría de las publicaciones(19,21,22,23,24,26,27,29,31), además, se identificó la realización de al menos una reunión presencial, lo que indica la importancia de la discusión entre los expertos para obtener conclusiones y consensos de utilidad.
Los resultados de esta revisión sistemática también ponen de manifiesto que todos los estudios que emplean métodos de consenso informales o no estructurados(19,20,24,30) en el uso de la artroscopia de cadera y 2 que utilizaron el método Delphi(22,23) se realizaron sin definir claramente cómo se acordó el consenso. Por lo tanto, cuando los autores concluyen que los resultados del estudio reflejan la opinión consensuada, parece que el logro del consenso se asume como parte integral del método usado. A pesar de que el consenso puede ser el resultado esperado de aplicar una metodología de consenso, creemos que es necesario definir mejor los criterios para llegar a ese consenso y documentar el grado de acuerdo junto con los resultados.
A pesar de que la mayoría de los estudios incluidos en nuestra revisión sistemática tenían como objetivo el consenso, solo en algunos se definió el consenso con un criterio específico(21,25,27,28,29,31). Además, este criterio fue el motivo de la finalización del proceso, normalmente sobre la base de una definición a priori(21,25,26,27,28,29,31). Sin embargo, creemos que un enfoque adecuado sería definir formalmente a priori los criterios para los que se constituye el consenso, en lugar de asumirlo como un resultado automático por el hecho consustancial de recurrir a una metodología de consenso. Además, los investigadores también deberían especificar criterios alternativos de detención del proceso, incluyendo posiblemente un máximo número de rondas. Si los estudios se van a realizar durante un número determinado de rondas, los autores deben especificar cómo se cuantificará el grado de acuerdo al final del estudio.
Hasta donde sabemos, no existen indicadores de calidad validados para los estudios con metodología de consenso. Por ello, nos basamos en las recomendaciones de Humphrey-Murto et al.(18). Estos indicadores se seleccionaron sobre la base de los que creemos que permitirían que el estudio presentara validez interna y externa. La calidad de los estudios revisados, según estos indicadores, fue de forma general moderada o alta en los estudios con consensos formales. Sin embargo, es importante reconocer que esta puntuación se basa en lo que se informa en el estudio más que en la calidad del estudio en sí. Por lo tanto, proponemos que estos criterios u otros similares formen un conjunto de elementos sugeridos que deberían incluirse en todas las publicaciones con metodología de consenso. Creemos que la aplicabilidad de estos criterios en las publicaciones sería de utilidad en la difusión de pautas de calidad para la práctica clínica.
Estos planteamientos toman importancia debido a que la evidencia de nivel V (opinión de expertos) sigue siendo un componente necesario en el arsenal metodológico utilizado para determinar la respuesta a una pregunta clínica, sobre todo ante una situación de ausencia de evidencia de alta calidad (y dificultad para conseguirla) y de variabilidad clínica.
La medicina basada en la evidencia clasifica los ensayos clínicos aleatorizados y los metaanálisis como la evidencia de más alta jerarquía, mientras que devalúa la opinión de los expertos, ya que la clasifica como la categoría más baja. A pesar de ello, los ensayos clínicos aleatorizados y metaanálisis tienen debilidades y fortalezas (puesto que ningún método de investigación es perfecto) y no siempre pueden ser aplicados o utilizados como diseño para obtener resultados en investigación, ya sea por el tipo de pacientes (como pacientes frágiles o niños) o por el tipo de intervención que se pretende evaluar (por ejemplo, intervenciones quirúrgicas), ya que desde el punto de vista ético no sería admisible.
En verdad, “ningún diseño de estudio es perfecto y pueden surgir hallazgos contradictorios procedentes de todos los tipos de estudios”(63). Dicho esto, las alternativas prácticas a los estudios sobre los que se deposita confianza alta en sus resultados (ensayos clínicos aleatorizados, cohortes, observacionales… bien diseñados) varían desde los estudios observacionales actuales (ya que estamos en la era de los big data de los grandes registros de salud) a los métodos tradicionales, entre los que se incluiría la opinión de los expertos (más factibles y accesibles en algunas ocasiones).
Sea uno u otro diseño el que se considere más adecuado para conseguir el objetivo de nuestra investigación, debe llevar aparejado la calidad y el rigor metodológico para poder confiar y extrapolar sus resultado con la menor posibilidad de sesgos o limitaciones. Cualquier investigación científica depende sobremanera de la aplicación de unos métodos de investigación adecuados y rigurosamente detallados, y los estudios basados en la opinión de expertos no son una excepción(64). Podría ser pertinente presentar los estudios que empleen cualquier método de consenso de acuerdo con algunos indicadores similares a los de CONSORT, como se utiliza para los ensayos controlados aleatorios.
Esta revisión sistemática de la literatura presenta una visión global de los distintos métodos de consenso empleados en la artroscopia de cadera. No obstante, las limitaciones de este estudio son las inherentes a la aplicación de su metodología, entre ellas, el sesgo de publicación, derivado del hecho de que muchos trabajos científicos no llegan a publicarse, o el sesgo de selección, que depende de la objetividad de los criterios de inclusión y exclusión de los estudios. Se ha minimizado la probabilidad de estos sesgos incluyendo varias fuentes bibliográficas y trabajando con criterios amplios para la inclusión de estudios.
Conclusiones
Los métodos de consenso que se analizaron en esta revisión y que evaluaron la utilización de la artroscopia en la patología de cadera fueron mayoritariamente métodos formales de consenso. La utilización de estos métodos estructurados permitió conseguir, en su mayoría, los criterios para establecer el consenso entre los profesionales.
Tablas
Figuras
Información del artículo
Cita bibliográfica
Autores
Juan Máximo Molina Linde
Área de Evaluación de Tecnologías Sanitarias-AETSA. Fundación Pública Andaluza Progreso y Salud-FPS. Sevilla
Ana María Carlos Gil
Secretaría General de Investigación, Desarrollo e Innovación. Consejería de Salud y Familias. Sevilla
Agencia de Evaluación de Tecnologías Sanitarias de Andalucía (AETSA). Sevilla
Rebeca Isabel Gómez
Área de Evaluación de Tecnologías Sanitarias-AETSA. Fundación Pública Andaluza Progreso y Salud-FPS. Sevilla
Juan Ramón Lacalle Remigio
Departamento de Medicina Preventiva. Universidad de Sevilla
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Skrabanek P. Nonsensus consensus. Lancet. 1990;335(8703):1446-7.
-
2Thorndike EL. A constant error in psychological ratings. J Appl Psychol. 1920;4(1):25-9.
-
3Nadeau R, Cloutier E, Guay JH. New evidence about the existence of a bandwagon effect in the opinion formation process. Int Political Sci Rev. 1993;14(2):203-13.
-
4Briones E, Marín I, Álvarez R, et al. Fundamentos de consenso en el ámbito de las Ciencias de la Salud. En: Barrera de Unamuno A, Marín León I, Álvarez Gil R. (eds). Metodología de expertos. Consenso en Medicina. Granada: Monografías EASP; 1996. pp. 13-24.
-
5Murphy MK, Black NA, Lamping DL, et al. Consensus development methods, and their use in clinical guideline development. Health Technol Assess. 1998;2(3):1-88.
-
6Dalkey NC, Helmer O. An experimental application of the Delphi method to the use of experts. Management Science. 1963;9(3):458-67.
-
7Delbecq AL, Van de Ven AH. A group process model for problem identification and program planning. J Appl Behav Sci. 1971;7(4):466-92.
-
8NIH Consensus Development Program [Internet]. U.S. Department of Health & Human Services. National Institutes of Health. Retirement of the National Institutes of Health Consensus Development Program; [citado julio 2022]. Disponible en: https://consensus.nih.gov/default.htm.
-
9Fitch K, Bernstein SJ, Aguilar MD, et al. The RAND/UCLA Appropriateness Method User’s Manual. Santa Monica: RAND Corporation; 2001.
-
10Jones J, Hunter D. Consensus methods for medical and health services research. BMJ. 1995;311(7001):376-80.
-
11Vernon W. The Delphi technique: a review. Int J Ther Rehabil. 2009;16(2):69-76.
-
12Neugebauer EA, Waydhas C, Lendemans S, Rixen D, Eikermann M, Pohlemann T. The treatment of patients with severe and multiple traumatic injuries. Dtsch Arztebl Int. 2012;109(6):102-8.
-
13Genevay S, Courvoisier DS, Konstantinou K, et al. Clinical classification criteria for neurogenic claudication caused by lumbar spinal stenosis. The N-CLASS criteria. Spine J. 2018;18(6):941-7.
-
14Berven SH, Kamper SJ, Germscheid NM, et al. An international consensus on the appropriate evaluation and treatment for adults with spinal deformity. Eur Spine J. 2018;27(3):585-96.
-
15Grypdonck L, Aertgeerts B, Luyten F, et al. Development of quality indicators for an integrated approach of knee osteoarthritis. J Rheumatol. 2014;41(6):1155-62.
-
16Liberati A, Altman DG, Tetzlaff J, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. PLoS Med. 2009;6(7):e1000100.
-
17Moher D, Liberati A, Tetzlaff J, et al.; PRISMA Group. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. PLoS Med. 2009;6(7):e1000097.
-
18Humphrey-Murto S, Varpio L, Gonsalves C, et al. Using consensus group methods such as Delphi and Nominal Group in medical education research. Med Teach. 2017;39(1):14-9.
-
19Altman RD, Bloch DA, Dougados M, et al. Measurement of structural progression in osteoarthritis of the hip: the Barcelona consensus group. Osteoarthritis Cartilage. 2004;12(7):515-24.
-
20Randelli F, Romanini E, Biggi F, et al. II Italian intersociety consensus statement on antithrombotic prophylaxis in orthopaedics and traumatology: arthroscopy, traumatology, leg immobilization, minor orthopaedic procedures and spine surgery. J Orthop Traumatol. 2013;14(1):1-13.
-
21Griffin DR, Dickenson EJ, O'Donnell J, et al. The Warwick Agreement on femoroacetabular impingement syndrome (FAI syndrome): an international consensus statement. Br J Sports Med. 2016;50(19):1169-76.
-
22Abouljoud MM, Backstein D, Battenberg A, et al. Hip and Knee Section, Treatment, Surgical Technique: Proceedings of International Consensus on Orthopedic Infections. J Arthroplasty. 2019;34(2S):S445-51.
-
23Aalirezaie A, Arumugam SS, Austin M, et al. Hip and Knee Section, Prevention, Risk Mitigation: Proceedings of International Consensus on Orthopedic Infections. J Arthroplasty. 2019;34(2S):S271-8.
-
24Marín-Peña Ó, Más-Martínez J, Ribera-Zabalbeascoa J, et al. Consenso AEA-LATAM sobre artroscopia de cadera en displasia y patología degenerativa. Rev Esp Artrosc Cir Articul. 2019;26(1):53-63.
-
25Radha S, Hutt J, Lall A, et al. Best practice guidelines for arthroscopic intervention in femoroacetabular impingement syndrome: Results from an International Delphi Consensus Project - Phase 1. J Hip Preserv Surg. 2019;6(4):326-38.
-
26Lynch TS, Minkara A, Aoki S, et al. Best Practice Guidelines for Hip Arthroscopy in Femoroacetabular Impingement: Results of a Delphi Process. J Am Acad Orthop Surg. 2020;28(2):81-9.
-
27Riddle DL, Perera RA. American Academy of Orthopedic Surgeons Appropriate Use Criteria for Hip Preservation Surgery: Variables That Drive Appropriateness for Surgery. Arthritis Care Res (Hoboken). 2020;72(3):405-11.
-
28Wininger AE, Dabash S, Ellis TJ, Nho SJ, Harris JD. The Key Parts of Hip Arthroscopy for Femoroacetabular Impingement Syndrome: Implications for the Learning Curve. Orthop J Sports Med. 2021;9(6):23259671211018703.
-
29Molina-Linde JM, Carlos-Gil AM, García-Benítez B, et al.; grupo de panelistas. Artroscopia de cadera. Indicaciones de uso adecuado. Sevilla: Agencia de Evaluación de Tecnologías Sanitarias de Andalucía. Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones del SNS; 2017.
-
30Griffin D, Wall P, Realpe A, et al. UK FASHIoN: feasibility study of a randomised controlled trial of arthroscopic surgery for hip impingement compared with best conservative care. Health Technol Assess. 2016;20(32):1-172.
-
31American Academy of Orthopaedic Surgeons. Management of Osteoarthritis of the Hip. Appropriate Use Criteria [Internet]. Illinois: AAOS; 2017 [citado jul 2022]. Disponible en: https://www.aaos.org/ globalassets/qualityand-practice-resources/osteoarthritis-of-the-hip/oa-hip-auc.pdf.
-
32Bick RL, Haas S. Thromboprophylaxis and thrombosis in medical, surgical, trauma, and obstetric/gynecologic patients. Hematol Oncol Clin North Am. 2003;17(1):217-58.
-
33Bounameaux H. Thromboprophylaxis in 'minor' orthopedic surgery. Pathophysiol Haemost Thromb. 2010;37(Suppl. 1):26.
-
34Garcia FL, Williams BT, Maheshwer B, et al. Pain management practice patterns after hip arthroscopy: an international survey. J Hip Preserv Surg. 2020;7(3):537-46.
-
35Griffin D, Wall PDH. Non-operative treatment of femoroacetabular impingement: Design of a fair comparator for a multi-center national randomized trial of arthroscopic surgery. 2012;28(6):e55-6.
-
36Kemp JL, Beasley I. 2016 international consensus on femoroacetabular impingement syndrome: the Warwick Agreement-why does it matter? Br J Sports Med. 2016;50(19):1162-3.
-
37Lall AC, Annin S, Chen JW, et al. Consensus-based classification system for intra-operative management of labral tears during hip arthroscopy-aggregate recommendations from high-volume hip preservation surgeons. J Hip Preserv Surg. 2020;7(4):644-54.
-
38Maldonado DR, Lall AC, Walker-Santiago R, et al. Hip labral reconstruction: consensus study on indications, graft type and technique among high-volume surgeons. J Hip Preserv Surg. 2019;6(1):41-9.
-
39Pohlemann T, Culemann U. Summary of controversial debates during the 5th "Homburg Pelvic Course" 13-15 September 2006. Injury. 2007;38(4):424-30.
-
40Prisco D. Italian Society on Haemostasis and Thrombosis and the Italian Orthopedic Societies: an alliance to improve the standard of venous thromboembolism prophylaxis. Thromb Res. 2014;134(Suppl. 2):S1.
-
41Lynch TS, Minkara A, Aoki SK, et al. Best Practice Guidelines for Hip Arthroscopy in Femoroacetabular Impingement: Results of a Delphi Process. J Am Acad Orthop Surg. 2019,7(7)(suppl 5):2325967119S00318.
-
42Rillo O, Riera H, Espinosa-Morales R, et al. Panlar Consensus on Hand, Hip and Knee OA. Arthritis Rheumatol. 2015;67: (suppl 10).
-
43Aalirezaie A, Anoushiravani A, Cashman J, et al. General Assembly, Prevention, Host Risk Mitigation - Local Factors: Proceedings of International Consensus on Orthopedic Infections. J Arthroplasty. 2019;34(2):S37-S41.
-
44Cardiovascular Disease Educational and Research Trust; Cyprus Cardiovascular Disease Educational and Research Trust; European Venous Forum; International Surgical Thrombosis Forum; International Union of Angiology; Union Internationale de Phlébologie. Prevention and treatment of venous thromboembolism. International Consensus Statement (Guidelines according to scientific evidence). Int Angiol. 2006;25(2):101-61.
-
45Conrozier T, Monfort J, Chevalier X, et al. EUROVISCO Recommendations for Optimizing the Clinical Results of Viscosupplementation in Osteoarthritis. Cartilage. 2020;11(1):47-59.
-
46McClincy MP, Wylie JD, Williams DN, et al. Standardizing the Diagnostic Evaluation of Nonarthritic Hip Pain Through the Delphi Method. Orthop J Sports Med. 2021;9(4): 2325967121991213.
-
47Misiolek H, Zajaczkowska R, Daszkiewicz A, et al. Postoperative pain management - 2018 consensus statement of the Section of Regional Anaesthesia and Pain Therapy of the Polish Society of Anaesthesiology and Intensive Therapy, the Polish Society of Regional Anaesthesia and Pain Therapy, the Polish Association for the Study of Pain and the National Consultant in Anaesthesiology and Intensive Therapy. Anest Intens Ther. 2018;50(3):173-99.
-
48Mosler AB, Kemp J, King M, et al. Standardised measurement of physical capacity in young and middle-aged active adults with hip-related pain: recommendations from the first International Hip-related Pain Research Network (IHiPRN) meeting, Zurich, 2018. Br J Sports Med. 2020;54(12):702-10.
-
49Reiman MP, Thorborg K, Covington K, et al. Important clinical descriptors to include in the examination and assessment of patients with femoroacetabular impingement syndrome: an international and multi-disciplinary Delphi survey. Knee Surg Sports Traumatol Arthrosc. 2017;25(6):1975-86.
-
50Reiman MP, Agricola R, Kemp JL, et al. Consensus recommendations on the classification, definition and diagnostic criteria of hip-related pain in young and middle-aged active adults from the International Hip-related Pain Research Network, Zurich 2018. Br J Sports Med. 2020;54(11):631-41.
-
51Takla A, O'Donnell J, Voight M, et al. The 2019 International Society of Hip Preservation (ISHA) physiotherapy agreement on assessment and treatment of femoroacetabular impingement syndrome (FAIS): an international consensus statement. J Hip Preserv Surg. 2020;7(4):631-42.
-
52Zhang W, Moskowitz RW, Nuki G, et al. OARSI recommendations for the management of hip and knee osteoarthritis, Part II: OARSI evidence-based, expert consensus guidelines. Osteoarthritis Cartilage. 2008;16(2):137-62.
-
53Molina Linde JM, Carlos Gil AM, Benot López S, et al. Criterios de uso adecuado de la artroscopia de cadera en artrosis. Rev Esp Artrosc Cir Articul. 2018;25(3):236-45.
-
54Molina-Linde JM, Carlos-Gil AM, Benot-López S, et al. Desarrollo de criterios de uso adecuado para la artroscopia de cadera en pacientes con choque femoroacetabular. Rev Esp Cir Ortop Traumatol. 2018;62(5):328-36.
-
55Della Rocca G, Danelli G, Randelli F, et al. II Italian intersociety consensus statement on antithrombotic prophylaxis in orthopedics and traumatology. Minerva Anestesiol. 2013;79(7):778-92.
-
56Hospach T, Hedrich C, Fernández F, et al. Bacterial arthritis in children and adolescents, core theme treatment. Results of the Worlitz consensus meeting 2016, part 2. Monatsschr Kinderheilkd. 2018;166(3):239-48.
-
57Parvizi J, Gehrke T, Mont MA, et al. Introduction: Proceedings of International Consensus on Orthopedic Infections. J Arthroplasty. 2019;34(2S):S1-S2.
-
58Crisp J, Pelletier D, Duffield C, et al. The Delphi method? Nurs Res. 1997;46(2):116-8.
-
59Hasson F, Keeney S, McKenna H. Research guidelines for the Delphi survey technique. J Adv Nurs. 2000;32(4):1008-15.
-
60Nair R, Aggarwal R, Khanna D. Methods of formal consensus in classification/diagnostic criteria and guideline development. Semin Arthritis Rheum. 2011;41(2):95-105.
-
61Campbell SM, Cantrill JA. Consensus methods in prescribing research. J Clin Pharm Ther. 2001;26(1):5-14.
-
62Dayé C. How to train your oracle: The Delphi method and its turbulent youth in operations research and the policy sciences. Soc Stud Sci. 2018;48(6):846-68.
-
63Frieden TR. Evidence for Health Decision Making - Beyond Randomized, Controlled Trials. N Engl J Med. 2017;377(5):465-75.
-
64Tonelli MR. In defense of expert opinion. Acad Med. 1999;74(11):1187-92.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- <em>REACA</em>, la revista de todos
- Aplicabilidad de los métodos de consenso en la artroscopia de cadera: revisión sistemática
- Evolución de la indicación del tratamiento artroscópico del pinzamiento femoroacetabular y de la indicación de la artroplastia total de cadera en menores de 60 años
- Evolución de los defectos óseos glenohumerales tras el fracaso de la reparación de Bankart artroscópica. Estudio de una serie de casos
- Artículos destacados para el tratamiento quirúrgico de la inestabilidad lateral de tobillo
- Inestabilidad posterolateral de codo con defecto osteocondral en el <em>capitellum </em>, ¿cómo afrontar esta asociación?
- Tratamiento artroscópico de un osteocondroma femoral como causa de choque femoroacetabular. A propósito de un caso
- La artrofibrosis mirándose al espejo
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.