Manejo de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad: revisión narrativa de la literatura
Management of triceps surae muscle injuries in young adult and middle-aged athletes: a narrative literature review
Resumen:
Objetivo: realizar una revisión narrativa bibliográfica que permita conocer las estrategias del manejo (historia clínica, examen clínico, pruebas de imagen y tratamiento) de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad.
Métodos: en este estudio se realizó una búsqueda de referencias bibliográficas en PubMed. Se revisaron diferentes estudios anatómicos, radiológicos, clínicos y revisiones sistemáticas acerca del estado actual del manejo de las lesiones musculares del tríceps sural.
Resultados: la lesión del tríceps sural se produce por un mecanismo de sobrestiramiento en extensión de rodilla junto con una dorsiflexión de tobillo. El diagnóstico clínico requiere de una anamnesis específica, así como de pruebas funcionales. Además, el diagnóstico debe ser complementado con pruebas de imagen para diferenciar entre las lesiones de los músculos gastrocnemio y sóleo. El tratamiento puede ser conservador, dependiendo de la magnitud de la lesión. Finalmente, el uso de coadyuvantes biológicos como el plasma rico en plaquetas podría ayudar a mejorar la cicatrización y el tiempo de recuperación.
Conclusión: el manejo clínico de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad debe ser sistematizado, tener en cuenta tanto la historia clínica como el examen clínico y las pruebas de imagen que pudieran mejorar la capacidad diagnóstica diferencial. Se debe vigilar la aparición de complicaciones como la trombosis venosa profundas, la miositis osificante o el síndrome compartimental. El alta precoz es un objetivo deseable, pero debe considerarse el importante riesgo de recidivas.
Nivel de evidencia: nivel de evidencia 4.
Relevancia clínica: esta revisión permite conocer las actuales estrategias del manejo de las lesiones musculares del tríceps sural, así como conocer los principales riesgos de un diagnóstico diferencial errado.
Abstract:
Objective: to conduct a narrative literature review of the management strategies (clinical history, clinical examination, imaging tests and treatment) in triceps surae muscle injuries amongst young adult and middle-aged athletes.
Methods: a PubMed literature search was made in this study. The review focused on different anatomical, radiological and clinical studies and systematic reviews on the state of the art in the management of triceps surae muscle injuries.
Results: triceps surae injury occurs as a result of over-stretching of the knee in extension, together with a dorsiflexion of the ankle. The clinical diagnosis requires a specific anamnesis together with the conduction of functional tests. In addition, the diagnosis should be complemented by imaging tests to differentiate between injuries of the gastrocnemius and soleus muscles. The management may be conservative, depending on the magnitude of the injury. Lastly, the use of biological coadjuvants such as platelet rich plasma could contribute to improve healing and short the time to recovery.
Conclusion: the clinical management of triceps surae muscle injuries in young adult and middle-aged athletes shall be conducted on a systematic basis, taking into account both the clinical history and the clinical examination and imaging tests that may contribute to a better differential diagnosis. Monitoring of the appearance of complications such as deep vein thrombosis, myositis ossificans or compartment syndrome is required. Early discharge is a desirable goal, though the important risk of relapse must be taken into account.
Level of evidence: level of evidence 4.
Clinical relevance: this review describes the current management strategies in triceps surae muscle injuries, as well as the main risks of a wrong differential diagnosis.
Introducción
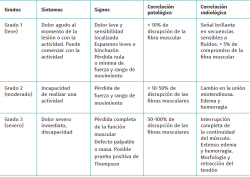
Las lesiones musculares del tríceps sural fueron descritas por primera vez en el año 1883 en tenistas; por ello, se denominó a estas lesiones como tennis leg(1). Las lesiones musculares del tríceps sural pueden ser clasificadas de acuerdo con Dixon(2), tal y como describe la Tabla 1. Junto a otras lesiones de pierna y del tendón de Aquiles en futbolistas profesionales, estas pueden alcanzar hasta el 11% del total de las lesiones durante la competencia deportiva profesional(3). Además, es común observar este cuadro clínico en deportistas jóvenes de mediana edad que practican deportes como el tenis, el baloncesto, la carrera o el fútbol(1).
Desafortunadamente, estas lesiones causan un importante dolor, claudicación, edema, impotencia funcional y pérdida significativa de la práctica deportiva(4). Todo esto es debido a que el tríceps sural es el grupo muscular encargado de la propulsión y la absorción de las fuerzas de reacción del suelo en la extremidad inferior(5). Por ello, el diagnóstico apropiado y oportuno de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad es esencial para adoptar una conducta terapéutica que logre una eficiente y oportuna recuperación del deportista(4).
El tríceps sural está conformado por los músculos gastrocnemio medial, lateral, sóleo y plantar delgado. Sus aponeurosis se unen a nivel distal para conformar el tendón de Aquiles, el cual posee una inserción en la tuberosidad calcánea, convirtiéndolo así en un flexor plantar cuando su acción muscular es concéntrica(6). Por ello, las lesiones del tríceps sural son originadas frecuentemente en extensión máxima de rodilla junto con una dorsiflexión de tobillo, dado que esto distiende al tríceps sural y a todos los elementos anatómicos que se encuentran en el compartimiento posterior de la pierna(7,8,9). Tanto un incremento de la tensión de los elementos elásticos como la alta velocidad predisponen a la deformidad plástica de las estructuras elásticas del tríceps sural creando roturas, especialmente durante la fase excéntrica de una contracción muscular donde, además de una tracción distal por sobrestiramiento, existe una tracción muscular proximal(6). Como el tríceps sural atraviesa más de una articulación y se conforma por un alto porcentaje de fibras de tipo 2 o rápidas, las contracciones excéntricas de alta velocidad son consideradas de alto riesgo para generar desgarros musculares(2). Además, otros factores como la fatiga muscular, alteraciones de la coordinación interarticular (rodilla-tobillo) o el deterioro de la vascularización son factores que pueden aumentar el riesgo de sufrir un desgarro del tríceps sural(1).
A pesar de que las lesiones musculares del tríceps sural son frecuentes en el deportista y su mecanismo de lesión es claro(2), el diagnóstico diferencial anatómico entre las lesiones de los músculos gastrocnemio, sóleo y plantar delgado, así como su magnitud, puede resultar difícil(10). La compleja anatomía de este grupo muscular disminuye la capacidad diagnóstica, causando un manejo terapéutico inapropiado que puede perjudicar el rendimiento del deportista(10). Por este motivo, se hace necesario mejorar la localización anatómica de la lesión y la identificación de su magnitud. Por lo tanto, se requiere realizar tanto una historia clínica cuidadosa como un examen físico(9). Además, el empleo de exámenes complementarios, como la resonancia magnética y la ultrasonografía, mejora el diagnóstico de la lesión muscular(11,12). Dependiendo de la magnitud de la lesión, el tratamiento se sugiere que sea conservador o quirúrgico(12). Además, se recomienda el uso de coadyuvantes biológicos como el plasma rico en plaquetas (PRP) para disminuir el tiempo de recuperación de una lesión muscular y la mejora del proceso de cicatrización(13,14). Sin embargo, actualmente no existe evidencia científica que soporte con consistencia su empleo para mejorar el dolor, la funcionalidad y el retorno deportivo después de una lesión muscular(14). Probablemente, esto se deba a que estos factores están más asociados a la función articular(11).
El objetivo de este estudio es realizar una revisión narrativa bibliográfica que permita conocer las estrategias del manejo (historia clínica, examen clínico, pruebas de imagen y tratamiento) de las lesiones musculares del tríceps sural al que hemos hecho referencia previamente.
Métodos
Diseño del estudio
El presente estudio es una revisión narrativa bibliográfica efectuada por 5 expertos independientes entre los años 2019 y 2020 que buscó responder la pregunta: ¿cuáles son las estrategias sugeridas en relación con el manejo de las lesiones musculares del tríceps sural?
Criterios de inclusión y exclusión
Los criterios de inclusión son: artículos científicos (cohortes, estudios transversales, ensayos clínicos, revisiones narrativas, revisiones sistemáticas y metaanálisis) que consideren la historia clínica, el examen clínico, la clasificación y el tratamiento de los desgarros musculares del tríceps sural en sujetos que practican actividad física y/o deporte entre los 18 y los 45 años, artículos científicos escritos en español o inglés, publicaciones en revistas científicas indexadas en PubMed (https://pubmed.ncbi.nlm.nih.gov/), la existencia de un completo consenso de inclusión entre los autores y que tanto el título como el resumen estén directamente asociados con la pregunta de investigación. Los criterios de exclusión son: artículos que incluyan sujetos con comorbilidad, las enfermedades del colágeno, la desnutrición, las lesiones traumáticas distintas al desgarro muscular del tríceps sural y cualquier malformación descrita de la población de estudio, los estudios de casos clínicos, las series de casos, la incapacidad de acceder al artículo completo y los artículos no revisados por pares.
Resultados
Historia clínica y examen clínico
En cuanto a la historia clínica, es fundamental tener claridad respecto a la etiopatogenia, la manifestación clínica, la epidemiología y una entrevista con el paciente estructurada. Además, la búsqueda dirigida del mecanismo de lesión es clave para iniciar el manejo efectivo de las lesiones musculares del tríceps sural. Los síntomas prodrómicos del músculo gastrocnemio facilitan el planteamiento de la hipótesis diagnóstica. Alrededor del 20% de los pacientes pueden recordar molestias prodrómicas, pudiendo existir un dolor sordo en la pierna afectada(15). En el caso de la lesión conocida como tennis leg, típicamente el paciente refiere una sensación incómoda de golpe en la cara posterior de la pierna, siendo acompañada en algunas ocasiones por un chasquido audible, parecido al de romper una rama(16). Igualmente, en el momento de la lesión puede no experimentarse dolor, pero luego este se desarrolla en la zona posteromedial de la pierna, pudiendo ser tan intenso como para restringir la marcha(17).
En cuanto al examen físico, este es el examen que permite localizar y conocer la severidad de la lesión. Para generar una hipótesis diagnóstica diferencial del posible desgarro del tríceps sural, la aplicación de pruebas provocativas y que alivien el dolor por medio de la palpación, pruebas de fuerza y la elongación de los músculos gastrocnemio medial, lateral y sóleo son esenciales para ubicar la posible lesión(18). Además, cabe señalar que desde la bibliografía se desprende que diferenciar la lesión del gastrocnemio y del sóleo supone un hallazgo clínico importante para orientar el tratamiento y determinar el pronóstico de estas lesiones(19).
El examinador, en primer lugar, debe aislar la activación muscular variando el grado de flexión de la rodilla. Por ejemplo, con la rodilla en flexión máxima, el sóleo se transforma en el primer generador de fuerza de la flexión plantar. Por el contrario, con la rodilla en extensión máxima, el gastrocnemio proporciona la mayor contribución de la flexión plantar(2). Este comportamiento se origina en las diferencias mecánicas entre el gastrocnemio y el sóleo, pues se insertan proximal y distal a la rodilla, respectivamente. Por ello, si el examinador desea realizar una prueba provocativa en el músculo sóleo, debe generar flexión plantar con flexión de rodilla, mientras que para causar una prueba provocativa en el músculo gastrocnemio, debe realizarse una flexión plantar con extensión de rodilla. Además, se recomienda palpar la región posterior de la pierna a lo largo del músculo y su aponeurosis(18). En este momento, es necesario identificar la respuesta dolorosa a la palpación, el nivel de inflamación, engrosamiento o defectos y masas. La topología de la respuesta dolorosa será un signo relevante del examen físico porque los desgarros de gastrocnemios se presentan típicamente con una respuesta dolorosa en la cara medial o la unión miotendinosa, mientras que en los desgarros del sóleo el dolor es generalmente lateral(20).
Los posibles hallazgos del examen físico incluyen el dolor sobre el sitio del desgarro, equimosis(19) o un gap subcutáneo. Este último signo implica una retracción tisular y establece una mayor gravedad de la lesión(19). Frente a ello, el paciente puede referir un dolor intenso durante la elongación pasiva del tríceps sural o durante la flexión plantar contra resistencia(18).
Algunas pruebas adicionales pueden ser utilizadas en la evaluación diferencial de los desgarros musculares del tríceps sural con la intención de provocar una disfunción del mecanismo propulsor y amortiguador flexor plantar. Ello incluye la prueba de Thompson o squeeze test, ejecutada en decúbito supino con una compresión del mecanismo plantiflexor, mediciones circunferenciales de la pierna para cuantificar la asimetría, realizada en bipedestación en la zona más prominente de la pierna y la evaluación de movimientos funcionales(21,22). Estos movimientos incluyen la elevación del talón monopodal (que puede ser ejecutada en bipedestación con leve asistencia de la extremidad superior), elevación del talón bipodal (ejecutada en la misma modalidad que la prueba anterior), dorsiflexión en cadena cerrada (ejecutada en bipedestación, con la planta totalmente apoyada se lleva el peso del cuerpo hacia anterior para tensar la musculatura posterior de pierna), salto en una pierna (ejecutada en posición bípeda, se solicita la ejecución de un impulso vertical), caminar y correr (que preferiblemente sean realizadas en una unidad de biomecánica)(23). Finalmente, debe considerarse que las lesiones concomitantes del sóleo y el gastrocnemio pudieran complicar el diagnóstico diferencial, por la combinación de sintomatología y signos clínicos. Esta combinación ha sido descrita hasta en un 17% en estudios radiológicos(24), es decir, aproximadamente 1 de cada 6 pacientes podrá presentarla.
Pruebas de imagen
El diagnóstico diferencial de las lesiones musculares del tríceps sural es amplio e incluye la rotura del tendón de Aquiles, atrapamientos vasculares, síndrome compartimental crónico por ejercicio, lesión del plantar delgado y la trombosis venosa profunda (TVP), siendo esta última entidad una complicación que requiere una oportuna identificación y tratamiento(25).
La ultrasonografía es el método de elección inicial, porque ofrece una rápida accesibilidad, bajo costo y ausencia de radiación(26,27,28), tal y como se observa en la Figura 1. Algunas características a evaluar con la ultrasonografía incluyen el tamaño de la rotura, si es total o parcial, así como la presencia de un hematoma y/o colecciones líquidas entre los músculos gastrocnemios y sóleo.
reaca.29175.fs2002013-figura1.png
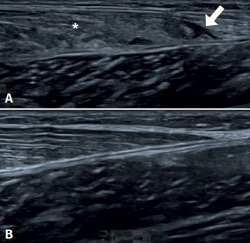
Figura 1. Estudio de las lesiones del tríceps sural con ultrasonografía. A: lesión fibrilar en la unión miotendinosa distal del gastrocnemio medial, aquí se muestra el defecto fibrilar hipoecogénico (flecha), asociado a pérdida del patrón fibrilar habitual y edema de las fibras musculares adyacentes (asterisco); B: unión miotendinosa distal del gastrocnemio medial en un tríceps sural normal.
La imagen ultrasonográfica más frecuente en las lesiones musculares del tríceps sural es un área hipoecogénica en la unión miotendinosa distal del gastrocnemio medial(29). Esto último se traduce como un contenido serohemático entre las fibras musculares y el plano miofascial, asociado a un aumento de la ecogenicidad de la musculatura adyacente como manifestación de edema e hiperemia en el estudio Doppler color(9), tal y como se muestra en la Figura 1. Delgado et al., en 141 pacientes clínicamente diagnosticados de tennis leg, demostraron que el 67% de los pacientes presentaba una rotura parcial del gastrocnemio medial, el 1,4% presentaba una rotura asociada del tendón del plantar delgado y el 21% tenía una colección intermuscular entre el músculo gastrocnemio medial y el sóleo, lo cual permite tener una mejor perspectiva del posible diagnóstico diferencial(30). Por su parte, el compromiso del gastrocnemio lateral es mucho menos frecuente, alcanzando un 14% de los casos(31). La ultrasonografía también juega un rol en el seguimiento de las lesiones. En una evolución normal, es posible observar la disminución progresiva del edema, la resolución del defecto fibrilar y la reabsorción de las colecciones líquidas(32). También es frecuente observar signos de organización del hematoma entre el gastrocnemio y el sóleo, lo que evoluciona como un cordón cicatricial fibroso fusiforme sin elementos inflamatorios, tal y como se muestra en la Figura 2.
reaca.29175.fs2002013-figura2.png
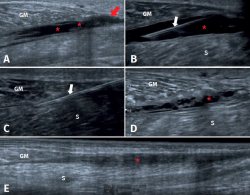
Figura 2. Evolución de desgarro fibrilar del músculo gastrocnemio medial. A: imagen ecográfica de un desgarro agudo en la unión miotendinosa distal del gastrocnemio medial (GM) (flecha roja), asociado a hematoma en el plano aponeurótico adyacente al sóleo (S) (asteriscos); B: posicionamiento de aguja antes de la aspiración (flechas blancas) del hematoma bajo guía ultrasonográfica; C: aspiración con aguja (flechas blancas) del hematoma bajo guía ultrasonográfica, extracción de 70 cc; D: control a los 10 días de evolución, recidiva del hematoma, de menor tamaño, con tabiques y signos de organización; E: control a los 31 días, muestra organización del hematoma, con evolución hacia un cordón fibrocicatricial sin signos inflamatorios. Cicatrización completa del desgarro (flecha roja).
La ultrasonografía permite distinguir entre una lesión muscular y una TVP. Hasta un 10% de las sospechas de lesiones del tríceps resultan ser en realidad TVP que requieren tratamiento específico y pueden causar complicaciones letales(25). Es necesario, por tanto, mantener un alto índice de sospecha de estas lesiones(25,30).
reaca.29175.fs2002013-figura3.png
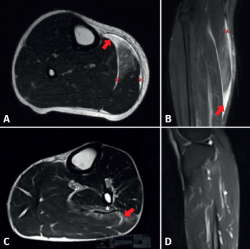
Figura 3. Estudio de las lesiones del tríceps sural con resonancia magnética. A: secuencia T2 axial; B: secuencia STIR coronal, donde se muestra un defecto fibrilar (flecha roja) en la unión miotendinosa del gastrocnemio medial, asociado a colección hemática en el plano periaponeurótico (asteriscos rojos); C: secuencia T2 axial; D: secuencia T2 FS, se muestra un defecto fibrilar del músculo sóleo en la unión miotendinosa proximal lateral (flecha roja), asociado a edema de las fibras musculares adyacentes (asteriscos blancos).
Respecto al empleo de la resonancia magnética, facilita el diagnóstico diferencial dado el mejor detalle anatómico que proporciona. Los signos identificables por resonancia magnética incluyen el edema, la rotura o la discontinuidad de las fibras musculares, la retracción muscular y la presencia de hematomas, tal y como se representa en la Figura 3. Con el empleo de la resonancia magnética, las lesiones musculares son fácilmente identificadas y localizadas, siendo porcentualmente similares en frecuencia las lesiones de los músculos gastrocnemio medial y sóleo(33). En contraste, existe una menor capacidad diagnóstica para estas lesiones musculares empleando ultrasonografía(9). En este contexto, se han descrito 5 sitios importantes de lesión del músculo sóleo: en la unión miotendinosa proximal medial (25,5%), la región proximal lateral (12,7%), la porción central y distal del tendón de Aquiles (18,2%), y en el plano miofascial anterior y posterior (43,6%)(34), tal y como se representa en la Figura 3. Balius et al. compararon la capacidad de la ultrasonografía para diagnosticar lesiones del músculo sóleo en comparación con la resonancia magnética, siendo la ultrasonografía capaz de detectar únicamente el 27,2% de los casos, resultando las lesiones que se encuentran en el plano miofascial posterior las que presentan una mejor detección(34). Por lo tanto, en casos con alta sospecha clínica de desgarro del sóleo y con resultado ultrasonográfico normal, la resonancia magnética debe ser parte del diagnóstico diferencial.
Tratamiento
Dentro del manejo en fase aguda de las lesiones del tríceps sural, un objetivo precoz es limitar la hemorragia y el dolor, así como prevenir las complicaciones(35,36).
En los primeros 3 a 5 días, se recomienda el reposo muscular, limitar la elongación y la contracción muscular, aplicar crioterapia y compresión, elevar de la pierna y analgesia(32,37,38,39). El empleo de vendajes compresivos, una cuña o alza en el talón y la marcha asistida con bastones serán útiles durante esta fase. El uso de antiinflamatorios no esteroideos (AINE) debe restringirse a las primeras 24-72 horas debido al aumento del sangrado por los efectos antiplaquetarios. En oposición al empleo de AINE, el uso de inhibidores de la COX-2 es una alternativa terapéutica durante este periodo porque no poseen un efecto antiagregante plaquetario(36). También pueden ser empleados el paracetamol, analgésicos opiáceos y la electroanalgesia para el control del dolor(37). Como contraindicación absoluta en el sitio de la lesión o sitios adyacentes, el calor húmedo y el masaje en la etapa temprana de la cicatrización no se recomiendan porque aumentan el riesgo de hemorragia(12). En esta etapa, debe tenerse un especial cuidado respecto al síndrome compartimental que, a pesar de ser un cuadro no frecuente, puede complicar la evolución de los desgarros musculares agudos; por ello, es relevante educar al paciente respecto a los síntomas de esta complicación para que sean informados de modo oportuno(37). Ante la persistencia de los síntomas o si estos no han mejorado como se esperaba con el tratamiento agudo, es conveniente reexaminar y realizar nuevos estudios de imagen para poder evaluar las complicaciones y redireccionar el tratamiento.
En la etapa subaguda (entre 7 y 10 días), es posible guiar aspiraciones de colecciones bajo ultrasonografía para mejorar la rehabilitación(32). De modo sucinto, la aspiración se realizará preferiblemente en la fase subaguda, siendo más eficaz si se obtiene un líquido (frente a un hematoma puro) y se consigue un drenaje completo de la colección serohemática(40). Especial cuidado debe tenerse con la iatrogenia neurovascular(40). Por otra parte, es imperativo restringir la técnica ante la presencia de un sangrado activo, coagulopatías y falta de habilidad con el manejo de la aguja y el ultrasonógrafo(40). La Figura 2 detalla la evolución de un desgarro fibrilar del músculo gastrocnemio medial y el drenaje completo de la colección de un paciente antes de la rehabilitación.
En la misma etapa subaguda de las lesiones del tríceps sural antes descrita, se sugiere comenzar la rehabilitación física(28). En esta etapa, los objetivos terapéuticos son: favorecer el proceso de cicatrización, fortalecer la cicatriz, acondicionar y fortalecer la musculatura afectada e identificar de modo precoz las alteraciones de la contracción muscular(37). Diez días después de la lesión, en la cicatriz desarrollada se espera un incremento de la resistencia a la tensión que permita progresar hacia ejercicios de fortalecimiento isométrico, los cuales siempre deben preceder al ejercicio concéntrico y excéntrico(28,37). En esta etapa, métodos de fisioterapia como calor húmedo, calor profundo y el manejo terapéutico de partes blandas son relativamente permitidos, siempre y cuando no generen procesos inflamatorios(37). La elongación pasiva del músculo lesionado ayudará a deformar la cicatriz intermuscular en maduración y servirá de estímulo (deformación de proteínas de membrana) para la síntesis colágena y el ordenamiento de fibras en la dirección de las líneas de acción del trabajo muscular(41,42), lo cual es esencial que se logre antes de la etapa de fortalecimiento muscular. La progresión hacia el entrenamiento dinámico deberá ser a medida que cada tipo de ejercicio sea realizado sin dolor(12,20). Para los ejercicios de fortalecimiento concéntrico y excéntrico, se sugiere que se inicien solo si el fortalecimiento isométrico moderado puede ser llevado a cabo sin dolor(28,37). Luego, la rehabilitación funcional debería ser desarrollada considerando aspectos neuromusculares, movimientos multitarea para mejorar la fuerza, la resistencia y habilidades motoras(37). Posteriormente, durante la etapa de retorno deportivo debe darse espacio para el entrenamiento pliométrico y balístico, con el objetivo de prevenir recidivas de la lesión(37). Como última etapa, la función muscular debe ser sometida a una evaluación para conocer el desempeño biomecánico y ser complementadas con puntuaciones clínicas para cuantificar y evaluar el actual estado de la lesión muscular. Particularmente aquí, debe existir una búsqueda dirigida respecto a la falta de fuerza excéntrica, control excéntrico y alteraciones neuromusculares.
Es relevante considerar la biomecánica de la musculatura lesionada en la rehabilitación. Mientras que la musculatura sólea se sugiere que sea entrenada como un músculo que otorgue mayor tolerancia a la fatiga muscular, la musculatura gastrocnemia debería ser dirigida hacia el trabajo de potencia muscular. Otro aspecto relevante es considerar que la rehabilitación puede variar temporalmente según el grado de la lesión (Tabla 1). Las lesiones de grado 1 poseen buen pronóstico y cursan favorablemente con los tiempos de reparación tisular antes descritos, mientras que una lesión de grado 3 podrá generar un peor pronóstico funcional, riesgo de recidiva y sobrecarga. Especialmente si son afectadas la unión miotendinosa o el tendón, estas lesiones también desarrollarán un peor pronóstico. Desafortunadamente, una mayor pérdida de fibras musculares, tal y como ocurre en lesiones de grado 3, podrá comprometer la actividad neuromuscular y sinergias musculares que requieren un mayor tiempo de rehabilitación, con la necesidad de generar una reeducación muscular que los otros grados de lesión no generan.
Como métodos coadyuvantes biológicos a la cicatrización, el PRP es un método utilizado con frecuencia en lesiones musculares porque se sugiere que podría mejorar la cicatrización(28) y el tiempo de recuperación de la lesión(13,14). No obstante, los mecanismos mediante los cuales el PRP produce sus efectos en algunos pacientes no son del todo conocidos. En una revisión sistemática que incluyó 23 estudios (15 in vivo, 6 in vitro, 2 in vivo/in vitro), solo uno de ellos reportó la citología completa del PRP (plaquetas y recuento de glóbulos rojos y blancos). Cinco estudios in vitro reportaron proliferación celular, 4 reportaron expresión génica aumentada, 3 reportaron una regeneración muscular superior y 7 una mejor calidad histológica del tejido muscular(43). La bibliografía en ciencias básicas acerca del uso del PRP en patología muscular demuestra que el tratamiento con PRP confiere varios efectos potencialmente beneficiosos en la cicatrización en comparación con los controles(43). Sin embargo, se necesitan nuevas investigaciones para determinar la citología óptima, dosificación, timing y métodos de entrega del PRP para las patologías musculares(13).
Existen situaciones especiales en las cuales podría requerirse un tratamiento quirúrgico. Este es el caso de la rotura de la cabeza medial del gastrocnemio, que se produce típicamente cuando el músculo ha sido sobrestirado por una dorsiflexión del tobillo con la rodilla en extensión lesionando la unión miotendinosa total o subtotal(37), lo cual se sugiere que sea reparado con una reinserción por medio de suturas, dado su peor pronóstico. La presentación típica es una persona de edad media que practica deporte y refiere dolor agudo en la porción media de la cara posterior de la pierna asociado a un chasquido. Frente a ello, sugerimos evaluar esta lesión por medio de resonancia magnética. Una indicación quirúrgica debiera considerar lesiones miotendinosas de gastrocnemios o sóleo y si el paciente es joven con una participación activa en el deporte, para así asegurar una restauración anatómica precoz y una mejor rehabilitación, con el objetivo de que puedan continuar con su actividad deportiva. No obstante, algunos autores proponen considerar la cirugía en los casos de rotura muscular completa, lo cual correspondería a la lesión de grado 3 (Tabla 1), y para los pacientes con dolor crónico (4-6 meses) con evidencia de contractura del tríceps sural para efectuar un procedimiento de liberación(44). Finalmente, los grandes hematomas intramusculares pueden impedir la mejoría clínica y también son un criterio de indicación de derivación quirúrgica(44).
Por último, se debe considerar siempre que en una evolución tórpida podría estar involucrada la miositis osificante, por lo que la exploración física debe dirigirse a buscar densidades rígidas en el tejido cicatricial, siendo la radiología simple diagnóstica(37).
Conclusiones
El manejo clínico de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad debe ser sistematizado y tener en cuenta la historia clínica, el examen físico y las pruebas de imagen que pudieran mejorar la capacidad diagnóstica diferencial que soporte una mejor elección de tratamiento. Una especial consideración debe existir con el desarrollo de las TVP, la miositis osificante, el síndrome compartimental, las recidivas, la aplicación de pruebas biomecánicas y el alta precoz por error. La mayoría de los estudios indican que los desgarros de gastrocnemios tienen un buen pronóstico con un manejo adecuado. Sin embargo, ni un alta precoz, ni un tratamiento demasiado conservador favorecen un adecuado retorno a la actividad física o deportiva. Entre las lesiones del tríceps sural, las lesiones del sóleo son infradiagnosticadas inicialmente y, con frecuencia, solo se llega al diagnóstico en etapas subagudas. Finalmente, es necesario desarrollar investigaciones de calidad para conocer los efectos clínicos de terapias biológicas coadyuvantes como el PRP y las intervenciones quirúrgicas de las lesiones musculares del tríceps sural.
Tablas
Figuras
Figura 1. Estudio de las lesiones del tríceps sural con ultrasonografía. A: lesión fibrilar en la unión miotendinosa distal del gastrocnemio medial, aquí se muestra el defecto fibrilar hipoecogénico (flecha), asociado a pérdida del patrón fibrilar habitual y edema de las fibras musculares adyacentes (asterisco); B: unión miotendinosa distal del gastrocnemio medial en un tríceps sural normal.
Figura 2. Evolución de desgarro fibrilar del músculo gastrocnemio medial. A: imagen ecográfica de un desgarro agudo en la unión miotendinosa distal del gastrocnemio medial (GM) (flecha roja), asociado a hematoma en el plano aponeurótico adyacente al sóleo (S) (asteriscos); B: posicionamiento de aguja antes de la aspiración (flechas blancas) del hematoma bajo guía ultrasonográfica; C: aspiración con aguja (flechas blancas) del hematoma bajo guía ultrasonográfica, extracción de 70 cc; D: control a los 10 días de evolución, recidiva del hematoma, de menor tamaño, con tabiques y signos de organización; E: control a los 31 días, muestra organización del hematoma, con evolución hacia un cordón fibrocicatricial sin signos inflamatorios. Cicatrización completa del desgarro (flecha roja).
Figura 3. Estudio de las lesiones del tríceps sural con resonancia magnética. A: secuencia T2 axial; B: secuencia STIR coronal, donde se muestra un defecto fibrilar (flecha roja) en la unión miotendinosa del gastrocnemio medial, asociado a colección hemática en el plano periaponeurótico (asteriscos rojos); C: secuencia T2 axial; D: secuencia T2 FS, se muestra un defecto fibrilar del músculo sóleo en la unión miotendinosa proximal lateral (flecha roja), asociado a edema de las fibras musculares adyacentes (asteriscos blancos).
Información del artículo
Cita bibliográfica
Autores
Gastón Cariacciolo Rizzo
Clínica MEDS. Santiago, Chile
Roberto Yáñez Díaz
Clínica MEDS. Santiago, Chile
Nicolás Garcia Álvarez
Clínica MEDS. Santiago, Chile
Rodrigo Dölz León
Clínica MEDS. Santiago, Chile
Guillermo Droppelmann Díaz
Centro de investigación en Medicina, Ejercicio, Deporte y Salud. Clínica MEDS. Santiago, Chile
Health Sciences PhD program. UCAM Universidad Católica San Antonio de Murcia. Murcia, Spain
Carlos De la Fuente Cancino
Centro de investigación en Medicina, Ejercicio, Deporte y Salud. Clínica MEDS. Santiago, Chile
Applied Neuromechanics Research Group. Laboratory of Neuromechanics. Federal University of Pampa. Uruguaiana, Brazil
Carrera de Kinesiología. Departamento de Ciencias de la Salud. Facultad de Medicina. Pontificia Universidad Católica de Chile. Santiago, Chile.
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Armfield DR, Kim DHM, Towers JD, Bradley JP, Robertson DD. Sports-related muscle injury in the lower extremity. Clin Sports Med. 2006 Oct;25(4):803-42.
-
2Bryan Dixon J. Gastrocnemius vs. soleus strain: how to differentiate and deal with calf muscle injuries. Curr Rev Musculoskelet Med. 2009 May 23;2(2):74-7.
-
3Ekstrand J, Hägglund M, Waldén M. Injury incidence and injury patterns in professional football: the UEFA injury study. Br J Sports Med. 2011 Jun;45(7):553-8.
-
4Coffey R, Khan YS. Gastrocnemius Rupture. Treasure Island (FL): StatPearls Publishing; 2021. Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK560869/.
-
5Jandacka D, Silvernail JF, Uchytil J, Zahradnik D, Farana R, Hamill J. Do athletes alter their running mechanics after an Achilles tendon rupture? J Foot Ankle Res. 2017;10:53.
-
6Shan X, Otsuka S, Yakura T, Naito M, Nakano T, Kawakami Y. Morphological and mechanical properties of the human triceps surae aponeuroses taken from elderly cadavers: Implications for muscle-tendon interactions. PLoS One. 2019;14(2):e0211485.
-
7Souza J de, Gottfried C. Muscle injury: review of experimental models. J Electromyogr Kinesiol. 2013 Dec;23(6):1253-60.
-
8Arampatzis A, Stafilidis S, DeMonte G, Karamanidis K, Morey-Klapsing G, Brüggemann GP. Strain and elongation of the human gastrocnemius tendon and aponeurosis during maximal plantarflexion effort. J Biomech. 2005 Apr;38(4):833-41.
-
9Bright JM, Fields KB, Draper R. Ultrasound Diagnosis of Calf Injuries. Sports Health. 2017 Aug;9(4):352-5.
-
10Anouchi YS, Parker RD, Seitz WH. Posterior compartment syndrome of the calf resulting from misdiagnosis of a rupture of the medial head of the gastrocnemius. J Trauma. 1987 Jun;27(6):678-80.
-
11Flores DV, Mejía Gómez C, Estrada-Castrillón M, Smitaman E, Pathria MN. MR Imaging of Muscle Trauma: Anatomy, Biomechanics, Pathophysiology, and Imaging Appearance. Radiographics. 2018 Feb;38(1):124-48.
-
12Järvinen TAH, Järvinen TLN, Kääriäinen M, Aärimaa V, Vaittinen S, Kalimo H, et al. Muscle injuries: optimising recovery. Best Pract Res Clin Rheumatol. 2007 Apr;21(2):317-31.
-
13Le ADK, Enweze L, DeBaun MR, Dragoo JL. Current Clinical Recommendations for Use of Platelet-Rich Plasma. Curr Rev Musculoskelet Med. 2018 Dec;11(4):624-34.
-
14Grassi A, Napoli F, Romandini I, Samuelsson K, Zaffagnini S, Candrian C, et al. Is Platelet-Rich Plasma (PRP) Effective in the Treatment of Acute Muscle Injuries? A Systematic Review and Meta-Analysis. Sports Med. 2018 Apr;48(4):971-89.
-
15Bojsen-Møller J, Hansen P, Aagaard P, Svantesson U, Kjaer M, Magnusson SP. Differential displacement of the human soleus and medial gastrocnemius aponeuroses during isometric plantar flexor contractions in vivo. J Appl Physiol (1985). 2004 Nov;97(5):1908-14.
-
16Pacheco RA, Stock H. Tennis leg: mechanism of injury and radiographic presentation. Conn Med. 2013 Aug;77(7):427-30.
-
17Shields CL, Redix L, Brewster CE. Acute tears of the medial head of the gastrocnemius. Foot Ankle. 1985 Feb;5(4):186-90.
-
18Campbell JT. Posterior calf injury. Foot Ankle Clin. 2009 Dec;14(4):761-71.
-
19Hsu CJ, Meierbachtol A, George SZ, Chmielewski TL. Fear of Reinjury in Athletes. Sports Health. 2017 Apr;9(2):162-7.
-
20Brukner P, Khan K. Clinical sports medicine. Revised 2nd ed. Australia: McGraw-Hill; 2002.
-
21Fröberg Å, Cissé A-S, Larsson M, Mårtensson M, Peolsson M, Movin T, et al. Altered patterns of displacement within the Achilles tendon following surgical repair. Knee Surg Sports Traumatol Arthrosc. 2017 Jun;25(6):1857-65.
-
22Kor A. Dynamic techniques for clinical assessment of the athlete. Clin Podiatr Med Surg. 2015 Apr;32(2):217-29.
-
23Andrade DC, Manzo O, Beltrán AR, Álvarez C, Del Río R, Toledo C, et al. Kinematic and Neuromuscular Measures of Intensity During Plyometric Jumps. J Strength Cond Res. 2020 Dec;34(12):3395-402.
-
24Garrett WE. Muscle strain injuries. Am J Sports Med. 1996;24(6 Suppl):S2-8.
-
25Parellada AJ, Morrison WB, Reiter SB, Carrino JA, Glickman PL, Kloss LA, et al. Unsuspected lower extremity deep venous thrombosis simulating musculoskeletal pathology. Skeletal Radiol. 2006 Sep;35(9):659-64.
-
26Vidoni A, Gillett M, Botchu R, James S. Lower limb muscle injuries: The good, the bad and the ugly. Eur J Radiol. 2018 Jul;104:101-7.
-
27Yoshida K, Itoigawa Y, Maruyama Y, Kaneko K. Healing Process of Gastrocnemius Muscle Injury on Ultrasonography Using B-Mode Imaging, Power Doppler Imaging, and Shear Wave Elastography. J Ultrasound Med. 2019 Dec;38(12):3239-46.
-
28Astur D, Novaretti J, Uehbe R, Arliani G, Moraes E, de Castro Pochini A, et al. Muscle injury: current perspectives and trends in Brazil. Rev Bras Ortop. 2014;49(6):573-80.
-
29Shah JR, Shah BR, Shah AB. Pictorial essay: Ultrasonography in ‘tennis leg.’ Indian J Radiol Imaging. 2010 Nov;20(4):269-73.
-
30Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, et al. Tennis leg: clinical US study of 141 patients and anatomic investigation of four cadavers with MR imaging and US. Radiology. 2002 Jul;224(1):112-9.
-
31Weishaupt D, Schweitzer ME, Morrison WB. Injuries to the distal gastrocnemius muscle: MR findings. J Comput Assist Tomogr. 2001 Oct;25(5):677-82.
-
32Lee SK, Lee SY, Jung JM. Muscle activity of the gluteus medius at different gait speeds. J Phys Ther Sci. 2014 Dec;26(12):1915-7.
-
33Koulouris G, Ting AYI, Jhamb A, Connell D, Kavanagh EC. Magnetic resonance imaging findings of injuries to the calf muscle complex. Skeletal Radiol. 2007 Oct;36(10):921-7.
-
34Balius R, Alomar X, Rodas G, Miguel-Pérez M, Pedret C, Dobado MC, et al. The soleus muscle: MRI, anatomic and histologic findings in cadavers with clinical correlation of strain injury distribution. Skeletal Radiol. 2013 Apr;42(4):521-30.
-
35Bayer ML, Magnusson SP, Kjaer M, Tendon Research Group Bispebjerg. Early versus Delayed Rehabilitation after Acute Muscle Injury. N Engl J Med. 2017 Sep 28;377(13):1300-1.
-
36Fernandes TL, Pedrinelli A, Hernandez AJ. Muscle injury - physiopathology, diagnosis, treatment and clinical presentation. Rev Bras Ortop. 2011 Jun;46(3):247-55.
-
37Maffulli N, Oliva F, Frizziero A, Nanni G, Barazzuol M, Via AG, et al. ISMuLT Guidelines for muscle injuries. Muscles Ligaments Tendons J. 2013 Oct;3(4):241-9.
-
38Starkey D, Johnson G. Athletic training and sport medicine. Sudbury: Jones and Bartlett Publishers; 2006.
-
39Simon R, Sherman S, Koenigsknecht S. Emergency orthopedics: the extremities. 5th ed. New York: McGraw-Hill; 2006.
-
40Quiñones PK, Hattori S, Yamada S, Kato Y, Ohuchi H. Ultrasonography-Guided Muscle Hematoma Evacuation. Arthrosc Tech. 2019 Jun 11;8(7):e721-5.
-
41Mohammadkhah M, Murphy P, Simms CK. Collagen fibril organization in chicken and porcine skeletal muscle perimysium under applied tension and compression. J Mech Behav Biomed Mater. 2018 Jan;77:734-44.
-
42De Jonge N, Kanters FMW, Baaijens FPT, Bouten CVC. Strain-induced collagen organization at the micro-level in fibrin-based engineered tissue constructs. Ann Biomed Eng. 2013 Apr;41(4):763-74.
-
43Kunze KN, Hannon CP, Fialkoff JD, Frank RM, Cole BJ. Platelet-rich plasma for muscle injuries: A systematic review of the basic science literature. World J Orthop. 2019 Jul 18;10(7):278-91.
-
44Cheng Y, Yang H, Sun Z, Ni L, Zhang H. Surgical treatment of gastrocnemius muscle ruptures. Orthop Surg. 2012 Nov;4(4):253-7.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La lesión de tendón, del eterno olvidado a una patología de moda
- Fisiología y mecanobiología del tejido tendinoso y muscular
- Tendinopatía rotuliana: diagnóstico ecográfico y por resonancia magnética. Alternativas de tratamiento conservador y quirúrgico
- Fisiopatología, diagnóstico y tratamiento de la tendinopatía aquílea
- Tendinopatía del supraespinoso: diagnóstico ecográfico y por resonancia magnética. Alternativas de tratamiento conservador y quirúrgico
- Resultados de reparación artroscópica de tendón glúteo medio en pacientes afectos de síndrome de dolor trocantérico. Serie de casos
- Actualización en el diagnóstico y el tratamiento de las lesiones musculares del cuádriceps
- Manejo de las lesiones musculares del tríceps sural en deportistas adultos jóvenes y de mediana edad: revisión narrativa de la literatura
- Tendinopatía insercional del tendón de Aquiles. Tratamiento de principio a fin
- Cíclope invertido
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.