Clasificaciones radiológicas y escalas de valoración de la tendinopatía del Aquiles
Radiological classifications and assessment scales for Achilles tendinopathy
Resumen:
Las tendinopatías de Aquiles son enfermedades con una incidencia creciente debido al aumento de la práctica deportiva. Se realiza una revisión de las clasificaciones radiológicas de esta enfermedad, así como de las escalas de valoración clínicas. Hasta la fecha, no se ha desarrollado ningún sistema de clasificación radiológica aceptado universalmente. La mayoría de las clasificaciones descritas atienden a parámetros ecográficos, aunque también se han publicado clasificaciones por resonancia magnética. El grosor del tendón, la presencia de neovascularización y la ecogenicidad tendinosa son los únicos parámetros ecográficos que, medidos de forma conjunta, se han correlacionado con el desarrollo de síntomas, por lo que las clasificaciones radiológicas que pretendan aportar valor pronóstico deberían incorporar estas 3 variables. Las escalas de valoración clínica permiten cuantificar la gravedad de la tendinopatía aquílea y su impacto en la calidad de vida. De forma ideal, se debería utilizar un cuestionario general de salud y una escala de valoración específica. El VISA-A es la única escala de valoración específica de la tendinopatía del Aquiles. Tiene una adecuada correlación clínica, es reproducible y ha sido validado al castellano, por lo que su utilización está muy extendida en la valoración de esta enfermedad.
Abstract:
Achilles tendinopathies are becoming increasingly common as a result of the increase in sports activity. A review is made of the radiological classifications of this injury, and of the clinical assessment scales employed. To date, no universally accepted radiological classification has been established. Most of the described classifications focus on ultrasound parameters, though classifications based on magnetic resonance imaging (MRI) parameters have also been published. The thickness of the tendon, the presence of neovascularisation, and tendon echogenicity are the only ultrasound parameters which when measured jointly have been correlated to the development of symptoms. Radiological classifications that aim to be of prognostic value therefore should incorporate these three parameters. The clinical assessment scales allow us to quantify the severity of Achilles tendinopathy and its impact upon patient quality of life. Ideally, a general health questionnaire and a specific assessment scale should be used. In this regard, the VISA-A is the only specific Achilles tendinopathy assessment scale developed to date. It affords adequate clinical correlation, is reproducible, and has been validated in its Spanish version. As a result, this tool is widely used for evaluating this disease.
Introducción
La incidencia de las patologías del pie y el tobillo está aumentado en los últimos años por el crecimiento de las prácticas deportivas(1). Las enfermedades del tendón de Aquiles ocupan un porcentaje muy relevante dentro de estas dolencias, pudiendo dar lugar a gran discapacidad y reducción de la calidad de vida.
En la actualidad, la evaluación radiológica de la tendinopatía aquílea tiene gran importancia para complementar la información clínica. Se han intentado desarrollar diferentes clasificaciones radiológicas que, de forma ideal, deberían proporcionar datos sobre la enfermedad en cuestión, así como añadir información pronóstica para poder decidir qué tratamiento aplicar según el estadio de la tendinopatía.
Similar cometido cumplen las escalas de valoración clínica. Estas son herramientas de evaluación que se utilizan para medir diferentes características de la enfermedad para conocer el efecto del tratamiento en la salud de los pacientes. Se han utilizado al menos 139 escalas de evaluación de los resultados clínicos en la patología del pie y el tobillo(2). De estas, solo algunas pueden ser aplicadas a la evaluación de la tendinopatía aquílea, sin que exista un consenso claro sobre qué escala de valoración clínica se debe utilizar de forma sistemática(3,4).
El objetivo de este trabajo es realizar una revisión de las clasificaciones radiológicas de la tendinopatía aquílea, así como de las escalas de valoración clínicas aplicables a esta enfermedad.
Clasificaciones radiológicas de la tendinopatía del Aquiles
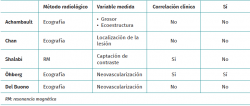
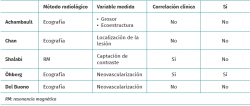
A pesar de que se ha analizado el valor pronóstico de muchas variables radiológicas en la patología del tendón de Aquiles, no existe consenso acerca de cuáles son lo suficientemente importantes como para articular un sistema de clasificación universal en torno a ellas(4). Por dicho motivo, se han propuesto diferentes modelos clasificatorios según la variable radiológica analizada, sin que ninguno pueda ser considerado un patrón de referencia claro. En la Tabla 1 se presenta una comparación resumida de las clasificaciones que se presentan a continuación.
Clasificación ecográfica de Archambault(5)
Los autores de esta clasificación realizaron una revisión retrospectiva de los hallazgos ecográficos de una serie de casos consecutivos diagnosticados de tendinopatía aquílea no insercional. Las clasificaron en 3 tipos, en función del grosor del tendón y de su apariencia ecográfica en el eje largo:
- Grado I. Tendón de apariencia normal: márgenes tendinosos de trayectoria paralela y ecoestructura fibrilar.
- Grado II. Tendón engrosado: márgenes no paralelos, aumento del grosor tendinoso y estructura fibrilar.
- Grado III: tendón con zonas hipoecoicas y alteración de la ecoestructura fibrilar, con o sin engrosamiento tendinoso.
Esta clasificación no obtuvo valor pronóstico, ya que no se observaron diferencias significativas entre la asignación a un grupo ecográfico y la persistencia de la sintomatología tras tratamiento conservador a 24 meses de seguimiento(5).
Clasificación de Chan(6)
Los autores desarrollaron una clasificación anatómica que dividía las tendinopatías según la región del tendón afecta. Para ello, se distinguen 3 zonas en el tendón de Aquiles a partir de cortes sagitales de resonancia magnética (RM) o de imágenes en el eje largo de ecografía:
- Tendón intramuscular: en el trayecto del tendón aún son visibles fibras musculares insertadas en él.
- Tendón libre. Ausencia de fibras musculares, puede subdividirse en 3 zonas de similar longitud:
– Proximal.
– Medio.
– Distal. - Inserción calcánea: en la confluencia del tendón con la tuberosidad posterior del calcáneo.
El trabajo en el que se describió no se acompañó de una serie de casos para demostrar su correlación clínica ni su valor pronóstico, por lo que su valor clínico es limitado.
Öhberg Score para neovascularización del tendón(7)
Se ha planteado con frecuencia que la aparición de neovascularización en un tendón patológico se relaciona con el desarrollo de dolor(8,9). Varios trabajos han intentado cuantificar el grado de neovascularización para medir la efectividad de diferentes terapias(7,9). La Öhberg Score es la clasificación más utilizada y reconoce 5 tipos de tendón según el número de neovasos observados por ecografía:
- Grado 0: sin vascularización intratendinosa.
- Grado 1+: 1 o 2 vasos pequeños en la porción anterior del tendón.
- Grado 2+: 2 vasos localizados en cualquier punto del tendón.
- Grado 3+: 3 vasos localizados en cualquier punto del tendón.
- Grado 4+: > 3 vasos localizados en cualquier punto del tendón.
Clasificación de Del Buono para neovascularización del tendón(6)
Clasificación ecográfica del grado de neovascularización del tendón patológico:
- Grado I: 1 vaso alterado en el tendón.
- Grado II: 2 vasos alterados en el tendón.
- Grado III: neovascularización que envuelve menos del 50% del grosor del tendón.
- Grado IV: neovascularización que envuelve entre el 50 y el 90% del grosor del tendón.
- Grado V: neovascularización que envuelve más del 90% del tendón.
De nuevo, se trata de una clasificación morfológica en la que los autores no realizaron una validación clínica ni pronóstica.
Clasificación por resonancia magnética de Shalabi(10)
Clasificación de la tendinopatía aquílea según el realce del tendón patológico tras la administración de contraste con gadolinio. Distingue 4 grados de afectación en RM:
- Grado 0: no realce con contraste.
- Grado I: realce leve intrasustancia.
- Grado II: realce moderado intrasustancia.
- Grado III: realce severo intrasustancia y peritendinoso.
Esta clasificación, aunque no demostró tener valor pronóstico, sí presentó una aceptable correlación clínica, ya que cerca del 85% de los pacientes con algún grado de afectación tendinosa antes de la cirugía tuvieron un grado menor de afectación en el control realizado a los 2 años, asociando una mejoría clínica(10).
Escalas de valoración de la tendinopatía aquílea
La medición de los resultados en cirugía ortopédica y traumatología se ha convertido en un aspecto imprescindible para conocer la efectividad de los tratamientos aplicados y para publicar datos objetivos en investigación clínica. En la mayoría de las escalas de valoración actuales los datos subjetivos procedentes del propio paciente tienen un gran peso, ya que han demostrado ser mejores indicadores del resultado final que los cuestionarios basados solo en datos clínicos objetivos(11).
Actualmente, la recomendación más extendida en la valoración de los resultados de cualquier enfermedad es realizar un cuestionario genérico de salud y otro específico del proceso patológico en cuestión(11). En el caso de las tendinopatías de Aquiles, hay diversos cuestionarios que evalúan de forma concreta la función del tobillo y del retropié; incluso existe uno específico para evaluar tendinopatías aquíleas(12), el cual se ha convertido en la referencia para medir los resultados de dicha dolencia.
Evaluación del estado de salud
El SF-12(13) (Tabla 2), como versión reducida del SF-36(14,15), es un buen ejemplo de cuestionario genérico, ya que permite obtener una visión general del estado de salud del paciente. Ofrece una perspectiva general del estado de salud de la persona, con la ventaja de que es fácil y rápido de rellenar. Las puntuaciones de cada una de las dimensiones del SF-12 oscilan entre los valores 0 y 100, siendo 100 un resultado que indica una salud óptima y 0 la peor puntuación posible(14,15).
Evaluación específica de la patología de pie y tobillo
Foot and Ankle Ability Measure (FAAM)(16)
Es una escala genérica de patología de pie y tobillo que mide exclusivamente aspectos subjetivos de la enfermedad. Está especialmente enfocada a personas con requerimientos físicos elevados, por lo que se ha aplicado principalmente en atletas con inestabilidad crónica de tobillo. Consta de 29 ítems, divididos en 2 apartados: gestos relacionados con actividades de la vida diaria (21 ítems) y gestos específicos de la práctica deportiva (8 ítems). No está validado para el español ni para evaluar específicamente patología del tendón de Aquiles.
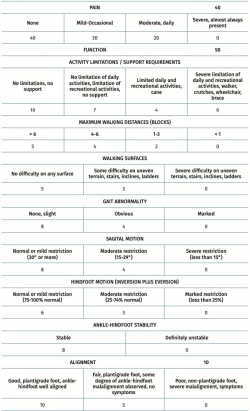
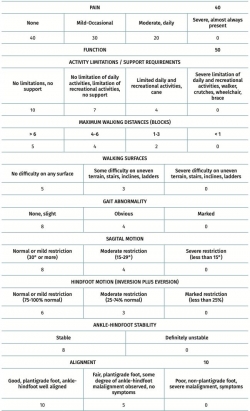
American Orthopaedic Foot and Ankle Society (AOFAS)(17) (Tabla 3)
Originalmente publicada en 1994, es la escala de pie y tobillo más utilizada en investigación clínica(18). Consiste en 4 sistemas de clasificación, adaptados cada uno a un área anatómica diferente, que son el tobillo-retropié, mediopié, hallux-metatarsofalángico-articulaciones interfalángicas y metatarsofalángicas-interfalángicas menores. Integra información subjetiva y objetiva y tiene 3 apartados: función, dolor y alineación. Se ha utilizado para evaluar diferentes procedimientos como cirugía traumatológica, artroplastias, artrodesis, etc., por lo que no es un cuestionario específico para evaluar la función del tendón de Aquiles, aunque presenta una excelente reproducibilidad y correlación clínica(19,20). Sin embargo, presenta una serie de limitaciones que deben ser tenidas en cuenta. En primer lugar, no está validada formalmente(18,21). En segundo lugar, más de la mitad de los ítems que evalúa no son considerados como especialmente importantes tanto por pacientes como por médicos(22). Por último, requiere de una evaluación por parte de un examinador, lo que puede generar variabilidad interobservador que disminuya la validez de los resultados obtenidos. Por todos estos motivos, en la actualidad se recomienda no utilizar esta escala de forma aislada en la evaluación de pacientes con patología de pie y tobillo(18).
European Foot and Ankle Score (EFAS)(23) (Tabla 4)
Sistema de valoración de pie y tobillo de la European Foot and Ankle Society. Al igual que la anterior escala, es útil para evaluar la función de la articulación del tobillo, subtalar, talonavicular y calcaneocuboidea, y se ha utilizado para evaluar el tratamiento de fracturas, artroplastias, artrodesis y procedimientos de inestabilidad.
Está dividido en 2: el cuestionario general, que hace referencia al dolor y las actividades cotidiandas; y un apartado específico para deporte.
Foot and Ankle Outcome Score (FAOS)(24)
El FAOS es un cuestionario rellenado íntegramente por el paciente de 42 ítems que evalúa los resultados a partir de 5 subescalas (dolor, otros síntomas, actividades de la vida diaria, función deportiva y recreativa, y calidad de vida relacionada con el pie y el tobillo). Parece ser útil para la evaluación de resultados relevantes para el paciente relacionados con la estabilidad del tobillo tras la reconstrucción ligamentosa.
Visual Analogue Scale-Foot and Ankle (VAS-FA)(2)
Es una escala visual para evaluar los trastornos del pie y el tobillo. Ha sido validada tanto para individuos sanos como para pacientes patológicos. Es fiable y está validada en varios idiomas. La VAS-FA consta de 20 ítems divididos en 3 grupos: dolor, función y otras.
Foot Function Index (FFI)(25)
El FFI es una escala subjetiva compuesta por 23 ítems en su descripción original, que se dividen en 3 subescalas: dolor, función y limitación de la actividad. Todos las variables se miden en una escala visual donde, a más puntuación, peor situación de la enfermedad. Se han desarrollado diferentes versiones posteriores, ya que la escala original no podía ser rellenada por diferentes grupos poblacionales, resultando en demasiadas respuestas en blanco(26). En la actualidad, todas estas versiones posteriores no han demostrado suficiente validez en comparación con el SF-36, por lo que no se puede recomendar su uso de forma aislada(21,26).
Manchester-Oxford Foot Questionnaire (MOXFQ)(27)
El MOXFQ es una escala rellenada íntegramente por el paciente que, en un principio, se desarrolló para evaluar los resultados de las cirugías realizadas sobre el pie y el tobillo en ensayos clínicos, por lo que tenía una utilidad exclusivamente académica(27). Consta de 3 apartados: dolor, marcha/dificultad para mantenerse de pie e interacción social; en los que mayores puntuaciones se traducen en mayor severidad de la enfermedad. Recientemente, se ha descrito una forma abreviada, el MOXFQ-Index, con resultados comparables al MOXFQ original y con adecuada validez en comparación con el SF-36(28).
Evaluación específica de la tendinopatía aquílea
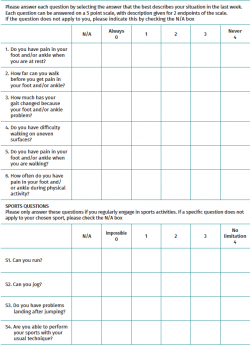
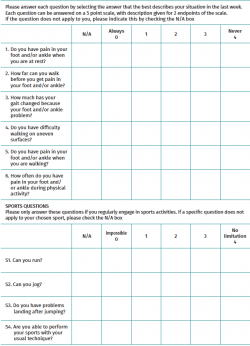
El Victorian Institute of Sports Assessment–Achilles questionnaire (VISA-A)(29) (Tabla 5) es la única escala diseñada para evaluar la tendinopatía del Aquiles en concreto. Mide la gravedad de la tendinopatía mediante la evaluación del dolor, la función y el efecto sobre la actividad. Presenta 10 ítems: rigidez, dolor al caminar, dolor al estirar, bajar escaleras, ponerse de puntillas, saltos con una pierna, practicar deporte, dolor al cargar el tendón y tiempo de entrenamiento. Se basa en una escala de calificación numérica con un rango de puntuación de 0 a 100 puntos, en la que las personas con mejor situación funcional obtendrán puntuaciones más altas.
Es fácilmente comprensible para los pacientes y ha demostrado tener una buena correlación clínica(30). Además, ha sido validada al español(31). Se la considera, en definitiva, la escala de valoración de referencia para evaluar la gravedad de las tendinopatías del Aquiles.
Discusión
En esta revisión se presentan diferentes clasificaciones radiológicas de la tendinopatía aquílea, así como las escalas de valoración clínica más utilizadas. Ambas herramientas son utilizadas con el objetivo de caracterizar mejor la enfermedad y poder describir con mayor detalle el proceso patológico para, en último término, facilitar el abordaje terapéutico.
Salta a la vista que la mayoría de las clasificaciones presentadas se basan en hallazgos ecográficos. Esto se debe a que, por su accesibilidad, la ecografía se ha convertido en el método de diagnóstico por imagen utilizado en primera instancia en la mayoría de los casos. Sin embargo, los hallazgos ecográficos con correlación clínica o con valor pronóstico demostrados son escasos(32). En el año 2018, Matthews et al. publicaron una revisión sistemática sobre las clasificaciones ecográficas de las tendinopatías aquíleas para identificar los parámetros más utilizados(33). De igual manera, realizaron un metaanálisis para saber si algún hallazgo ecográfico tenía valor pronóstico en el desarrollo de síntomas. Incluyeron 19 estudios, observando que las características más utilizadas para realizar una clasificación eran el grosor del tendón, la ecogenicidad y la presencia de vascularización. Dichos hallazgos tenían valor pronóstico en el desarrollo de síntomas clínicos, especialmente cuando se recogían los 3 parámetros simultáneamente en lugar de 2, por lo que concluyeron que, si bien existe una gran variabilidad de clasificaciones ecográficas publicadas, las más fiables en cuanto al valor pronóstico deberían incluir al menos estos 3 parámetros. Sin embargo, no se ha desarrollado hasta el momento ninguna clasificación que incluya estos parámetros y se emplee de forma generalizada en la práctica clínica. Además, como se ha comentado previamente, el número de clasificaciones desarrolladas con valor pronóstico es muy escaso, por lo que no se puede recomendar, hoy por hoy, basar ninguna decisión terapéutica en función exclusivamente del estadio radiológico de la enfermedad.
Las escalas de valoración permiten cuantificar numéricamente la gravedad de la patología. Cualquier instrumento de evaluación ideal debería ser capaz de recoger cambios clínicamente relevantes, ser fiable, estar validado y ser reproducible. Las medidas objetivas, como las variables radiológicas, pueden no correlacionarse de forma adecuada con los síntomas o la calidad de vida(2). No existe un consenso claro hasta el momento sobre qué escala de valoración clínica utilizar en pacientes con tendinopatía del Aquiles(3,4).
Curiosamente, la escala más empleada para valorar la patología del pie y el tobillo, la AOFAS, no ha demostrado suficiente validez en comparación con otras menos reconocidas, como la FFI, la FAOS o la FAAM, por lo que no se recomienda su uso aislado en la evaluación de resultados(18). Estas otras escalas, incluyendo la MOXFQ, no tratan específicamente de tendinopatía de Aquiles y han sido validadas para patologías más generales de pie y tobillo. La excepción podría ser la FAAM, que sí está validada en la evaluación de la inestabilidad crónica de tobillo. La VISA-A, por tanto, emerge como la opción mas específica y confiable para valorar la tendinopatía aquílea, por lo que debería recomendarse su uso asociado a un cuestionario genérico de salud.
La principal limitación del presente trabajo es que no se trata de una revisión sistemática ni se hace un análisis de los resultados descritos en la bibliografía. Se trata de una revisión narrativa, cuyo objetivo es mencionar y describir las clasificaciones radiológicas y las escalas de valoración empleadas en la tendinopatía aquílea.
Conclusiones
Los hallazgos ecográficos que parecen tener valor pronóstico en la evaluación de la tendinopatía del Aquiles son el grosor del tendón, la presencia de neovascularización y la ecogenicidad medidos de forma simultánea. Actualmente, no se ha desarrollado ninguna clasificación radiológica que incluya estos ítems y tenga una adecuada correlación pronóstica, por lo que no se puede recomendar el uso de ninguna sobre el resto. Se debe emplear al menos un cuestionario general de salud asociado a un cuestionario específico. La VISA-A es la única escala desarrollada de forma específica para evaluar la tendinopatía aquílea y ha demostrado ser reproducible y tener una buena correlación clínica.
Información del artículo
Cita bibliográfica
Autores
Pablo Carnero Martín de Soto
Arthrosport Zaragoza
Instituto Malagueño de Traumatología del Deporte (IMATDE). Málaga
Hospital Regional de Málaga
Deborah González-García
Complejo Hospitalario Quirón Juan Bravo. Madrid
Unidad de Pie y Tobillo. Hospital Universitario de Guadalajara
Hospital ASEPEYO. Coslada. Madrid
Néstor Antonio Zurita Uroz
Hospital IMED Elche. Alicante
Arthrosport. Zaragoza
Servicios Médicos. Real Federación Española de Natación
Servicio de Cirugía Ortopédica y Traumatología. Hospital IMED Elche. Alicante
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Meshal A, Najla A, Maryam A, Mark G. Cross-cultural adaptation and validation of an Arabic version of the American Orthopedics Foot and Ankle Score (AOFAS). Foot Ankle Surg. 2020 Dec;26(8):876-82.
-
2Saarinen AJ, Uimonen MM, Sandelin H, Toom A, Richter M, Repo JP. Minimal important change for the visual analogue scale foot and ankle (VAS-FA). Foot Ankle Surg. 2021 Feb;27(2):196-200.
-
3Jia Y, Huang H, Gagnier JJ. A systematic review of measurement properties of patient-reported outcome measures for use in patients with foot or ankle diseases. Qual Life Res. 2017;26:1969-2010.
-
4Rolfson O, Eresian KC, Bohm E, et al. Patient-reported outcome measures in arthroplasty registries. Acta Orthop. 2016;87:3-8.
-
5Archambault JM, Wiley JP, Bray RC, Verhoef M, Wiseman DA, Elliott PD. Can sonography predict the outcome in patients with achillodynia? J Clin Ultrasound. 1998 Sep;26(7):335-9.
-
6Del Buono A, Chan O, Maffulli N. Achilles tendon: functional anatomy and novel emerging models of imaging classification. Int Orthop. 2013 Apr;37(4):715-21.
-
7Ohberg L, Alfredson H. Ultrasound guided sclerosis of neovessels in painful chronic Achilles tendinosis: pilot study of a new treatment. Br J Sports Med. 2002 Jun;36(3):173-5.
-
8De Jonge S, de Vos RJ, Van Schie HT, Verhaar JA, Weir A, Tol JL. One-year follow-up of a randomised controlled trial on added splinting to eccentric exercises in chronic midportion Achilles tendinopathy. Br J Sports Med. 2010 Jul;44(9):673-7.
-
9De Vos RJ, Weir A, Cobben LP, Tol JL. The value of power Doppler ultrasonography in Achilles tendinopathy: a prospective study. Am J Sports Med. 2007 Oct;35(10):1696-701.
-
10Shalabi A, Kristoffersen-Wiberg M, Aspelin P, Movin T. MR evaluation of chronic Achilles tendinosis. A longitudinal study of 15 patients preoperatively and two years postoperatively. Acta Radiol. 2001 May;42(3):269-76.
-
11Feliu EC, Vidal N, Conesa X. Escalas de valoración en cirugía ortopédica y traumatología. Trauma. 2010;21(1):34-43.
-
12Robinson JM, Cook JL, Purdam C, et al.; Victorian Institute Of Sport Tendon Study Group. The VISA-A questionnaire: a valid and reliable index of the clinical severity of Achilles tendinopathy. Br J Sports Med. 2001 Oct;35(5):335-41.
-
13Huo T, Guo Y, Shenkman E, Muller K. Assessing the reliability of the short form 12 (SF-12) health survey in adults with mental health conditions: a report from the wellness incentive and navigation (WIN) study. Health Qual Life Outcomes. 2018 Feb 13;16(1):34.
-
14Alonso J, Regidor E, Barrio G, Prieto L, Rodríguez C, de la Fuente L. Valores poblacionales de referencia de la versión española del Cuestionario de salud SF-36. Med Clin (Barc). 1998;111:410-6.
-
15Bhandari M, Sprague S, Hanson B, et al. Health-Related Quality of Life Following Operative Treatment of Unstable Ankle Fractures: A Prospective Observational Study. J Orthop Trauma. 2004 Jul;18(6):338-45.
-
16Martin RL, Irrgang JJ. Burdett RG, Conti SF, van Swearingen JM. Evidence of validity for the Foot and Ankle Ability Measure (FAAM). Foot Ankle Int. 2005;26:968-83.
-
17Kitaoka HB, Alexander IJ, Adelaar RS, Nunley JA, Myerson MS, Sanders M. Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes. Foot Ankle Int. 1994 Jul;15(7):349-53.
-
18Shazadeh Safavi P, Janney C, Jupiter D, Kunzler D, Bui R, Panchbhavi VK. A Systematic Review of the Outcome Evaluation Tools for the Foot and Ankle. Foot Ankle Spec. 2019 Oct;12(5):461-70.
-
19Ibrahim T, Beiri A, Azzabi M, Best AJ, Taylor GJ, Menon DK. Reliability and validity of the subjective component of the American Orthopaedic Foot and Ankle Society clinical rating scales. J Foot Ankle Surg. 2007 Mar-Apr;46(2):65-74.
-
20SooHoo NF, Vyas R, Samimi D. Responsiveness of the foot function index, AOFAS clinical rating systems, and SF-36 after foot and ankle surgery. Foot Ankle Int. 2006 Nov;27(11):930-4.
-
21Hunt KJ, Lakey E. Patient-Reported Outcomes in Foot and Ankle Surgery. Orthop Clin North Am. 2018 Apr;49(2):277-89.
-
22Baumhauer JF, McIntosh S, Rechtine G. Age and sex differences between patient and physician-derived outcome measures in the foot and ankle. J Bone Joint Surg Am. 2013 Feb 6;95(3):209-14.
-
23Richter M, Agren PH, Besse JL, et al. EFAS Score - Multilingual development and validation of a patient-reported outcome measure (PROM) by the score committee of the European Foot and Ankle Society (EFAS). Foot Ankle Surg. 2018 Jun;24(3):185-204.
-
24Roos EM, Brandsson S, Karlsson J. Validation of the foot and ankle outcome score for ankle ligament reconstruction. Foot Ankle Int. 2001 Oct;22(10):788-94.
-
25Budiman-Mak E, Conrad KJ, Roach KE. The Foot Function Index: a measure of foot pain and disability. J Clin Epidemiol. 1991;44(6):561-70.
-
26Sierevelt IN, Zwiers R, Schats W, et al. Measurement properties of the most commonly used Foot- and Ankle-Specific Questionnaires: the FFI, FAOS and FAAM. A systematic review. Knee Surg Sports Traumatol Arthrosc. 2018 Jul;26(7):2059-73.
-
27Dawson J, Coffey J, Doll H, et al. A patient-based questionnaire to assess outcomes of foot surgery: validation in the context of surgery for hallux valgus. Qual Life Res. 2006 Sep;15(7):1211-22.
-
28Morley D, Jenkinson C, Doll H, et al. The Manchester-Oxford Foot Questionnaire (MOXFQ): Development and validation of a summary index score. Bone Joint Res. 2013 Apr 3;2(4):66-9.
-
29Robinson JM, Cook JL, Purdam C, et al.; Victorian Institute Of Sport Tendon Study Group. The VISA-A questionnaire: a valid and reliable index of the clinical severity of Achilles tendinopathy. Br J Sports Med. 2001 Oct;35(5):335-41.
-
30Iversen JV, Bartels EM, Langberg H. The victorian institute of sports assessment - Achilles questionnaire (VISA-A) - A reliable tool for measuring Achilles tendinopathy. Int J Sports Phys Ther. 2012 Feb;7(1):76-84.
-
31Hernández-Sánchez S, Poveda-Pagán EJ, Alakhdar-Mohmara Y, Hidalgo MD, Fernández-de-Las-Peñas C, Arias-Buría JL. Cross-cultural Adaptation of the Victorian Institute of Sport Assessment-Achilles (VISA-A) Questionnaire for Spanish Athletes With Achilles Tendinopathy. J Orthop Sports Phys Ther. 2018 Feb;48(2):111-20.
-
32Comin J, Cook JL, Malliaras P, et al. The prevalence and clinical significance of sonographic tendon abnormalities in asymptomatic ballet dancers: a 24-month longitudinal study. Br J Sports Med. 2013 Jan;47(2):89-92.
-
33Matthews W, Ellis R, Furness J, Hing W. Classification of Tendon Matrix Change Using Ultrasound Imaging: A Systematic Review and Meta-analysis. Ultrasound Med Biol. 2018 Oct;44(10):2059-80.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Por qué la AEA apuesta por <em>REACA</em>
- El sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior logra posiciones precisas del injerto
- Lesiones del subescapular: prevalencia de las lesiones parciales y su dificultad diagnóstica
- Hallazgos artroscópicos en partes blandas asociados a fracturas de la meseta tibial
- Clasificaciones radiológicas y escalas de valoración de la tendinopatía del Aquiles
- Luxación recidivante anteroinferior del hombro. Artículos imprescindibles
- Estabilización de <em>os acromiale</em> con tornillos canulados y suturas de alta resistencia
- Bloque óseo artroscópico anterior con sistema de fijación de doble botón cortical con guía posterior para la inestabilidad anterior de hombro con defecto glenoideo. Técnica quirúrgica
- Avulsión proximal de los ligamentos radiocarpianos volares extrínsecos tras luxación radiocarpiana
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.