Hallazgos artroscópicos en partes blandas asociados a fracturas de la meseta tibial
Arthroscopic soft tissue findings associated with tibial plateau fractures
Resumen:
Antecedentes: cuando se produce una fractura de la meseta tibial (FMT), existe un alto riesgo de lesión de las estructuras de las partes blandas intraarticulares. Estos casos exigen una atención considerable para detectar y diagnosticar estas lesiones. El objetivo de este estudio era realizar una revisión epidemiológica y evaluar la frecuencia de las lesiones de partes blandas asociadas a las fracturas de la meseta tibial (Schatzker I, II y III) identificadas mediante artroscopia. El objetivo secundario consistía en analizar la relación existente entre la frecuencia de las lesiones de las partes blandas y el patrón de la fractura.
Pacientes y métodos: desde junio de 2008 hasta octubre de 2018, se revisó retrospectivamente a 40 pacientes con FMT cerrada Schatzker I, II o III tratados mediante reducción y fijación interna asistidas por artroscopia para evaluar la frecuencia de las lesiones asociadas de partes blandas.
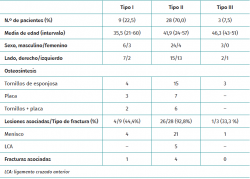
Resultados: la muestra incluyó a 33 hombres y 7 mujeres, con una media de edad de 43,2 años. Se trataba de 9 de tipo I (separación), 28 de tipo II (separación y hundimiento) y 3 de tipo III (hundimiento) según la clasificación de Schatzker. De los 40 pacientes incluidos, 31 tenían una lesión de partes blandas asociada que se detectó mediante artroscopia (77,5%). Se observaron desgarros meniscales en 26 de los 40 pacientes (15 lesiones del menisco lateral y 11 del menisco medial). La tasa más elevada de desgarros meniscales se observó en la FMT de tipo II (tipo I: 15,3%; tipo II: 80,7%; tipo III: 4%). Se observaron 5 roturas del ligamento cruzado anterior (LCA) en las fracturas de tipo II. Los desgarros meniscales fueron la lesión de partes blandas más frecuente.
Conclusión: la FMT se asocia con bastante frecuencia a lesiones de partes blandas en más de la mitad de los casos (77,5%). Las lesiones meniscales constituyen la lesión simultánea más prevalente. La fractura de meseta tibial más común fue la de tipo Schatzker II, que fue la fractura que presentaba un mayor índice de lesiones de partes blandas asociadas.
Nivel de evidencia: IV, estudio observacional retrospectivo de serie de casos.
Relevancia clínica: destacar la relevancia de la asistencia artroscópica en las fracturas de meseta tibial con el objetivo de diagnosticar lesiones de partes blandas que podrían pasar desapercibidas.
Abstract:
Background: when a tibial plateau fracture (TPF) takes place, there is a high risk of injury to intra-articular soft tissue structures. Considerable attentiveness is called for in these cases to identify and diagnose these injuries. The aim of this study was to perform an epidemiological review and assess the frequency of soft tissue injuries associated with tibial plateau fractures (Schatzker I, II and III) identified through arthroscopy. The secondary purpose was to analyze the relationship between frequency of soft tissue injury and the fracture pattern.
Patients and methods: from June 2008 to October 2018, 40 patients with a closed TPF Schatzker I, II or III treated with arthroscopically assisted reduction and internal fixation were retrospectively reviewed to assess the frequency of the associated soft tissue injuries
Results: the sample included 33 men and 7 women, with an average age of 43.2 years. They included 9 of type I (split), 28 of type II (split and depression) and 3 type III (depression) in the Schatzker classification. Of the 40 patients included, 31 had an associated soft tissue lesion detected through arthroscopy (77.5%). Meniscal tears were noted in 26 of the 40 patients (15 lateral and 11 medial meniscus injuries). The highest meniscal tear rate was seen in the type II TPF (type I: 15.3%; type II: 80.7%; type III: 4%). Five ACL ruptures were seen in the type II fractures. Meniscal tears were the most frequent soft tissue lesion.
Conclusion: the TPF is quite frequently associated with soft tissue injuries in more than half of the cases (77.5%). Meniscal injuries constitute the most prevalent concurrent lesion. The most common tibial plateau fracture was Schatzker type II, which was the fracture with the highest associated soft tissue injury rate.
Level of evidence: IV, retrospective observational case series study.
Clinical relevance: highlight the relevance of arthroscopic assistance in tibial plateau fractures with the aim of diagnosing soft tissue injuries that might be overlooked.
Introducción
Las fracturas proximales de la tibia representan una de las entidades más estudiadas en cirugía traumatológica, a pesar de su incidencia relativamente baja (1,6% de todas las fracturas producidas en adultos en China)(1).
Cuando se produce una fractura de la meseta tibial (FMT), existe un alto riesgo de lesión de las estructuras de las partes blandas intraarticulares(2). Por lo tanto, no debe tomarse la decisión de practicar una intervención quirúrgica teniendo en cuenta únicamente el desplazamiento de la superficie articular, sino también la afectación de las partes blandas.
La magnitud del traumatismo, la posición de la extremidad en el momento de la lesión(3) y la calidad del hueso(4,5) determinan el tipo de fractura y el alcance de los daños producidos en las partes blandas. Numerosas estructuras que rodean la rodilla pueden estar en peligro. Esto incluye los meniscos, los ligamentos colateral y cruzado, y el haz neurovascular. Estos casos requieren prestar una gran atención para identificar y diagnosticar estas lesiones, ya que pueden quedar enmascaradas por la lesión principal, que es la fractura. En consecuencia, a veces se diagnostican más adelante, durante el periodo de rehabilitación, cuando el paciente se queja de otros síntomas que no se habían comunicado antes de la intervención quirúrgica.
Aunque se ha señalado que las imágenes por resonancia magnética (RM) poseen una elevada sensibilidad para detectar las lesiones asociadas, la evaluación preoperatoria inicial puede no revelar las lesiones de las partes blandas debido a la interferencia del hematoma de la fractura y a la pérdida de la estructura anatómica normal. Por lo tanto, una intervención artroscópica simultánea con visualización directa de la articulación puede ayudar a revelar plenamente todas las estructuras afectadas.
El objetivo de este estudio fue realizar una revisión epidemiológica y evaluar la frecuencia de las lesiones de las partes blandas asociadas a las FMT (Schatzker I, II y III) identificadas mediante artroscopia. El objetivo secundario era analizar la relación existente entre la frecuencia de las lesiones de las partes blandas y el patrón de la fractura. Nuestra hipótesis era que la evaluación asistida mediante artroscopia en las FMT revelaría una elevada frecuencia de lesiones concomitantes en las partes blandas que podrían pasar desapercibidas en la planificación preoperatoria dentro de cada clasificación de Schatzker evaluada.
Métodos
La revisión retrospectiva incluyó un total de 40 pacientes consecutivos con FMT lateral cerrada tratados mediante reducción y fijación interna asistidas por artroscopia. Se llevó a cabo en 2 centros diferentes entre junio de 2008 y octubre de 2018. Se utilizó la clasificación de Schatzker(6) para categorizar las fracturas. Los criterios de inclusión de este estudio fueron: a) FMT cerrada Schatzker I, II o III (separación, separación-hundimiento y hundimiento), dado que comparten características biomecánicas similares; b) pacientes de 18 años en adelante; c) reducción cerrada y fijación interna combinadas con exploración artroscópica; y d) fracturas confirmadas mediante exploraciones de tomografía axial computarizada (TAC). Los criterios de exclusión fueron: a) otros tipos de fracturas de la meseta tibial; b) casos con tratamiento conservador (normalmente reservados para fracturas no desplazadas); c) cirugía previa en la rodilla ipsilateral; d) fracturas abiertas; y e) pacientes con inmadurez esquelética.
Indicaciones y momentos adecuados para la cirugía
Las indicaciones para la cirugía incluían una depresión > 3 mm y/o > 3 mm de desplazamiento y/o una diferencia de 5° en el eje anatómico femoral/tibial entre los lados lesionado e ileso(7).
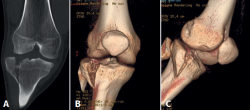
Las rodillas lesionadas se sometieron siempre a radiografías simples anteroposteriores y laterales. También era esencial una exploración de TAC para el diagnóstico, la caracterización del patrón de la fractura (Figura 1) y la planificación de la intervención quirúrgica.
Si era posible, las fracturas de la meseta tibial se abordaron con inmediatez, generalmente en un plazo de menos de 3 semanas desde que se produjeron. Sin embargo, la intervención se retrasó en algunos casos en los que la rodilla presentaba una inflamación importante junto con una pérdida notable de la amplitud de movimientos (menos de 90° de flexión a extensión) o se habían producido daños considerables en las partes blandas. Cuando hubo mejorado la inflamación, se realizaron una reconstrucción y una fijación interna mínimamente invasiva asistidas mediante artroscopia.
Técnica quirúrgica
En los casos de FMT con lesiones asociadas de partes blandas intraarticulares, la artroscopia ayudó a establecer la opción de tratamiento óptima. Estas lesiones se repararon antes o después de fijar la fractura, dependiendo del tipo de lesión.
Se colocó al paciente en decúbito supino sobre la mesa de operaciones y se le administró anestesia general. Se realizó una exploración de rodilla bilateral bajo anestesia. Se colocó un torniquete de muslo alto bien acolchado en la extremidad intervenida y se situó un relleno bajo la rodilla para que quedara con una flexión de unos 30°. La extremidad inferior contralateral se sujetó a la mesa totalmente extendida con un soporte adecuado y se colocó un dispositivo de compresión neumática alrededor de la pierna para evitar la formación de coágulos.
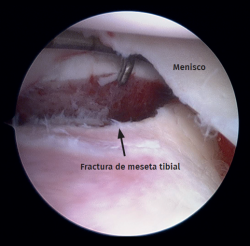
Se crearon portales de entrada anterolaterales y anteromediales estándar adyacentes al tendón rotuliano y se visualizó la articulación con un artroscopio de 30°, al tiempo que se insuflaba solución salina normal en la rodilla. Se realizó una artroscopia diagnóstica para confirmar la FMT, el escalón articular y la presencia de lesiones asociadas (Figura 2). Se introdujo un desbastador artroscópico en la rodilla para eliminar los residuos y mejorar la visualización. A continuación, se realizó un pequeño abordaje cutáneo anterolateral longitudinal y se fijaron las fracturas con tornillos de esponjosa y/o una placa de soporte aplicada sobre el lado externo (osteosíntesis mínimamente invasiva con placa), según el tipo de fractura diagnosticado (Figura 3). Se utilizó artroscopia para facilitar la reducción y, en caso necesario, para tratar las lesiones de las partes blandas. Los autores principales prefirieron llevar a cabo la reparación meniscal o la meniscectomía parcial antes de fijar el hueso para visualizar mejor el menisco. Por el contrario, las reconstrucciones de los ligamentos se efectuaron después de la fijación asistida por artroscopia para garantizar la estabilidad ósea.
Tras la osteosíntesis de la FMT, se realizó una prueba de estrés varo/valgo y la prueba de Lachman en la extremidad lesionada. Se previó reparación quirúrgica en los casos de lesión del ligamento lateral externo (LLE) y del ligamento cruzado anterior (LCA). No se contempló ninguna otra intervención quirúrgica en los casos de sospecha de lesión del ligamento lateral interno (LLI), excepto en los pacientes con desgarros por avulsión.
Se documentaron los casos de lesiones en las partes blandas y después se analizó su asociación con cada clasificación de Schatzker.
Análisis estadístico
Para el análisis estadístico se utilizó el paquete de software SPSS (versión 24.0, IBM Corp., EE. UU.). En dicho análisis estadístico se utilizó un análisis de varianza, una prueba de la χ2 y la prueba exacta de Fisher. En todas las pruebas se consideraron estadísticamente significativos los valores de p < 0,05.
Resultados
Datos demográficos
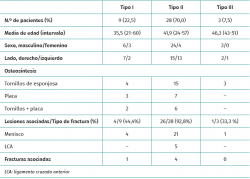
La muestra incluyó a 33 hombres y 7 mujeres, con una media de edad de 43,2 años (intervalo de 21 a 60 años). De las fracturas, 24 fueron en la extremidad derecha y 16 en la izquierda. Las 40 fracturas se produjeron en pacientes diferentes. Los mecanismos causantes de las lesiones fueron los siguientes: 21 accidentes de tráfico, 11 caídas y 8 en actividades deportivas. En la Tabla 1 se enumeran los datos demográficos de los pacientes.
Características de las fracturas
De acuerdo con la clasificación de Schatzker, se identificaron 9 FMT de tipo I (separación), 28 de tipo II (separación y hundimiento) y 3 de tipo III (hundimiento) (Tabla 1). No se observó ninguna relación estadística entre el tipo de fractura y la edad, el sexo y el lado lesionado de los pacientes.
En esta serie, 31 de los 40 pacientes con FMT de Schatzker I, II y III mostraron daños asociados en las partes blandas que se detectaron mediante artroscopia (77,5%) (Tabla 1). Todas las lesiones de las partes blandas se produjeron en pacientes diferentes. Se observó que el patrón de fractura más común (tipo II) tenía una frecuencia de lesiones en partes blandas significativamente mayor (92,8%) que los otros tipos incluidos en este estudio (p < 0,05) (Tabla 1).
Hallazgos asociados
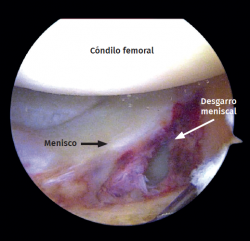
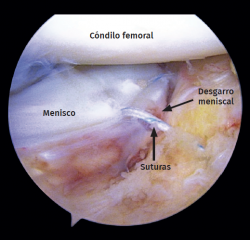
Los desgarros meniscales fueron la lesión de partes blandas más frecuente (Figura 4), observada en 26 de los 40 pacientes evaluados (65,0%). La tasa más elevada de desgarros meniscales se observó en las fracturas de la meseta tibial de tipo II (tipo I: 15,3%; tipo II: 80,7%; tipo III: 4%).
La Tabla 1 muestra el número de lesiones meniscales en cada tipo de fractura.
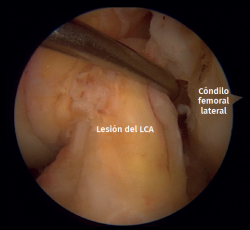
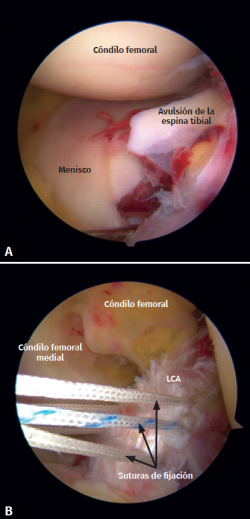
Se diagnosticaron 5 roturas del LCA en las fracturas de tipo II y durante la artroscopia se hallaron 4 desgarros completos de ligamentos (rotura total de las fibras) (Figura 5). Además, hubo 1 fractura por avulsión de la espina tibial con desplazamiento (McKeever II)(8) (Figura 6A). En esta cohorte no se encontraron lesiones en el ligamento cruzado posterior (LCP), el LLE o el LLI. Asimismo, las estructuras neurovasculares permanecieron intactas en todos los casos estudiados.
Además de las encontradas en la rodilla (12,5%), 5 de los 40 pacientes con FMT habían sufrido alguna otra fractura asociada y/o alguna lesión en las partes blandas. Todas las lesiones asociadas correspondían a una clasificación de Schatzker de tipo II (1 fractura de fémur + muñeca, 1 fractura de muñeca, 1 fractura de mano, 1 fractura de húmero, 1 fractura de antebrazo y 1 paciente sufrió una abrasión profunda del tejido facial).
Tratamiento
El tratamiento se llevó a cabo en función del tipo de lesión.
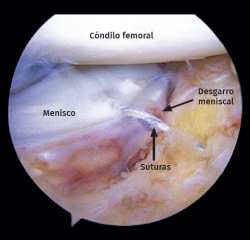
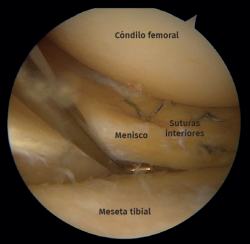
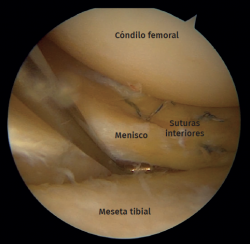
De las 15 lesiones del menisco lateral, hubo 9 desgarros radiales tratados con meniscectomía parcial y 6 desgarros periféricos que se suturaron con una combinación de una técnica de “fuera-dentro” y otra de “todo dentro” (Figuras 7 y 8).
Las 11 lesiones restantes afectaban al menisco medial (8 desgarros radiales y 3 de colgajo). En todos los casos se efectuó una meniscectomía parcial.
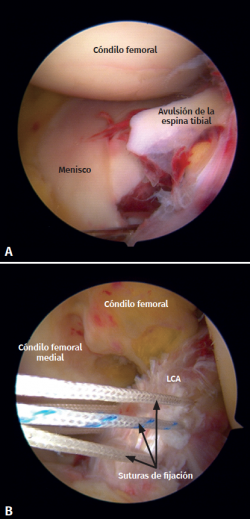
Todas las roturas de ligamentos precisaron de reducción y fijación mínimamente invasiva de la fractura asistidas mediante artroscopia, seguidas de una reconstrucción del LCA con un autoinjerto isquiotibial. La avulsión de la espina tibial desplazada recibió tratamiento artroscópico con una técnica de fijación mediante sutura (Figura 6B).
Discusión
Las fracturas intraarticulares de la tibia proximal son lesiones complejas asociadas a diversos patrones y a una gran variedad de lesiones en las partes blandas. El principal hallazgo de este estudio fue que la FMT se asocia con bastante frecuencia a lesiones en las partes blandas (77,5%). Los desgarros meniscales fueron la lesión de las partes blandas asociada más comúnmente, con una frecuencia del 65,0%, siendo más predominante el tipo II de Schatzker (80,7%). Además, la FMT más habitual identificada en esta serie fue la de tipo II de Schatzker (70,0%); este patrón mostró la tasa más alta de lesiones en las partes blandas (92,8%).
La afectación de las partes blandas en el marco de las FMT suele deberse a la escasa cobertura de la articulación de la rodilla. En este sentido, la presencia de ampollas, heridas abiertas y síndrome compartimental en la articulación puede cambiar drásticamente el momento oportuno de practicar la intervención quirúrgica, la indicación del tratamiento y el pronóstico general del paciente.
Típicamente, la incidencia de lesiones asociadas en las partes blandas en las FMT diagnosticadas mediante la exploración física o un hallazgo intraoperatorio durante la osteosíntesis que se ha descrito en la literatura médica era del 7 al 50%(9,10,11,12,13). En 1977, Schatzker et al.(6) comunicaron una incidencia de lesiones de ligamentos del 8,5% en las FMT diagnosticadas mediante la exploración física y/o un hallazgo operatorio durante la intervención quirúrgica. Del mismo modo, Honkonen(11) publicó una tasa del 8% para las lesiones de ligamentos simultáneas y del 50% para los desgarros meniscales en 76 pacientes con FMT.
La RM se ha descrito ampliamente como el método de diagnóstico por imagen más útil para detectar daños en las partes blandas de la rodilla. La incidencia en las FMT de lesiones de partes blandas diagnosticadas a través de RM que se ha descrito en la literatura médica oscila entre el 48 y el 99%(14,15,16,17). Colletti et al.(14) publicaron un índice de lesiones en el menisco lateral del 45%, desgarros meniscales mediales en el 21%, lesión en el LLI en el 55%, lesiones del LLE en el 34%, lesiones del LCA en el 41% y desgarros del LCP en el 28% tras una evaluación de 29 FMT mediante RM. En un estudio más reciente, Gardner et al.(15) informaron de una incidencia del 99% de lesiones de partes blandas asociadas en 103 FMT diagnosticadas mediante RM. Sin embargo, este método de diagnóstico por imágenes puede sobrestimar la presencia de lesiones concomitantes inmediatamente después de producirse la lesión.
En diversas series artroscópicas, la incidencia de lesiones asociadas en las partes blandas diagnosticadas mediante artroscopia se eleva del 50 al 57%(18,19,20,21). Hung et al. publicaron un índice de lesiones en el LCA del 38%, de un 19% para las lesiones de ligamentos colaterales y una incidencia del 31% de lesiones del menisco lateral en una evaluación artroscópica de 31 FMT(18). Chang et al. publicaron un índice del 52,9% en lesiones de menisco y del 22,5% en lesiones del ligamento cruzado en una evaluación artroscópica de 102 FMT(19). En una investigación sobre reducción y fijación interna asistidas por artroscopia de 20 casos con fracturas tibiales proximales, Glabbeek et al.(20) revelaron que el 50% de los pacientes desarrollaron alguna lesión en las partes blandas, con desgarros meniscales en el 35% y daños en el LCA en el 15%. Además, Wang et al.(21) informaron de que la incidencia total de desgarros del LCA y del LCP era del 80 y del 36%, respectivamente. Sufrieron avulsiones de la huella del LCA 9 (36%) pacientes y 3 (12%) presentaron desgarros completos del LCA. Un total de 19 pacientes (76%) tenían lesiones en el LLE y 15 (64%) mostraban lesiones en el LLI. La incidencia de desgarros del menisco lateral fue del 48%, mientras que la de desgarros del menisco medial fue del 4%(22). Aunque la incidencia de desgarros del LCA simultáneos a una FMT en nuestra serie fue inferior (13,6%), la incidencia de trastornos meniscales fue similar.
Se ha constatado que la FMT y las lesiones asociadas de partes blandas se diagnostican por medio de una combinación exhaustiva de exploración clínica, radiografía, exploraciones de TAC y RM. Posteriormente, la artroscopia confirma los hallazgos anteriores. Por lo tanto, la artroscopia constituye un método de tratamiento seguro, preciso y rápido, aunque no sea necesario para llegar a este diagnóstico.
Se ha defendido el tratamiento de las fracturas asistido mediante artroscopia como un posible complemento del tratamiento quirúrgico de las FMT, ya que puede permitir una mejor visualización y, por tanto, una reducción más precisa(23). Un estudio reciente ha comparado la reducción y osteosíntesis asistidas por artroscopia (ROAA) con el tratamiento abierto de reducción y osteosíntesis (TARO). En su serie de 100 pacientes consecutivos, se halló una incidencia de lesiones intraarticulares del 69%(24). Cabe destacar que los autores concluyeron que no se encontraron diferencias entre el tratamiento de ROAA y de TARO en las fracturas de tipo I de Schatzker. Observaron que el tratamiento de ROAA era preferible en presencia de desgarros meniscales, ya que ofrecía la posibilidad de un tratamiento simultáneo. En los casos de las fracturas de tipos II, III y IV de Schatzker, hubo una pequeña diferencia en los resultados clínicos a favor de la ROAA, pero no fue estadísticamente significativa(24).
Del mismo modo, en un estudio retrospectivo comparativo llevado a cabo en 40 pacientes, Verona et al. informaron de que tanto la ROAA como el TARO conseguían un resultado satisfactorio para el tratamiento de las FMT de Schatzker I-III. Sin embargo, la ROAA obtuvo mejores resultados clínicos que el TARO(25).
Un estudio realizado por Kampa et al. en 25 pacientes con fijación de FMT asistida por artroscopia (con un seguimiento medio de 2,5 años) mostró resultados entre buenos y excelentes en el seguimiento final(26). Solo se encontró una tasa de complicaciones del 18% (50% por retirada de materiales y 50% por trombosis venosa profunda)(26). Chan et al. informaron de resultados clínicos y radiológicos entre buenos y excelentes en el 96% de los pacientes al cabo de una media de 87 meses. Los tipos de fractura de Schatzker no difirieron con respecto al sistema de puntuación de Rasmussen ni a los resultados de satisfacción. Se apreciaron cambios degenerativos secundarios en el 19% de los pacientes(27). Del mismo modo, Rossi et al. comunicaron que la puntuación de la evaluación radiológica de Rasmussen fue excelente en el 11%, buena en el 85% y regular en el 4% de 46 pacientes en un seguimiento al cabo de 5 años.
Somos conscientes de que este estudio posee ciertas limitaciones. En primer lugar, se encuentran las limitaciones relacionadas con la naturaleza retrospectiva del diseño del estudio y su carácter multicéntrico. Además, la muestra relativamente pequeña y la heterogeneidad derivada de los diferentes equipos quirúrgicos podrían haber influido en la evaluación del diagnóstico final.
Conclusión
En la muestra evaluada, las FMT muestran una elevada asociación con lesiones de partes blandas en más de la mitad de los casos (77,5%), de los cuales las lesiones meniscales constituyen la lesión simultánea más prevalente. Cabe destacar que las FMT más frecuentes fueron las de tipo Schatzker II (70,0%), que fueron las fracturas que tenían asociado el mayor índice de lesiones en las partes blandas (92,8%). Para abordar estos trastornos de forma oportuna, es preciso realizar una evaluación exhaustiva de los pacientes mediante una combinación de técnicas de imagen, diagnóstico mediante artroscopia y artroscopia terapéutica.
Figuras
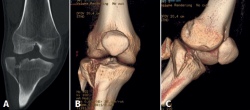
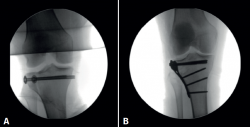
Figura 1. Rodilla derecha. Fractura cerrada de meseta tibial Schatzker II. A: tomografía axial computarizada frontal; B y C: reconstrucción de la fractura de la meseta tibial en 3D.
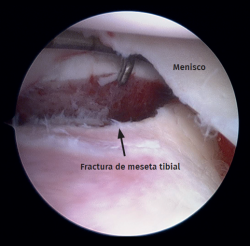
Figura 2. Rodilla derecha, fractura de meseta tibial Schatzker II. Vista artroscópica del escalón articular desde el portal anteromedial. Sonda colocada en el portal anterolateral.
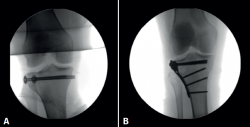
Figura 3. Fractura de meseta tibial Schatzker I fijada con tornillos de esponjosa (A) y fractura de meseta tibial Schatzker II tratada con una placa de soporte (B) aplicada sobre el lado externo.
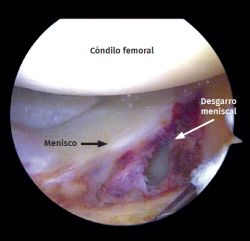
Figura 4. Rodilla izquierda vista desde el portal anterolateral. Desgarro longitudinal periférico que afecta al cuerpo del menisco lateral.
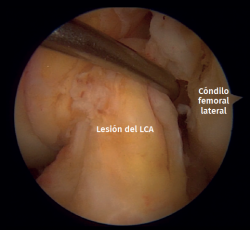
Figura 5. Rotura del ligamento cruzado anterior (LCA) de la rodilla izquierda vista desde el portal anterolateral. Sonda colocada en el portal anteromedial.
Figura 6. A: fractura por avulsión de la espina tibial McKeever II; B: tratamiento artroscópico con técnica de fijación mediante sutura de la fractura por avulsión de la espina tibial. LCA: ligamento cruzado anterior.
Figura 7. Rodilla izquierda vista desde el portal anterolateral. Sutura de desgarro longitudinal periférico del menisco.
Figura 8. Rodilla derecha vista desde el portal anteromedial. Sonda colocada en el portal anterolateral. Desgarro longitudinal periférico del menisco suturado con una técnica de "todo dentro".
Tablas
Información del artículo
Cita bibliográfica
Autores
Maximiliano Ibañez Malvestiti
Institut Català de Traumatologia i Medicina de l'Esport (ICATME). Hospital Universitari Dexeus. Universitat Autònoma de Barcelona (UAB)
Jorge Chahla
Rush University Medical Center. Chicago, United States
Juan Erquicia
Departamento de Cirugía Ortopédica. Consorci Sanitari de l’Anoia. Igualada, España
ICATME. Hospital Universitari Quirón-Dexeus. Barcelona, España
Hospital Universitario Dexeus. Grupo Quirónsalud. Barcelona
Harold Simesen de Bielke
Sanatorio Modelo de Tucumán. Argentina
Sebastian Sasaki
Sanatorio Fitz Roy. Buenos Aires, Argentina
Santiago Svarzchtein
Sanatorio Fitz Roy. Buenos Aires, Argentina
Joan Carles Monllau
ICATME. Hospital Universitari Quirón-Dexeus. Barcelona, España
Universitat Autònoma de Barcelona, Bellaterra, Barcelona, España
Cirurgía Ortopédica y Traumatología, Hospital del Mar-Parc de Salut Mar, Barcelona, España
IMIM. Hospital del Mar Medical Research Institute. Barcelona
Alberto Cid Casteulani
Sanatorio Fitz Roy. Buenos Aires, Argentina
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Chen W, Lv H, Liu S, et al. National incidence of traumatic fractures in China: a retrospective survey of 512 187 individuals. Lancet Glob Health. 2017;5(8):e807-17.
-
2Deng X, Hu H, Wang Y, Shao D, Zhang Y. Arthroscopically assisted evaluation of frequency and patterns of meniscal tears in operative tibial plateau fractures: a retrospective study. J Orthop Surg Res. 2021 Feb 6;16(1):117.
-
3Kennedy JC, Bailey WH. Experimental tibial-plateau fractures. Studies of the mechanism and a classification. J Bone Joint Surg Am. 1968;50(8):1522-34.
-
4Foltin E. Bone loss and forms of tibial condylar fracture. Arch Orthop Trauma Surg. 1987;106(6):341-8.
-
5Foltin E. Osteoporosis and fracture patterns. A study of split-compression fractures of the lateral tibial condyle. Int Orthop. 1988;12(4):299-303.
-
6Schatzker J, McBroom R, Bruce D. The tibial plateau fracture. The Toronto experience 1968-1975. Clin Orthop Relat Res. 1979(138):94-104.
-
7Bennett WF, Browner B. Tibial plateau fractures: a study of associated soft tissue injuries. J Orthop Trauma. 1994;8(3):183-8.
-
8Meyers MH, McKeever FM. Fracture of the intercondylar eminence of the tibia. J Bone Joint Surg Am. 1970;52(8):1677-84.
-
9Blokker CP, Rorabeck CH, Bourne RB. Tibial plateau fractures. An analysis of the results of treatment in 60 patients. Clin Orthop Relat Res. 1984(182):193-9.
-
10Honkonen SE. Indications for surgical treatment of tibial condyle fractures. Clin Orthop Relat Res. 1994;(302):199-205.
-
11Honkonen SE. Degenerative arthritis after tibial plateau fractures. J Orthop Trauma. 1995;9(4):273-7.
-
12Moore TM, Patzakis MJ, Harvey JP. Tibial plateau fractures: definition, demographics, treatment rationale, and long-term results of closed traction management or operative reduction. J Orthop Trauma. 1987;1(2):97-119.
-
13Tscherne H, Lobenhoffer P. Tibial plateau fractures. Management and expected results. Clin Orthop Relat Res. 1993(292):87-100.
-
14Colletti P, Greenberg H, Terk MR. MR findings in patients with acute tibial plateau fractures. Comput Med Imaging Graph. 1996;20(5):389-94.
-
15Gardner MJ, Yacoubian S, Geller D, et al. The incidence of soft tissue injury in operative tibial plateau fractures: a magnetic resonance imaging analysis of 103 patients. J Orthop Trauma. 2005;19(2):79-84.
-
16Holt MD, Williams LA, Dent CM. MRI in the management of tibial plateau fractures. Injury. 1995;26(9):595-9.
-
17Kode L, Lieberman JM, Motta AO, Wilber JH, Vasen A, Yagan R. Evaluation of tibial plateau fractures: efficacy of MR imaging compared with CT. AJR Am J Roentgenol. 1994;163(1):141-7.
-
18Hung SS, Chao EK, Chan YS, et al. Arthroscopically assisted osteosynthesis for tibial plateau fractures. J Trauma. 2003;54(2):356-63.
-
19Chang H, Zheng Z, Shao D, Yu Y, Hou Z, Zhang Y. Incidence and radiological predictors of concomitant meniscal and cruciate ligament injuries in operative tibial plateau fractures: a prospective diagnostic study. Sci Rep. 2018;8(1):13317.
-
20Van Glabbeek F, van Riet R, Jansen N, D'Anvers J, Nuyts R. Arthroscopically assisted reduction and internal fixation of tibial plateau fractures: report of twenty cases. Acta Orthop Belg. 2002;68(3):258-64.
-
21Wang Y, Cao F, Liu M, Wang J, Jia S. Incidence of Soft-Tissue Injuries in Patients with Posterolateral Tibial Plateau Fractures: A Retrospective Review from 2009 to 2014. J Knee Surg. 2016;29(6):451-7.
-
22Wang CJ, Weng LH, Hsu CC, Chan YS. Arthroscopic single- versus double-bundle posterior cruciate ligament reconstructions using hamstring autograft. Injury. 2004;35(12):1293-9.
-
23Gross SC, Tejwani NC. The Role of Arthroscopy in the Management of Tibial Plateau Fractures. Bull Hosp Jt Dis (2013). 2015;73(2):128-33.
-
24Dall'oca C, Maluta T, Lavini F, Bondi M, Micheloni GM, Bartolozzi P. Tibial plateau fractures: compared outcomes between ARIF and ORIF. Strategies Trauma Limb Reconstr. 2012;7(3):163-75.
-
25Verona M, Marongiu G, Cardoni G, Piras N, Frigau L, Capone A. Arthroscopically assisted reduction and internal fixation (ARIF) versus open reduction and internal fixation (ORIF) for lateral tibial plateau fractures: a comparative retrospective study. J Orthop Surg Res. 2019 May 24;14(1):155.
-
26Kampa J, Dunlay R, Sikka R, Swiontkowski M. Arthroscopic-Assisted Fixation of Tibial Plateau Fractures: Patient-Reported Postoperative Activity Levels. Orthopedics. 2016;39(3):e486-491.
-
27Chan YS, Chiu CH, Lo YP, et al. Arthroscopy-assisted surgery for tibial plateau fractures: 2- to 10-year follow-up results. Arthroscopy. 2008;24(7):760-8.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Por qué la AEA apuesta por <em>REACA</em>
- El sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior logra posiciones precisas del injerto
- Lesiones del subescapular: prevalencia de las lesiones parciales y su dificultad diagnóstica
- Hallazgos artroscópicos en partes blandas asociados a fracturas de la meseta tibial
- Clasificaciones radiológicas y escalas de valoración de la tendinopatía del Aquiles
- Luxación recidivante anteroinferior del hombro. Artículos imprescindibles
- Estabilización de <em>os acromiale</em> con tornillos canulados y suturas de alta resistencia
- Bloque óseo artroscópico anterior con sistema de fijación de doble botón cortical con guía posterior para la inestabilidad anterior de hombro con defecto glenoideo. Técnica quirúrgica
- Avulsión proximal de los ligamentos radiocarpianos volares extrínsecos tras luxación radiocarpiana
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.