Consenso AEA-LATAM sobre patología meniscal: de la preservación al trasplante
AEA-LATAM consensus about meniscal pathology: from preservation to transplantation
Resumen:
El objetivo de este texto es realizar una actualización-consenso plasmando las conclusiones a las que se llegó en la sesión del 13 de septiembre de 2019 en Madrid durante las Jornadas de Actualización de la Asociación Española de Artroscopia (AEA), que se focalizaron en el tema del tratamiento de la patología meniscal de la rodilla. Esta sesión está disponible para su visualización online en: http://www.aeajornadas.com/webinar-rodilla-2019/. Durante el desarrollo de la misma, se analizaron múltiples aspectos relativos a la patología meniscal, desde el tratamiento conservador hasta el quirúrgico, incluyendo la meniscectomía, la reparación meniscal y el trasplante. Con la finalidad de conocer si existe consenso en temas de interés entre nuestros expertos, se realizaron un total de 10 preguntas al panel de expertos, nacionales e internacionales, y a los moderadores intervinientes en dichas jornadas, autores de este artículo de revisión, y cuyas respuestas se detallan en este artículo. También en este artículo hemos querido revisar qué respuesta da la literatura a cada una de estas preguntas.
Abstract:
The goal of this article is to summarize the conclusions reached in a scientific session hold on September 13th, 2019 in Madrid and organized by the Spanish Arthroscopy Association (AEA); the session focused on “Meniscal Pathology”. This session is available for viewing online at: http://www.aeajornadas.com/webinar-rodilla-2019/. During this session, several related topics were analyzed, including subjects as meniscectomy, meniscal repair and meniscal transplant. In order to know if there is a consensus in meniscal pathology, a total of 10 questions were asked to a national and international experts panel participating in the session and the two moderators and authors of this review article; their answers are detailed within the article. Also, within this article we wanted to review the current literature “response” to each of these questions.
Introducción
La lesión meniscal es una de las más frecuentes en la articulación de la rodilla, con una distribución bimodal, en población joven y activa, y en personas de más edad como parte de un proceso degenerativo. De forma similar, la artroscopia de rodilla y la cirugía de menisco están entre los procedimientos más frecuentes en ortopedia(1,2).
La ultraestructura del menisco contiene fibras colágenas radiales centrales y fibras circunferenciales periféricas entrelazadas entre sí; este entramado determina las funciones del menisco, siendo estas las de dar estabilidad, proporcionar congruencia articular, disminuir el estrés de contacto y así proteger el cartílago mediante su función de absorción o distribución de cargas; también están entre sus funciones las de lubricación y propiocepción(3,4). La degeneración o deterioro del menisco de cualquier origen, por edad, cirugía o por traumatismo, eventualmente puede dar lugar a artrosis de rodilla(5,6).
La capacidad de curación tras la reparación de una lesión meniscal está íntimamente ligada a su vascularización; los vasos responsables de la irrigación meniscal llegan de las arterias geniculadas lateral y medial que penetran a través de la cápsula articular para formar un plexo capilar, donde los ramos radiales penetran en el menisco e irrigan la porción periférica del menisco (zona roja)(7). En estudios en cadáver, Arnoczky et al.(8) y Day et al.(9) encontraron que los ramos radiales penetran en el menisco a una profundidad de 2-3 mm, siendo el flujo sanguíneo más constante al nivel de los cuernos anterior y posterior. La irrigación del menisco va variando con la edad; Petersen y Tillmann(10) revisaron especímenes de rodilla de 20 cadáveres de personas con edades comprendidas entre 0 –es decir, recién nacidos– y 80 años de edad y encontraron que, al nacer, todo el menisco se encuentra vascularizado; en el segundo año de vida, estos meniscos ya presentan un área hipovascular en la parte más interna de la circunferencia; a los 20 años, el flujo sanguíneo esta ya solo presente en el tercio más periférico, el cual se va reduciendo hasta ser tan solo una cuarta parte a los 50 años.
En relación con los factores asociados a la lesión meniscal, una reciente revisión sistemática ha evidenciado varios de ellos(11): la edad avanzada (> 60 años), el sexo varón, la posición repetida en flexión máxima de las rodillas por motivos laborales u otros, la práctica de sentadillas o el hecho de subir escaleras de forma habitual; todos ellos son factores de riesgo para la aparición de lesiones degenerativas del menisco. Otros factores que también se han relacionado, en este caso, con la presencia de lesión meniscal aguda son la práctica deportiva y una demora de más de 12 meses en la reconstrucción tras lesión aguda del ligamento cruzado anterior (LCA)(11).
Consenso de la European Society of Sports Traumatology, Knee Surgery and Arthroscopy (ESSKA)
La sociedad científica ESSKA ha desarrollado en los últimos años 2 consensos europeos en patología meniscal con el objetivo de proponer un marco de actuación en el manejo de las lesiones degenerativas (2016)(12) y traumáticas (2019)(13); dicho proyecto es el fruto de la participación y colaboración de 84 médicos, cirujanos y científicos de 22 países europeos.
En cuanto a la terminología empleada, el grupo de consenso europeo de menisco de la ESSKA prefiere utilizar el término de “rotura meniscal” en los casos agudos o traumáticos y postula que debe existir una lesión de rodilla suficiente y un inicio repentino del dolor de rodilla para tal definición. Los principales tipos de roturas agudas del menisco son las roturas verticales longitudinales, incluida la rotura en asa de cubo, las roturas radiales y las de raíz meniscal. Paralelamente, hablamos de una “lesión meniscal” cuando nos encontramos ante una rotura degenerativa del menisco caracterizada por una lenta progresión de dicha degeneración del tejido y sin existencia de antecedente traumático agudo.
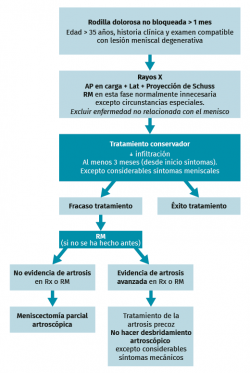
En relación con el consenso de 2016 sobre la patología meniscal degenerativa, la conclusión principal fue que la meniscectomía parcial artroscópica no debe proponerse como primera línea de tratamiento; esta solo debe considerarse después de una cuidadosa evaluación clínica y radiológica estandarizada y cuando la respuesta al tratamiento no quirúrgico haya sido insatisfactoria. La resonancia magnética de rodilla generalmente no está indicada en primera instancia, aunque sí la radiografía simple, para descartar un diagnóstico de artrosis o para detectar ciertas patologías poco habituales, como tumores o fracturas en la rodilla(12,14); a continuación, se expone el algoritmo propuesto a partir de este trabajo (Figura 1).
Sobre el consenso de 2019 en relación con el manejo y el tratamiento de las roturas de menisco traumáticas, se concluye que la preservación del menisco debe ser la prioridad de tratamiento cuando sea posible, porque los resultados clínicos y radiológicos a largo plazo son peores después de meniscectomía parcial que con la preservación del menisco. El consenso establece claramente que se deben reparar más roturas de menisco y, sobre todo, muchas que tradicionalmente se han considerado como irreparables, como, por ejemplo, las roturas crónicas, roturas en pacientes obesos o las roturas extensas, entre otras(13).
Preguntas a expertos
Con la finalidad de conocer si existe consenso en cuestiones de interés entre los cirujanos consultados, se envió por e-mail un formulario con 10 preguntas al panel de expertos, nacionales e internacionales, y a los dos moderadores intervinientes en dichas jornadas (Figura 2); los intervinientes no tuvieron acceso en ningún momento a las respuestas del resto y tan solo se mostraron los gráficos con porcentajes en el momento del desarrollo de las jornadas, también de forma anónima. Las respuestas se detallan a continuación, a la vez que se realiza un repaso de la literatura más actual en relación con los temas sobre la patología meniscal consultados.
figura2.png

Figura 2. Ponentes nacionales y moderadores durante las Jornadas de Actualización de la Asociación Española de Artroscopia (AEA) celebradas el 13 de septiembre de 2019. De izq. a dcha., Ramón Cugat, José Luis Prieto, Alejandro Espejo, Manuel Leyes, Antonio Maestro (moderador) y Gonzalo Samitier (moderador).
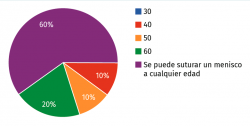
Pregunta 1. ¿En qué edad considera que está el límite para suturar un menisco? (Figura 3):
a) 30
b) 40
c) 50
d) 60
e) Se puede suturar un menisco a cualquier edad
Esta pregunta es algo general en su formulación, pero es una de las preguntas más recurrentes en nuestra práctica diaria, si realmente existe una contraindicación por edad a la hora de realizar una reparación meniscal de cualquier tipo. En nuestro gráfico podemos ver como 6 de nuestros 10 expertos consideran que la edad no es el determinante principal y que pueden darse situaciones en las que la reparación esté justificada independientemente de la edad.
Qué dice la literatura al respecto:
Cuando consideramos una reparación meniscal, son muchos los factores que, como hemos mencionado, afectan a la tasa de curación: las roturas en el tercio periférico están en una zona más vascularizada y se ha demostrado que tienen mayor potencial de curación(8); las roturas de menos de 2 cm de extensión y las roturas verticales longitudinales tienen tasas de curación también mayores tras la reparación(15), lo mismo que las lesiones agudas, que también las tienen en comparación con las lesiones crónicas(15).
En parte, una tasa de curación disminuida tras la reparación en personas de más edad puede atribuirse a los cambios estructurales en el menisco relacionados con el paso de los años y que afectan a la capacidad de curación, como se ve en otros tejidos. Actualmente, no existe consenso sobre el efecto que la edad tiene como factor independiente en la reparación del menisco; existen estudios que hablan de que no afecta directamente, pero la mayoría de estos trabajos proponen un umbral de edad relativamente bajo en sus comparativas y hablan siempre de lesiones favorables. En una revisión sistemática reciente sobre 15 artículos que analizaban 1.141 reparaciones meniscales, fijando los umbrales de comparación en los 25, 30, 35 y 40 años, respectivamente, ninguno de los trabajos mostró diferencias clínicas significativas o mayor tasa de fallos en la reparación meniscal(16). Steadman et al.(17) reportó la no existencia de diferencia estadísticamente significativa entre menores y mayores de 40 años tras reparación meniscal en un estudio con más de 10 años de seguimiento medio; sin embargo, Raza et al.(18) informaron en su estudio que los pacientes con mayor proporción de excelentes resultados basados en la puntuación de Lysholm tras reparación meniscal eran relativamente jóvenes, menores de 50 años. Barrett et al.(19) describen en su trabajo que la reparación meniscal en pacientes mayores de 40 años es un tratamiento efectivo si hay una selección correcta del tipo de lesión a reparar y la técnica elegida. Por otro lado, Pujol et al.(20) observaron una disminución significativa en los resultados funcionales en pacientes mayores de 30 años tras reparación de roturas horizontales, lo cual puede traducirse en que la edad puede ser un factor a tener en cuenta, sobre todo en aquellas lesiones menos favorables, es decir clivajes, crónicas o aquellas más complejas.
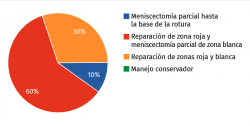
Pregunta 2. Rotura radial sintomática hasta el muro del cuerpo del menisco externo en un futbolista de 20 años. ¿Qué haría ante este escenario? (Figura 4):
a) Meniscectomía parcial hasta la base de la rotura
b) Reparación de zona roja y meniscectomía parcial de zona blanca
c) Reparación de zonas roja y blanca
d) Manejo conservador
La mayoría de nuestros expertos, tras esta pregunta, coinciden de nuevo en la importancia de salvar al menos parcialmente el menisco, sobre todo si es externo, ante las nada favorables lesiones radiales; la eterna duda es, sobre todo en pacientes jóvenes, si hay posibilidad de conseguir la curación de la región más central avascular del menisco o si es preferible realizar meniscectomía de esa parte.
Qué dice la literatura al respecto:
Las lesiones de menisco radiales con extensión completa hasta el muro meniscal pueden causar una incompetencia completa de las funciones protectoras del menisco, es por esto que la literatura se esfuerza por encontrar soluciones a este tipo de roturas; sin embargo, estas pueden ser difíciles de reparar y los resultados no son alentadores del todo. Son varias las técnicas desarrolladas para este tipo de roturas, como es la reparación directa con suturas paralelas o cruzadas; todas ellas tienen la dificultad añadida del riesgo de sección con el hilo del menisco al tensionar la reparación; para evitar en especial esta complicación, una nueva opción técnica incluye suturas de contención paralelas a la rotura y que, biomecánicamente, se ha demostrado que aportan una mayor resistencia al fallo y una menor incidencia de sección del menisco por el hilo con respecto a las opciones anteriormente descritas (Figura 5)(21). Clínicamente, estudios que utilizan técnicas de reparación dentro-fuera como la anteriormente descrita han mostrado una tasa de éxito clínico relativamente elevado a 18 meses; sin embargo, cuando hablamos de tasas de curación efectiva, los pocos estudios al respecto que han comprobado el éxito de la reparación con second-look muestran una tasa de curación del 61% (completa del 22% y parcial del 39%)(22). Este mismo trabajo de Tsujii et al. demostró que los mejores resultados se obtuvieron en las roturas de la zona roja-roja, mientras que en la zona blanca no hubo curación en la mayoría de los casos, esto a pesar de que algunos de estos pacientes mostraban un buen resultado clínico en el momento de concluir el seguimiento.
Artículos recientes, precisamente, nos advierten de esta baja tasa de curación de las reparaciones radiales con técnicas convencionales transcapsulares fuera-dentro, dentro-fuera o todo dentro; es por ello que describen nuevas técnicas, como la realización de suturas todo dentro sin implante y anudado manual mediante empujanudos, es decir, utilizando dispositivos de paso directo o indirecto de suturas como los utilizados en cirugía de hombro o incluso realizando fijaciones transóseas en la región más periférica de la rotura, si bien no existen datos fehacientes sobre el porcentaje de curación de este tipo de reparaciones(23,24).
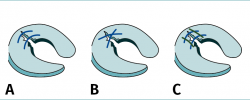
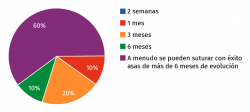
Pregunta 3. ¿Hasta cuánto tiempo de evolución desde la lesión usted consideraría como posible la reparación de una rotura en asa de cubo luxada en un paciente menor de 30 años? (Figura 6):
a) 2 semanas
b) 1 mes
c) 3 meses
d) 6 meses
e) A menudo se pueden suturar con éxito asas de más de 6 meses de evolución
Las lesiones en asa de cubo son difíciles de tratar y por su extensión tienen una menor tasa de curación que otras roturas más pequeñas y favorables; la duda a la hora de reparar estas lesiones es aún mayor si la lesión es inveterada y se encuentra luxada e interpuesta en la escotadura, en ocasiones durante varios meses.
La respuesta de nuestros expertos muestra que, aun en esta situación menos favorable, por las consecuencias de una meniscectomía subtotal, en una mayoría de casos merece la pena el esfuerzo de reparar estas roturas incluso pasados más de 6 meses desde la lesión.
Qué dice la literatura al respecto:
Respecto a la tasa de curación tras lesión en asa de cubo, una revisión sistemática reciente, tras analizar 15 estudios y 763 lesiones, observó una tasa de fracaso del 29,3% con un seguimiento medio de 13 meses. No se encontraron diferencias entre reparaciones del menisco medial o lateral, tampoco se encontraron diferencias significativas en los estudios que incluían reparaciones todo-dentro y dentro-fuera; las variables que sí mostraron afectar negativamente la tasa de curación fueron algunos implantes actualmente retirados, el sexo masculino y una mayor duración del seguimiento(25); este es un punto importante, pues no es infrecuente que una reparación meniscal, posiblemente con una cicatrización incompleta, acabe dando síntomas pasados incluso más de 2 años desde la cirugía.
En otro reciente estudio retrospectivo sobre 38 pacientes con lesión en asa de cubo(26), la tasa de rerroturas encontrada fue del 34,2%. Algunos factores relacionados dentro de este trabajo con una menor tasa de curación fueron aquellos pacientes con mayor nivel de actividad previo a la lesión, reparaciones pasados más de 7 días desde la lesión y aquellas reparaciones con mayor número de suturas y que, por tanto, implicaban una mayor complejidad en su morfología y reparación. Otro dato interesante de este estudio es que los pacientes por encima de 39 años mostraron mejores resultados que los más jóvenes, hecho que los autores atribuyen a un posible mayor nivel de actividad con posterioridad a la lesión de los pacientes más jóvenes del estudio. Por último, aunque la muestra es pequeña, de nuevo en esta investigación se encontraron diferencias en la tasa de curación en pacientes a los que se reconstruyó el LCA de forma concomitante, hallazgo que, aunque no es constante en todos los trabajos, sí que parece ser un resultado recurrente. Entre las teorías que intentan explicar estos mejores resultados de las reparaciones meniscales asociadas a reconstrucción de LCA está el hecho de realizar una más larga y estandarizada rehabilitación tras la reconstrucción de LCA y las teorías biológicas que hablan de la influencia de una mayor liberación de factores de crecimiento por el brocado de túneles y el sangrado secundario tras la reconstrucción del LCA y que también pudiera influir en la tasa de curación tras la reparación meniscal(27,28).
De forma más específica y relacionado con la pregunta que se les hizo a nuestros expertos, hay 2 trabajos que merece la pena mencionar: el primero, un trabajo reciente de 2018(29) donde se evaluaron los resultados en la reparación de lesiones de asa de cubo luxadas y no tratadas inicialmente. De un total de 26 pacientes que incluyó el estudio, los resultados con resonancia magnética (RM) postoperatoria mostraron curación completa en un 21% de los casos y parcial en el 54%. La tasa de curación clínica fue del 77% valorado mediante IKDC (International Knee Documentation Committee), Lysholm y escala de actividad de Tegner. Cabe destacar que el periodo medio desde la rotura meniscal hasta la cirugía fue de 28 meses (rango de 4 a 96 meses). La otra investigación data de 2014 –precisamente uno de los expertos de nuestro panel es coautor en este artículo–; Espejo-Reina et al.(30) mostraron en un trabajo de similares características al anterior una tasa de fracasos tan solo del 17% sobre 24 meniscos mediales reparados. El tiempo medio desde la lesión hasta la cirugía fue de 10 meses (rango de 2 a 60 meses) y el seguimiento medio fue de 48 meses. En este trabajo, de nuevo se observa que las reparaciones aisladas ofrecieron peores resultados que las que se acompañaban de reconstrucción del LCA.
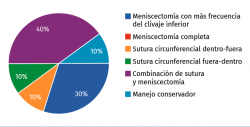
Pregunta 4. Usted se encuentra ante una rotura degenerativa horizontal de tipo clivaje del cuerpo y el cuerno anterior del menisco externo sintomática en un futbolista de 30 años que le impide jugar. Su tratamiento recomendado suele ser, con mayor frecuencia (Figura 7):
a) Meniscectomía con más frecuencia del clivaje inferior
b) Meniscectomía completa
c) Sutura circunferencial dentro-fuera
d) Sutura circunferencial fuera-dentro
e) Combinación de sutura y meniscectomía
f) Manejo conservador
Esta pregunta, como se puede ver, fue de las más difíciles de contestar por nuestros expertos, vista la dispersión de sus respuestas; es evidente que depende de la situación exacta de la rotura, aunque, en cualquier caso, se puede apreciar que la gran mayoría apuesta por algún tipo de reparación, lo cual teniendo en cuenta que hablamos de una rotura horizontal y que se puede extender hasta la zona avascular, sin duda muestra un nuevo cambio de paradigma en el que hasta no hace mucho las roturas horizontales o de tipo clivaje se consideraban no reparables(31).
Qué dice la literatura al respecto:
En primer lugar, la literatura nos recuerda que el hecho de realizar una meniscectomía parcial en este tipo de lesiones horizontales tiene consecuencias biomecánicas; la resección de la lámina inferior o ambas láminas resulta en una disminución del área de contacto en la rodilla y un aumento de la presión de contacto tanto en flexión como en extensión(32).
En segundo lugar, merece la pena insistir en este punto, que en las roturas de este tipo, horizontales, sobre todo si tienen carácter degenerativo y se dan en pacientes de más edad, la primera actitud ha de ser conservadora, no la meniscectomía, ni la sutura; ahora bien, en casos sintomáticos refractarios a estas medidas, la respuesta puede ser quirúrgica según el caso. Respecto a los resultados en la reparación de las roturas horizontales en pacientes jóvenes, una investigación de 2019 compara estas con las más favorables roturas verticales longitudinales y, si bien el índice de curación radiológica demostrado mediante RM fue de alrededor del 30% para las horizontales frente al 80% de las roturas verticales, los resultados clínicos fueron similares con un seguimiento medio de aproximadamente 40 meses. La conclusión a extraer es que, aunque la cicatrización del menisco en las roturas horizontales puede ser deficiente, se puede considerar la reparación artroscópica en dichas roturas y esperar una alta tasa de buenos resultados clínicos a corto-medio plazo(33).
Respecto a la técnica a utilizar actualmente, la opción más extendida es la técnica de “sándwich” o sutura circunferencial usando suturas todo-dentro, dentro-fuera o fuera-dentro(34) (Figura 8). Por otro lado, aun después de lo dicho anteriormente, debemos seleccionar muy bien nuestras reparaciones porque se ha observado una tasa mayor de complicaciones y de rerrotura en comparación con la meniscectomía(35).
figura8.png
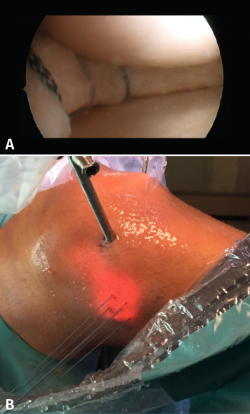
Figura 8. A: imagen artroscópica de una rodilla izquierda una vez realizada una reparación circular con puntos verticales en un paciente con rotura horizontal de tipo clivaje de menisco; B: mismo paciente; la imagen muestra la situación de los hilos por fuera de la cápsula en un tipo de sutura fuera-dentro previo al anudado.
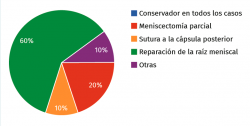
Pregunta 5. Usted encuentra una lesión de la raíz posterior meniscal interna en una mujer de 55 años con sobrepeso que le provoca dolor y edema óseo con 1 año de evolución de los síntomas. ¿Cuál sería su indicación? (Figura 9):
Un mejor conocimiento de las lesiones de raíz meniscal claramente ha hecho que aumente en gran medida su identificación y el número de reparaciones, como puede verse en la respuesta de nuestros expertos: 6 de ellos optarían por una reparación en una paciente “poco favorable” a priori, pero es que este es el prototipo de paciente que con frecuencia sufre esta lesión en el menisco medial y sus negativas consecuencias suelen verse rápidamente en la rodilla. Si el grado de artrosis u otros condicionantes son aceptables, la reparación se debe intentar en estos pacientes.
Qué dice la literatura al respecto:
En una revisión sistemática reciente que analiza casos de osteonecrosis espontánea de la rodilla (SONK), se observó que, de 26 artículos, el 80% de estos encontraba el daño meniscal como responsable principal en el desarrollo de dicha complicación y la lesión meniscal encontrada con mayor frecuencia fue la de la raíz(36). También las lesiones de raíz meniscal han sido encontradas en un alto porcentaje en pacientes por debajo de 60 años en el momento de la sustitución protésica(37).
Una lesión de la raíz, aunque permanezca intacto el resto de la circunferencia del menisco, va a producir una extrusión del mismo y biomecánicamente es equivalente a una meniscectomía total en cuanto a las presiones de contacto en la rodilla se refiere(38). Este efecto puede hacer progresar la rodilla hacia un rápido deterioro, como demostró un estudio del grupo de la Mayo en Rochester, en el que un 31% de los pacientes alrededor de los 60 años con lesión de raíz meniscal posterior no reparada en menos de 3 años necesitaron un reemplazo total de rodilla(39) (Figura 10).
figura10.png

Figura 10. Imagen de resonancia magnética, corte coronal, donde se aprecia una lesión de raíz meniscal posterior del menisco medial en una rodilla izquierda. La flecha amarilla muestra la zona exacta de la lesión. Puede observarse también un intenso edema óseo a nivel del cóndilo femoral medial secundario al estrés de carga provocado por la lesión meniscal.
Respecto a los resultados que podemos esperar de la reparación de la raíz meniscal, depende de muchos factores, pero en general la mayoría de los trabajos y revisiones han demostrado buenos resultados y, sobre todo, mejores que ignorando la lesión o realizando una meniscectomía. Un reciente trabajo con second-look observó una tasa de curación o cicatrización completa del 69,7%; asmismo, se vio que cuando había cicatrización completa el resultado clínico era mejor y hubo un menor número de cambios degenerativos en estos pacientes(40).
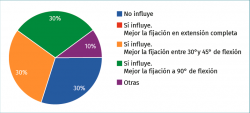
Pregunta 6. ¿Cree que influye la flexión de la rodilla en el momento de fijar una raíz meniscal posterior o el cuerno posterior de un trasplante meniscal y cuál sería, en caso afirmativo, el ángulo de rodilla más favorable para dicha fijación? (Figura 11):
a) No influye
b) Sí influye. Mejor la fijación en extensión completa
c) Sí influye. Mejor la fijación entre 30 y 45° de flexión
d) Sí influye. Mejor la fijación a 90° de flexión
e) Otras
De nuevo, vemos una gran dispersión en las respuestas; esto se debe a que tampoco hay una respuesta clara al respecto en la literatura. Durante la reparación de una raíz meniscal o la fijación del cuerno posterior en el trasplante, se observa que al flexionar la rodilla aumenta la tensión de la reparación, lo que puede poner en riesgo la sutura o incluso rasgar el propio menisco; es por esto que algunos expertos prefieren fijar la raíz meniscal en una posición intermedia de flexión o cercana a los 90°. Esto permite, a su vez, iniciar ejercicios de flexión precoz con menor riesgo que si fijamos nuestra raíz en extensión completa. Este interrogante sigue abierto; no hemos de olvidar que una reparación en flexión también puede acarrear la pérdida de tensión de la reparación en extensión y, por tanto, disminuir las posibilidades de cicatrización con los movimientos de la rodilla posteriormente.
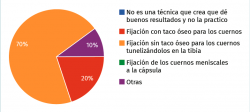
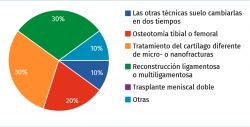
Pregunta 7. Respecto al trasplante meniscal, señale su preferencia (Figura 12):
a) No es una técnica que crea que dé buenos resultados y no la practico
b) Fijación con taco óseo para los cuernos
c) Fijación sin taco óseo para los cuernos tunelizándolos en la tibia
d) Fijación de los cuernos meniscales a la cápsula
e) Otras
A tenor de las respuestas de nuestros expertos, todos ellos parece que realizan la técnica y, por tanto, la consideran una alternativa terapéutica válida en casos seleccionados; la gran mayoría optan por una fijación sin taco óseo, mientras que 2 de ellos se decantan por la fijación con taco óseo.
Qué dice la literatura al respecto:
El trasplante de aloinjerto meniscal (meniscal allograft transplantation –MAT–) se reportó por primera vez en 1989 por Milachowski(41) y, desde entonces, no ha hecho sino consolidarse como una opción terapéutica válida en pacientes jóvenes sintomáticos con meniscectomía previa. Sin embargo, el MAT es un procedimiento técnicamente exigente, realizado solo por un pequeño número de cirujanos y en el que la disponibilidad del injerto, así como el coste de la intervención, pueden ser problemáticos. Los pacientes seleccionables para MAT son típicamente jóvenes por debajo de los 50-55 años y de alta demanda, son una población compleja que a menudo ha sufrido múltiples procedimientos quirúrgicos y con expectativas de regresar a altos niveles de actividad. Aun así, la falta de alternativas en este grupo de edad hace que el desafío de restaurar la función sea una prioridad dentro de la ortopedia actual, de ahí que haya surgido una corriente de cirugía de preservación de rodilla del adulto joven, que incluye la realización del trasplante meniscal bien de forma aislada o en combinación con otras técnicas como la osteotomía, el tratamiento del cartílago o la reconstrucción ligamentosa (Figura 13).
Entre las contraindicaciones para el MAT están la artrosis severa o el daño condral irreparable, la mala alineación, la inestabilidad no corregible, la infección activa y, de forma relativa, la artropatía inflamatoria. En la mayoría de las instituciones se prefiere el uso de aloinjertos no irradiados congelados a –80°, denominados fresh-frozen, mientras que el uso de injertos viables frescos está limitado por su disponibilidad. El uso de injertos criopreservados y liofilizados ha quedado en desuso. Los aloinjertos de donantes se ajustan al tamaño del receptor mediante rayos X o mediciones de RM, aunque la simple selección utilizando la talla y el peso del donante ha demostrado una alta precisión(42). Hasta la fecha, ninguna técnica quirúrgica particular ha demostrado superioridad. Múltiples son las variaciones dentro del procedimiento que incluye técnica mini-open o artroscópica, técnicas de fijación de cuernos de partes blandas, con taco o puente óseo, y técnicas de sutura periférica dentro-fuera, fuera-dentro y todo dentro. Algunos autores han demostrado que el uso de taco óseo produce una tasa inferior de extrusión meniscal(43). Las tasas de supervivencia del MAT se estiman en un 73,5% a los 10 años y un 60,3% a los 15 años(44,45). El tiempo medio hasta el fracaso es de 8,2 y 7,6 años para un trasplante de menisco medial y lateral, respectivamente, aunque muchos de estos resultados a largo plazo provienen de trabajos y técnicas que han ido mejorando, lo mismo que el instrumental para llevarla a cabo. Así pues y a tenor de los resultados a corto plazo de nuevas investigaciones, se espera una mejora significativa en los resultados reportados por los pacientes después del MAT; como dato, el 90% de los pacientes muestran satisfacción con el procedimiento y se someterían nuevamente al mismo(46). La tasa de reoperación se estima en torno al 32%, siendo la complicación más común la rotura meniscal del aloinjerto, lo cual no implica en la mayoría de los casos el fracaso del trasplante ni obliga a su retirada(47).
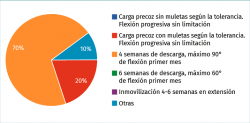
Pregunta 8. ¿Cuánto tiempo de descarga y qué grados de flexión de rodilla son deseables en el postoperatorio de una sutura meniscal sencilla; por ejemplo, 2 suturas all-inside en el cuerno posterior de un joven de 20 años sin otra lesión asociada? Señale la opción que más se aproxima a su protocolo (Figura 14):
a) Carga precoz sin muletas según la tolerancia. Flexión progresiva sin limitación
b) Carga precoz con muletas según la tolerancia. Flexión progresiva sin limitación
c) Cuatro semanas de descarga, máximo 90° de flexión el primer mes
d) Seis semanas de descarga, máximo 60° de flexión el primer mes
e) Inmovilización 4-6 semanas en extensión
f) Otras
Esta pregunta es interesante en tanto en cuanto muestra que seguimos siendo en general bastante conservadores a la hora de rehabilitar una reparación meniscal, por más favorable que sea el escenario, como es el de este caso clínico; 7 de nuestros expertos optan por no apoyar durante 4 semanas y limitar la flexión a 90° durante este periodo, mientras que 2 de ellos seguirían un protocolo de rehabilitación acelerado.
Qué dice la literatura al respecto:
Estudios biomecánicos han demostrado que este tipo de roturas verticales longitudinales o las roturas en asa de cubo se podrían beneficiar de una carga precoz, ya que esta induce compresión al nivel de la rotura(48). Por otro lado, en las roturas radiales o de raíz meniscal, este fenómeno sería contraproducente y, por tanto, el apoyo podría disminuir la tasa de curación en estas lesiones(49,50). Lind et al.(51) en un grupo de 60 pacientes realizaron un estudio prospectivo aleatorizado entre 2 protocolos, acelerado y conservador, en roturas verticales longitudinales como las de nuestro caso. El protocolo acelerado consistió en 2 semanas de apoyo parcial y movilidad de 0 a 90° sin ortesis, seguido de un apoyo no restringido según la tolerancia y un rango de movilidad sin limitación. Este grupo volvió a correr a las 8 semanas y comenzó la práctica deportiva a los 4 meses. En comparación con el grupo de rehabilitación restringida, no hubo diferencias en los resultados funcionales o subjetivos a los 12 o 24 meses. Este protocolo acelerado, sin embargo, no existe evidencia en la literatura de que pueda ser utilizado en roturas más extensas o complejas(52). Respecto al rango de movilidad seguro después de una reparación meniscal y extrapolando datos de estudios sobre restauración del cartílago, parece que los ejercicios de movilidad asistida por la gravedad incluso más allá de los 90° y el uso de dispositivos de movimiento pasivo continuo son probablemente seguros y beneficiosos en el postoperatorio precoz(53). La progresión hacia un mayor grado de flexión y con carga, sin embargo, debe evitarse hasta que haya garantías de la cicatrización completa del menisco (hacia los 3 meses), por el aumento de estrés y la traslación experimentada por los meniscos con la hiperflexión de la rodilla(54).
La respuesta, por tanto, está en la individualización de los protocolos, de tal forma que se tenga en cuenta el tipo de paciente, el patrón de rotura, la ubicación, el tamaño, la calidad del tejido reparado, el tipo y la resistencia lograda con la reparación, y la presencia o no de cualquier procedimiento concomitante.
Pregunta 9. De entre los siguientes factores de riesgo (edad, lesión radial, clivaje, sobrepeso, diabetes, rehabilitación inadecuada, fumadores), señale el grado de influencia que a su juicio tienen a la hora del fracaso de una sutura meniscal, dándole un valor de 1 a 5, siendo 1 que apenas afecta a la curación y 5 que es un factor determinante en la curación (Figura 15):
- Edad
- Roturas radiales
- Roturas de tipo clivaje
- Sobrepeso
- Diabetes
- Rehabilitación inadecuada
- Fumadores
Como veíamos en la introducción, los factores que afectan a la curación meniscal tras reparación son múltiples; algo más complejo es determinar en qué medida lo hace cada uno, pues esto varía de persona a persona y según las características de la lesión, la reparación y la posterior rehabilitación. Según nuestro gráfico, 2 de las características que más influyen para los expertos consultados son la edad y una rehabilitación inadecuada.
Qué dice la literatura al respecto:
Ya hemos repasado en la introducción cómo se reduce con la edad la penetración vascular del menisco en su parte periférica; asimismo, extraído de la pregunta 3, podemos recordar algunos de los factores que se ha visto que afectan a la tasa de curación tras la reparación meniscal. Así, mientras que las roturas en el tercio periférico tienen mayor potencial de curación, el potencial de las roturas que se extienden hacia la zona central es menor(8). Las roturas de menos de 2 cm de extensión y las roturas verticales longitudinales tienen tasas de curación también mayores tras la reparación(15), lo mismo que las lesiones agudas, que también tienen una mayor tasa de curación con la reparación que las lesiones crónicas, o las reparaciones asociadas a reconstrucción del LCA(15). Respecto a la lateralidad, no hay una evidencia clara de qué menisco tiene mayor capacidad de curación; algunos estudios sí que han mostrado mayor tasa de rerrotura en el menisco medial, algo que atribuyen a la mayor movilidad del menisco externo, lo que teóricamente le haría menos susceptible al estrés articular y la rerrotura(55).
Respecto a la rehabilitación inadecuada, acabamos de ver en la pregunta anterior cómo estudios biomecánicos han demostrado que este tipo de roturas verticales longitudinales o las roturas en asa de cubo se podrían beneficiar de una carga y una movilización precoces, ya que estas inducen compresión a nivel de la rotura(48); por otro lado, en las roturas radiales o de raíz meniscal, este fenómeno sería contraproducente y, por tanto, el apoyo podría disminuir la tasa de curación en estas lesiones(49,50).
En lo que se refiere al peso relativo del paciente y cómo afecta a la tasa de curación de una reparación meniscal, la literatura no es concluyente. Hay que tener en cuenta que, si bien un mayor peso implica mayor estrés articular, existe una multitud de otros factores que hacen difícil extraer conclusiones definitivas. Un estudio retrospectivo sobre 87 reparaciones meniscales todo-dentro observó que las lesiones más extensas y un índice de masa corporal (IMC) por encima de 25 aumentaron el riesgo de fracaso(56). En contraposición, otro trabajo, estudiando de forma específica la relación entre el IMC y el riesgo de fracaso después de la reparación meniscal, concluyó que pacientes con un IMC ≥ 25 no tuvieron mayor riesgo de fracaso frente a los de IMC < 25. La conclusión final en función de este trabajo fue que un sobrepeso moderado no debería considerarse contraindicación para la reparación meniscal(57).
Ya hemos visto también en líneas previas los resultados de algunos trabajos que han investigado sobre la tasa de curaciones en las roturas en asa de cubo, como el mencionado trabajo retrospectivo sobre 38 pacientes(26) donde la tasa de rerroturas encontrada fue del 34,2%. Algunos factores relacionados dentro de este trabajo con una menor tasa de curación, recordamos, fueron los pacientes con mayor nivel de actividad previo a la lesión, reparaciones pasados 7 días desde la lesión y las de mayor complejidad. La presencia de lesiones condrales de alto grado preexistentes (Outerbridge ≥ 3) y una mala alineación de la rodilla en varo (> 5°) también se han mostrado factores predictivos negativos en la tasa de curación de reparaciones de raíz meniscal medial(58).
Por último en este apartado, aunque no está estudiado de forma muy específica en la literatura, el tabaco sí que se ha visto como una variable que afecta negativamente a la tasa de curaciones tras la reparación meniscal(59,60). La diabetes, por otro lado, no hay estudios que la relacionen directamente con una menor tasa de curación, a diferencia de su influencia sobre el riesgo de infección, que sí se sabe que aumenta considerablemente tras la cirugía de rodilla, como en la reconstrucción del LCA(61).
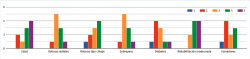
Pregunta 10. ¿Qué gestos quirúrgicos o técnicas en su práctica son las más frecuentemente asociadas en el mismo tiempo quirúrgico cuando realiza un trasplante meniscal? (Figura 16):
a) Las otras técnicas suelo combinarlas en dos tiempos
b) Osteotomía tibial o femoral
c) Tratamiento del cartílago diferente de micro- o nanofracturas
d) Reconstrucción ligamentosa o multiligamentosa
e) Trasplante meniscal doble
f) Otras
Esta última cuestión planteada a nuestros expertos refleja la alta frecuencia con que la técnica del trasplante meniscal ha de asociarse a otros procedimientos, en uno o dos tiempos, procedimientos de realineación de tipo osteotomía, cartílago o estabilización ligamentosa.
Qué dice la literatura al respecto:
McCormick et al.(62) tienen una de las series más largas con 172 pacientes consecutivos sometidos a MAT, de los cuales 59 se sometieron a procedimientos concomitantes, En esta investigación, reportaron una tasa de fracaso del 4,7% (MAT de revisión o artroplastia de rodilla) con una media de seguimiento clínico de casi 5 años. La tasa de reintervención fue del 32%, la mayoría de los casos en los 2 primeros años de seguimiento, siendo el desbridamiento artroscópico simple, la meniscectomía parcial y la retirada de material el tratamiento quirúrgico más común de las reintervenciones (59%). Aquellos que requirieron cirugía posterior tuvieron una tasa de supervivencia del 88%, mientras que los que no precisaron cirugía secundaria tuvieron una tasa de supervivencia del 98% en el seguimiento final.
Cole et al.(63) analizaron el MAT aislado o con procedimientos concomitantes en 22 pacientes con un seguimiento medio de 8,5 años. Todos los pacientes mejoraron significativamente después de la operación en todas las escalas de puntuación con una satisfacción postoperatoria media de 8,8 sobre 10. Los pacientes también reportaron un aumento significativo de la condición general de su rodilla. Algunas puntuaciones incluso continuaron mejorando 2 años después del procedimiento, mientras que otras mostraron una pequeña disminución con el tiempo. Tres pacientes fueron identificados como fracasos y precisaron revisión del MAT o artroplastia unicompartimental. Cabe destacar que los autores encontraron que el MAT asociado a procedimientos concomitantes mostró mejoría estadísticamente significativa incluso mayor en las pruebas Lysholm, KOOS (Knee Injury and Osteoarthritis Outcome Score) del dolor y KOOS de calidad de vida, en comparación con las mejoras observadas en los MAT aislados.
Frank et al.(64) evaluaron 100 pacientes sometidos a trasplante de aloinjerto osteocondral fresco (OCA) con o sin MAT. Ambos grupos mostraron mejoras estadísticamente significativas sin diferencias. Se observó que la tasa de supervivencia del injerto fue del 86% a los 5 años.
Por último, conviene reflejar que algunos estudios también han recogido el rendimiento del MAT junto con la reconstrucción del LCA. Saltzman et al.(65) evaluaron 40 pacientes sometidos a reconstrucción del LCA y MAT con un seguimiento medio de 5,7 años. El estudio observó una mejora significativa en todos los resultados informados por los pacientes analizados, excepto en la escala de actividad física de Tegner, que disminuyó significativamente, el apartado de rigidez de la escala de WOMAC (The Western Ontario and McMaster Universities Osteoarthritis Index) y la puntuación del test de calidad de vida SF-12, que no alcanzó niveles normales tras el procedimiento. Los autores encontraron una tasa de supervivencia del injerto del 98% a 1,7 años, del 84% a los 5 años y del 45% a los 10 años, lo que sugiere que, cuando se indica, la reconstrucción del LCA se puede realizar a la vez que el MAT sin afectar negativamente a los resultados del paciente con respecto al trasplante aislado.
Conclusiones
Las conclusiones de nuestra encuesta a los expertos, así como el desarrollo de las jornadas en patología meniscal, no hacen sino confirmar la importancia que tiene la preservación meniscal para la salud de la rodilla. El desarrollo de las distintas preguntas y la revisión bibliográfica de cada uno de los subtemas reflejan la expansión que se ha producido a la hora de indicar una reparación meniscal con ciertas garantías. Algunos factores como la edad, la cronicidad de la lesión o el tipo de rotura, que en el pasado podían suponer una contraindicación, actualmente se nos ha mostrado que pueden ser lesiones potencialmente reparables con la técnica adecuada. Las lesiones de raíz meniscal y sus consecuencias han sido otros de los hallazgos relevantes de la última década, para cuya reparación han surgido soluciones y dispositivos eficaces. Hemos de continuar investigando sobre las consecuencias biomecánicas de los diferentes tipos de lesión meniscal, mejorar la biología de nuestras reparaciones y seguir innovando en la ejecución de nuestros procedimientos para minimizar el número de meniscectomías; por último, cuando la preservación meniscal no ha sido posible, hemos de ser capaces de revertir las consecuencias mediante procedimientos de preservación de la rodilla como el trasplante meniscal.
Expertos consultados
José Luis Prieto Deza1, Ramón Cugat Bertomeu2, Manuel Leyes Vence3, Alejandro Espejo Baena4, Horacio Rivarola Etcheto5, Manuel Fernando Mosquera Arango6, José María Busto Villarreal7, David Figueroa Poblete8.
- Hospital Mateu Orfila. Menorca.
- Instituto Cugat. Hospital Quirónsalud. Barcelona.
- Clínica Cemtro. Madrid.
- Hospital Vithas Parque San Antonio. Málaga.
- Asociación Argentina de Artroscopia (AAA).
- Sociedad Colombiana de Artroscopia. Sociedad Latinoamericana de Artroscopia, Rodilla y Deporte (SLARD). International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine (ISAKOS).
- Asociación Mexicana de Cirugía Reconstructiva Articular y Artroscopia (AMECRA).
- SLARD. ISAKOS. Chile.
Figuras
Figura 1. Algoritmo de manejo extraído del consenso de la European Society of Sports Traumatology, Knee Surgery and Arthroscopy (ESSKA) de 2016 sobre lesiones degenerativas de menisco(12). AP: anteroposterior; RM: resonancia magnética; Rx: radiografía.
Figura 2. Ponentes nacionales y moderadores durante las Jornadas de Actualización de la Asociación Española de Artroscopia (AEA) celebradas el 13 de septiembre de 2019. De izq. a dcha., Ramón Cugat, José Luis Prieto, Alejandro Espejo, Manuel Leyes, Antonio Maestro (moderador) y Gonzalo Samitier (moderador).
Figura 4. Respuestas a la pregunta 2. Qué hacer con una rotura radial sintomática hasta el muro del cuerpo del menisco externo en un futbolista de 20 años.
Figura 5. Diferentes tipos de reparación meniscal en roturas radiales del cuerpo. A: reparación directa con suturas paralelas perpendiculares a la rotura; B: reparación con suturas cruzadas; C: reparación reforzada mediante suturas de contención radiales y suturas paralelas.
Figura 6. Respuestas a la pregunta 3. Hasta cuánto tiempo de evolución desde la lesión se considera como posible la reparación de una rotura en asa de cubo luxada en un paciente menor de 30 años.
Figura 7. Respuestas a la pregunta 4. Tratamiento recomendado ante una rotura degenerativa horizontal de tipo clivaje del cuerpo y el cuerno anterior del menisco externo sintomática en un futbolista de 30 años que le impide jugar.
Figura 8. A: imagen artroscópica de una rodilla izquierda una vez realizada una reparación circular con puntos verticales en un paciente con rotura horizontal de tipo clivaje de menisco; B: mismo paciente; la imagen muestra la situación de los hilos por fuera de la cápsula en un tipo de sutura fuera-dentro previo al anudado.
Figura 9. Respuestas a la pregunta 5. Indicación ante una lesión de la raíz posterior meniscal interna en una mujer de 55 años con sobrepeso que le provoca dolor y edema óseo con 1 año de evolución de los síntomas.
Figura 10. Imagen de resonancia magnética, corte coronal, donde se aprecia una lesión de raíz meniscal posterior del menisco medial en una rodilla izquierda. La flecha amarilla muestra la zona exacta de la lesión. Puede observarse también un intenso edema óseo a nivel del cóndilo femoral medial secundario al estrés de carga provocado por la lesión meniscal.
Figura 11. Respuestas a la pregunta 6. Ángulo de rodilla más favorable en el caso de que influya la flexión en el momento de fijar una raíz meniscal posterior o el cuerno posterior de un trasplante meniscal.
Figura 13. Imagen intraoperatoria de un trasplante meniscal con tacos óseos y suturas prefijadas en el momento de su introducción en la rodilla.
Figura 14. Respuestas a la pregunta 8. Tiempo de descarga y grados de flexión de rodilla deseables en el postoperatorio de una sutura meniscal sencilla.
Figura 15. Respuestas a la pregunta 9. Grado de influencia que tienen algunos factores de riesgo (edad, lesión radial, clivaje, sobrepeso, diabetes, rehabilitación inadecuada, fumadores) a la hora del fracaso de una sutura meniscal.
Información del artículo
Cita bibliográfica
Autores
Gonzalo Samitier Solís
Hospital General de Villalba. Collado Villalba, Madrid
Instituto Cugat. Hospital Quirónsalud. Barcelona
Antonio Maestro Fernández
Servicio de Cirugía Ortopédica y Traumatología. Hospital de Cabueñes. Gijón
Servicio de Cirugía Ortopédica y Traumatología. FREMAP. Gijón
Hospital Begoña. Real Sporting SAD. Gijón
Referencias bibliográficas
-
1Clayton RA, Court-Brown CM. The epidemiology of musculoskeletal tendinous and ligamentous injuries. Injury. 2008;39(12):1338-44.
-
2Mather RC 3rd, Garrett WE, Cole BJ, Hussey K, Bolognesi MP, Lassiter T, et al. Cost-effectiveness analysis of the diagnosis of meniscus tears. Am J Sports Med. 2015;43(1):128-37.
-
3Danso EK, Oinas JMT, Saarakkala S, Mikkonen S, Toyras J, Korhonen RK. Structure-function relationships of human meniscus. J Mech Behav Biomed Mater. 2017;67:51-60.
-
4Fox AJ, Wanivenhaus F, Burge AJ, Warren RF, Rodeo SA. The human meniscus: a review of anatomy, function, injury, and advances in treatment. Clin Anat. 2015;28(2):269-87.
-
5Fairbank TJ. Knee joint changes after meniscectomy. J Bone Joint Surg Br. 1948;30B(4):664-70.
-
6Jarraya M, Roemer FW, Englund M, Crema MD, Gale HI, Hayashi D, et al. Meniscus morphology: Does tear type matter? A narrative review with focus on relevance for osteoarthritis research. Semin Arthritis Rheum. 2017;46(5):552-61.
-
7Torres Claramunt R, Sánchez Soler JF, Leal Blanquet J, Lloreta J, Monllau JC. El menisco medial presenta un potencial de revascularización en gran parte de su superficie. Rev Esp Artrosc Cir Articul. 2019;26(2):94-100.
-
8Arnoczky SP, Warren RF. Microvasculature of the human meniscus. Am J Sports Med. 1982;10(2):90-5.
-
9Day B, Mackenzie WG, Shim SS, Leung G. The vascular and nerve supply of the human meniscus. Arthroscopy. 1985;1(1):58-62.
-
10Petersen W, Tillmann B. Age-related blood and lymph supply of the knee menisci. A cadaver study. Acta Orthop Scand. 1995;66(4):308-12.
-
11Snoeker BA, Bakker EW, Kegel CA, Lucas C. Risk factors for meniscal tears: a systematic review including meta-analysis. J Orthop Sports Phys Ther. 2013;43(6):352-67.
-
12Beaufils P, Becker R, Kopf S, Englund M, Verdonk R, Ollivier M, et al. Surgical Management of Degenerative Meniscus Lesions: The 2016 ESSKA Meniscus Consensus. Joints. 2017;5(2):59-69.
-
13Kopf S, Beaufils P, Hirschmann MT, Rotigliano N, Ollivier M, Pereira H, et al. Management of traumatic meniscus tears: the 2019 ESSKA meniscus consensus. Knee Surg Sports Traumatol Arthrosc. 2020 Apr;28(4):1177-94.
-
14Guerrero JA, Becker R. Comentario editorial sobre el manejo de la lesión de menisco degenerativa. Consenso europeo. Rev Esp Artrosc Cir Articul. 2018;25(Supl.1):9-11.
-
15DeHaven KE, Arnoczky SP. Meniscus repair: basic science, indications for repair, and open repair. Instr Course Lect. 1994;43:65-76.
-
16Rothermel SD, Smuin D, Dhawan A. Are Outcomes After Meniscal Repair Age Dependent? A Systematic Review. Arthroscopy. 2018;34(3):979-87.
-
17Steadman JR, Matheny LM, Singleton SB, Johnson NS, Rodkey WG, Crespo B, et al. Meniscus suture repair: minimum 10-year outcomes in patients younger than 40 years compared with patients 40 and older. Am J Sports Med. 2015;43(9):2222-7.
-
18Raza H, Abbas K, Umer M. Arthroscopic repair of meniscal tears with inside-out technique. J Pak Med Assoc. 2011;61(1):10-4.
-
19Barrett GR, Field MH, Treacy SH, Ruff CG. Clinical results of meniscus repair in patients 40 years and older. Arthroscopy. 1998;14(8):824-9.
-
20Pujol N, Bohu Y, Boisrenoult P, Macdes A, Beaufils P. Clinical outcomes of open meniscal repair of horizontal meniscal tears in young patients. Knee Surg Sports Traumatol Arthrosc. 2013;21(7):1530-3.
-
21Massey P, McClary K, Parker D, Barton RS, Solitro G. The rebar repair for radial meniscus tears: a biomechanical comparison of a reinforced suture repair versus parallel and cross-stitch techniques. J Exp Orthop. 2019;6(1):38.
-
22Tsujii A, Amano H, Tanaka Y, Kita K, Uchida R, Shiozaki Y, et al. Second look arthroscopic evaluation of repaired radial/oblique tears of the midbody of the lateral meniscus in stable knees. J Orthop Sci. 2018;23(1):122-6.
-
23Uchida R, Horibe S, Shiozaki Y, Shino K. All-Inside Suture Repair for Isolated Radial Tears at the Midbody of the Lateral Meniscus. Arthrosc Tech. 2019;8(12):e1451-e6.
-
24Choi NH, Kim TH, Son KM, Victoroff BN. Meniscal repair for radial tears of the midbody of the lateral meniscus. Am J Sports Med. 2010;38(12):2472-6.
-
25Ardizzone CA, Houck DA, McCartney DW, Vidal AF, Frank RM. All-Inside Repair of Bucket-Handle Meniscal Tears: Clinical Outcomes and Prognostic Factors. Am J Sports Med. 2020:363546520906141.
-
26Hupperich A, Salzmann GM, Niemeyer P, Feucht M, Eberbach H, Sudkamp NP, et al. What are the factors to affect outcome and healing of meniscus bucket handle tears? Arch Orthop Trauma Surg. 2018;138(10):1365-73.
-
27Cannon WD Jr., Vittori JM. The incidence of healing in arthroscopic meniscal repairs in anterior cruciate ligament-reconstructed knees versus stable knees. Am J Sports Med. 1992;20(2):176-81.
-
28Unay K, Akcal MA, Gokcen B, Akan K, Esenkaya I, Poyanli O. The relationship between intra-articular meniscal, chondral, and ACL lesions: finding from 1,774 knee arthroscopy patients and evaluation by gender. Eur J Orthop Surg Traumatol. 2014;24(7):1255-62.
-
29Cetinkaya E, Gursu S, Gul M, Aykut US, Ozcafer R. Surgical Repair of Neglected Bucket-Handle Meniscal Tears Displaced into the Intercondylar Notch: Clinical and Radiological Results. J Knee Surg. 2018;31(6):514-9.
-
30Espejo-Reina A, Serrano-Fernández JM, Martín-Castilla B, Estades-Rubio FJ, Briggs KK, Espejo-Baena A. Outcomes after repair of chronic bucket-handle tears of medial meniscus. Arthroscopy. 2014;30(4):492-6.
-
31Noyes FR, Barber-Westin SD. Arthroscopic repair of meniscal tears extending into the avascular zone in patients younger than twenty years of age. Am J Sports Med. 2002;30(4):589-600.
-
32Koh JL, Zimmerman TA, Patel S, Ren Y, Xu D, Zhang LQ. Tibiofemoral Contact Mechanics With Horizontal Cleavage Tears and Treatment of the Lateral Meniscus in the Human Knee: an In Vitro Cadaver Study. Clin Orthop Relat Res. 2018;476(11):2262-70.
-
33Ogawa H, Matsumoto K, Sengoku M, Yoshioka H, Akiyama H. Arthroscopic repair of horizontal cleavage meniscus tears provides good clinical outcomes in spite of poor meniscus healing. Knee Surg Sports Traumatol Arthrosc. 2019 Nov 20. Online ahead of print.
-
34Ahn JH, Kwon OJ, Nam TS. Arthroscopic repair of horizontal meniscal cleavage tears with marrow-stimulating technique. Arthroscopy. 2015;31(1):92-8.
-
35Shanmugaraj A, Tejpal T, Ekhtiari S, Gohal C, Horner N, Hanson B, et al. The repair of horizontal cleavage tears yields higher complication rates compared to meniscectomy: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2020;28(3):915-25.
-
36Hussain ZB, Chahla J, Mandelbaum BR, Gomoll AH, LaPrade RF. The Role of Meniscal Tears in Spontaneous Osteonecrosis of the Knee: a Systematic Review of Suspected Etiology and a Call to Revisit Nomenclature. Am J Sports Med. 2019;47(2):501-7.
-
37Choi ES, Park SJ. Clinical Evaluation of the Root Tear of the Posterior Horn of the Medial Meniscus in Total Knee Arthroplasty for Osteoarthritis. Knee Surg Relat Res. 2015;27(2):90-4.
-
38Allaire R, Muriuki M, Gilbertson L, Harner CD. Biomechanical consequences of a tear of the posterior root of the medial meniscus. Similar to total meniscectomy. J Bone Joint Surg Am. 2008;90(9):1922-31.
-
39Krych AJ, Reardon PJ, Johnson NR, Mohan R, Peter L, Levy BA, et al. Non-operative management of medial meniscus posterior horn root tears is associated with worsening arthritis and poor clinical outcome at 5-year follow-up. Knee Surg Sports Traumatol Arthrosc. 2017;25(2):383-9.
-
40Lee SS, Ahn JH, Kim JH, Kyung BS, Wang JH. Evaluation of Healing After Medial Meniscal Root Repair Using Second-Look Arthroscopy, Clinical, and Radiological Criteria. Am J Sports Med. 2018;46(11):2661-8.
-
41Milachowski KA, Weismeier K, Wirth CJ. Homologous meniscus transplantation. Experimental and clinical results. Int Orthop. 1989;13(1):1-11.
-
42Van Thiel GS, Verma N, Yanke A, Basu S, Farr J, Cole B. Meniscal allograft size can be predicted by height, weight, and gender. Arthroscopy. 2009;25(7):722-7.
-
43Abat F, Gelber PE, Erquicia JI, Pelfort X, González-Lucena G, Monllau JC. Suture-only fixation technique leads to a higher degree of extrusion than bony fixation in meniscal allograft transplantation. Am J Sports Med. 2012;40(7):1591-6.
-
44Novaretti JV, Patel NK, Lian J, Vaswani R, de Sa D, Getgood A, et al. Long-Term Survival Analysis and Outcomes of Meniscal Allograft Transplantation With Minimum 10-Year Follow-Up: a Systematic Review. Arthroscopy. 2019;35(2):659-67.
-
45Samitier G, Alentorn-Geli E, Taylor DC, Rill B, Lock T, Moutzouros V, et al. Meniscal allograft transplantation. Part 2: systematic review of transplant timing, outcomes, return to competition, associated procedures, and prevention of osteoarthritis. Knee Surg Sports Traumatol Arthrosc. 2015;23(1):323-33.
-
46Zaffagnini S, Grassi A, Macchiarola L, Stefanelli F, Coco V, Marcacci M, et al. Meniscal Allograft Transplantation Is an Effective Treatment in Patients Older Than 50 Years but Yields Inferior Results Compared With Younger Patients: A Case-Control Study. Arthroscopy. 2019;35(8):2448-58.
-
47Noyes FR, Barber-Westin SD. Meniscal Transplantation in Symptomatic Patients Under Fifty Years of Age: Survivorship Analysis. J Bone Joint Surg Am. 2015;97(15):1209-19.
-
48Sherman SL, DiPaolo ZJ, Ray TE, Sachs BM, Oladeji LO. Meniscus Injuries: a Review of Rehabilitation and Return to Play. Clin Sports Med. 2020;39(1):165-83.
-
49Richards DP, Barber FA, Herbert MA. Compressive loads in longitudinal lateral meniscus tears: a biomechanical study in porcine knees. Arthroscopy. 2005;21(12):1452-6.
-
50Starke C, Kopf S, Lippisch R, Lohmann CH, Becker R. Tensile forces on repaired medial meniscal root tears. Arthroscopy. 2013;29(2):205-12.
-
51Lind M, Nielsen T, Fauno P, Lund B, Christiansen SE. Free rehabilitation is safe after isolated meniscus repair: a prospective randomized trial comparing free with restricted rehabilitation regimens. Am J Sports Med. 2013;41(12):2753-8.
-
52O'Donnell K, Freedman KB, Tjoumakaris FP. Rehabilitation Protocols After Isolated Meniscal Repair: A Systematic Review. Am J Sports Med. 2017;45(7):1687-97.
-
53Howard JS, Mattacola CG, Romine SE, Lattermann C. Continuous Passive Motion, Early Weight Bearing, and Active Motion following Knee Articular Cartilage Repair: Evidence for Clinical Practice. Cartilage. 2010;1(4):276-86.
-
54Fox AJ, Bedi A, Rodeo SA. The basic science of human knee menisci: structure, composition, and function. Sports Health. 2012;4(4):340-51.
-
55Paxton ES, Stock MV, Brophy RH. Meniscal repair versus partial meniscectomy: a systematic review comparing reoperation rates and clinical outcomes. Arthroscopy. 2011;27(9):1275-88.
-
56Laurendon L, Neri T, Farizon F, Philippot R. Prognostic factors for all-inside meniscal repair. A 87-case series. Orthop Traumatol Surg Res. 2017;103(7):1017-20.
-
57Sommerfeldt MF, Magnussen RA, Randall KL, Tompkins M, Perkins B, Sharma A, et al. The Relationship between Body Mass Index and Risk of Failure following Meniscus Repair. J Knee Surg. 2016;29(8):645-8.
-
58Jiang EX, Abouljoud MM, Everhart JS, DiBartola AC, Kaeding CC, Magnussen RA, et al. Clinical factors associated with successful meniscal root repairs: a systematic review. Knee. 2019;26(2):285-91.
-
59Uzun E, Misir A, Kizkapan TB, Ozcamdalli M, Akkurt S, Guney A. Evaluation of Midterm Clinical and Radiographic Outcomes of Arthroscopically Repaired Vertical Longitudinal and Bucket-Handle Lateral Meniscal Tears. Orthop J Sports Med. 2019;7(5):2325967119843203.
-
60Haklar U, Donmez F, Basaran SH, Canbora MK. Results of arthroscopic repair of partial- or full-thickness longitudinal medial meniscal tears by single or double vertical sutures using the inside-out technique. Am J Sports Med. 2013;41(3):596-602.
-
61Brophy RH, Huston LJ, Wright RW, Nwosu SK, Kaeding CC, Parker RD, et al. Outcomes of ACL Reconstruction in Patients with Diabetes. Med Sci Sports Exerc. 2016;48(6):969-73.
-
62McCormick F, Harris JD, Abrams GD, Hussey KE, Wilson H, Frank R, et al. Survival and reoperation rates after meniscal allograft transplantation: analysis of failures for 172 consecutive transplants at a minimum 2-year follow-up. Am J Sports Med. 2014;42(4):892-7.
-
63Saltzman BM, Bajaj S, Salata M, Daley EL, Strauss E, Verma N, et al. Prospective long-term evaluation of meniscal allograft transplantation procedure: a minimum of 7-year follow-up. J Knee Surg. 2012;25(2):165-75.
-
64Frank RM, Lee S, Cotter EJ, Hannon CP, Leroux T, Cole BJ. Outcomes of Osteochondral Allograft Transplantation With and Without Concomitant Meniscus Allograft Transplantation: a Comparative Matched Group Analysis. Am J Sports Med. 2018;46(3):573-80.
-
65Saltzman BM, Meyer MA, Weber AE, Poland SG, Yanke AB, Cole BJ. Prospective Clinical and Radiographic Outcomes After Concomitant Anterior Cruciate Ligament Reconstruction and Meniscal Allograft Transplantation at a Mean 5-Year Follow-up. Am J Sports Med. 2017;45(3):550-62.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Actividad científica en tiempos de pandemia
- La calidad de las comunicaciones orales de la SEROD y la AEA no se ve afectada por la fusión de las mismas en 2014
- Estudio de la propiocepción en los procesos de inestabilidad glenohumeral
- Tratamiento mediante artroscopia de la luxación acromioclavicular III aguda: nuestra experiencia
- Dinamometría en pinzamiento femoroacetabular
- Sangrado en la artroscopia de cadera. Manejo de la pérdida sanguínea con ácido tranexámico
- Artroscopia de la primera articulación metatarsofalángica en un caso de osteocondritis postraumática
- Consenso AEA-LATAM sobre enfermedad del manguito rotador
- Consenso AEA-LATAM sobre patología meniscal: de la preservación al trasplante
- <em>Scream</em> está en el hombro
- Espejo protésico
- Inestabilidad residual en rodilla asociada a lesión de raíz meniscal
- Reparación de manguito rotador con técnica de doble hilera
- Doble asa de cubo de rodilla tras accidente deportivo
- Paz en nuestro mundo
- Ligamento mucoso tabicado
- La utilidad de la artroscopia en la prótesis total de rodilla sintomática
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.