Consenso AEA-LATAM sobre enfermedad del manguito rotador
AEA-LATAM consensus on rotator cuff disease
Resumen:
La enfermedad del manguito rotador y, dentro de esta, las roturas del mismo son una patología con gran prevalencia; año tras año, el número de procedimientos de reparación de manguito aumenta en nuestro país. Existe gran controversia sobre determinados aspectos del manejo de las roturas del manguito rotador. El propósito de este artículo es plasmar las conclusiones a las que se llegó en las Jornadas de Actualización en Artroscopia de Hombro AEA-LATAM celebradas el pasado 13 de diciembre. Se abordaron temas como la edad como contraindicación para la reparación del manguito, los límites de reparabilidad del mismo, la cirugía de revisión y, por último, la biología del manguito rotador.
Abstract:
The rotator cuff disease and within this the tears of the cuff is a pathology with great prevalence, year after year the number of cuff repair procedures rises in our country. There is great controversy about certain aspects of handling rotator cuff tears. The purpose of this article is to capture the conclusions reached at the AEA-LATAM Shoulder Arthroscopy Webinar held on December 13. Topics such as age as a contraindication for cuff repair, its reparability limits, revision surgery and finally the biology of the rotator cuff were addressed.
Presentaciones: actualización de la enfermedad del manguito rotador
Resumen del webinar celebrado en la Universidad Francisco de Vitoria (Madrid, 13/12/2019)
Iniciamos el webinar con las presentaciones de los ponentes españoles respecto a 4 temas que siguen generando controversia respecto al tratamiento de las roturas del manguito rotador:
1. ¿Es la edad la principal contraindicación para reparar el manguito?
Dr. Pablo de la Cuadra
¿Por qué nos planteamos la edad como una contraindicación?
Los estudios de imagen son los primeros que demuestran que la edad es un factor inversamente proporcional a la capacidad de reparabilidad del manguito rotador(1). Igualmente, hay estudios que consideran la edad como el factor principal que determina el fracaso de la reparación de una rotura de manguito rotador(2).
La reparación del manguito rotador por artroscopia es una cirugía con un coste importante, factor que también incidirá en la valoración de la reparación de dicha lesión en pacientes mayores.
Sin embargo, son los resultados clínicos los que nos animan a realizar una reparación de la rotura del manguito rotador en los pacientes mayores, ya que se ha demostrado que presentan unos índices funcionales similares que los que se obtienen en la reparación en pacientes jóvenes y se ha constatado que las roturas del manguito se consideran una causa mayor de depresión en el paciente mayor(3).
La progresión de la rotura también se ha demostrado mayor en pacientes mayores de 60 años, por lo que es importante poderlas reparar antes de que se transformen en roturas irreparables(4).
Los últimos estudios publicados demuestran que la reparación artroscópica del manguito rotador consigue una excelente satisfacción y relación coste-eficacia, independientemente de la edad(5). El Dr. de la Cuadra lo refrenda con su experiencia personal: en el año 2017 realizaron un estudio retrospectivo de las cirugías de reparación del manguito rotador llevadas a cabo entre los años 2009 y 2016 (490 casos), obteniendo unos excelentes resultados en cuanto a funcionalidad (American Shoulder and Elbow Surgeons –ASES–) y grado de satisfacción (Quick-DASH –Disabilities of the Arm, Shoulder and Hand–) en pacientes mayores.
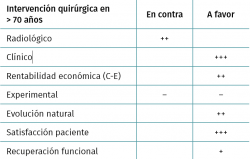
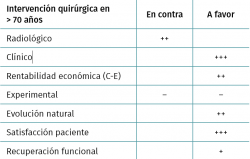
Así pues, podemos concluir que la reparación artroscópica del manguito rotador en el paciente mayor, aunque presenta un resultado radiológico inferior al de los pacientes jóvenes, consigue una excelente satisfacción, resultado clínico y funcional, por lo que la edad no debería ser una contraindicación para la reparación de dicha lesión (Tabla 1).
2. Límites de la reparabilidad del manguito. ¿Cuándo hay que descartar la reparación?
Dr. Emilio Calvo
Definiremos las roturas masivas del manguito rotador como aquellas que tienen más de 5 cm de diámetro o que afectan a 2 o más tendones. Pero las roturas masivas no son sinónimo de irreparables, ya que tal como demostraron Burkhart y Denard(6) todas las roturas masivas son susceptibles de ser reparadas, aunque eso no quiera decir que posteriormente dichas reparaciones sean funcionales, es decir, no mejoren la calidad de vida ni la funcionalidad articular de estos pacientes.
Así pues y de cara a optimizar el resultado funcional de nuestras reparaciones, las preguntas que nos deberemos formular son: ¿qué roturas no se deben reparar?, ¿qué roturas masivas se deben reparar? y ¿qué roturas masivas se pueden reparar?
Se han definido numerosos factores que intervienen en el pronóstico de la reparación del manguito rotador: edad, tamaño de la rotura, infiltración grasa y atrofia muscular, ascenso de la cabeza humeral, hábito tabáquico, infiltraciones previas, presencia de artropatía glenohumeral, osteoporosis, cirugía de revisión…
Se intentará analizar la influencia de estos factores en cuanto al éxito funcional de la reparación.
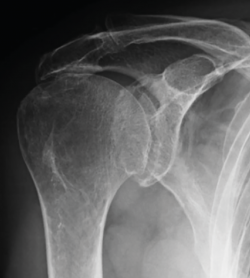
Las roturas que no se deben reparar son aquellas en las que encontramos una subluxación superior de la cabeza humeral en la que la distancia acromiohumeral es inferior a 7 mm o bien exista una artropatía glenohumeral tipo 2 de Hamada o superior(7) (Figura 1), y aquellas en las que hay una infiltración grasa de grados III/IV de los músculos supra- y/o infraespinoso(8).
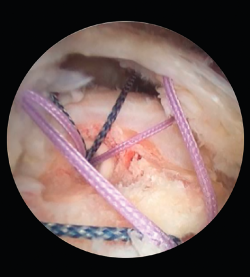
Las roturas que sí se deben reparar son las que presentan un grado de artrosis moderada(9) y aquellas con una delaminación del margen de la rotura (Figura 2). Últimamente, también se está considerando que los pacientes con factores específicos de mal pronóstico (tabaquismo, obesidad, edad, pobre calidad del tejido tendinoso…) son susceptibles de realizar una reparación de la rotura del manguito rotador, ya que no se ha demostrado suficiente evidencia en cuanto a que sean factores determinantes en el resultado funcional final(10). Igualmente, se ha demostrado que factores como la mejora del dolor pueden ser más importantes en cuanto a la buena evolución de una reparación del manguito rotador, independientemente de los factores específicos clásicos(11).
Las roturas que se pueden reparar son aquellos casos que podemos encontrar de pseudoparálisis, sobretodo postraumática(12). También repararemos aquellas roturas masivas en las que se pueda restablecer el cable de fuerzas, aunque la reparación sea parcial(12). Igualmente, se está demostrando que la reparación de las roturas en las que el grado de infiltración grasa es importante pueden tener un buen resultado funcional(13), así como las rerroturas tratadas a través de cirugía de revisión, excepto en aquellos casos de fracaso de cirugías previas con hombro pseudoparalítico o con una importante retracción tendinosa(14).
3. ¿Merece la pena realizar una cirugía de revisión? Factores pronósticos que condicionan un buen resultado
Dr. Ángel Calvo
La tasa de fracaso de la reparación de la rotura masiva del manguito está en torno al 80%, siendo la causa principal la falta de reparabilidad biológica del tendón(15).
Dicha rerrotura puede ser tratada nuevamente de forma quirúrgica realizando diferentes técnicas: desbridamiento, reparación parcial o completa (menos frecuente), injertos de interposición, reconstrucción capsular superior, espaciador subacromial, transferencias tendinosas o prótesis inversa.
Es muy importante comprender la forma y el patrón de la rerrotura, así como los factores biológicos que han incidido en la misma.
Cuando se plantea una cirugía de revisión de una rerrotura del manguito rotador, hay una serie de condiciones que para el Dr. Calvo son fundamentales para esperar un buen resultado funcional si se quiere conseguir una reparación completa de la lesión: que el tendón subescapular esté intacto o sea reparable, que la rotura se reduzca sin tensión, una correcta calidad del tendón, suficiente calidad ósea y una degeneración grasa no muy importante en la masa muscular.
En cuanto a la reparación parcial de una rerrotura del manguito rotador, los estudios demuestran que es una técnica que comporta una mejora de las escalas subjetivas, mejora la fuerza muscular y la tasa de reintervención es baja(16).
¿El resto de los procedimientos planteados son eficientes? El objetivo es obtener un hombro indoloro para una buena rehabilitación, con lo que la fisioterapia posterior al procedimiento quirúrgico tendrá un papel fundamental en la capacidad de recuperación del hombro (Figura 3).
4. La biología del manguito rotador. ¿Hay algo útil para emplear?
Dr. José María Martínez
A pesar de la mejora en los últimos años de las técnicas quirúrgicas, implantes, suturas…, los resultados clínicos y estructurales permanecen estables. Esto nos hace pensar que nos encontramos frente a un problema biológico: en vez de restaurar la arquitectura histológica original de la entesis del tendón con el hueso, al nivel de la reparación nos encontramos con un tejido más o menos vascularizado, más o menos organizado, pero con una menor resistencia mecánica.
En el ámbito del laboratorio, el plasma rico en plaquetas (PRP) se ha demostrado eficaz en mejorar la cicatrización tendinosa, pero a nivel quirúrgico hay múltiples factores de confusión (tipo de PRP, patrón de reparación, manejo postoperatorio…) que impiden poder obtener conclusiones claras en cuanto a su utilización. El PRP se puede obtener a partir de múltiples procedimientos, por lo que la composición será diferente, lo que comportará tener un diferente efecto biológico. También el resultado variará según la forma de presentación (gel, líquido…), si se activa previamente a su implantación o no, y también por las diferencias individuales de cada persona.
Se han definido unos factores que modifican la composición del PRP: edad, sexo, actividad física, dieta, fármacos y comorbilidad. Igualmente, un mismo PRP puede producir diferentes respuestas (proinflamatoria o procurativa) dependiendo del microambiente (efecto pleiotrópico).
Hasta la fecha, ningún metaanálisis respalda la utilización del PRP como aumentación para mejorar el pronóstico de la reparación quirúrgica del manguito rotador(17). La guía de práctica clínica de la American Academy of Orthopaedic Surgeons (AAOS, marzo de 2019), en cuanto al tratamiento de las roturas del manguito rotador, indica la existencia de una fuerte evidencia que no respalda el uso del PRP en este procedimiento y una evidencia limitada a la hora de disminuir la tasa de rerroturas.
El futuro pasa por la obtención de un PRP “a medida” para cada campo de aplicación específico, así como el desarrollo de PRP alogénicos(18).
En cuanto a la terapia celular, las células mesenquimales presentan capacidad de diferenciación en diferentes estirpes celulares (adipocito, condrocito, osteoblasto…) y tienen una vía de acción paracrina con la secreción de factores bioactivos que comportan un efecto trófico y de inmunomodulación (Figura 4).
Hay 2 fuentes principales de obtención de células mesenquimales adultas: la médula ósea y el tejido graso. Hay que diferenciar claramente si se está hablando de que el producto empleado proviene de la expansión celular (regulado por las autoridades sanitarias) o bien de preparados autólogos mínimamente manipulados, lo que ya no entraría dentro del grupo de terapia celular. Hernigou publicó un estudio donde demostraba que la aplicación del producto obtenido a partir de médula ósea y con una mínima manipulación mejoraba las tasas de curación inicial y de integridad del tendón a largo plazo(19). El problema era que no realizaba un análisis cuantitativo o inmunofenotípico del producto obtenido, por lo que no cumplía los criterios definidos por la Sociedad Internacional de Terapia Celular para poder afirmar que se están empleando células madre. Estas son técnicas no exentas de morbilidad y complicaciones, y el beneficio coste-efectivo aún está por determinar.
Desconocemos el número de células necesario para obtener el beneficio clínico deseado, así como la viabilidad de dichas células en el nuevo entorno donde se han aplicado.
Otra técnica que se puede utilizar es la realización de perforaciones al nivel de la huella ósea de inserción (estimulación medular) para mejorar el aporte biológico de factores favorecedores de la cicatrización. Hay estudios que han demostrado una disminución de la tasa de rerroturas con la realización de esta técnica(20), a pesar de que no se ha demostrado una mejora en los resultados funcionales(21).
Los parches se pueden utilizar con efectos mecánicos y como andamiaje biológico. Existen innumerables tipos de parches (según su origen, composición, grosor…), así como tipos de indicaciones y técnicas, lo que comporta importantes sesgos en la literatura cuando queremos saber los resultados obtenidos con su utilización. Un metaanálisis publicado recientemente concluye que hay una menor tasa de rerroturas utilizando estos parches en comparación con la reparación simple, pero clínicamente no hay diferencias relevantes(22).
La enfermedad del manguito rotador no solamente afecta al tendón, sino también al músculo y al hueso, por lo que se pueden utilizar agentes reguladores del metabolismo óseo: sustancias sintéticas como el kartogenin o los anticuerpos antiesclerostina han demostrado una mejora histológica y biomecánica(23). Igualmente, en el plano de la experimentación animal se han empleado sustancias que disminuyen la adipogénesis a nivel muscular para disminuir la atrofia grasa, así como inhibir los factores que favorecen la fibrogénesis.
Hay una serie de barreras que limitan el avance en las terapias biológicas: la heterogeneidad, el lenguaje confuso, la existencia de una disparidad entre el fallo estructural y el fallo clínico(24), la disparidad en la medición de los resultados…
El futuro pasa por la identificación de biomarcadores (bioquímicos, estructurales, celulares, genéticos) que aporten información veraz sobre la severidad de la enfermedad del manguito rotador, su progresión y la respuesta a un determinado tratamiento, y que permitan desarrollar nuevos objetivos terapéuticos incluyendo la identificación de pacientes en riesgo.
En el momento actual, la mejor terapia biológica consiste en actuar sobre aquellos factores modificables que afectan a la curación del tendón: suprimir la nicotina, controlar los niveles de glucemia y colesterol, optimizar la densidad mineral ósea del paciente y evitar el uso de antiinflamatorios no esteroideos (AINE) o infiltraciones múltiples con corticoides.
Conclusiones
Tras la exposición de las ponencias de manguito rotador sobre la relación entre la edad y las roturas del manguito, los límites de reparabilidad del manguito, las indicaciones para revisar un fracaso de la reparación y, finalmente, sobre los tratamientos biológicos en el manguito, se establece un periodo de discusión entre los expertos, tratando de responder a 10 preguntas sobre la materia. Estas son las conclusiones a las que se llegó:
1. ¿Cuál es tu manejo ante una rotura degenerativa de supraespinoso sintomática con más de 6 meses de evolución de la sintomatología?
- Existe consenso en que la mejor opción en este tipo de rotura con sintomatología asociada es la cirugía, incluso sin necesidad de esperar 6 meses si tenemos en cuenta la historia natural de la enfermedad.
- En roturas asintomáticas se puede plantear directamente la intervención, pero siendo una opción viable esperar siguiendo al paciente con pruebas de imagen seriadas.
2. ¿Es para ti la edad una contraindicación para la reparación?
- Aunque hay estudios que demuestran que el riesgo de rotura de manguito aumenta por cada década de vida y que la capacidad de cicatrización tras una reparación también se ve mermada conforme se cumplen años, consideramos que la intervención en mayores de 70 años sí que es beneficiosa, ya que mejora normalmente el dolor y la satisfacción de los pacientes, incluso disminuye la tasa de depresión.
- Cada vez más los pacientes mayores de 70 años practican deportes; la reparación es útil para reanudar esta actividad deportiva.
- Incluso, a tenor de distintos estudios, la cirugía en pacientes mayores es coste-efectiva.
3. ¿Qué pruebas de imagen realizas previamente a una reparación de manguito rotador?
Hay consenso en que la primera prueba ha de ser una radiografía simple de hombro en 2 proyecciones; para completar el diagnóstico la resonancia magnética sin contraste es la prueba de elección. Se vislumbra la posibilidad de que la ecografía se posicione en un futuro no muy lejano como la alternativa a la resonancia en la aproximación diagnóstica a la patología del manguito rotador.
4. ¿Infiltraciones subacromiales?, ¿cuántas?, ¿cómo?
Hay acuerdo entre todos los ponentes con respecto a que las infiltraciones corticoanestésicas en el tratamiento de una rotura de manguito rotador susceptible de reparación están desaconsejadas; en función de la evidencia científica sabemos que estas pueden aumentar la tasa de revisión tras una reparación de manguito. Únicamente se aconseja su uso en pacientes con patología de partes blandas inflamatoria como la bursitis aguda o la capsulitis adhesiva, por ejemplo.
5. ¿Cuáles son para ti los límites de la reparabilidad?
Los ponentes están de acuerdo en que existen roturas que no se deben reparar, otras que sí y, por último, algunas en las que se pueden tener dudas.
- No reparar:
- Roturas con ascenso de la cabeza humeral que, según la clasificación de Hamada, superen el grado II (< 7 mm distancia acromiohumeral).
- Roturas de manguito con importante atrofia y degeneración grasa en estadios avanzados (Goutallier III y IV).
- Sí reparar:
- Roturas degeneradas con delaminación.
- Roturas que asocien artrosis moderada.
- Pacientes con comorbilidades: tabaquismo, diabetes, obesidad, etc.
- Dudas sobre reparación:
- Pseudoparálisis, sobre todo si es traumática, ya que tiene un mejor pronóstico que las crónicas.
- Cirugías de revisión, sobre todo si no existe pseudoparálisis y si el tamaño de la rotura no es excesivo.
6. ¿Tratamiento biológico coadyuvante? ¿Está indicado?, ¿cuál?
Hay unanimidad entre los participantes en que la aplicación de terapias biológicas en el tratamiento quirúrgico de las roturas del manguito rotador es el futuro para mejorar considerablemente la tasa de éxitos. También se está de acuerdo en que los estudios actuales demuestran unos mayores índices de reparación tendinosa, pero no una mejora en las escalas de medición de resultados clínicos. Tampoco se puede predecir en qué pacientes tendrá mejores resultados, ya que hay un importante componente individual, como el microambiente donde se aplica el tratamiento.
El sistema más utilizado es el de las perforaciones (barato, simple y sin coste para el paciente), seguido del PRP. Igualmente, hay ponentes que no utilizan ningún tipo de tratamiento biológico coadyuvante en las reparaciones del manguito rotador, por no haber un consenso acerca de qué utilizar y cómo hacerlo.
7. ¿Utilizas hilera simple o doble hilera en la reparación del manguito rotador?
Si es bien cierto que la reparación en doble hilera ha demostrado una menor tasa de fracasos de rerrotura, entre los ponentes hay consenso en la utilización de la reparación con hilera simple en aquellas roturas de 1-3 cm de tamaño y doble hilera en roturas de mayor tamaño. Últimamente se está discutiendo el coste-efectividad de la reparación en doble hilera.
8. ¿Revisarías una rotura ya reparada que ha fracasado?
Hay consenso en abordar quirúrgicamente una rotura que previamente ya ha sido reparada, aunque se desaconseja esta opción si se tiene un hombro pseudoparalítico, una atrofia muscular y degeneración grasa de grados III y IV de Goutallier, o bien un ascenso de la cabeza humeral.
Es una cirugía que cada vez se realiza con más frecuencia. Se constata que la principal causa de fallo es una mala reparación en la cirugía inicial.
9. ¿Cuál es vuestro protocolo postoperatorio en cuanto a tiempo de inmovilización después de la reparación?
En este apartado no es posible obtener un consenso entre los participantes, ya que cada uno de ellos utiliza una pauta diferente: inmovilización entre 3 y 6 semanas, con o sin ejercicios pendulares y/o activos asistidos, en relación o no con el tamaño de la rotura y la calidad del tendón, cabestrillo simple o almohada en abducción…
Recientemente, se ha publicado un estudio prospectivo aleatorizado donde no se demuestra relación entre el tiempo de inmovilización en el postoperatorio y la tasa de rerroturas tendinosas(25).
10. Actitud ante una rotura no reparable: ¿tratamiento quirúrgico o conservador?
En este apartado podemos encontrar más consenso entre los participantes. Mayoritariamente, el tratamiento inicial deberá ser conservador, mediante un protocolo de rehabilitación funcional, excepto en aquellos casos donde se presente un hombro pseudoparalítico, en los que realizaremos una prótesis invertida. En aquellos casos en los que el paciente no mejore por persistencia del dolor, se optará por realizar una prótesis invertida si el paciente es mayor. Si se trata de un paciente joven o de mediana edad, nos decantaremos por técnicas quirúrgicas como transferencias tendinosas, reconstrucción capsular superior, espaciador subacromial o sutura parcial de la rotura.
Comentarios finales
Para finalizar el webinar, los ponentes realizan todos ellos un último comentario:
- La cirugía de reparación del manguito rotador es la cirugía del fracaso: en ninguna otra técnica quirúrgica se aceptarían los altos índices de fracaso que presenta, pero los pacientes están agradecidos por mejorar la funcionalidad y no tener dolor. Desde este punto de vista, es la “cirugía del éxito”.
- Por lo apuntado anteriormente, se debería cambiar la manera de medir los resultados (escalas clínicas, estudios de imagen…). El futuro está en los biomarcadores.
- Para mejorar los resultados hay que trabajar en la biología molecular y en los refuerzos biológicos.
- Se debe evitar llegar a las roturas problemáticas (de gran tamaño, con atrofia muscular y degeneración grasa, baja capacidad de reparabilidad…) si tratamos las roturas de una manera precoz.
Tablas
Figuras
Información del artículo
Cita bibliográfica
Autores
Manuel Pérez-España Muniesa
Servicio de Traumatología y Cirugía Ortopédica. Hospital Universitario Infanta Leonor. Madrid
Francesc Soler Romagosa
Presidente de la AEA
Servicio de Cirugía Ortopédica y Traumatología. Mutua Egarsat. Terrassa. Barcelona
Secretario de la Junta Directiva de la Asociación Española de Artroscopia
Editor Asociado de REACA
Miembro del Grupo Traumadvance. Terrassa, Barcelona
Pablo de la Cuadra
Hospital Universitario Puerta de Hierro. Hospital Ruber Internacional. Madrid
Ángel Calvo Díaz
Arthrosport Zaragoza
Unidad de Hombro y Codo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Miguel Servet. Zaragoza
Expresidente de AEA y de ESA-ESSKA
Emilio Calvo Crespo
Unidad de Cirugía del Hombro y del Codo. Servicio de Cirugía Ortopédica y Traumatología. Instituto de Investigación Fundación Jiménez Díaz-Capio. Madrid
J. M. Martínez
Hospital Universitario Infanta Leonor. Madrid
F. Barclay
Instituto Argentino de Diagnóstico y Tratamiento. Clínica Bessone. Centro Artro. Buenos Aires, Argentina
P. J. Llinás
Hospital Universitario Fundación Valle del Lili. Cali, Colombia
F. Hiramuro
Antiguo Hospital Civil. Guadalajara, México
M. Pinedo
Clínica Las Condes. Santiago, Chile
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Rashid MF, Cooper C, Cook C, Cooper D, Dakin SG, Snelling S, Carr AJ. Increasing age and tear size reduce rotator cuff repair healing-rate at 1 year. Acta Orthopaedica. 2017;88(6):606-11.
-
2Plate JF, Brown PJ, Walters J, Clark JA, Smith TL, Freehill MT, et al. Advanced age diminishes tendon-to-bone healing in a rat model of rotator cuff repair. Am J Sports Med. 2014;42:859-65.
-
3Witney-Lagen C, Mazis G, Bruguera J, Atoun E, Sforza G, Levy O. Do elderly patient gain as much benefit from arthroscopic rotator cuff repair s their younger peers? J Shoulder Elbow Surg. 2019;28:1056-65.
-
4Maman E, Harris C, White L, Tomlasson G, Shashana M, Boynton E. Outcome of nonoperative treatment of symptomatic rotator cuff tears monitored by magnetic resonance imaging. J Bone Join Surg (Am). 2009;91:1898-906.
-
5Nicholson IA, Searle HKC, Macdonald D, Mcbirnie J. Cost effectiveness and satisfaction following arthroscopic rotator cuff repair. Does age matter? Bone Joint J. 2019;101(B):860-6.
-
6Burkhart SS, Denard PJ, Obopilwe E, Mazzocca AD. Optimizing pressurized contact area in rotator cuff repair: the diamondback repair. Arthroscopy. 2012;28(2):188-95.
-
7Goutallier D, Le Gilloux P, Postel JM, Radier C, Bernageau J, Zilber S. Acromio humeral distance less than six millimeters: its meaning in full-thickness rotator cuff tears. Orthop Traumatol Sur Res. 2011;97(3):246-51.
-
8Meyer DC, Wieser K, Farshad M, Gerber C. Retraction of supraspinatius muscle and tendon as predictors of success of rotator cuff repair. Am J Sports Med. 2012;40(10):2242-7.
-
9Jeong HY, Jeon YS, Lee DK, Rhee YG. Rotator cuff tear with early osteoarthritis: how does it affect clinical outcome after large to massive rotator cuff repair? J Shoulder Elbow Surg. 2019;28(2):237-43.
-
10Lambers FO, Dorrestinj O, van Raay JJAM, Diercks RL. Specific patient-related prognostic factors for rotator cuff repair: systematic review. J Shoulder Elbow Surg. 2014;23:1073-80.
-
11Ravindra A, Barlow JD, Jones GL, Bishop JY. A prospective of evaluation of predictors of pain after arthroscopic rotator cuff repair: psychosocial factors have a stronger association than structural factors. J Shoulder Elbow Surg. 2018;27:1824-9.
-
12Denard PJ, Koo SS, Murena L, Burkhart SS. Pseudoparalysis: the importance of rotator cable integrity. Orthopedics. 2012;35(9):1353-7.
-
13Iijima Y, Matsuki K, Hoshika S, Ueda Y, Hamada H, Tokai M, et al. Relationship within postoperative retear and preoperative fatty degeneration in large and massive rotator cuff tears: quantitative analysis using T2 mapping. J Shoulder Elbow Surg. 2019;28(8):1562-7.
-
14Valencia Mora M, Morcillo Barranechea D, Martín Ríos MD, Foruria AM, Calvo E. Clinical outcome and prognostic factors of revision arthroscopic cuff tear repair. Knee Surg Sports Traumatol Arthrosc. 2017;25(7):2157-63.
-
15Henry P, Wasserstein D, Park S, Dwyer T, Chahal J, Slobogean G, Schemischt E. Arthroscopic repair for chronic massive rotator cuff tears: a systematic review. Arthroscopy. 2015;31(12):2472-80.
-
16Malahias MA, Kostretzis L, Chronopoulos E, Brilakis E, Avramidis G, Antonogiannakis E. Arthroscopic partial repair for massive rotator cuff tears: does it work? A systematic review. Sports Med Open. 2019;5(1):13-8.
-
17Hurley ET, Fat DL, Moran CJ, Mullet H. The efficacy of platelet-rich plasma and platelet-rich fibrin in arthroscopic rotator cuff repair. A meta-analysis of randomized controlled trials. Am J Sports Med. 2019;47(3):753-61.
-
18Jo CH, Lee SY, Yoon KS, Oh S, Shin S. Allogenic pure platelet-rich plasma therapy for rotator cuff disease: a bench and bed study. Am J Sports Med. 2018;46(13):3142-54.
-
19Hernigou P, Flouzat Lachaniette CH, Delambre J, Ziber S, Duffiet P, Chevalier N, Rouard H. Biologic augmentation of rotator cuff repair with mesenchymal stem cells during arthroscopy improves healing and prevents further tears: a case-controlled study. Int Orthop. 2014;38(9):1811-8.
-
20Lorbach O, Baums MH, Kostuj T, Pauly S, Scheibel M, Carr A, et al. Advances in biology and mechanics of rotator cuff repair. Knee Surg Sports Traumatol Arthrosc. 2015;23(2):530-41.
-
21Ajrawat P, Dwyer T, Almasri M, Veillette C, Romeo A. Bone marrow stimulation decreases retear rates after primary arthroscopic rotator cuff repair: a systematic review and meta-analysis. J Shoulder Elbow Surg. 2019;28:782-91.
-
22Bailey JR, Kim C, Alentorn-Geli E, Kirkendall DT, Ledbetter L, Taylor DC, et al. Rotator cuff matrix augmentation and interposition. A systematic review and meta-analysis. Am J Sports Med. 2019;47(6):1496-06.
-
23Wang T, Tan H, Lebaschi AH, Nakagama Y, Wada S, Donnelly PE, et al. Kartogenin enhances collagen organization and mechanical strength of the repaired enthesis in a murine model of rotator cuff repair. Arthroscopy. 2018;34(9):2579-87.
-
24Russell RD, Knight JR, Mulligan E, Khazzam MS. Structural integrity after rotator cuff repair does not correlate with patient function and pain. A meta-analysis. J Bone Joint Surg Am. 2014;96:265-71.
-
25Tirefort J, Schwitzguebel AJ, Collin P, Nowak A, Plomb-Holmes C, Lädermann A. Postoperative mobilization after superior rotator cuff repair: a prospective cohort study. J Bone Joint Surg Am. 2019;101(6):494-503.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Actividad científica en tiempos de pandemia
- La calidad de las comunicaciones orales de la SEROD y la AEA no se ve afectada por la fusión de las mismas en 2014
- Estudio de la propiocepción en los procesos de inestabilidad glenohumeral
- Tratamiento mediante artroscopia de la luxación acromioclavicular III aguda: nuestra experiencia
- Dinamometría en pinzamiento femoroacetabular
- Sangrado en la artroscopia de cadera. Manejo de la pérdida sanguínea con ácido tranexámico
- Artroscopia de la primera articulación metatarsofalángica en un caso de osteocondritis postraumática
- Consenso AEA-LATAM sobre enfermedad del manguito rotador
- Consenso AEA-LATAM sobre patología meniscal: de la preservación al trasplante
- <em>Scream</em> está en el hombro
- Espejo protésico
- Inestabilidad residual en rodilla asociada a lesión de raíz meniscal
- Reparación de manguito rotador con técnica de doble hilera
- Doble asa de cubo de rodilla tras accidente deportivo
- Paz en nuestro mundo
- Ligamento mucoso tabicado
- La utilidad de la artroscopia en la prótesis total de rodilla sintomática
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.