Criterios de uso adecuado de la artroscopia de cadera en artrosis
Appropriateness criteria of hip arthroscopy in osteoarthritis
Resumen:
Objetivo: elaborar criterios explícitos para la indicación de uso adecuado de la artroscopia de cadera en artrosis.
Método: se utilizó el método RAND/UCLA de uso adecuado. Se creó un listado de indicaciones clínicas (mediante la combinación de variables identificadas en la literatura científica y las aportadas por asesores clínicos) y se constituyó un panel de 11 expertos traumatólogos para evaluar dichas indicaciones.
Para recoger la opinión de los expertos hubo 2 rondas de calificación (primera ronda sin interacción entre los expertos y segunda ronda presencial). Las indicaciones se clasificaron en 3 categorías (adecuada, inadecuada, dudosa), en función de la mediana de puntuación y el grado de acuerdo entre los expertos. Se estudió la influencia de las variables en la puntuación final, utilizando modelos de regresión logística multinomial. Se utilizó el análisis CART (Classification And Regression Tree) para resumir los resultados en forma de árboles de decisión.
Resultados: inicialmente se propuso una lista con 128 indicaciones, reduciéndose a 64 en segunda ronda. El 82,8% de las indicaciones en segunda ronda se clasificaron como inadecuadas (con un acuerdo del 92,5%) y el 17,2% como dudosas. La exploración clínica articular fue la variable más influyente en la explicación del uso adecuado de la artroscopia de cadera en artrosis, junto al ASA (sistema de clasificación que utiliza la American Society of Anesthesiologists), el espacio articular y la edad.
Conclusión: la artroscopia de cadera se consideró inadecuada en pacientes con artrosis y:
- Exploración articular negativa.
- Exploración articular positiva con espacio articular < 2 mm.
- Exploración articular positiva con espacio articular ≥ 2 mm, edad ≥ 50 años y ASA ≥ 2.
La artroscopia de cadera se consideró dudosa en pacientes con artrosis y:
- Exploración articular positiva, espacio articular ≥ 2 mm y edad < 50 años.
- Exploración articular positiva con espacio articular ≥ 2 mm, edad ≥ 50 años y ASA < 2.
Nivel de evidencia: V, opinión de expertos.
Relevancia clínica: con este consenso se dispone de unos criterios que podrían ayudar a disminuir la variabilidad en la toma de decisiones para la práctica clínica diaria.
Abstract:
Objective: to develop explicit criteria for the appropriateness indication of hip arthroscopy in osteoarthritis.
Method: the RAND/UCLA appropriateness method was used. A list of clinical indications was created (through the combination of variables identified in the scientific literature and others contributed by clinical advisors) and a panel of 11 traumatologist experts was formed to evaluate the indications.
To compile the opinions of the experts, there were 2 rounds of qualification (first round without interaction between the experts and second round by face-to-face). The indications were classified into 3 categories (appropriate, inappropriate, uncertain), depending on the median score and the degree of agreement among experts. The influence of the variables on the final score was analysed, using multinomial logistic regression models. The CART (Classification And Regression Tree) analysis was used to summarize the results as decision trees.
Results: at first, a list with 128 indications was proposed, and finally 64 indications remained in the second round. In the second round, 82.8% of the indications were classified as inappropriate (with an agreement of 92.5%), and 17,2% as uncertain. Articular clinical examination was the most influential variable in the explanation of the appropriateness of hip arthroscopy in osteoarthritis, along with the variables ASA, joint space and age.
Conclusion: hip arthroscopy was considered inappropriate in patients with osteoarthritis and:
- Negative clinical joint exploration.
- Positive clinical joint exploration with joint space < 2 mm.
- Positive clinical joint exploration with joint space ≥ 2 mm, age ≥ 50 years, and ASA ≥ 2.
Hip arthroscopy was considered uncertain in patients with osteoarthritis and:
- Positive clinical joint exploration, joint space ≥ 2 mm and age < 50 years.
- Positive joint exploration with joint space ≥ 2 mm, age ≥ 50 years, and ASA < 2.
Level of evidence: V, expert opinion.
Clinical relevance: with this consensus, there are criteria that could reduce the variability in decision making for daily clinical practice.
Introducción
La artrosis es un trastorno articular degenerativo no inflamatorio asociado con la degeneración del cartílago y la deformidad ósea. Es la enfermedad más común de la articulación de cadera en adultos. En la actualidad, el papel de la artroscopia en el tratamiento de la artrosis de cadera es controvertido y necesita ser mejor definido(1).
En este estudio se utilizó el método RAND/UCLA Appropriateness Method (RAM) o Delphi modificado(2) para identificar qué pacientes diagnosticados de artrosis de cadera se beneficiarían del tratamiento con artroscopia. El objetivo de este método, encuadrado dentro de las denominadas técnicas de consenso, es determinar hasta qué punto un grupo de expertos está de acuerdo en el uso de un tratamiento en pacientes con unas determinadas características. Las particularidades del método RAM son: anonimato (las calificaciones individuales de los panelistas se hacen en privado, lo que limita la capacidad de un solo individuo para dominar una reunión, como se ve a veces en la toma de decisiones por los comités), iteración (se realizan múltiples rondas de calificaciones, lo que permite a los panelistas cambiar de opinión), feedback controlado (se muestra a los panelistas las calificaciones de todo el grupo, para que puedan determinar en privado si sus propias calificaciones son atípicas y deben ser reconsideradas) y respuesta estadística del grupo (todos los escenarios se analizan para determinar el grado de acuerdo, a diferencia de los comités que solo presentan públicamente los escenarios con un consenso unánime). Además, las calificaciones de cada panelista reciben el mismo peso(3). Este método ha demostrado su validez y fiabilidad para evaluar la idoneidad de una amplia variedad de procedimientos médicos que carecían de evidencia científica robusta(2,4).
El objetivo de este estudio fue elaborar criterios explícitos de uso adecuado, basados en la evidencia científica y en el consenso de un grupo de profesionales expertos, para la indicación del tratamiento quirúrgico mediante artroscopia de cadera en pacientes con artrosis.
Material y métodos
Metodología RAND/UCLA
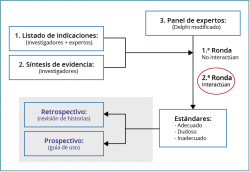
En esencia, con esta metodología pretendimos establecer en qué circunstancias clínicas específicas o escenarios la realización de un procedimiento médico, en nuestro caso la artroscopia de cadera, puede ser adecuada, inadecuada o dudosa. Los miembros del grupo evalúan 2 veces cada una de las indicaciones, en un proceso en 2 rondas de tipo "Delphi modificado". La Figura 1 presenta un esquema de los pasos seguidos en la aplicación del método, que se describen con más detalle a continuación.
En primer lugar, el equipo de investigación realizó una revisión de la literatura con el objetivo de obtener la mejor evidencia científica disponible sobre la eficacia, efectividad y seguridad de la artroscopia de cadera en sujetos con artrosis, así como identificar las características que podrían influir en la decisión de indicar la artroscopia en pacientes con artrosis de cadera. Como resultado de la búsqueda bibliográfica se obtuvieron 2 revisiones sistemáticas actualizadas y que cumplían con este criterio(5,6), por lo que no se realizó una revisión sistemática ex profeso. Las 2 revisiones sistemáticas localizadas se distribuyeron a los miembros del grupo de expertos, facilitando así un punto de partida para la discusión. Las fuentes de información consultadas fueron las bases de datos biomédicas Medline, Embase y Cochrane Database of Systematic Reviews. También se realizó una búsqueda de informes de evaluación de tecnologías sanitarias en diferentes agencias de evaluación, a través de sus páginas web, y una búsqueda manual a partir de las referencias bibliográficas de los principales estudios identificados. El periodo de búsqueda en las fuentes de información finalizó en abril de 2016.
Considerando la información contenida en los documentos localizados en la revisión bibliográfica, se identificaron variables clave y se elaboraron escenarios clínicos con todas las permutaciones posibles.
En segundo lugar, un panel de expertos puntuó todos los escenarios clínicos elaborados, indicando si consideraban adecuado el uso de la artroscopia de cadera, considerando el balance riesgo/beneficio. Además, a cada panelista se le solicitó la revisión de la selección de variables y sus categorías, de manera que el número de escenarios disminuyó en relación con la propuesta inicial.
La votación se realizó en 2 rondas de calificación. Hay que señalar que este estudio analizó el juicio colectivo de un panel de expertos, por lo que no se presentaron datos de pacientes reales.
Características del panel de expertos
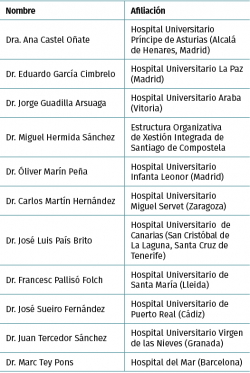
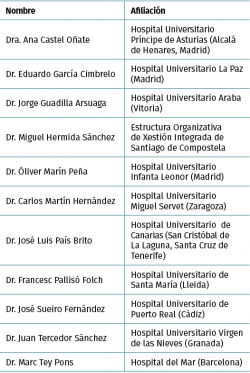
Se formó un panel de expertos traumatólogos en el manejo de la artrosis de cadera de 11 miembros, basado en las candidaturas de la Red Española de Agencias de Evaluación de Tecnologías Sanitarias (RedETS) y las aportaciones de los asesores clínicos. Los panelistas expertos y asesores clínicos fueron seleccionados a partir de informantes clave (asesores clínicos, RedETS) por su liderazgo reconocido, diversidad geográfica, ausencia de conflictos de intereses y con diferente actividad intervencionista(2); este diferente grado de actividad en la utilización de artroscopia permitiría conocer la experiencia (a favor y en contra) de su utilización en artrosis, así como generar discusión sobre los criterios de indicación utilizados por los propios expertos. La composición del panel aparece en la Tabla 1.
Desarrollo del conjunto inicial de escenarios
Se elaboró un conjunto de escenarios que incluyó variables identificadas en la revisión de la literatura y por los asesores como aquellas vinculadas a tomar la decisión de realizar una artroscopia de cadera en pacientes con artrosis. Cada escenario propuesto tenía como objetivo representar un grupo homogéneo de pacientes que podrían beneficiarse del tratamiento.
El conjunto inicial de escenarios identificados fue de 128 e incluyó todas las combinaciones posibles de las siguientes variables y sus categorías: comorbilidad-escala ASA (sistema de clasificación que utiliza la American Society of Anesthesiologists) (ASA < 2; ASA ≥ 2), duración de los síntomas (< 2 años; ≥ 2 años), espacio articular (< 2 mm o un grado de 2 o 3 en la escala Tönnis; ≥ 2 mm o un grado de 1 en la escala Tönnis), pruebas exploratorias previas como el test de choque (test de choque positivo; test de choque negativo), características técnicas (tratamiento sobre partes óseas que incluye el tratamiento mediante osteoplastia acetabular y osteoplastia femoral –giba–, tratamiento sobre partes blandas –incluido el desbridamiento y reanclaje del labrum–), edad (< 50 años; ≥ 50 años) y escala de Harris modificada (< 60; ≥ 60).
Puntuaciones de la primera ronda
Se envió a los miembros del panel de expertos, junto a los escenarios de la primera ronda, un documento con instrucciones para realizar la votación sobre las características que debían cumplir los pacientes con artrosis de cadera candidatos a artroscopia, así como un resumen procedente de la revisión de la literatura sobre dicha intervención. Este envío se realizó por correo electrónico y, en él, se les invitó a puntuar de forma independiente, usando su propio juicio clínico, sin discusión o contacto con los otros panelistas.
Para realizar la votación, se utilizó una escala del 1 al 9, donde 9 se definió como un escenario donde indicar la realización de artroscopia se consideraba extremadamente adecuado (los beneficios superaban ampliamente los riesgos), 5 se definió como escenario dudoso (los beneficios y riesgos para el paciente eran similares) y 1 se definió como un escenario donde indicar la artroscopia sería extremadamente inadecuado como para que valiera la pena realizarla(7). La definición de adecuación excluía la consideración de los costes de la intervención o los asociados a la misma.
Una vez puntuados los escenarios iniciales, los miembros del panel remitieron los formularios por correo electrónico al equipo investigador para su procesamiento.
Puntuaciones de la segunda ronda
Con el objetivo de puntuar los escenarios clínicos en la segunda ronda de votación el panel de expertos se reunió en Sevilla el 25 de octubre de 2016.
Se discutieron las lagunas de evidencia de la literatura identificadas y se compartieron preguntas y matices en la percepción de los miembros del panel, con el objetivo de especificar lo máximo posible cada escenario de la segunda ronda.
A cada miembro del panel se le proporcionó un cuaderno personalizado que mostraba cuál había sido su puntuación en la primera ronda, así como la puntuación y distribución de puntuaciones de los demás panelistas, de forma anonimizada. De este modo, ningún panelista podría relacionar las puntuaciones de un escenario específico con un panelista concreto.
Así, se preservó la confidencialidad de las calificaciones individuales de los panelistas y les permitió comparar sus propias calificaciones con las del grupo. Posteriormente, se celebró una reunión presencial donde 2 moderadores dirigieron la discusión hacia los escenarios para los cuales la calificación de la primera ronda había mostrado desacuerdo entre los panelistas.
Después de la discusión, los panelistas revisaron el conjunto inicial de variables y sus categorías para reflejar los factores críticos en la toma de decisiones para la indicación de la artroscopia de cadera en pacientes con artrosis.
Las modificaciones acordadas afectaron a la determinación o definición de artrosis propuesta. Los componentes del panel consensuaron que la definición que se consideraría sería artrosis como patología de origen desconocido (primaria) con presencia de al menos de 2 signos radiológicos (geodas, osteofitos y esclerosis subcondral), quedando excluida, por tanto, la displasia y la artrosis postraumática. Además, se sustituyó la variable “test de choque negativo” por “exploración clínica articular negativa” y “test de choque positivo” por “exploración clínica articular positiva”. Se propusieron modificaciones en la configuración de una variable propuesta, ya que decidieron unir el tratamiento realizado sobre partes óseas y tratamiento sobre partes blandas en “Tratamiento sobre partes óseas y/o blandas”. El conjunto final de variables y categorías se muestra en la Tabla 2.
Tras esto, los panelistas volvieron a puntuar (de manera confidencial, aunque presencial) los escenarios resultantes, reduciéndose en la segunda ronda de los 128 propuestos inicialmente a 64 escenarios. Los panelistas entregaron sus calificaciones de segunda ronda al equipo de investigación tras la finalización de la reunión presencial.
Análisis de las puntuaciones
Las puntuaciones de la segunda ronda se analizaron y permitieron clasificar los escenarios como “adecuados”, “dudosos” o “inadecuados”. Se calcularon la mediana de las puntuaciones de los expertos en cada escenario y el grado de acuerdo entre ellos.
El grado de acuerdo se clasificó en: “acuerdo”, si 3 o menos de los expertos puntuaron fuera del intervalo de 3 puntos de la escala que contuviera la mediana; “desacuerdo” si 4 o más de los expertos puntuaron en el intervalo inferior de la escala (1,2,3) y al menos otros 4 en el superior (7,8,9); e “indeterminado” si no se cumplía ninguno de los criterios anteriores.
Se consideró que un escenario era “adecuado” cuando la mediana fue ≥ 7 y no hubo desacuerdo, como “inadecuado” cuando la mediana fue ≤ 3 y no hubo desacuerdo y como “dudoso” cuando la mediana fue > 3 y < 7 o hubo desacuerdo.
Análisis estadístico
Se calcularon frecuencias y porcentajes de las variables relevantes consideradas en la decisión de indicación de artroscopia de cadera.
Para evaluar su asociación con el grado de adecuación y con el grado de acuerdo se utilizó el test de la Chi-cuadrado.
La influencia de cada variable en el grado de adecuación se analizó mediante regresión logística multinomial, tomando como variable dependiente la adecuación y como independientes las variables que conformaron los escenarios.
Finalmente, se utilizaron las puntuaciones del panel para desarrollar herramientas abreviadas que los clínicos podrían emplear como un árbol de decisión. Se utilizó primero una tabla de decisión que combinó todas las variables y categorías consideradas en la segunda ronda y también se recurrió al análisis CART (Classification And Regression Trees) que, mediante un resumen de los datos exploratorios, crea árboles que muestran gráficamente la mejor secuencia de divisiones de datos (en este caso, pacientes con artrosis y diferentes características clínicas) para determinar el uso adecuado o inadecuado de la técnica (artroscopia). Los criterios de uso adecuado obtenidos a partir de la valoración de los escenarios realizada por los expertos fueron resumidos mediante data mining con el análisis CART, en árboles de decisión(8).
Para el análisis CART y el resto de los análisis estadísticos se utilizó el programa estadístico SPSS versión 23.
La Agencia de Evaluación de Tecnologías Sanitarias de Andalucía ha publicado un informe de tecnologías sanitarias con los resultados de este panel de una forma ampliada(9).
Resultados
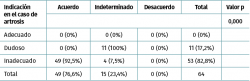
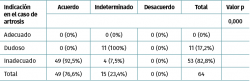
El acuerdo entre los panelistas alcanzó el 41,4% en la primera ronda de votación y el 76,6% en la segunda ronda, sin encontrarse desacuerdo en esta (0%). Por otra parte, en la segunda ronda resultó que ninguna indicación (0%) fue considerada adecuada, 11 (17,2%) fueron dudosas y 53 (82,8%) se consideraron inadecuadas (Tabla 3).
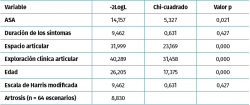
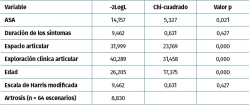
El modelo de regresión logística multinomial utilizado (Tabla 4) muestra que las variables que más influyeron en la determinación de la indicación de adecuación, es decir, las variables que más influyeron en la votación de los expertos para indicar la artroscopia en pacientes con artrosis fueron: la exploración clínica articular, el espacio articular, la edad y el ASA.
El modelo de regresión logística explicó el 90,2% de la variabilidad de la indicación de artroscopia de cadera para artrosis según la R2 de Nagelkerke.
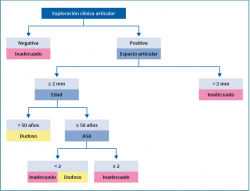
En la Figura 2 se recogen los resultados del desarrollo de los criterios de uso adecuado para artroscopia de cadera en artrosis. Los criterios se presentan en forma de tabla de decisión.
Como se puede observar en la Figura 2, por ejemplo, en un paciente con tratamiento sobre partes óseas y/o blandas, con una ASA < 2, con una duración de los síntomas < 2 años, un espacio articular ≥ 2 mm, una exploración clínica articular negativa, < 50 años y con una escala de Harris modificada < 60, los miembros del panel consideraron la indicación como inadecuada. Por el contrario, si consideramos esta situación con las mismas características salvo la exploración clínica articular positiva, la indicación sería dudosa.
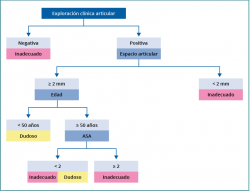
Los criterios de uso adecuado obtenidos fueron resumidos mediante data mining con el análisis CART en árboles de decisión y se muestran en la Figura 3.
El árbol de decisión obtenido permite apreciar de forma global que, si se realiza una exploración cínica articular con resultado negativo, la artroscopia de cadera será inadecuada. Sin embargo, si la exploración tiene un resultado positivo, se deben considerar otras variables para contemplar la realización o no de la artroscopia, aunque la mayoría de los casos resultaran inadecuados y, en pocos casos, dudosos. Como ejemplo, resaltar que cuando además de la exploración positiva, el espacio articular es ≥ 2 mm y la edad es inferior a 50 años la indicación resultará dudosa.
Discusión
La traducción y traslación de los resultados de los estudios clínicos al proceso de toma de decisiones al nivel de cada paciente a menudo se ve obstaculizada por el hecho de que las pruebas disponibles son insuficientes o no lo suficientemente detalladas como para aplicarse a un amplio número de pacientes atendidos en la práctica clínica diaria. En tales situaciones, las opiniones de expertos pueden utilizarse para llenar este vacío de conocimiento. El método RAND/UCLA es una herramienta para investigar y sintetizar el conocimiento colectivo y la experiencia de un panel multidisciplinario sobre las indicaciones adecuadas para el tratamiento de patologías que cumplan las características anteriormente descritas; en este caso, se optó por analizar la artroscopia de cadera en pacientes con artrosis.
Aunque cada panelista tuvo su propia experiencia y formación, en el caso de este proyecto, el grupo mostró un grado de acuerdo muy alto en los escenarios donde sería inadecuado indicar la cirugía artroscópica. Los resultados del panel concuerdan con el hecho de que exista una evidencia conflictiva de pobre calidad (grado C) en contra del uso de la artroscopia de cadera para el tratamiento de la coxartrosis de grado medio o moderado(10). Por otra parte, existe un número relevante de escenarios (algo más del 17%) en los que no se ha podido establecer si el uso de la artroscopia de cadera en artrosis presenta más beneficios que riesgos. Un número importante de las indicaciones clasificadas como dudosas se corresponden con situaciones clínicas en las que se combina una exploración clínica articular positiva y un espacio articular ≥ 2 mm. En estas situaciones parece fundamental una selección cuidada de pacientes. La detección de estas áreas de incertidumbre podría abrir nuevas líneas de debate, en las que, junto con la valoración de la evidencia, la inclusión de los valores y preferencias de los pacientes aumenta su valor, realizándose la toma de decisiones compartida sobre el tratamiento de la artrosis de cadera mediante artroscopia.
Además, nuestros resultados mostraron que, entre las variables incluidas en los criterios, algunas desempeñan un papel importante, como se refleja en la regresión logística. Igualmente, los árboles de decisión basados en el análisis CART usaron esas mismas variables. Las 4 variables más influyentes en la determinación de la adecuación de la artroscopia de cadera fueron: exploración clínica articular, espacio articular, edad y criterios de valoración preoperatoria ASA. No obstante, hubo 2 variables, duración de los síntomas y la escala de Harris modificada, que influyeron menos en la toma de decisión de la adecuación de la artroscopia, a pesar de que la escala de Harris modificada es la más frecuentemente usada en los estudios(5,6) y la duración de los síntomas se ha identificado como un factor predictivo de la conversión a artroplastia total(11).
Finalmente, los resultados del panel fueron resumidos en árboles de decisión precisos, de forma que permitirán el uso de los criterios en la práctica clínica habitual o en el desarrollo de guías de práctica clínica. Estos criterios podrían facilitar la indicación o contraindicación de la artroscopia de cadera a un paciente con artrosis, siendo ambas circunstancias de importancia para los pacientes, no solo por identificar aquellos que serían mejores candidatos a artroscopia, sino por evitar tratar a los pacientes a los que no beneficiaría realizar dicha intervención. Además, dado el carácter subjetivo de los grupos de expertos, serían necesarias más investigaciones sobre su validez y aplicabilidad en la práctica clínica.
Si bien el panel de expertos representa diversidad geográfica, de capacitación y conocimiento de los miembros, una de las principales limitaciones en el estudio actual es la falta de evidencia de nivel I específica para la artroscopia de cadera en pacientes con artrosis, en la cual los panelistas podrían basar sus puntuaciones de adecuación o inadecuación. La literatura localizada se limitó a estudios observacionales. Además, hay que considerar otras limitaciones de este estudio. Los escenarios se seleccionaron para representar un rango amplio, como fuera posible, de posibles indicaciones para la artroscopia de cadera en pacientes con artrosis. La creación de escenarios adicionales podría haber aumentado el detalle sobre ciertas variables o sus categorías; sin embargo, una mayor división de escenarios podría haber aumentado su número más allá de lo que el panel podría discutir y calificar, haciendo el panel inviable. Asimismo, hay que reseñar que los paneles de expertos con metodología RAND/UCLA típicamente excluyen las consideraciones de costes, la necesidad de considerar los costes puede suponer que sea mucho más difícil centrarse exclusivamente en los factores de riesgo clínicos. Además, algunas variables como el dolor y la funcionalidad no se incluyeron como variables independientes o aisladas. Los expertos consideraron que se valorarían mejor mediante los puntos de corte de escalas validadas; así, en este caso, el dolor y la funcionalidad se consideraron mediante la escala Harris modificada.
Como línea de investigación futura planteamos la idoneidad de analizar la adhesión a estos criterios en la práctica clínica y su asociación con mejores resultados en salud. Esto permitiría evaluar su validez y efectividad.
Conclusión
La artroscopia de cadera, en general, se consideró inadecuada o dudosa como tratamiento quirúrgico de la artrosis. Hemos sintetizado la información en un árbol de clasificación que resulte manejable y práctico. Sus resultados principales fueron:
a) La artroscopia de cadera se consideró inadecuada en pacientes con artrosis y:
- Exploración articular negativa.
- Exploración articular positiva con espacio articular < 2 mm.
- Exploración articular positiva con espacio articular ≥ 2 mm, edad ≥ 50 años y ASA ≥ 2.
b) La artroscopia de cadera se consideró dudosa en pacientes con artrosis y:
- Exploración articular positiva, espacio articular ≥ 2 mm y edad < 50 años.
- Exploración articular positiva con espacio articular ≥ 2 mm, edad ≥ 50 años, siempre que se asocie a un ASA < 2.
Se han identificado algunas áreas de incertidumbre, hacia las que se podría orientar la investigación.
Figuras
Tablas
Tabla 3. Distribución de los escenarios en función de la clasificación de uso adecuado y del grado de acuerdo
Información del artículo
Cita bibliográfica
Autores
Juan M Molina Linde
Agencia de Evaluación de Tecnologías Sanitarias de Andalucía (AETSA). Sevilla
Ana María Carlos Gil
Secretaría General de Investigación, Desarrollo e Innovación. Consejería de Salud y Familias. Sevilla
Agencia de Evaluación de Tecnologías Sanitarias de Andalucía (AETSA). Sevilla
Soledad Benot López
Agencia de Evaluación de Tecnologías Sanitarias de Andalucía (AETSA). Sevilla
Boris García Benítez
Servicio de Cirugía Ortopédica y Traumatología. Hospital San Juan de Dios del Aljarafe. Bormujos. Sevilla. España
Hospital Infanta Elena. Huelva
Alberto Delgado Martínez
Complejo Hospitalario de Jaén
Luis Silva Gallardo
Hospital Universitario Virgen Macarena. Sevilla
Juan Ramón Lacalle Remigio
Departamento de Medicina Preventiva. Universidad de Sevilla
Responsabilidades éticas
Financiación. Este artículo se basa en los resultados obtenidos en un proyecto titulado “Artroscopia de cadera. Indicaciones de uso adecuado”, que ha sido financiado por el Ministerio de Sanidad, Servicios Sociales e Igualdad, en el marco del plan anual de trabajo de la Red Española de Agencias de Evaluación de Tecnologías y Prestaciones del Sistema Nacional de Salud.
Conflicto de intereses. Los autores declaran que no tienen intereses que puedan competir con el interés primario y los objetivos de este artículo e influir en su juicio profesional al respecto.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Goto T, Hamada D, Mineta K, Tonogai I, Egawa H, Matsuura T, et al. The state of the art in arthroscopic hip surgery. J Med Invest. 2014;61:226-32.
-
2Fitch K, Bernstein SJ, Aguilar MD, Burnand B, Lacalle JR, Lázaro P, et al. The RAND/UCLA Appropriateness Method User’s Manual. Santa Monica: RAND; 2001.
-
3Jones J, Hunter D. Consensus methods for medical and health services research. BMJ. 1995;311:376-80.
-
4Lawson EH, Gibbons MM, Ko CY, Shekelle PG. The appropriateness method has acceptable reliability and validity for assessing overuse and underuse of surgical procedures. J Clin Epidemiol. 2012;65:1133-43.
-
5Piuzzi NS, Slullitel PA, Bertona A, Oñativia IJ, Albergo I, Zanotti G, et al. Hip arthroscopy in osteoarthritis: a systematic review of the literature. Hip Int. 2016;26:8-14.
-
6Kemp JL, MacDonald D, Collins NJ, Hatton AL, Crossley KM. Hip arthroscopy in the setting of hip osteoarthritis: systematic review of outcomes and progression to hip arthroplasty. Clin Orthop Relat Res. 2015;473:1055-73.
-
7Brook RH, Chassin MR, Fink A, Solomon DH, Kosecoff J, Park RE. A method for the detailed assessment of the appropriateness of medical technologies. Int J Technol Assess Health Care. 1986;2:53-63.
-
8Loh WY. Classification and regression trees. Wiley Interdiscip Rev Data Min Knowl Discov. 2011;1:14-23.
-
9Molina-Linde JM, Carlos-Gil AM, García-Benítez B, Lacalle-Remigio JR, Benot-López S; y grupo de panelistas. Artroscopia de cadera. Indicaciones de uso adecuado. Sevilla: Agencia de Evaluación de Tecnologías Sanitarias de Andalucía. Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones del SNS; 2017.
-
10Hernández-Vaquero D, Fernández-Fairen M, Torres-Perez A, Santamaría A. Cirugía de mínima invasión frente a cirugía convencional. Una aproximación desde la evidencia científica. Rev Esp Cir Ortop Traumatol. 2012;56:444-58.
-
11Larson CM, Giveans MR, Taylor M. Does arthroscopic FAI correction improve function with radiographic arthritis? Clin Orthop Relat Res. 2011;469:1667-76.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- El 25 aniversario, un año de consolidación
- Artrolisis artroscópica del codo rígido
- Seguimiento a medio y largo plazo de luxaciones recidivantes de hombro tratadas mediante artroscopia
- Reanclaje artroscópico del ligamento talofibular anterior, técnica all-inside. Nuestra experiencia
- Estudio comparativo del ensanchamiento de los túneles femoral y tibial en plastias de ligamento cruzado anterior. Tornillo interferencial anterógrado vs. retrógrado
- Criterios de uso adecuado de la artroscopia de cadera en artrosis
- Consenso AEA 2018 en inestabilidad multidireccional de hombro
- Reconocimiento a los revisores 2018 y formulario de solicitud de revisor
- Luxación glenohumeral posterior aguda con gran inestabilidad. Tratamiento mediante cirugía artroscópica
- Utilidad de la artroscopia en el manejo de las fracturas-luxaciones de cadera con fragmentos libres intraarticulares. A propósito de cuatro casos
- Luxación esternoclavicular espontánea tras reparación artroscópica capsulolabral posterior de hombro. A propósito de un caso
- Fractura de la eminencia tibial por avulsión del ligamento cruzado anterior
- Tendinitis calcificante de hombro con extensión intraósea
- Fractura de la eminencia tibial en el adolescente
- Fractura de la eminencia tibial en el niño
- Fijación artroscópica mediante sutura en las fracturas por avulsión tibial del ligamento cruzado anterior
- Reparación artroscópica de las fracturas de la eminencia tibial
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.