Inestabilidad de hombro en rugby: nuestra experiencia de más de 25 años
Shoulder instability in rugby: our experience of more than 25 years
Resumen:
La inestabilidad de hombro en deportistas de contacto es una entidad bien establecida con bases científicas de tratamiento. No obstante, cuando estamos a cargo de poblaciones heterogéneas, en este caso de jugadores de rugby agrupados en clubes, seleccionados provinciales, gran cantidad de consideraciones se deben tener en cuenta, por ejemplo, la edad, el amateurismo o el momento de los torneos, entre otras. Esto hace que la toma de decisiones sea importante y particular en muchos aspectos (conducta en primeros episodios, tiempo y tipo de cirugías, y sobre todo tiempo de retorno al deporte). Trataremos de mostrar en este reporte nuestra conducta como consultores en más de 25 años de cuidado del jugador de rugby.
Abstract:
Shoulder instability in contact sports athletes is a well established entity, with a scientific background. However, when we are in charge of rugby players grouped in clubs, state teams, several considerations apply due to age, amateur or professional involvement. This does decision making extremely important in all aspects (conduct in first episodes, timing and type of surgery, and of course tailoring on return to sports). We try in this report to show our conduct as consultants in more than 25 years of caring on rugby players.
Introducción
Cuando pensamos, desde el punto de vista científico, en inestabilidad del hombro existe descrita una extensa bibliografía sobre anatomopatología, técnicas quirúrgicas y retorno al deporte.
Ahora, cuando nuestra práctica gira alrededor de un deporte, todo este conocimiento previo debe ser adaptado a las características específicas de este en sí, teniendo en cuenta para esto el tipo de actividad, la variación que impone la edad, el nivel de competencia, si es amateur y, por supuesto, el nivel de contacto que requiere el deporte practicado. Todo lo descrito genera particularidades en la patología y el tratamiento que debemos comprender a la perfección para tomar la mejor decisión en el manejo de nuestros deportistas.
La fisiopatología de la inestabilidad de hombro en un jugador de rugby de 15 años de edad con hombros por naturaleza laxos es distinta a la del jugador de 24 años o más. Esto genera asociaciones de lesiones anatómicas distintas, que van a influenciar de forma diferente en la conducta o tratamientos que escojamos en estos jugadores(1). No es lo mismo el manejo de un primer episodio de inestabilidad en un jugador menor de 15 años que un jugador de divisiones mayores, ni siquiera se manifiestan clínicamente de la misma manera, ya que en los primeros vamos a tener una mayor preponderancia de subluxaciones y en los segundos las luxaciones son más frecuentes. También la presencia de defectos óseos glenoideos o humerales afecta de forma distinta al cuadro clínico, según la edad y la laxitud que tenga el paciente(2,3).
Si pensamos en el retorno a la competencia de los deportistas luego de una cirugía, el jugador de 24 años que en Argentina juega en la categoría mayores va a retornar a un tipo de juego y contacto al cual ya estaba acostumbrado y adaptado. Ahora, el jugador de 16 años que se opera, al retornar a la competencia, probablemente lo haga en categorías más altas y en algunos casos junto con los mayores. Nosotros creemos que en la mayoría de los casos este grupo de jóvenes no están preparados para ese nivel de contacto ya que, por haber estado lesionados, no tuvieron el desarrollo de las destrezas y de la fuerza, necesitando en la mayoría de los casos una adaptación más progresiva a ese nivel de competencia y contacto, ya que de lo contrario quedarían expuestos a un alto índice de recidiva(4,5).
Lo que mostraremos en este reporte es nuestra experiencia en el manejo de la inestabilidad de hombro en el rugby de jugadores de clubes, seleccionados provinciales y de alto rendimiento que juegan en la Unión Argentina de Rugby.
Epidemiología y fisiopatología
La incidencia de la inestabilidad glenohumeral en el rugby profesional representa el 5% de las lesiones totales en partidos y es la tercera en importancia en jugadores de 15 a 18 años(6). Epidemiológicamente, se producen 1,3 eventos por 1.000 horas de juego de un jugador en partidos y 0,03 en entrenamientos(6,7). Actualmente existe consenso sobre que esta patología deteriora sustancialmente la capacidad deportiva en el contacto y fundamentalmente en el tackle, que es cuando un defensor impacta con sus hombros y brazos sobre un atacante que porta la pelota. Esto conlleva a que la gran mayoría de los jugadores con inestabilidad de hombro disminuyan notoriamente su rendimiento(8). Por tal motivo y sumado al alto índice de recidiva del tratamiento conservador, en la mayoría de los casos el tratamiento a seguir es el quirúrgico(9,10).
En los últimos años hemos observado que existe un vuelco hacia edades más precoces en la presentación de jugadores de rugby con inestabilidad glenohumeral(1,8). Según nuestra base de datos, en el año 1997 la edad promedio de los jugadores que consultaban por inestabilidad de hombro en nuestra zona era 23,1 años (15-36), mientras que hoy es 19,2 años (14-34). No podemos saber si este dato es estadísticamente significativo, ya que seguramente la detección es distinta y la conciencia de la intervención precoz es otra, pero es un punto a destacar para tener en cuenta.
Este vuelco hacia edades más tempranas, en nuestra opinión, tiene implicancia directa en la técnica quirúrgica que debemos utilizar en estos pacientes, ya que este grupo de jóvenes, en su gran mayoría, son laxos y no tienen grandes lesiones anatómicas capsulolabrales u óseas, como usualmente se observan en jugadores de mayor edad; lo que sí observamos en los pacientes jóvenes son grandes recesos capsulares, lo cual junto a la naturaleza del contacto creemos son las principales causas de la inestabilidad(11,12) (Vídeo anexo). Emery encontró en el 75% de los adolescentes normales signos de laxitud(13). De Palma, en su clásico texto de cirugía de hombro, nos habla de 6 tipos de variantes anatómicas en las inserciones de los ligamentos glenohumerales y de la creación de distintos hiatos en la cara anterior capsular, lo cual podría estar relacionado con la inestabilidad(14). Uthloff, en su estudio embrionario, describe 3 tipos distintos de inserción capsular en el cuello, que va desde la típica inserción labral hasta en la parte baja del cuello, teniendo estos últimos más riesgos de inestabilidad glenohumeral(15). También se han descrito distintos tipos de colágeno en los ligamentos glenohumerales, con propiedades viscoelásticas distintas que estarían en relación o no con la inestabilidad(16). Muchas veces asociadamente encontramos los signos benignos de hiperlaxitud articular descritos en el score de Beighton, a pesar de que los mismos están más relacionados con la laxitud generalizada de múltiples articulaciones que con los específicos del hombro(17).
Todo lo descrito hay que tenerlo en cuenta especialmente a menor edad del paciente, ya que la inestabilidad podría desarrollarse sobre un terreno predispuesto y, si no tratamos la causa del problema, estaríamos condenando al fracaso quirúrgico.
En nuestra experiencia, la presencia o no de laxitud en el hombro genera un gran cambio en la resolución quirúrgica. La laxitud potencia los efectos de los defectos óseos, ocasionando fallas quirúrgicas incluso con defectos de menos del 15-20%(18).
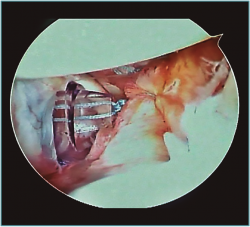
Creemos que el tratamiento quirúrgico de este grupo de jóvenes deportistas de contacto debe focalizarse en corregir la principal causa de su inestabilidad, que desde nuestro punto de vista es la laxitud articular del hombro(15,16) (Figura 1).
Hemos visto en los últimos años, especialmente en jugadores que han estado en el rugby europeo, el tratamiento de su patología con técnicas abiertas o artroscópicas de transposición ósea, incluso en casos sin existencia de defectos óseos o de defectos mínimos. Creemos que estas técnicas, especialmente la técnica de Latarjet, no deben utilizarse para este grupo de jugadores jóvenes con presencia de laxitud articular y sin defectos óseos o de escasa significación. Si tomáramos el score Instability Severity Index Score (ISIS), en este grupo prácticamente todos los pacientes a los que se encuentre un defecto óseo mínimo en las radiografías deberían ser intervenidos quirúrgicamente con la técnica de Latarjet(19). Por ejemplo, un jugador menor a 20 años, deportista competitivo de contacto, con laxitud anteroinferior y un defecto óseo radiográfico mínimo, que cuando lo evaluamos intraoperatoriamente representa el 5% de la superficie glenoidea, debería operarse con técnica de Latarjet(19).
Creemos que el principal problema en estos pacientes jóvenes no son estos defectos óseos de escaso tamaño, sino la gran laxitud articular presente. Pensamos que la misma debe ser resuelta con técnicas agresivas de corrección capsular, ya sea abiertas o artroscópicas(11,12).
Observamos que a mayor edad de los deportistas los defectos óseos y las lesiones capsulolabrales con deficiencia severa de tejidos comienzan a predominar, por lo que la cirugía de Latarjet tomaría un papel más protagónico dentro de las técnicas quirúrgicas(18,19,20,21).
Clínica y examen físico
Como todos sabemos, la sintomatología de la inestabilidad glenohumeral no implica solamente las dislocaciones. Observamos con mucha más frecuencia, especialmente en los menores de 20 años, jugadores en los que su inestabilidad se manifiesta con episodios de subluxaciones. Otra forma muy frecuente por la cual diagnosticamos la inestabilidad es el dolor; generalmente son pacientes que consultan por dolor en el contacto o al realizar gestos deportivos por encima de su cabeza o en abducción y rotación externa. En algunas ocasiones la inestabilidad también se puede manifestar simplemente por la falta de fuerza del miembro en el contacto, especialmente en el tackle(22).
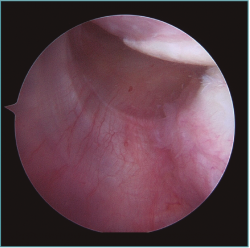
Al realizar la anamnesis, prestamos especial atención a estos síntomas ya que estos episodios repetidos de subluxaciones o microinestabilidad pueden conllevar a lesiones muy complejas e irreparables de la cápsula o, sobre todo, en el cartílago glenoideo (Figura 2).
Las inestabilidades de hombro que se manifiestan con dolor o subluxaciones son tan incapacitantes como las luxaciones propiamente dichas y en la gran mayoría de los casos requieren resolución quirúrgica(10,11). Hemos visto en varias ocasiones jugadores con cuadros de subluxaciones o microinestabilidad en situaciones de contacto que modifican su técnica de tackle para disminuir la incidencia de estos episodios y de esta forma continuar jugando. Lamentablemente, además de una indefectible disminución de su rendimiento deportivo, estos jugadores a la hora de operarse presentan lesiones capsulares de difícil solución y lesiones condrales precoces.
En nuestras series, de 87 jugadores de rugby operados en 2016 y 2017 con una edad promedio de 19,2 años (14-34), en 36 jugadores (41,4%) la inestabilidad solo se manifestaba por subluxaciones y en 16 (18,4%) solo por dolor en el contacto o gestos deportivos por encima del nivel de la cabeza.
En el examen físico prestamos especial atención a la búsqueda de laxitud articular en el hombro a través de diferentes maniobras o signos como el signo del cajón o sulcus y el test de Gagey. También la determinamos midiendo la movilidad específica en el hombro a través de la rotación externa con el brazo en 90° de abducción, buscando rotaciones externas mayores de 100° como signo de laxitud en el hombro. Estas maniobras las buscamos en el hombro afectado y en el contralateral; también buscamos signos de hiperlaxitud generalizada en el resto del cuerpo a través de los criterios de Beighton. Sabemos, no obstante, que todas estas maniobras son poco objetivas, ya que son muy dependientes del operador(17,23,24).
Con respecto a los exámenes complementarios, privilegiamos en especial la artrorresonancia; creemos que el contraste nos brinda la posibilidad de delinear el volumen y los recesos capsulares y la presencia de lesiones labrales mínimas. Nuestro protocolo de artrorresonancia, al utilizar siempre la misma cantidad de gadolinio, nos da un parámetro de la laxitud de los recesos capsulares. De esta forma, intentamos estandarizar y objetivar el volumen capsular del paciente, lo que es difícil en la resonancia normal sin contraste.
En la gran mayoría de los casos utilizamos la tomografía axial computarizada (TAC) para descartar y evaluar los déficits óseos; en estos casos, a fin de tener un patrón de comparación aproximado utilizamos las mediciones propuestas por Di Giacomo, Itoi y Burkhart(25).
Tratamiento de la inestabilidad de hombro
Conducta ante el primer episodio
A pesar de que la gran mayoría de los jugadores de rugby con inestabilidad de hombro son de resolución quirúrgica, a nuestro juicio el tratamiento debe ser altamente individualizado. Al ser un deporte de colisión, los jugadores con esta lesión se ven afectados con una marcada disminución en su rendimiento deportivo(8). Sabemos que los mejores resultados quirúrgicos se asocian a los paciente con bajo número de episodios(26). No obstante, concordamos con Buzz et al. en que se puede permitir al jugador de manera controlada, cuando por razones deportivas sea necesario y de común acuerdo con él, intentar realizar un protocolo de rehabilitación y terminar la temporada realizando el tratamiento quirúrgico al fin de la misma(27). En estos casos, la rehabilitación debe ser lo más corta posible, intentando recuperar la movilidad y la propiocepción glenohumeral, y sobre todo erradicar el dolor, aunque la fuerza de los músculos supraespinoso e infraespinoso no sea perfecta(27). No realizamos prolongados protocolos de rehabilitación, ya que no estamos buscando la cura definitiva de la patología, sino que el deportista tenga los criterios mínimos para poder rápidamente retornar a la competencia.
Generalmente, la mayoría de nuestros pacientes que tiene un primer episodio en medio de la temporada y decidimos operarlos al final de la misma retornan a la competencia en un tiempo promedio de 2 a 3 semanas. En caso de que el rendimiento se vea afectado notoriamente o cese la urgencia deportiva, indicamos inmediatamente el tratamiento quirúrgico para que el jugador pueda retornar al juego en la próxima temporada. No creemos que los exámenes complementarios suplanten a la sensación de aprehensión del paciente como parámetros para impedir o no la vuelta transitoria al deporte.
Tratamiento quirúrgico de la inestabilidad de hombro
El tratamiento artroscópico de la inestabilidad de hombro en deportistas de colisión es controversial. Creemos que la cirugía de Bankart, ya sea abierta o artroscópica, con la mera reposición labral no es suficiente para el tratamiento de la inestabilidad de hombro en jugadores de rugby menores de 20 años. La gran mayoría de estos pacientes tienen laxitud articular en sus hombros y, desde nuestro punto de vista, es fundamental corregirla, mediante grandes plicaturas capsulolabrales.
Creemos que, en este grupo de jugadores jóvenes, al realizar la reparación capsulolabral de forma aislada, uno no está tratando la causa de la patología, que es en general la laxitud, y es por eso que se describe un alto índice de recidivas(18,28).
Es por eso que los clásicos capsular shifts abiertos descritos por Neer y Foster pueden ser sugeridos claramente en este grupo etario(29). De la misma manera, se puede intentar reproducir estas agresivas plicaturas capsulares mediante una técnica artroscópica(11).
Con respecto a las cirugías de transposición coracoidea, tanto abiertas como artroscópicas, se deben utilizar en caso de fallas o con grandes defectos óseos(30,31).
Hemos observado en varias oportunidades jugadores de rugby jóvenes tratados quirúrgicamente de un primer episodio con técnica de Latarjet. En nuestra opinión, a pesar de que esta técnica quirúrgica tenga un bajo porcentaje de recidivas, creemos que no es la técnica adecuada para estos casos, ya que se estaría solucionando un problema de tejidos blandos con una transposición ósea no anatómica y, en caso de fallar, el deportista se queda con pocas opciones para su futuro; esto es particularmente complejo en pacientes jóvenes con una larga carrera por delante(30,31).
Nuestro tratamiento preferido
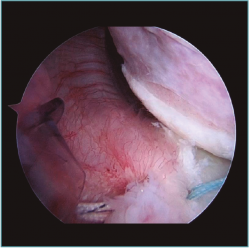
A excepción de los pacientes con significativos déficit óseos o recidivas con una mala calidad de tejido capsular, realizamos una técnica de reparación artroscópica. Operamos siempre con el paciente en decúbito lateral, con anestesia regional y general. Utilizamos siempre 4 portales instrumentales y un portal superior visual de exploración. Comenzamos nuestras cirugías con un portal de visión posterosuperior y un portal anterior de trabajo. Dependiendo de los hallazgos, realizamos las plicaturas capsulares que sean necesarias. En repetidas oportunidades encontramos hiatos intracapsulares, como por ejemplo entre el ligamento glenohumeral medio y superior, o laxitudes capsulares centrales, tratando los mismos con suturas de superior a inferior para generar una plicatura similar al capsular shift, incluso aumentando el espesor capsular (Figura 3). Luego de reparar estos defectos capsulares, seguimos nuestras plicaturas desde posterior, a través de un portal posteroinferior accesorio, colocando un anclaje con doble sutura, realizando la reparación y/o plicatura del haz posterior del ligamento glenohumeral inferior y achicando el receso inferior agresivamente siempre con anclajes de doble sutura (Figuras 4 y 5). Luego pasamos a un portal superior de visualización, dedicamos el tiempo necesario a liberar todo el labrum anteroinferior, despegando la cápsula anterior y el labrum del subescapular para movilizar e incluso acortar la cápsula, en ocasiones resecando parte de la misma para mejorar la plicatura; siempre utilizamos una sutura de tracción anterosuperior por fuera de la cánula para traccionar el tejido. Para poder llegar lo más cercano a hora 6, el primer anclaje anterior lo colocamos por un nuevo portal percutáneo transubescapular, utilizando arpones doble sutura, usando el primer par de suturas para llevar la cápsula y el labrum hacia la glena realizando sobre esta una sutura doble de tipo colchonero para mejorar la aposición capsular (Figura 6). Luego colocamos en la mayoría de los casos 2 anclajes más para terminar la reparación, en general 4 arpones. De haber un intervalo de rotadores amplio, no vacilamos en cerrarlo con suturas (Vídeo anexo).
Postoperatorio y retorno al deporte
Los pacientes se inmovilizan de 4 a 6 semanas según el grado de lesión y laxitud. Desde el primer control postoperatorio (PO) a las 96 h, los pacientes comienzan con ejercicios de fortalecimiento y propiocepción escapulotorácica y movilidad pasiva de codo y mano.
Buscamos recuperar la movilidad articular a las 10 semanas del PO. Cuando en el PO el paciente recupera los 80° de rotación externa, no exigimos más, ya que con el tiempo en la mayoría de los pacientes laxos la cápsula anterior se elonga progresivamente y los riesgos de recidiva aumentarían.
Luego comenzamos con la etapa de recuperación de fuerza y propiocepción, para finalmente realizar ejercicios progresivos de contacto y de gestos deportivos.
Para el retorno al deporte, realizamos una evaluación sistemática donde evaluamos la movilidad, la fuerza y la propiocepción. Autorizamos a comenzar el contacto deportivo globalmente con una rotación externa en abducción en el hombro dominante igual o 10° inferior al opuesto o 10° menos en el no dominante. La fuerza de los rotadores externos, en especial del músculo infraespinoso, igual al no dominante (en el hombro diestro) o 10% menor en el no dominante. Prestamos especial atención a que el paciente recupere las destrezas específicas del deporte. Comenzamos con una etapa de entrenamiento de gestos deportivos sin contacto, luego contacto controlado con escudos o contacto de baja intensidad. Para poder retornar a la competencia, el jugador debe entrenar 2 semanas completas a la par del equipo con contacto y no manifestar ningún síntoma o déficit funcional. Luego de esto, puede comenzar a jugar progresivamente, nunca el partido completo. Retrasamos el retorno especialmente en los jugadores jóvenes con coordinación y destrezas no completas principalmente en el contacto. En reiteradas oportunidades muchos de estos jugadores se lesionaron jugando en divisiones juveniles y retornan a la competencia luego de la cirugía y la rehabilitación correspondiente en divisiones mayores, perdiéndose una valiosa etapa de entrenamiento de destrezas, ganancia de masa muscular y fuerza que sus pares no lesionados no se han perdido, exponiendo al jugador recién operado a un nivel de contacto al que no estaba adaptado. Es por eso que estamos muy atentos y en continua comunicación con los kinesiólogos tratantes a la adaptación al contacto y no dudamos en retrasar el retorno deportivo a la competencia el tiempo que sea necesario. Esta situación generalmente no sucede en los jugadores operados que juegan en mayores. Pero debe ser particularmente observado en pacientes de 16 a 18 años que al retornar a la competencia lo harán a un nivel de contacto mayor al que aún no se han adaptado.
Queremos recalcar que consideramos que el alta deportiva no debe darse por una cuestión cronológica solamente, sino basándose en criterios de recuperación de fuerza, movilidad y de control neuromuscular, pero principalmente que el jugador realice un progresivo retorno al contacto, con destrezas recuperadas.
Resultados
Reportaremos nuestros resultados a medio y largo plazo de nuestra serie de pacientes operados de inestabilidad de glenohumeral. Desde febrero de 2009 a diciembre de 2013 se han operado 218 pacientes; de este grupo se excluyeron 34 (15,59%) pacientes operados con técnica de Latarjet. De los 184 pacientes operados con la técnica artroscópica anteriormente descrita, 154 (83,69%) fueron jugadores de rugby, de los cuales se ha podido hacer un correcto seguimiento personal o por vía telefónica y por cuestionarios enviados por correo electrónico a 137 (88,96%). El tiempo promedio de seguimiento a la fecha de evaluación fue de 5,4 años (8-4). La edad promedio de los pacientes fue de 21,2 años (15-35). De este grupo de pacientes han retornado a la práctica del rugby 122 (89,05%) en un promedio de 6,3 meses (4,5-18). De los 137 pacientes hemos identificado 17 (12,40%) con nuevos episodios de inestabilidad, de los cuales 11 se han operado nuevamente en nuestro servicio. De los 17 pacientes con recidivas en esta serie, 12 (70,58%) han tenido una nueva luxación y en 5 (29,41%) pacientes la falla del tratamiento quirúrgico se manifestaba por subluxaciones o simplemente aprehensión. En todos los casos la causa de la falla del tratamiento quirúrgico fue un nuevo traumatismo de mediana o alta energía durante la práctica del rugby.
Debemos agregar que, en las provincias argentinas, el rugby es fundamentalmente de clubes y la responsabilidad del médico que convive en la zona con jugadores y familias de jugadores de rugby cotidianamente es muy importante. Por tal motivo, siempre se debe dedicar el tiempo necesario para tener una comunicación detallada con el jugador, la familia y los entrenadores, para explicar los pros y contras de cada conducta a tomar e individualizarla en cada caso. Asimismo, conviene ser claro con la posibilidad de éxito y fracaso de cada paciente en cirugía.
Este es un reporte que muestra la adaptación de principios reconocidos de tratamiento de la inestabilidad de hombro a los deportistas a nuestro cuidado durante más de 25 años en nuestra provincia. Esperemos que sea una mezcla justa de ciencia y experiencia.
Vídeo anexo
Visión desde portal posterior del hombro derecho de un paciente de 17 años con inestabilidad glenohumeral recidivante. Véase la gran laxitud articular y la falta de lesiones capsulolabrales. Se observa la agresiva plicatura en 360° en la segunda mitad del vídeo.
Dirección web:
https://doi.org/10.24129/j.reaca.25e62.fs1803018
Figuras
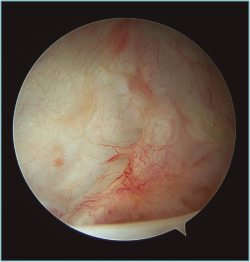
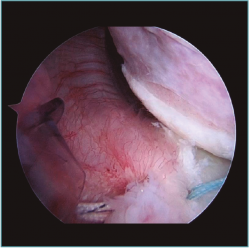
Figura 1. Visión desde portal lateral del hombro derecho. Paciente de 18 años con cuadro de inestabilidad de hombro recidivante. Se visualiza una gran laxitud articular con una lesión labral mínima.
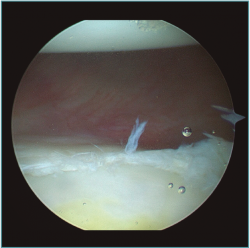
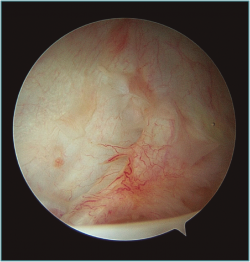
Figura 2. Visión desde portal posterior del hombro derecho. Se observa una lesión intrasustancia de la cápsula anterior.
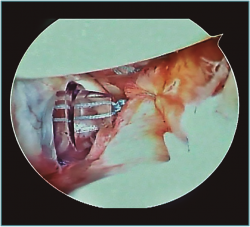
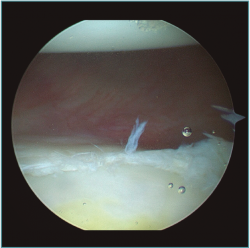
Figura 3. Visión desde portal posterior del hombro derecho. Paciente con inestabilidad glenohumeral y gran laxitud anterior. Se visualizan 3 plicaturas lado a lado generando un acortamiento y engrosamiento de la cápsula.
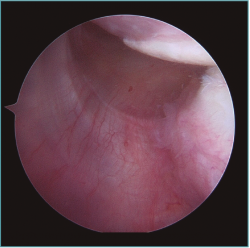
Figura 4. Visión desde portal posterior del hombro izquierdo. Paciente con inestabilidad de hombro hiperlaxo. Se identifica un gran receso capsular posteroinferior.
Figura 5. Mismo paciente que la Figura 4. Se visualiza la gran plicatura capsulolabral posteroinferior con un ancla de doble sutura.
Información del artículo
Cita bibliográfica
Autores
Daniel Adolfo Slullitel
Instituto Jaime Slullitel de Ortopedia y Traumatología. Sanatorio de la Mujer. Rosario. Argentina Servicio médico de la Unión de Rugby de Rosario. Argentina
Franco Della Vedova
Instituto Jaime Slullitel de Ortopedia y Traumatología. Sanatorio de la Mujer. Rosario. Argentina Servicio médico de la Unión de Rugby de Rosario. Argentina
Hernán Lisandro Galán
Instituto Jaime Slullitel de Ortopedia y Traumatología. Sanatorio de la Mujer. Rosario. Argentina Servicio médico de la Unión de Rugby de Rosario. Argentina
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Lin KM, James EW, Spitzer E, Fabricant PD. Pediatric and adolescent anterior shoulder instability: clinical management of first-time dislocators. Curr Opin Pediatr. 2018 Feb;30(1):49-56.
-
2Cho NS, Hwang JC, Rhee YG. (2006). Arthroscopic Stabilization in Anterior Shoulder Instability: Collision Athletes Versus Noncollision Athletes. Arthroscopy. 2006;22(9):947-53.
-
3Saper MG, Milchteim C, Zondervan RL, Andrews JR, Ostrander RV III. Outcomes After Arthroscopic Bankart Repair in Adolescent Athletes Participating in Collision and Contact Sports. Orthop J Sports Med. 2017 Mar 28;5(3):2325967117697950.
-
4Stein T, Linke RD, Buckup J, Efe T, Eisenhart-Rothe von R, Hoffmann R, et al. Shoulder Sport-Specific Impairments After Arthroscopic Bankart Repair. Am J Sports Med. 2011;39(11);2404-14.
-
5McCarty EC, Ritchie P, Gill HS, McFarland EG. Shoulder instability: return to play. Clin Sports Med. 2004 Jul;23(3):335-51, vii-viii.
-
6Brooks JH, Fuller CW, Kemp SP, Reddin DB. Epidemiology of injuries in English professional rugby union: part 1 match injuries. Br J Sports Med. 2005 Oct;39(10):757-66.
-
7Brooks JH, Fuller CW, Kemp SP, Reddin DB. Epidemiology of injuries in English professional rugby union: part 2 training Injuries. Br J Sports Med. 2005 Oct;39(10):767-75.
-
8Robinson CM, Howes J, Murdoch H, Will E, Graham C. Functional outcome and risk of recurrent instability after primary traumatic anterior shoulder dislocation in young patients. J Bone Joint Surg Am. 2006 Nov;88(11):2326-36.
-
9Te Slaa RL, Brand R, Marti RK. A prospective arthroscopic study of acute first-time anterior shoulder dislocation in the young: a five-year follow-up study. J Shoulder Elbow Surg. 2003 Nov-Dec;12(6):529-34.
-
10Larrain MV, Montenegro HJ, Mauas DM, Collazo CC, Pavon F. Arthroscopic management of traumatic anterior shoulder instability in collision athletes: analysis of 204 cases with a 4- to 9-year fol- low-up and results with the suture anchor technique. Arthroscopy. 2006;22(12):1283-9.
-
11Pagnani MJ, Dome DC. Surgical treatment of traumatic anterior shoulder instability in American football players. J Bone Joint Surg Am. 2002 May;84-A(5):711-5.
-
12Pagnani MJ. Open capsular repair without bone block for recurrent anterior shoulder instability in patients with and without bony defects of the glenoid and/or humeral head. Am J Sports Med. 2008 Sep;36(9):1805-12.
-
13Emery RJH, Mullaji AB. Glenohumeral joint instability in normal adolescents. Incidence and significance. J Bone Joint Surg Br. 1991;73:406-8.
-
14De Palma. Anatomía regional, variaciones y anatomía quirúrgica. Cirugía del hombro. 3.ª ed. Buenos Aires: Panamericana; 1985.
-
15Uhthoff HK, Piscopo M. Anterior capsular redundancy of the shoulder: congenital or traumatic? An embryological study. J Bone Joint Surg Br. 1985 May;67(3):363-6.
-
16Rodeo SA, Suzuki K, Yamauchi M, Bhargava M, Warren RF. Analysis of collagen and elastic fibers in shoulder capsule in patients with shoulder instability. Am J Sports Med. 1998 Sep-Oct;26(5):634-43.
-
17Buldena A, Duro JC, Porta M, Faus S, Vallescar R, Martin-Santos R. Clinical assessment of hypermobility of joints: assembling criteria. J Rheumatol 1992;19:115-22.
-
18Owens BD, DeBerardino TM, Nelson BJ, Thurman J, Cameron KL, Taylor DC, Uhorchak JM, Arciero RA. Long-term follow-up of acute arthroscopic Bankart repair for initial anterior shoulder dislocations in young athletes. Am J Sports Med. 2009 Apr;37(4):669-73.
-
19Balg F, Boileau P. The instability severity index score: a simple pre-operative score to select patients for arthroscopic or open shoulder stabilization. J Bone Joint Surg Br. 2007;89-B:1470-7.
-
20Longo UG, Loppini M, Rizzello G, Romeo G, Huijsmans PE, Denaro V. Glenoid and humeral head bone loss in traumatic anterior glenohumeral instability: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2014 Feb;22(2):392-414.
-
21Shaha JS, Cook JB, Song DJ, Rowles DJ, Bottoni CR, Shaha SH, Tokish JM. Redefining “Critical” Bone Loss in Shoulder Instability. Am J Sports Med. 2015;43(7):1719-25.
-
22Funk L. Treatment of glenohumeral instability in rugby players. Knee Surg Sports Traumatol Arthrosc. 2016 Feb;24(2):430-9.
-
23Gagey OJ, Gagey N. The hyperabduction test. J Bone Joint Surg Br. 2001;83:69-74.
-
24Borsa PA, Sauers EL, Herling DE. Patterns of glenohumeral joint laxity and stiffness in healthy men and women. Med Sci Sports Exerc. 2000;32(10):1685-90.
-
25Di Giacomo G, Itoi E, Burkhart S. Evolving Concept of Bipolar Bone Loss and the Hill-Sachs Lesion: From “Engaging/Non-Engaging” Lesion to “On-Track/Off-Track” Lesion. Arthroscopy. 2014 Jan;30(1):90-8.
-
26Barber FA, Ryu RK, Tauro JC. Should first time anterior shoulder dislocations be surgically stabilized? Arthroscopy. 2003 Mar;19(3):305-9.
-
27Buss DD, Lynch GP, Meyer CP, Huber SM, Freehill MQ. Nonoperative management for in-season athletes with anterior shoulder instability. Am J Sports Med. 2004 Sep;32(6):1430-3.
-
28Castagna A, Delle Rose G, Borroni M, Cillis BD, Conti M, Garofalo R, et al. Arthroscopic Stabilization of the Shoulder in Adolescent Athletes Participating in Overhead or Contact Sports. Arthroscopy. 2012 Mar;28(3):309-15.
-
29Neer CS 2nd, Foster CR. Inferior capsular shift for involuntary inferior and multidirectional instability of the shoulder. A preliminary report. J Bone Joint Surg Am. 1980 Sep;62(6):897-908.
-
30Patel RM, Amin NH, Lynch TS, Miniaci A. Management of Bone Loss in Glenohumeral Instability. Orthop Clin North Am. 2014 Oct;45(4):523-39.
-
31Gwathmey FW Jr, Warner JJ. Management of the Athlete with a Failed Shoulder Instability Procedure. Clin Sports Med. 2013 Oct;32(4):833-63.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- 25 aniversario de la revista de la AEA
- Manejo quirúrgico de las lesiones degenerativas del menisco: consenso menisco 2016 de la ESSKA
- Lesiones de las raíces meniscales. Estado actual
- Trasplante osteocondral autólogo en rodilla: ¿dónde están las limitaciones?
- Cumplimos 25 años y queda mucho por hacer...
- Ligamentoplastia de hombro, 25 años de una joven técnica
- Inestabilidad de hombro en rugby: nuestra experiencia de más de 25 años
- Conclusiones de la jornada de actualización sobre el abordaje en las lesiones del complejo posterolateral de la rodilla
- Rotura parcial del tendón supraespinoso
- Comentario editorial sobre el manejo de la lesión de menisco degenerativa. Consenso europeo
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.