Lesiones del ligamento cruzado anterior en pacientes esqueléticamente inmaduros
Anterior cruciate ligament injuries in skeletally immature patients
Resumen:
Las lesiones del ligamento cruzado anterior (LCA) en pacientes esqueléticamente inmaduros han aumentado en los últimos años. Esto puede ser debido a determinados factores como la especialización deportiva temprana, una mayor conciencia de esta lesión y una mejora en la capacidad diagnóstica. El manejo de estas lesiones sigue siendo controvertido. Excepcionalmente, los pacientes asintomáticos y con una rodilla clínicamente estable pueden ser tratados de manera conservadora, porque hoy en día existe evidencia científica que relaciona mejores resultados clínicos y funcionales con la estabilización quirúrgica en pacientes con rodillas inestables o lesiones concomitantes. Parece conveniente en todos los casos realizar una evaluación de la madurez esquelética e individualizar el tratamiento. El tratamiento quirúrgico en estos pacientes inmaduros presenta desafíos concretos, con respecto a la elección de la técnica de la reconstrucción, la elección y la preparación del injerto, la rehabilitación postoperatoria y el regreso al deporte. Este artículo revisa los factores más relevantes sobre esta patología, para ayudar a enfocar el manejo de las lesiones del LCA en pacientes inmaduros.
Abstract:
Anterior cruciate ligament (ACL) tears in skeletally immature patients have increased in recent years, this may be due to several factors such as early sports specialization, increased awareness of this injury and improve diagnostic capacity. The management of these injuries remains controversial. Asymptomatic patients with clinically stable knees that can be treated conservatively, but there is scientific evidence that support better clinical and functional outcomes with surgical treatments. It is convenient to evaluate the skeletal maturity to optimize and individualize the treatment. Surgical treatment in these patients presents concrete challenges regarding the choice of reconstruction technique, graft preparation, rehabilitation and return to sport. This article reviews the most relevant factors about this pathology, to help focus adequately on the management of ACL lesions in immature patients.
Introducción
La lesión del ligamento cruzado anterior (LCA) en el paciente esqueléticamente inmaduro es un área controvertida en la traumatología deportiva(1). Históricamente, las roturas del LCA se han considerado lesiones raras en los pacientes más jóvenes, pero la creciente participación en la actividad deportiva de contacto, sobre todo a nivel de competición, una mayor concienciación ante el deportista lesionado y la disposición de medios de diagnóstico más efectivos y menos agresivos han supuesto un incremento diagnóstico de las lesiones del LCA en niños y adolescentes(2,3). Sin embargo, el “mejor tratamiento” para estos pacientes sigue siendo controvertido y nos debatimos entre mantener una postura conservadora o ser más intervencionistas.
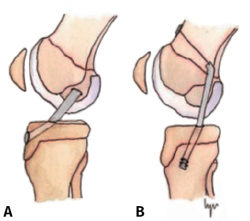
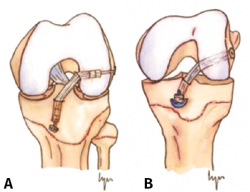
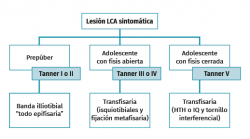
El tratamiento conservador, mediante reposo deportivo y rehabilitación, con una incorporación gradual a la práctica deportiva, pretende recuperar la actividad previa evitando las posibles lesiones fisarias iatrogénicas asociadas a las técnicas de reconstrucción del LCA convencionales, que pudieran producir dismetrías y alteración de los ejes(4,5,6,7,8). Sin embargo, este enfoque subestima las posibles lesiones meniscales y condrales futuras relacionadas con la inestabilidad secundaria. Por otro lado, el tratamiento quirúrgico intenta prevenir estas lesiones meniscales y condrales, secundarias a la inestabilidad que se produce tras la lesión del LCA, asumiendo el riesgo potencial de lesiones fisarias. Atendiendo a estas premisas, en los últimos años se han descrito técnicas específicas para pacientes esqueléticamente inmaduros que minimizan la agresión de la placa fisaria(9,10,11,12,13,14,15,16) (Figura 1).
La rodilla infantil
El LCA ya se visualiza en la octava semana de gestación, junto al resto de las estructuras intraarticulares. Alrededor de la vigésimo cuarta semana se pueden observar en la escotadura intercondílea fibras de colágeno que transcurren desde el periostio del cóndilo femoral hasta la tibia proximal. El anclaje definitivo y organizado del LCA al hueso subcondral se observa alrededor de la semana 36(17,18).
La rodilla infantil presenta características anatómicas específicas que conviene conocer. Hay que considerar la presencia de cartílagos de crecimiento (fisis) y un alto porcentaje de tejido cartilaginoso en las epífisis. El crecimiento no es solo longitudinal, generado por la fisis, sino que también hay un crecimiento en grosor, latitudinal, tanto fisario como epifisario, este último generado por el cartílago articular. Las fisis cercanas a la rodilla son las más fértiles del esqueleto humano y son responsables del 65-70% del total del crecimiento longitudinal de la extremidad inferior(19). Cualquier alteración de la función fisaria puede producir trastornos del crecimiento, como las dismetrías y deformidades angulares.
La distancia de la placa fisaria a la inserción femoral del LCA se mantiene constante durante el crecimiento, siendo de aproximadamente 3 mm(20). Sin embargo, la distancia de la inserción tibial a la fisis tibial proximal varía ligeramente durante el crecimiento(21). Se han observado variaciones de la posición y la angulación de la inserción tibial del LCA según la edad y el sexo(22).
La escotadura intercondílea crece y se ensancha considerablemente hasta los 11 años y, posteriormente, lo hace sutilmente hasta la madurez esquelética(23). La presencia de la cresta lateral intercondilar o “cresta del residente” es menos frecuente y menos definida, observándose en el 44-63% de los pacientes menores de 12 años(24,25).
El tamaño de los 2 fascículos, anteromedial y posterolateral, del LCA varía según la altura y el peso de los pacientes durante el crecimiento(26). Existe poca información sobre la biomecánica del LCA en pacientes inmaduros, pero, en estudios en animales, se han observado cambios relacionados con diferencias en la laxitud, en relación con la edad y el sexo(27,28,29).
Epidemiología
La prevalencia real de las roturas del LCA es desconocida. Sin embargo, hay que considerar que las avulsiones de espina tibial son más frecuentes en los menores de 12 años, mientras que los adolescentes son más propensos a roturas del LCA(30). Estas lesiones se han encontrado en entre un 10 y un 65% de las hermartrosis por traumatismo agudo(31,32). En los últimos años, se ha observado un aumento de la incidencia de estas lesiones en niños y adolescentes(33,34,35). Shea et al.(3) sugieren que este aumento del número de lesiones del LCA diagnosticadas puede estar asociado a una mayor participación de los niños en deportes de competición, una especialización deportiva en edades tempranas y una mayor concienciación sobre esta patología(36,37). Se ha descrito una mayor incidencia en el sexo femenino, relacionada con diferentes factores como son la hiperlaxitud(29), variaciones anatómicas con mayor ángulo Q, mayor tamaño del intercóndilo femoral y un LCA más pequeño(38), factores hormonales(39,40,41) y neuromusculares(42).
Historia natural
Conocemos la evolución de estas lesiones sin tratamiento, pues durante muchos años se siguieron tratamientos conservadores. Estos pacientes presentan pobres resultados, debido a la inestabilidad residual, que conduce a roturas meniscales y a la degeneración precoz del cartílago(5,43,44,45,46,47,48,49,50).
También se ha descrito que el retraso en la reconstrucción quirúrgica conlleva riesgos añadidos. Millet et al.(51) compararon la presencia de lesiones concurrentes, en una cohorte de pacientes, según si el tiempo de reconstrucción fue menor o mayor de 6 semanas. Encontraron una correlación entre el tiempo hasta la reconstrucción y la presencia de lesiones. También se ha observado un aumento de lesiones meniscales complejas según el tiempo transcurrido hasta la estabilización de la rodilla(52). Henry et al.(53) compararon los resultados funcionales en 2 grupos de pacientes: aquellos que fueron intervenidos alrededor del primer año (13 meses de término medio) y otros intervenidos a los 2 años y medio (30 meses de término medio). En el grupo con mayor retraso en la intervención se observó un mayor número de lesiones meniscales mediales y peores resultados funcionales en comparación con aquellos operados durante el primer año tras la lesión. Anderson et al.(46) también encontraron una asociación entre el retraso de la intervención quirúrgica y la incidencia de lesiones meniscales y condrales.
Evaluación clínica del paciente pediátrico con una posible rotura del ligamento cruzado anterior
La historia clínica, aunque más complicada que en los adultos, suele ser reveladora, pues los pacientes refieren que, tras un giro con el pie fijo, notan un chasquido en la rodilla, en ocasiones audible incluso por las personas más próximas. El derrame y la inflamación articular son inmediatos y el dolor es variable, pero suele ir en aumento en los días posteriores a la lesión. En general, la sensación de inestabilidad es menos frecuente que en los pacientes esqueléticamente maduros.
En la exploración física se suele observar derrame articular, con dolor difuso y rango de movilidad limitado. Ante un derrame traumático es recomendable realizar una punción articular. Un hemartros debe hacer pensar en una posible rotura del LCA, presente hasta en el 65% de las ocasiones(32). Las maniobras diagnósticas para valorar la estabilidad de la rodilla son las mismas que en los pacientes adultos, si bien durante los primeros días los pacientes presentan una defensa muscular involuntaria que no permite una exploración certera. Las maniobras más utilizadas son el test de Lachman, el pivot shift y los cajones anterior y anterior con rotación externa. En la exploración bajo anestesia podemos encontrar que un pivot shift es positivo hasta en el 98% de las ocasiones, mientras que en pacientes conscientes tan solo es reproducible en el 35% de los casos(16).
En la valoración de los pacientes pediátricos conviene tener en cuenta el grado de madurez sexual mediante la escala de Tanner, la dismetría de las extremidades inferiores y las alteraciones angulares previas a la intervención, recordando que es muy recomendable explorar comparativamente la rodilla contralateral sana.
Diagnóstico por la imagen
Una radiografía debe ser una prueba de rutina para descartar lesiones osteocartilaginosas y fracturas fisarias. Además de las proyecciones habituales, es recomendable obtener telerradiografías para objetivar una discrepancia de longitud de las extremidades y las alteraciones angulares(16,54). La valoración radiográfica de la edad esquelética se realiza contabilizando los núcleos de osificación de los huesos del carpo en una radiografía dorsopalmar de la mano no dominante(55). También se han utilizado otras localizaciones, como la pelvis(56), el codo(57) y el calcáneo(58).
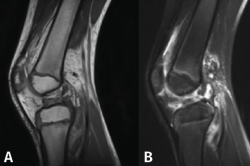
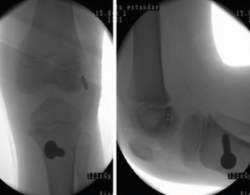
La resonancia magnética es el método de elección para el diagnóstico, con una sensibilidad del 95% y una especificad del 88% para las lesiones del LCA en la edad pediátrica(59). También mostrará, con alto grado de fiabilidad, la presencia de lesiones concomitantes, meniscales y condrales(60) (Figura 2).
Tratamiento
La decisión de estabilizar quirúrgicamente la rodilla de un paciente joven debe ser individualizada, teniendo en cuenta el riesgo de provocar lesiones en otras estructuras, como las placas fisarias.
Las roturas parciales, sin lesión meniscal asociada, y las rodillas estables y asintomáticas, en general, pueden ser tratadas de forma conservadora(61). Tras un corto periodo de inmovilización (2-3 semanas), se estimulará la musculatura, tanto del cuádriceps –sobre todo el vasto interno– como de la musculatura isquiotibial, y tras una rehabilitación específica se procederá a la reincorporación progresiva al deporte. Es recomendable un seguimiento cercano de estos pacientes.
En el caso de las roturas completas del LCA, inicialmente podemos realizar un tratamiento funcional, modificación de la actividad deportiva y aplicar una ortesis para la práctica deportiva recreativa. Las ortesis de rodilla pueden prevenir las lesiones por hiperextensión, pero no permiten el control total de los movimientos rotacionales. Esta opción de tratamiento también requiere un seguimiento estrecho, valorando la presencia de derrames de repetición, episodios de inestabilidad y/o dolor. La aparición de uno de estos signos orienta a la necesidad de restringir las actividades deportivas y/o plantear la necesidad de una estabilización quirúrgica.
Tratamiento conservador
Tradicionalmente, el tratamiento conservador de las roturas del LCA en pacientes esqueléticamente inmaduros se realizaba mediante ortesis, rehabilitación y reincorporación progresiva a la actividad deportiva. La ventaja teórica de realizar el tratamiento conservador es ganar tiempo para conseguir una mayor madurez psicológica, que facilite un mejor cumplimiento del protocolo rehabilitador postoperatorio y mayor madurez esquelética, que minimiza las posibles lesiones fisarias. Pero, con esta actitud de wait and see se han observado malos resultados, debido a la inestabilidad residual que, a su vez, puede provocar una cascada de lesiones en la rodilla.
Con el tratamiento conservador se han observado malos resultados, debido a que resulta difícil modificar la actividad física y deportiva en pacientes pediátricos(46,51,52,62,63).
Kannus y Jarvinen(64) trataron de manera conservadora a 32 pacientes con desgarros parciales y completos, con un seguimiento medio de 8 años, observando buenos resultados funcionales en los pacientes con roturas parciales, mientras que los pacientes con roturas completas presentaban inestabilidad crónica.
Angel y Hall(65) presentaron resultados similares en su estudio con 27 pacientes con lesiones completas.
McCarroll et al.(66) describieron la presencia de lesión meniscal casi constante en pacientes no intervenidos, siendo sintomática en un 70% de los casos.
Aichroth et al.(44) estudiaron un grupo de 23 pacientes tratados de forma conservadora con un seguimiento medio de 49 meses, observando malos resultados, con descenso acusado en las escalas funcionales de Lysholm y Tegner, de 78,6 a 52,4 y de 6,7 a 4,2, respectivamente. Además, 15 pacientes presentaron lesiones meniscales asociadas, 3 fracturas osteocondrales y 10 pacientes signos artrósicos.
Mizuta et al.(43) estudiaron un grupo de 18 paciente tratados de forma conservadora. A los 51 meses, todos aquejaban inestabilidad y dolor, 11 presentaron cambios degenerativos y solo un paciente volvió a la misma práctica deportiva que realizaba previamente.
Tratamiento quirúrgico
El tratamiento quirúrgico de la rotura del LCA en el paciente con inmadurez ósea es controvertido. El objetivo principal es estabilizar la rodilla, minimizando el daño fisario. Para ello, se han descrito multitud de técnicas, bien por reparación directa, por procedimientos de “ahorro fisario” (physeal sparing) o métodos transfisarios, que pueden ser parciales o totales.
Reparación directa y tenodesis extraarticular
En el pasado, los resultados con estos métodos han sido decepcionantes. DeLee y Curtis(9) realizaron la reparación directa, en 3 pacientes menores de 14 años; todos presentaron episodios frecuentes de inestabilidad postoperatoria.
Engebresten et al.(10) obtuvieron resultados similares, en una serie de 8 pacientes con reparación directa, 5 de los cuales presentaban inestabilidad manifiesta.
Recientemente, se han presentado resultados esperanzadores con el sistema BEAR (bridge-enhanced anterior cruciate ligament repair), que realiza una reparación directa con la colocación de una membrana envolviendo al ligamento suturado e inyectando plasma rico en plaquetas (PRP) en su interior(67).
Las técnicas de “ahorro fisario” o physeal sparing
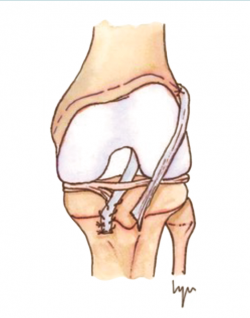
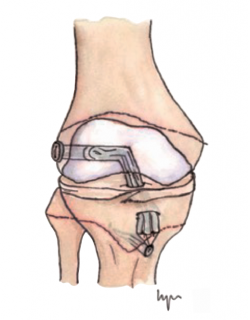
Estas técnicas evitan la agresión de la placa fisaria. Una de las primeras fue descrita por MacIntosh y Darby(11), y modificada posteriormente por Micheli(68), conocida como la técnica de la “cintilla iliotibial” (illiotibial band –ITB–). Utiliza parte de la cintilla iliotibial como autoinjerto, dejando su porción distal unida al tubérculo de Gerdy. Es una técnica no anatómica, extra-intraarticular, en la que el injerto se pasa alrededor y por detrás del cóndilo femoral externo, en la posición over-the-top, a través de la escotadura y, posteriormente, por debajo del ligamento intermeniscal para, finalmente, fijarlo en el periostio de la tibia distal a la fisis.
Kocher et al.(14) publicaron buenos resultados funcionales en un grupo de 44 pacientes en estadios I-II de Tanner, sin observar deformidades ni dismetrías y con una tasa de revisión del 4,5%.
Willmiton et al.(69) también obtuvieron buenos resultados funcionales y una baja tasa de revisiones.
Desde el punto de vista biomecánico, esta técnica proporciona una mejor estabilidad anteroposterior y rotacional en comparación con las técnicas de reconstrucción “todo epifisaria” y “transtibial over-the-top”, aunque se ha observado que puede aumentar la constricción del compartimento externo con la rotación en ciertos grados de flexión(70) (Figura 3).
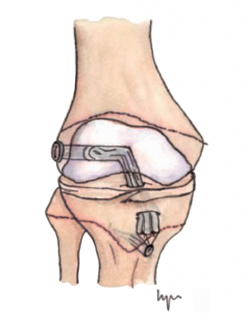
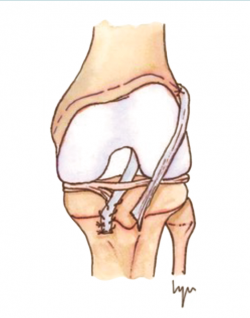
Otra de las técnicas de ahorro fisario es la llamada all epiphyseal. La primera de estas técnicas fue descrita por Anderson(13) (Figura 4) y está indicada en pacientes en estadio de Tanner I, II o III. Se realiza evitando la invasión de la fisis por parte de los túneles, utilizando injerto cuadrifascicular de isquiotibiales, que son estabilizados en el fémur mediante un sistema de tenosuspensión cortical y en la tibia con un tornillo interferencial distal a la fisis (Figura 5). Los resultados en un grupo de 12 pacientes fueron buenos, pero refieren que la técnica es compleja y demandante para un cirujano no experto en rodilla. Esta técnica minimiza el daño fisario, es anatómica y reproduce la isométrica(71). Se ha descrito la aparición de una deformidad angular relacionada con una epifisiodesis secundaria por sobretensionado de la plastia. En la actualidad, se han descrito multitud de modificaciones de esta técnica(15,72,73,74) (Figura 6).
Lawrence et al.(72) realizan un túnel femoral paralelo a la fisis y otro túnel tibial central, ambos asistidos por tomografía computerizada intraoperatoria y reconstrucción 3D para comprobar que no se invaden las fisis. La fijación del autoinjerto de 4 fascículos se realiza con tornillos interferenciales.
McCarthy et al.(15) modificaron la técnica anterior utilizando los mismos principios. Sin embargo, el autoinjerto se fija con un sistema de suspensión cortical en ambos lados, femoral y tibial. De esta forma, evitan la colocación de un tornillo interferencial en hueso esponjoso epifisario y facilitan la reproducción anatómica de la huella del LCA nativa.
González et al.(74) realizaron un estudio multicéntrico, recogiendo 18 casos con buenos resultados funcionales y artrométricos.
Placella(75) presentó un estudio en 24 pacientes confirmando los buenos resultados y la satisfacción de los pacientes con la técnica all-inside, con un retorno precoz a la práctica deportiva.
Las técnicas transfisarias
Las técnicas transfisarias, habitualmente utilizadas en la cirugía de los pacientes al final de la madurez esquelética, han provocado cierto miedo por el riesgo de alterar el crecimiento de la extremidad debido al daño fisario producido por los túneles óseos(4,8).
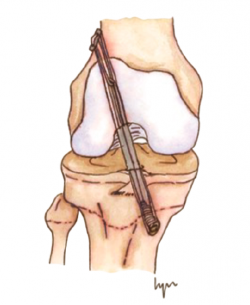
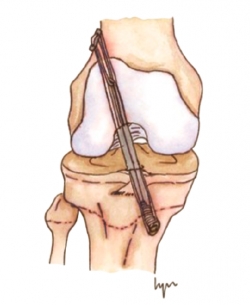
Shelbourne et al.(76) publicaron buenos resultados en 16 pacientes tratados con autoinjerto rotuliano con técnica transfisaria tibial y femoral, sin encontrar casos de deformidad ni de discrepancia de la longitud de los miembros (Figura 7).
Liddle et al.(77) presentaron una serie de 17 pacientes en estadio I y II Tanner intervenidos utilizando autoinjerto de isquiotibiales de 4 fascículos y atravesando ambas fisis. Todos tuvieron buenos o excelentes resultados en la escala del International Knee Documentation Committee (IKDC), sin dismetrías remarcables. Únicamente, un paciente desarrolló una deformidad leve en valgo de la rodilla, sin repercusiones funcionales.
Guzzanti et al.(78) observaron, en un estudio experimental, que el tamaño y la inclinación del túnel, así como la técnica de brocado, son factores que influyen en la superficie del área total fisaria transgredida y, por lo tanto, en el riesgo de daño fisario.
Para minimizar el riesgo de lesiones iatrogénicas, se recomienda seguir unos principios generales: los túneles deben ser perpendiculares al cartílago de crecimiento, el injerto sin pastilla ósea, evitar la colocación de tornillos interferenciales o pastillas óseas en el túnel y la disección perióstica cerca del anillo pericondral de Lacroix. Siguiendo estos principios, la aparición de deformidades angulares o dismetrías es excepcional.
Protocolo de rehabilitación postoperatoria
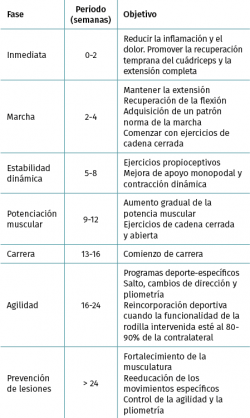
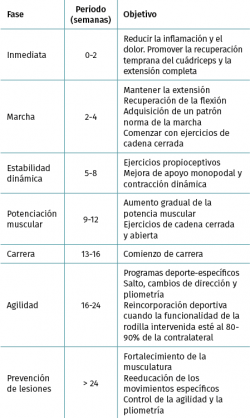
Se han descrito multitud de protocolos de rehabilitación posquirúrgica tras la reconstrucción del LCA en pacientes inmaduros para su reincorporación deportiva(13,15,16). En general, las recomendaciones suelen estar relacionadas con la preferencia del cirujano, los factores dependientes de los pacientes y de la familia, la técnica utilizada, el tipo de injerto y los gestos quirúrgicos asociados, como queda recogido en la Tabla 1.
Complicaciones posquirúrgicas
Las complicaciones observadas con más frecuencia tras la reconstrucción del LCA en pacientes esqueléticamente inmaduros son: la reintervención por lesiones secundarias de la rodilla intervenida o de la contralateral, la artrofibrosis y la alteración del crecimiento.
Paterno et al.(79) analizaron 78 pacientes intervenidos mediante la reconstrucción del LCA, encontrando que a los 2 años cerca del 30% había sufrido una nueva lesión del LCA. Algo similar describieron Webster et al.,(80) en una serie de 750 pacientes intervenidos.
Wiggins et al.(81) realizaron una revisión sistemática y un metaanálisis en los que vieron que los atletas menores de 25 años reincorporados a la práctica deportiva de competición tuvieron una tasa de lesión secundaria del LCA del 23%.
La artrofibrosis es otra complicación conocida después de la reconstrucción del LCA en adultos, pero es mucho menos frecuente en niños y adolescentes. Nwachukwu et al.(82) describieron una tasa de artrofribosis del 8,3% en 902 pacientes jóvenes operados. Los factores de riesgo asociados fueron el sexo femenino, la edad avanzada, el uso del autoinjerto hueso-tendón-hueso y la reparación meniscal concomitante.
La alteración del crecimiento es, sin lugar a duda, la complicación más temida. La lesión del cartílago de crecimiento puede pasar desapercibida o producir alteraciones significativas. Higuchi et al.(83) observaron cambios en el grosor de la placa fisaria en los pacientes intervenidos mediante técnica transfisaria.
Asimismo, Yoo et al.(6) describieron un 11% de puentes óseos, sin repercusión clínica, entre 43 pacientes intervenidos con la misma técnica.
El grupo de estudio para lesiones del LCA de la Herodicus Society(5) presentó los resultados de una encuesta a sus 187 socios, a la que respondieron 140 cirujanos notificando 15 casos de alteración del crecimiento: 8 casos de deformidad valgo femoral distal con lesión de la fisis femoral distal lateral, 3 casos de recurvatum tibial con lesión de la apófisis del tubérculo tibial, 2 casos de genu valgo sin evidencia de lesión fisaria y 2 casos de dismetría. Los factores asociados observados fueron la presencia en la fisis del implante de fijación en 6 casos (3 femorales y 3 tibiales), pastilla ósea en la fisis en 3 casos, sobredimensionado del grosor de los túneles (≥ 12 mm de diámetro) en 2 casos, 2 casos por sobretensionado de las plastias tras tenodesis extraarticular lateral y un puente óseo femoral tras una técnica over-the-top.
Shifflet et al.(54) analizaron 4 casos con alteración del crecimiento clínicamente relevante, recurvatum de tibia y genu valgo, que precisaron tratamiento.
Diferentes autores han observado resultados y tasas de complicaciones similares, independientemente de la técnica utilizada, aportando estabilidad de la rodilla con un mínimo riesgo de alteración del crecimiento(7,84,85) (Figura 8).
Conclusiones
Las lesiones del LCA en pacientes esqueléticamente inmaduros son relativamente frecuentes y su incidencia está en aumento. La insuficiencia del LCA está asociada a inestabilidad subclínica que puede provocar lesiones meniscales y condrales. El tratamiento adecuado es primordial para la restauración de la función de la rodilla, el retorno a la práctica deportiva y la calidad de vida en este grupo de población. La literatura actual apoya la tendencia hacia un tratamiento quirúrgico precoz. El tipo de tratamiento quirúrgico debe ser individualizado en función de la edad esquelética y la madurez del paciente en el momento de la lesión. La agresión de la placa fisaria puede producir alteraciones de los ejes y dismetrías, siendo realmente excepcionales con las medidas de precaución adecuadas. Las técnicas de reconstrucción quirúrgica se pueden clasificar en 3 grupos: reparación directa y tenodesis extraarticular, técnicas de ahorro fisario y técnicas transfisarias. Se están desarrollando estrategias de investigación relacionadas con programas de prevención de lesiones, optimización de las técnicas quirúrgicas y mejora de los protocolos de rehabilitación.
Figuras
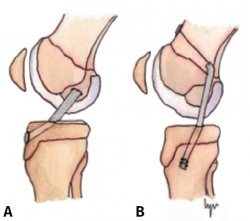
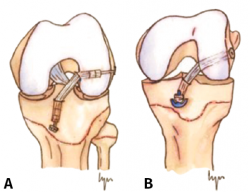
Figura 1. Esquema de los tipos de reconstrucción del ligamento cruzado anterior (LCA) según la relación con la fisis. A: epifisaria; B: transfisaria.
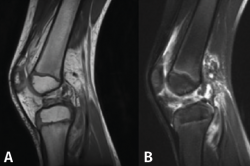
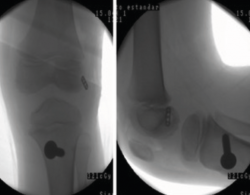
Figura 2. Resonancia magnética de rodilla (A: T1/B: T2) de un paciente de 6 años con rotura completa del ligamento cruzado anterior.
Figura 5. Radiografía de control intraoperatoria de un paciente de 6 años con reconstrucción según la técnica transepifisaria de Anderson.
Figura 6. Esquema de las modificaciones técnicas de la técnica todo epifisaria. A: técnica All-inside de Arthrex®; B: OrthoPediatrics®.
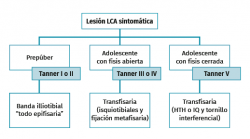
Figura 8. Algoritmo de tratamiento de la lesión del ligamento cruzado anterior (LCA) en pacientes inmaduros. HTH: hueso-tendón-hueso; IQ: isquiotibiales.
Tablas
Información del artículo
Cita bibliográfica
Autores
Julio Duart Clemente
Complejo Hospitalario de Navarra. Pamplona
Hospital García Orcoyen. Estella, Navarra
Lucas Arbeloa Gutierrez
Hospital García Orcoyen. Estella, Navarra
Julio de Pablos Fernandez
Hospital San Juan de Dios. Pamplona, Navarra
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Parikh SN, Jaquith BP, Brusalis CM, Redler LH, Ganley TJ, Kocher MS. Skeletally immature anterior cruciate ligament injuries: Controversies and Management. Instr Course Lect. 2017;66:461-74.
-
2Louw Q, Manilall J, Grimmer K. Epidemiology of knee injuries among adolescents: a systematic review. Br J Sports Med. 2008;42:2-10.
-
3Shea KG, Grimm NL, Ewing CK, Aoki SK. Youth Sports Anterior Cruciate Ligament and Knee Injury Epidemiology: Who Is Getting Injured? In What Sports? When? Clin Sports Med. 2011;30:691-706.
-
4Koman JD, Sanders JO. Valgus Deformity After Reconstruction of the Anterior Cruciate Ligament in a Skeletally Immature Patient. J Bone J Surg (Am). 1999;81-A:711-5.
-
5Kocher MS, Saxon HS, Hovis WD, Hawkins RJ. Management and complications of anterior cruciate ligament injuries in skeletally immature patients: Survey of The Herodicus Society and The ACL Study Group. J Pediatr Orthop. 2002;2115:452-7.
-
6Yoo WJ, Kocher MS, Micheli LJ. Growth plate disturbance after transphyseal reconstruction of the anterior cruciate ligament in skeletally immature adolescent patients: An MR imaging study. J Pediatr Orthop. 2011;31:691-6.
-
7Vavken P, Murray M. Treating Anterior Cruciate Ligament Tears in Skeletally Immature Patients. Arthroscopy. 2011;27:704-16.
-
8Rozbruch SR, Fryman C, Schachter LF, Bigman D, Marx RG. Growth arrest of the tibia after anterior cruciate ligament reconstruction. Am J Sports Med. 2013;41:1636-41.
-
9DeLee JC, Curtis R. Anterior cruciate ligament insufficiency in children. Clin Orthop Relat Res. 1983;172:112-8.
-
10Engebretsen L, Svenningsen S, Benum P. Poor results of anterior cruciate repair in adolescence. Acta Orthop Scand. 1988;59:684-6.
-
11Macintosh DL, Darby JA. Lateral substitution reconstruction. Proceedings of the Canadian Orthopaedic Association. J Bone Joint Surg (Br). 1976;58-B:142.
-
12Brief LP. Anterior cruciate ligament reconstruction without drill holes. Arthroscopy. 1991;7:350-7.
-
13Anderson AF. Transepiphyseal replacement of the anterior cruciate ligament using quadruple hamstring grafts in skeletally immature patients. J Bone Joint Surg (Am). 2004;86-A(Suppl. 1):201-9.
-
14Kocher MS, Garg S, Micheli LJ. Physeal sparing reconstruction of the anterior cruciate ligament in skeletally immature prepubescent children and adolescents. J Bone Joint Surg (Am). 2005;88(Suppl. 1):283-93.
-
15McCarthy MM, Graziano J, Green DW, Cordasco FA. All-epiphyseal, all-inside anterior cruciate ligament reconstruction technique for skeletally immature patients. Arthrosc Tech. 2012;1:231-9.
-
16Fabricant PD, Jones KJ, Delos D, Cordasco FA, Marx RG, Pearle AD, et al. Reconstruction of the anterior cruciate ligament in the skeletally immature athlete: a review of current concepts: AAOS exhibit selection. J Bone Joint Surg Am. 2013;95-A:28.
-
17Ellison AE, Berg EE. Embryology, anatomy, and function of the anterior cruciate ligament. Orthop Clin North Am. 1985;16:3-14.
-
18Mérida-Velasco JA, Sánchez-Montesinos I, Espín-Ferra J, Rodríguez-Vázquez JF, Mérida-Velasco JR, Jiménez-Collado J. Development of the human knee joint. Anat Rec. 1997;248:269-78.
-
19Pritchett JW. Longitudinal growth and growth-plate activity in the lower extremity. Clin Orthop Relat Res. 1992;275:274-9.
-
20Behr CT, Potter HG, Paletta GA Jr. The relationship of the femoral origin of the anterior cruciate ligament and the distal femoral physeal plate in the skeletally immature knee. An anatomic study. Am J Sports Med. 2001;29:781-7.
-
21Swami VG, Mabee M, Hui C, Jaremko JL. MRI anatomy of the tibial acl attachment and proximal epiphysis in a large population of skeletally immature knees: reference parameters for planning anatomic physeal-sparing ACL reconstruction. Am J Sports Med. 2014;42:1644-51.
-
22Shea KG, Apel PJ, Pfeiffer RP, Traughber PD. The anatomy of the proximal tibia in pediatric and adolescent patients: implications for ACL reconstruction and prevention of physeal arrest. Knee Surg Sports Traumatol Arthrosc. 2007;15:320-7.
-
23Tuca M, Hayter C, Potter H, Marx R, Green DW. Anterior cruciate ligament and intercondylar notch growth plateaus prior to cessation of longitudinal growth: an MRI observational study. Knee Surg Sports Traumatol Arthrosc. 2016 Mar;24(3):780-7.
-
24Liu RW, Farrow LD, Messerschmitt PJ, Gilmore A, Goodfellow DB, Cooperman DR. An anatomical study of the pediatric intercondylar notch. J Pediatr Orthop. 2008;28:177-83.
-
25Samora W, Beran MC, Parikh SN. Intercondylar roof inclination angle: is it a risk factor for ACL tears or tibial spine fractures? J Pediatr Orthop. 2016;36:71-4.
-
26Kopf S, Pombo MW, Szczodry M, Irrgang JJ, Fu FH. Size variability of the human anterior cruciate ligament insertion sites. Am J Sports Med. 2011;39:108-13.
-
27Noyes FR, Barber-Westin SD. Neuromuscular retraining intervention programs: do they reduce noncontact anterior cruciate ligament injury rates in adolescent female athletes? Arthroscopy. 2014;30:245-55.
-
28Woo SL, Debski RE, Withrow JD, Janaushek MA. Biomechanics of knee ligaments. Am J Sports Med. 1999;27:533-43.
-
29Hinton RY, Rivera VR, Pautz MJ, Sponseller PD. Ligamentous laxity of the knee during childhood and adolescence. J Pediatr Orthop. 2008;28:184-7.
-
30Vaquero J, Vidal C, Cubillo A. Intra-articular traumatic disorders of the knee in children and adolescents. Clin Orthop Relat Res. 2005;432:97-106.
-
31Vahasarja V, Kinnuen P, Serlo W, Vähäsarja V. Arthroscopy of the acute traumatic knee in children. Prospective study of 138 cases. Acta Orthop Scand. 1993;64:580-2.
-
32Stanitski CL, Harvell JC, Fu F. Observations on Acute knee Hemarthrosis in children and adolescents. J Pediatr Orthop. 1993;13:506-10.
-
33Sanders TL, Maradit Kremers H, Bryan AJ, Larson DR, Dahm DL, Levy BA, et al. Incidence of anterior cruciate ligament tears and reconstruction: a 21-year population-based study. Am J Sports Med. 2016;44:1502-7.
-
34Dodwell ER, Lamont LE, Green DW, Pan TJ, Marx RG, Lyman S. 20 years of pediatric anterior cruciate ligament reconstruction in New York State. Am J Sports Med. 2014;42:675-80.
-
35Werner BC, Yang S, Looney AM, Gwathmey FW Jr. Trends in pediatric and adolescent anterior cruciate ligament injury and reconstruction. J Pediatr Orthop. 2016;36:447-52.
-
36Beynnon BD, Vacek PM, Newell MK, Tourville TW, Smith HC, Schultz SJ, et al. The effects of level of competition, sport, and sex on the incidence of first-time noncontact anterior cruciate ligament injury. Am J Sports Med. 2014;42:1806-12.
-
37Gornitzky AL, Lott A, Yellin JL, Fabricant PD, Lawrence JT, Ganley TJ. Sport-specific yearly risk and incidence of anterior cruciate ligament tears in high school athletes. Am J Sports Med. 2016;44:2716-23.
-
38Beck NA, Lawrence JT, Nordin JD, DeFor TA, Tompkins M. ACL tears in school-aged children and adolescents over 20 years. Pediatrics. 2017;139:e20161877.
-
39Komatsuda T, Sugita T, Sano H, Kusakabe T, Watanuki M, Yoshizumi Y, et al. Does estrogen alter the mechanical properties of the anterior cruciate ligament? An experimental study in rabbits. Acta Orthop. 2006;77:973-80.
-
40Hewett TE, Zazulak BT, Myer GD. Effects of the menstrual cycle on anterior cruciate ligament injury risk: a systematic review. Am J Sports Med. 2007;35:659-68.
-
41Dragoo JL, Padrez K, Workman R, Lindsey DP. The effect of relaxin on the female anterior cruciate ligament: analysis of mechanical properties in an animal model. Knee. 2009;16:69-72.
-
42Ford KR, Shapiro R, Myer GD, Van Den Bogert AJ, Hewett TE. Longitudinal sex differences during landing in knee abduction in young athletes. Med Sci Sports Exerc. 2010;42:1923-31.
-
43Mizuta H, Kubota K, Shiraishi M, Otsuka Y, Nagamoto N, Takagi K. The conservative treatment of complete tears of the anterior cruciate ligament in skeletally immature patients. J Bone Joint Surg (Br). 1995;77-B:890-4.
-
44Aichroth PM, Patel D V, Zorrilla P. The natural history and treatment of rupture of the anterior cruciate ligament in children and adolescents. A prospective review. J Bone Joint Surg (Br). 2002;84-B:38-41.
-
45Arbes S, Resinger C, Vécsei V, Nau T. The functional outcome of total tears of the anterior cruciate ligament (ACL) in the skeletally immature patient. Int Orthop. 2007;31:471-5.
-
46Anderson AF, Anderson CN. Correlation of meniscal and articular cartilage injuries in children and adolescents with timing of anterior cruciate ligament reconstruction. Am J Sports Med. 2015;43:275-81.
-
47Zoller SD, Toy KA, Wang P, Ebramzadeh E, Bowen RE. Temporal relation of meniscal tear incidence, severity, and outcome scores in adolescents undergoing anterior cruciate ligament reconstruction. Knee Surg Sport Traumatol Arthrosc. 2017;25:215-21.
-
48Lawrence JT, Argawal N, Ganley TJ. Degeneration of the knee joint in skeletally immature patients with a diagnosis of an anterior cruciate ligament tear: is there harm in delay of treatment? Am J Sports Med. 2011;39:2582-7.
-
49Milewski MD, Beck NA, Lawrence JT, Ganley TJ. Anterior cruciate ligament reconstruction in the young athlete: a treatment algorithm for the skeletally immature. Clin Sports Med. 2011;30:801-10.
-
50Dingel A, Aoyama J, Ganley T, Shea K. Pediatric ACL Tears: Natural History. J Pediatr Orthop. 2019 Jul;39(Issue 6, Supplement 1):S47-S49.
-
51Millett PJ, Willis AA, Warren RF. Associated injuries in pediatric and adolescent anterior cruciate ligament tears: does a delay in treatment increase the risk of meniscal tear? Arthroscopy. 2002;18:955-9.
-
52Guenther ZD, Swami V, Dhillon SS, Jaremko JL. Meniscal injury after adolescent anterior cruciate ligament injury: how long are patients at risk? Clin Orthop Relat Res. 2014;472:990-7.
-
53Henry J, Chotel F, Chouteau J, Fessy MH, Bérard J, Moyen B. Rupture of the anterior cruciate ligament in children: early reconstruction with open physes or delayed reconstruction to skeletal maturity? Knee Surg Sports Traumatol Arthrosc. 2009;17:748-55.
-
54Shifflett GD, Green DW, Widmann RF, Marx RG. Growth arrest following ACL reconstruction with hamstring autograft in skeletally immature patients: a review of 4 cases. J Pediatr Orthop. 2016;36:355-61.
-
55Heyworth BE, Osei DA, Fabricant PD, Schneider R, Doyle SM, Green DW, et al. The shorthand bone age assessment: a simpler alternative to current methods. J Pediatr Orthop. 2013;33:569-74.
-
56Sanders JO, Khoury JG, Kishan S, Browne RH, Mooney JF 3rd, Arnold KD, et al. Predicting scoliosis progression from skeletal maturity: a simplified classification during adolescence. J Bone Joint Surg (Am). 2008;90-A:540-53.
-
57Diméglio A, Charles YP, Daures JP, de Rosa V, Kaboré B. Accuracy of the Sauvegrain method in determining skeletal age during puberty. J Bone Joint Surg (Am). 2005;87-A:1689-96.
-
58Nicholson AD, Sanders JO, Liu RW, Cooperman DR. The relationship of calcaneal apophyseal ossification and Sanders hand scores to the timing of peak height velocity in adolescents. Bone Joint J. 2015;97-B:1710-7.
-
59Lee K, Siegel MJ, Lau DM, Hildebolt CF, Matava MJ. Anterior cruciate ligament tears: MR imaging-based diagnosis in a pediatric population. Radiology. 1999;213:697-704.
-
60Piasecki DP, Spindler KP, Warren TA, Andrish JT, Parker RD. Intraarticular injuries associated with anterior cruciate ligament tear: findings at ligament reconstruction in high school and recreational athletes. An analysis of sex-based differences. Am J Sports Med. 2003;31:601-5.
-
61Kocher MS, Micheli LJ, Zurakowski D, Luke A. Partial tears of the anterior cruciate ligament in children and adolescents. Am J Sports Med. 2002;30:697-703.
-
62Dumont GD, Hogue GD, Padalecki JR, Okoro N, Wilson PL. Meniscal and chondral injuries associated with pediatric anterior cruciate ligament tears: relationship of treatment time and patient-specific factors. Am J Sports Med. 2012;40:2128-33.
-
63Ramski DE, Kanj WW, Franklin CC, Baldwin KD, Ganley TJ. Anterior cruciate ligament tears in children and adolescents: A meta-analysis of nonoperative versus operative treatment. Am J Sports Med. 2014;42:2769-76.
-
64Kannus P, Järvinen M. Conservatively treated tears of the anterior cruciate ligament. Long-term results. J Bone Joint Surg (Am). 1987;69-A:1007-12.
-
65Angel KR, Hall DJ. Anterior cruciate ligament injury in children and adolescents. Arthroscopy. 1989;5:197-200.
-
66McCarroll JR, Rettig AC, Shelbourne KD. Anterior cruciate ligament injuries in the young athlete with open physes. Am J Sports Med. 1988;16:44-7.
-
67Murray M, Kalish LA, Fleming BC, Flutie B, Freiberger Ch, Henderson RN, et al. Bridge-enhanced anterior cruciate ligament repair: two-year results of a first-in-human study. Orthop J Sports Med. 2019;7:2325967118824356.
-
68Micheli LJ, Rask B, Gerberg L. Anterior cruciate ligament reconstruction in patients who are prepubescent. Clin Orthop Relat Res. 1999;364:40-7.
-
69Willimon SC, Jones CR, Herzog MM, May KH, Leake MJ, Busch MT. Micheli anterior cruciate ligament reconstruction in skeletally immature youths: a retrospective case series with a mean 3-year follow up. Am J Sports Med. 2015;43:2974-81.
-
70Kennedy A, Coughlin DG, Metzger MF, Tang R, Pearle AD, Lotz JC, et al. Biomechanical evaluation of pediatric anterior cruciate ligament reconstruction techniques. Am J Sports Med. 2011;39:964-71.
-
71Anderson CN, Anderson AF. Management of the Anterior Cruciate Ligament – Injured Knee in the Skeletally Immature Athlete. Clin Sports Med. 2017;36:35-52.
-
72Lawrence JTR, Bowers AL, Belding J, Cody SR, Ganley TJ. All-epiphyseal anterior cruciate ligament reconstruction in skeletally immature patients. Clin Orthop Relat Res. 2010;468:1971-7.
-
73Lykissas MG, Nathan ST, Wall EJ. All-epiphyseal anterior cruciate ligament reconstruction in skeletally immature patients: a surgical technique using a split tibial tunnel. Arthrosc Tech. 2012;1:133-9.
-
74González Z, Duart J, Valentí A, Urquiza N, Cuéllar AD, Montes L, et al. Resultados objetivos de la ligamentoplastia de ligamento cruzado anterior en la edad pediátrica mediante la técnica intraepifisaria (all-epiphyseal). Rev Esp Artrosc Cir Articul. 2018;25:18-29.
-
75Placella G, Bartoli M, Peruzzi M, Speziali A, Pace V, Cerulli G. Return to sport activity after anterior cruciate ligament reconstruction in skeletally immature athletes with manual drilling original all inside reconstruction at 8 years follow-up. Acta Orthop Traumatol Turc. 2016;50:635-8.
-
76Shelbourne KD. Results of transphyseal anterior cruciate ligament reconstruction using patellar tendon autograft in tanner stage 3 or 4 adolescents with clearly open growth plates. Am J Sports Med. 2004;32:1218-22.
-
77Liddle AD, Imbuldeniya AM, Hunt DM. Transphyseal reconstruction of the anterior cruciate ligament in prepubescent children. J Bone Joint Surg (Br). 2008;90:1317-22.
-
78Guzzanti V, Falciglia F, Gigante A, Fabbriciani C. The effect of intra-articular ACL reconstruction on the growth plates of rabbits. J Bone Joint Surg (Br). 1994;76-B:960-3.
-
79Paterno MV, Rauh MJ, Schmitt LC, Ford KR, Hewett TE. Incidence of second ACL injuries 2 years after primary ACL reconstruction and return to sport. Am J Sports Med. 2014;42:1567-73.
-
80Webster KE, Feller JA, Leigh WB, Richmond AK. Younger patients are at increased risk for graft rupture and contralateral injury after anterior cruciate ligament reconstruction. Am J Sports Med. 2014;42:641-7.
-
81Wiggins AJ, Grandhi RK, Schneider DK, Stanfield D, Webster KE, Myer GD. Risk of secondary injury in younger athletes after anterior cruciate ligament reconstruction: a systematic review and meta-analysis. Am J Sports Med. 2016;44:1861-76.
-
82Nwachukwu BU, McFeely ED, Nasreddine A, Udall JH, Finlayson C, Shearer DW, et al. Arthrofibrosis after anterior cruciate ligament reconstruction in children and adolescents. J Pediatr Orthop. 2011;31:811-7.
-
83Higuchi T, Hara K, Tsuji Y, Kubo T. Transepiphyseal reconstruction of the anterior cruciate ligament in skeletally immature athletes: an MRI evaluation for epiphyseal narrowing. J Pediatr Orthop B. 2009;18:330-4.
-
84Kaeding CC, Flanigan D, Donaldson C. Surgical techniques and outcomes after anterior cruciate ligament reconstruction in preadolescent patients. Arthroscopy. 2010;26:1530-8.
-
85Pierce TP, Issa K, Festa A, Scillia AJ, McInerney VK. Pediatric anterior cruciate ligament reconstruction: a systematic review of transphyseal versus physeal-sparing techniques. Am J Sports Med. 2017;45:488-94.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Puesta al día sobre el ligamento cruzado anterior: un nuevo número monográfico
- ¿Qué está de moda ahora en el ligamento cruzado anterior?
- Lesiones del ligamento cruzado anterior en pacientes esqueléticamente inmaduros
- Lesiones parciales del ligamento cruzado anterior
- Límites de la osteotomía en la ligamentoplastia de cruzado anterior
- Revisión del estado actual de las plastias empleadas en la reconstrucción ligamentosa en cirugía de rodilla
- Cirugía de revisión del ligamento cruzado anterior. ¿Uno o dos tiempos?
- Doble fascículo en el ligamento cruzado anterior. ¿Sigue indicado?
- Retorno al deporte tras la reconstrucción del ligamento cruzado anterior
- Refuerzos anterolaterales en la reconstrucción del ligamento cruzado anterior
- Reconstrucción del ligamento cruzado anterior con técnica de ahorro fisario intra-extraarticular con autoinjerto de cintilla iliotibial en pacientes esqueléticamente inmaduros
- Cirugía de revisión del ligamento cruzado anterior con injerto de tendón cuadricipital y tenodesis extraarticular lateral con fascia lata
- Rotura completa del fascículo posterolateral del ligamento cruzado anterior
- Neovasos hacia el fragmento luxado de una lesión en asa de cubo meniscal
- Reparación artroscópica de lesión meniscal con forma de asa de cubo
- Avulsión de su inserción en la rótula del ligamento patelofemoral medial
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.