El síndrome de Trevor y otros procesos dolorosos de la apófisis posterior del astrágalo en el adulto
Trevor disease and other painful processes of the posterior apophysis of the talus in adults
Resumen:
Existen múltiples cuadros clínicos que cursan con dolor en la zona apofisaria posterior del astrágalo, muchos de ellos relacionados con alteraciones morfológicas que frecuentemente son diagnosticados como os trigonum.
La amplia variedad de alteraciones congénitas como el talus bipartitus, del desarrollo como el propio os trigonum, displásicas como el síndrome de Trevor o incluso traumáticas como la fractura de Shepherd precisa un diagnóstico diferencial que a veces resulta difícil dadas las similitudes anatómicas y radiológicas observadas.
En el adulto, es relativamente frecuente observar estos cuadros muy evolucionados con dolor en la articulación subastragalina junto con choque doloroso en la parte anterior del tobillo, que muestran fuertes cambios artrósicos en ambas articulaciones, horizontalización del astrágalo y presencia de una gran masa ósea en la zona apofisaria posterior de este.
Los tratamientos basados en la resección simple de estas masas no han mostrado buenos resultados en nuestra experiencia, al no modificar las condiciones biomecánicas del pie. La artrodesis subastragalina asociada a artroscopia anterior o posterior se plantea como un escalón superior en el tratamiento quirúrgico que por el momento no nos permite sacar conclusiones.
Un correcto diagnóstico diferencial y en algunos casos un planteamiento quirúrgico precoz quizá puedan contribuir a evitar el pinzamiento posterior, el colapso de la articulación subastragalina y los cambios degenerativos que afectan secundariamente a la cámara anterior del tobillo.
En las formas más severas, en cualquier caso, podremos explicar la historia natural, establecer un pronóstico, un seguimiento y una futura planificación quirúrgica.
Abstract:
There are multiple painful clinical processes in the posterior apophyseal area of the talus, many of them related to morphologic alterations, usually diagnosed as os trigonum.
The wide diversity of congenital disorders such as talus bipartitus, developmental disorders such as os trigonum itself, dysplastic disorders such as Trevor disease or even traumatic disorders such as Shepherd's fracture require a differential diagnosis that is sometimes difficult given the anatomical and radiological similarities observed.
In the adult, it is relatively common to observe very evolved processes with pain in the subtalar joint together with painful impingement in the anterior part of the ankle, showing severe arthritic changes in both joints, horizontalization of the talus and the presence of a large bony mass in the posterior apophyseal area of the talus.
Treatments based on simple resection of the bony masses have not shown good results in our experience as they do not modify the biomechanical conditions of the foot. Subtalar fusion associated to posterior or anterior arthroscopy is considered a higher step in surgical treatment that, for the moment, does not allow us to draw conclusions.
A correct differential diagnosis and, in some cases, an early surgical approach may help to avoid posterior impingement and subtalar joint collapse and secondary degenerative changes affecting the anterior chamber of the ankle.
In any case, in the most severe forms, we will be able to explain the natural history, establish a prognosis, a follow-up and a future surgical planning.
Introducción
El dolor en la cámara posterior del tobillo es frecuente en la población adulta, tanto ligado a la práctica deportiva como en la población general; el amplio espectro de síntomas y patologías acompañantes constituye un reto diagnóstico para el cirujano ortopédico a pesar de la definición de las cada vez más sensibles pruebas de imagen, como la tomografía computarizada (TC) y la resonancia magnética (RM), e incluso la visión directa que nos ofrece la artroscopia.
Las diferentes etiologías, formas de presentación, el tamaño y la localización de las alteraciones anatómicas observadas en la zona posterior del astrágalo van a dar lugar a lo largo de la vida adulta no solo a dolor localizado y a los llamados genéricamente síndromes de pinzamiento (impingement), englobados dentro del concepto de os trigonum, sino a cuadros clínicos complejos, con cambios anatomopatológicos en su vecindad que modifican las condiciones biomecánicas del retropié.
A lo largo de muchos años de trabajo, nuestra unidad ha reunido un número notable de casos con un cuadro clínico muy característico. Son pacientes adultos de ambos sexos con dolor en la parte posterior de la articulación subastragalina, pero también en la cara anterior del tobillo, a veces de forma bilateral, y que presentan un aspecto radiológico complejo con masas óseas posteriores muy separadas del astrágalo, basculación hacia atrás de este, artrosis subastragalina y choque tibioastragalino anterior con formación de osteofitos.
La irregular y casi siempre desfavorable respuesta que hemos encontrado en estos pacientes a los tratamientos quirúrgicos basados en la simple resección de los fragmentos óseos o el desbridamiento artroscópico nos lleva a diferenciar una serie de formas anatomopatológicas, establecer una caracterización individualizada de cada cuadro clínico y plantear posibilidades de un tratamiento quirúrgico racional y resolutivo.
Embriología y anatomía
La osificación del astrágalo comienza durante la vida intrauterina alrededor del 8.º mes de gestación(1) y se origina en 2 centros de osificación encondrales. El centro epifisario del tuberculum fibulare de la apófisis posterior aparece entre los 8 y los 11 años(2), y se fusiona rápidamente con el cuerpo principal del astrágalo, pudiendo quedar en ocasiones separado y formando el llamado os trigonum o astrágalo accesorio. La unión entre ambos núcleos no siempre es ósea, sino en forma de sincondrosis, lo que facilita la confusión diagnóstica con otros procesos, especialmente fracturas.
Podríamos definir una zona crítica alrededor de la parte interna y posterior de la articulación subastragalina formada por la apófisis posterior del astrágalo (processus posterior tali) y la parte posterior del sustentaculum tali o apófisis menor del calcáneo. En la cara interna de esta apófisis posterior existe un profundo canal oblicuo hacia abajo y adentro que ocupa el tendón del flexor largo del dedo gordo: sulcus tendinis m. flexor hallucis longi, que se prolongará bajo el sustentaculum tali(3). Dos prominencias óseas limitan este canal: la situada por fuera (tuberculum fibulare) es la de mayor tamaño, en ocasiones considerable, y es también conocida entonces como tubérculo de Stieda. Por dentro se encuentra el proceso posteromedial (tuberculum tibiale), normalmente de menor tamaño (Figura 1).
El tubérculo posterolateral (tuberculum fibulare) tiene una cara inferior articular en continuidad con la superficie articular posterior del astrágalo. La cara superior irregular y no articular recibe la inserción de la parte lateral del ligamento peroneoastragalino (talofibularis) y el componente astragalino del ligamento peroneoastragalocalcáneo de Rouviere y Canela Lázaro. Este ligamento, presente en un 60% de la población, limita la dorsiflexión del pie. El estrato profundo del retináculo flexor se inserta en la cara medial y el ligamento astrágalo calcáneo se insertaría en el borde inferior(4).
El tubérculo posteromedial tiene un tamaño menor pero muy variable; en él se insertan estratos superficiales y profundos de los ligamentos deltoideo y calcaneoastragalino medial. En raras ocasiones alcanza gran tamaño y puede solaparse sobre el calcáneo, contribuyendo a la formación de una coalición entre los 2 grandes huesos del tarso(4).
Presentaciones morfológicas
Os trigonum
Descrito en 1804 por Rosenmüller(5) y más tarde por Bardeleben(6).
Es un hueso accesorio producto de la falta de unión del centro epifisario propio del tubérculo posterolateral (T. fibulare) con el resto del astrágalo; la frecuencia oscila entre el 2,7 y el 7,7%, registrado por diversos autores citados por Sarrafian, y esa misma frecuencia se registra en las radiografías de pies normales(7).
Este osículo tiene 3 superficies: la anterior se articula con el tubérculo posterolateral o está unida a este por tejido fibroso o fibrocartilaginoso; la inferior se articula con el calcáneo; y la posterior, que no es articular, sirve de inserción a las estructuras capsuloligamentosas posteriores citadas anteriormente.
El os trigonum se presenta habitualmente de forma bilateral; puede alcanzar hasta 1,5 cm de diámetro (Figura 2) y presentarse dividido en 2 (os trigonum bipartitum). Cuando se fusiona al astrágalo se le denomina proceso trigonal y no es rara su presentación como os trigonum en un lado y proceso trigonal en el otro(4).
Astrágalo bipartito (talus bipartitus)
Los defectos de unión del astrágalo con su apófisis posterior tendrían su máxima expresión en el astrágalo bipartito (o partito)(8), anomalía congénita que se da también e incluso con mayor frecuencia en otros huesos del tarso como el navicular o la primera cuña.
El astrágalo bipartito (o partito) fue descrito por primera vez por Strehle en 1928(9).
Se presentaría como una segmentación del astrágalo en el plano coronal con 2 fragmentos, uno anterior y otro posterior, separados por una hendidura o pseudoartrosis; a diferencia del os trigonum, el fragmento posterior se articula con la faceta articular posterior del calcáneo y en ocasiones también con la cara articular posterior de la tibia, pudiendo alcanzar un tamaño de un tercio o incluso más del volumen total (Figura 3); ambos fragmentos tendrían una estructura histológica similar(10).
Fracturas de los procesos posteriores
Fractura de Shepherd
La fractura del proceso trigonal posterolateral del astrágalo fue descrita por Shepherd en 1882(11) y antes, en 1825, por Cloquet(12). La sincondrosis entre el tubérculo posterolateral y el os trigonum puede afectarse de esta forma aguda o bien tras microtraumatismos y pinzamiento crónico, por lo que puede resultar difícil establecer la diferencia entre una fractura de la apófisis posterolateral y un os trigonum doloroso tras un esguince de tobillo(7).
Se postulan 2 mecanismos de producción: hiperflexión plantar e inversión con compresión de la parte posterior del astrágalo entre la tibia y el calcáneo; y el segundo sería una avulsión producida por el ligamento peroneoastragalino posterior en una hiperflexión dorsal e inversión(13).
Fractura de Cedell
Cedell describió la fractura del tubérculo posteromedial como una lesión por avulsión en pronación y dorsiflexión forzadas del pie(14); también se han propuesto mecanismos como trauma directo o percusión por el sustentaculum tali en la supinación y la dorsiflexión(15).
En ambos casos, pueden presentarse en luxaciones subastragalinas, asociarse a fracturas osteocondrales(16) o cursar clínicamente como un síndrome del túnel tarsiano en el caso de la apófisis medial(17). El diagnóstico debe basarse en clínica de dolor y tumefacción tras traumatismo agudo.
Osteocondromas y lesiones pseudotumorales
Aunque los osteocondromas son tumores benignos frecuentes, su localización en el astrágalo es rara. Se ha documentado algún caso de osteocondroma de la parte posterior del astrágalo como causa de dolor por pinzamiento y compresión (impingement)(18,19), y tendrían riesgo de rotura a través del pedículo.
La condromatosis sinovial es rara en el tobillo; se caracteriza por metaplasia cartilaginosa en la membrana sinovial que puede osificarse y puede presentar un cuadro clínico y radiológico similar a los descritos anteriormente(20).
Síndrome de Trevor (displasia epifisaria hemimélica)
Se conoce con este nombre a una forma especial de condrodistrofia congénita que afecta a las epífisis y huesos cortos en un solo radio de una extremidad.
Esta primera descripción corresponde a Mouchet y Belot, que la definen como tarsomegalia(21). Trevor, en 1950, la define como una alteración congénita del crecimiento del tarso y de la epífisis, basándose en una serie de 7 casos y le da el nombre de aclasia tarsoepifisaria(22). Fairbank, en 1956, se basa en su distribución epifisaria en un solo lado y le da el nombre más racional de displasia epifisaria hemimélica; los huesos más afectados son la epífisis femoral inferior y sobre todo el astrágalo, casi siempre en su parte medial(23).
Se caracteriza por un sobrecrecimiento epifisario en alguna zona de este hueso que forma una tumoración que crece hasta que se alcanza la madurez esquelética, sobre los 12 años.
rpt.3801.fs2401002-figura5.png
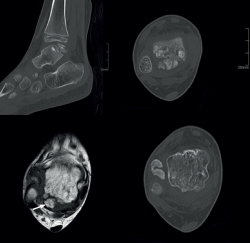
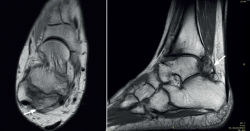
Figura 5. Enfermedad de Trevor. Displasia epifisaria hemimélica en un niño de 5 años. Cortes axiales de tomografía computarizada y reconstrucción sagital que muestran varios centros de osificación irregulares separados de la epífisis. Corte axial T1 de resonancia magnética que muestra uno de los fragmentos de osificación de la misma intensidad de señal que la médula ósea (flecha).
Es una entidad rara de etiología desconocida que afectaría a 1 de cada millón de personas, es 3 veces más frecuente en el varón y presenta el aspecto clínico e histológico de un osteocondroma que asienta en la epífisis en vez de la zona metafisaria del hueso en crecimiento(24,25) (Figuras 4 y 5).
Radiológicamente, se caracteriza clásicamente por(23):
- Crecimiento óseo no uniforme.
- Centros de osificación desconectados de la epífisis.
La displasia epifisaria hemimélica puede tener 3 formas de presentación(26):
- Grupo 1: localizada en una sola epífisis (caso del astrágalo).
- Grupo 2: clásica con afectación de más de una epífisis en el mismo miembro.
- Grupo 3: generalizada, con afectación de todo el miembro inferior.
Aunque suele diagnosticarse antes de los 8 años de edad, puede tener un carácter asintomático y no ser detectada en la infancia, si bien suele producir dolor, alteraciones de los ejes o dismetría de los miembros. Aunque no se han descrito casos de degeneración maligna, en su evolución tardía puede sufrir fracturas, trastornos mecánicos en la articulación afectada y en el caso del astrágalo una artropatía degenerativa de tarso y tobillo(27).
Discusión
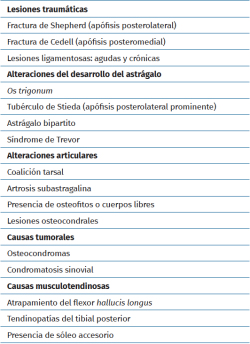
Los cuadros clínicos dolorosos originados en la cámara posterior del tobillo (Tabla 1) son conocidos de diversas formas: síndromes de pinzamiento o atrapamiento posterior (impingement), síndromes de la cola del astrágalo(28) y aquellos con presencia de masas óseas suelen englobarse dentro de la denominación de os trigonum, aunque existe gran variedad de formas anatomopatológicas que pueden presentarse y evolucionar hacia graves artropatías de tobillo y tarso posterior.
No deben confundirse estos cuadros con las tendinopatías insercionales del Aquiles, la tendinitis o luxación intravaina de los tendones peroneos, la enfermedad de Haglund, lesiones osteocondrales y especialmente con los llamados síndromes extraarticulares de pinzamiento lateral del retropié que pueden ocurrir por pie plano valgo severo, presencia de una faceta articular accesoria del astrágalo o la combinación de ambas(29).
Un músculo sóleo accesorio puede presentarse hasta en un 5% de la población y, aunque no produce propiamente una situación de atrapamiento, puede producir una clínica dolorosa muy similar con el ejercicio físico(30).
En sus formas clásicas de presentación, el síndrome de pinzamiento (impingement) posterior del tobillo se manifiesta por dolor crónico y tumefacción variable en la parte posterior del tobillo; puede aparecer en la población general(31), aunque es mucho más frecuente en pacientes jóvenes que practican actividades o deportes o que requieren flexión plantar máxima, como el ballet, fútbol y carrera en pendiente cuesta abajo; de hecho, la danza clásica supone un riesgo elevado y su práctica se encuentra hasta en un 61% de los operados por síndromes de pinzamiento posterior(32,33).
En los casos que asocian os trigonum, la resección de este parece ofrecer buenos resultados en cuanto al dolor y al regreso a la práctica deportiva si va seguida de rehabilitación específica y unas pautas de entrenamiento que consigan la completa normalización funcional(34).
El flexor hallucis longus es la estructura más comprometida en su trayecto por la corredera situada entre ambas tuberosidades posteriores. Variantes musculares anatómicas como una implantación baja de su vientre muscular, presencia de peroneus quartus, flexor accessorius digitorum longus, peroneus calcaneus internus, tibiocalcaneus internus o hipertrofia de las partes blandas pueden ser causas de dolor. En estas patologías el tratamiento artroscópico ofrece excelentes resultados(31,35,36,37), incluso en presencia de os trigonum(38).
La resección aislada del os trigonum en adolescentes, por el contrario, no ofrece los mismos buenos resultados, registrándose persistencia de dolor a largo plazo en muchos casos, y debe plantearse con reservas(39).
Resulta difícil diagnosticar una fractura de Shepherd sin la evidencia de un astrágalo con tubérculo posterolateral de Stieda preexistente, de un os trigonum que se hace sintomático tras un traumatismo agudo o microtraumatismos como los que se producen en la danza clásica(40). Según algunos autores, hasta un 40% de estas fracturas pueden quedar sin diagnosticar en su presentación inicial en la radiología simple(41).
El concepto de fractura descrita por Shepherd en 1882 fue rebatido por otro anatomista el mismo año de su publicación, definiéndola como la consecuencia de un núcleo de osificación secundario del astrágalo y no como producto de un traumatismo(42).
Para diferenciar una fractura de un os trigonum se recurrirá no solo a radiología convencional anteroposterior lateral y de la mortaja, sino a proyecciones oblicuas y de Broden, y preferentemente a la TC(43).
El síndrome de Trevor o displasia epifisaria hemimélica es acaso la forma más característica de alteración del desarrollo del astrágalo. Toda la bibliografía coincide en su rareza, al describir casos aislados casi siempre en edad infantil(44,45) y algunos con afectación generalizada de las epífisis de una mitad del cuerpo(46,47), cifran en 150 los casos comunicados hasta 2018 y se replantean este dato por la confusión diagnóstica que puede darse, ya que, en el caso del astrágalo, la apariencia radiológica puede ser muy variable(48) o incluso cuestionable al ser bilateral, como el caso de una mujer adulta de 42 años con pie plano doloroso publicado por Dávila y Llanos en nuestra revista(49).
rpt.3801.fs2401002-figura6.png
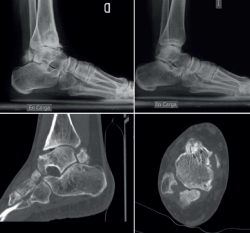
Figura 6. Enfermedad de Trevor. Displasia epifisaria hemimélica en un adulto. Radiografías en carga de ambos pies, cortes axiales y reconstrucción sagital de tomografía computarizada que muestran afectación del pie derecho con un fragmento óseo irregular y cambios degenerativos en la articulación tibioastragalina con deformidad del astrágalo. Pie izquierdo sano.
En adultos (Figuras 6 y 7), se cita como causa de pinzamiento doloroso en la cámara posterior del tobillo(50), aunque también como causa de impingement anterior(51), o confundirse con un osteocondroma a pesar de sus diferencias histológicas. Mientras el osteocondroma reproduce una arquitectura similar a la de la placa de crecimiento, la displasia epifisaria hemimélica muestra en su cubierta cartilaginosa áreas con acúmulos de condrocitos y pequeñas áreas de cartílago calcificado no reabsorbido(52). Por otra parte, la presencia de osteocondromas en la parte posterior del astrágalo es muy rara. En una serie de 7 casos en los que se produjo rotura a través del pedículo en relación con ejercicio físico, Carpintero et al. no señalan ninguna en esta localización(53).
El talus bipartitus probablemente sea la alteración congénita del astrágalo más parecida al síndrome de Trevor. Es muy poco frecuente, registrándose en la bibliografía como casos aislados(54) o series muy cortas (4 o 5 casos), casi siempre en personas jóvenes, en las que no se pueden encontrar referencias a posible bilateralidad(55).
Algunos autores lo han relacionado también con una infección neonatal(56). El aspecto radiológico puede aparentar una fractura y así relacionarse con microtraumatismos repetidos en la infancia o inestabilidad(57), aunque su principal característica es la articulación del fragmento posterior con el calcáneo , llegando a formar una prolongación en consola (Figura 8).
En su evolución suele presentar dolor, grados variables de afectación articular y edema óseo visible en los estudios por RM(10) que lleva a plantear tratamientos quirúrgicos en la serie de 4 casos de Rammelt et al.(58).
El tratamiento del dolor producido por un talus bipartitus, síndrome de Trevor o un os trigonum de gran tamaño no está sistematizado, al registrarse casos esporádicos y series muy cortas. Desde tratamiento conservador a resección artroscópica o abierta de fragmentos, hasta la artrodesis subastragalina en muchos casos por la inestabilidad creada(58,59).
Mann y Myerson realizan resección abierta del fragmento posterior del talus bipartitus en 5 casos de pacientes jóvenes sin resultados concluyentes y persistencia del dolor en 2 de ellos(60).
En el síndrome de Trevor detectado en niños y adolescentes se recomienda tratamiento quirúrgico con resección de masas óseas(24) incluso realizando doble abordaje artroscópico(61) y un seguimiento minucioso hasta la maduración esquelética, que debe prolongarse en la edad adulta.
En nuestra experiencia, la resección simple de grandes fragmentos de diferente origen (os trigonum, talus bipartitus, Trevor…) no ha dado buenos resultados en adultos, al no modificar las condiciones patológicas generadas en el tarso posterior: artrosis y colapso de la articulación subastragalina, y choque tibioastragalino anterior, empeorando algunas veces el dolor previo a la cirugía.
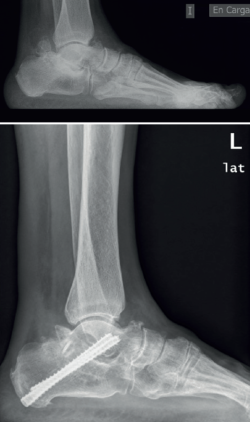
Hemos planteado en algunos de estos casos la artrodesis subastragalina por vía posterior, utilizando el propio osículo como autoinjerto (Figura 9), junto con artroscopia de tobillo por vía anterior sin resultados concluyentes por el momento y que precisan ser analizados a más largo plazo.
La práctica totalidad de las alteraciones morfológicas de la zona apofisaria posterior del astrágalo, en mayor o menor medida, van a ensombrecer a la larga el futuro de la articulación subastragalina y en muchos casos también el del tobillo.
El os trigonum clásico o un tubérculo de Stieda sintomáticos pueden beneficiarse de un tratamiento quirúrgico precoz y poco invasivo como el desbridamiento artroscópico o la resección simple, lo que no ocurrirá en general con el talus bipartitus o las repercusiones del síndrome de Trevor.
En cualquier caso y especialmente en estos últimos, un correcto diagnóstico diferencial permitirá establecer un pronóstico y un plan de información y seguimiento, la historia natural del proceso, el momento idóneo para un tratamiento quirúrgico ajustado a la necesidad y la edad del paciente, y atenuar unas consecuencias patológicas que con gran probabilidad van a producirse.
Conclusión
La frecuente presencia de alteraciones óseas comunes como el os trigonum o tubérculo posterolateral prominente (Stieda) es casi siempre un factor determinante en la aparición o el agravamiento de los síntomas dolorosos englobados dentro de los llamados síndromes de pinzamiento posterior del tobillo.
En aquellos casos con masa ósea considerable, como consecuencia de os trigonum gigante, talus bipartitus o síndrome de Trevor, se produce a lo largo del tiempo una listesis posterior de esta, con la consiguiente basculación del cuerpo del astrágalo, produciendo en el adulto artrosis subastragalina posterior y choque tibioastragalino anterior con formación de osteofitos y limitación dolorosa de la movilidad.
Es imprescindible un diagnóstico etiológico y diferencial del proceso causal, con valoración de todas las estructuras anatómicas afectadas alrededor del tarso, a la hora de plantear un tratamiento quirúrgico integral que hasta el momento no consideramos resuelto.
Figuras
Figura 1. Astrágalo. Anatomía normal del astrágalo, visión lateral y axial. Apófisis posterolateral y posteromedial.
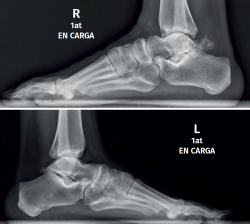
Figura 2. Os trigonum bilateral. Radiografías de ambos pies en carga que muestran un os trigonum bilateral, de gran tamaño en el lado derecho, sintomático, donde se asocian cambios degenerativos en la articulación subastragalina posterior y choque tibioastragalino.
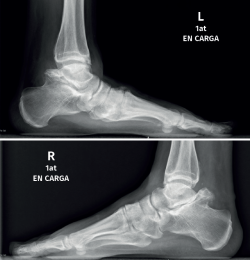
Figura 3. Talus bipartitus bilateral con severos cambios degenerativos en la articulación subastragalina y choque tibioastragalino en ambos lados, más marcados en el lado izquierdo.
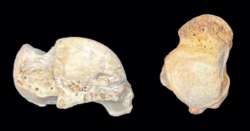
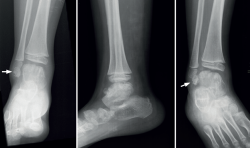
Figura 4. Enfermedad de Trevor. Displasia epifisaria hemimélica en un niño de 5 años. Radiografías anteroposterior, lateral y oblicua del tobillo que muestran un centro de osificación en el lado lateral del astrágalo separado de la epífisis (flecha).
Figura 5. Enfermedad de Trevor. Displasia epifisaria hemimélica en un niño de 5 años. Cortes axiales de tomografía computarizada y reconstrucción sagital que muestran varios centros de osificación irregulares separados de la epífisis. Corte axial T1 de resonancia magnética que muestra uno de los fragmentos de osificación de la misma intensidad de señal que la médula ósea (flecha).
Figura 6. Enfermedad de Trevor. Displasia epifisaria hemimélica en un adulto. Radiografías en carga de ambos pies, cortes axiales y reconstrucción sagital de tomografía computarizada que muestran afectación del pie derecho con un fragmento óseo irregular y cambios degenerativos en la articulación tibioastragalina con deformidad del astrágalo. Pie izquierdo sano.
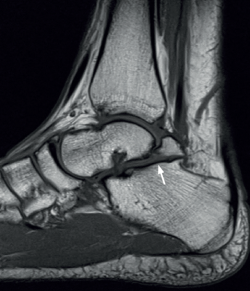
Figura 7. Enfermedad de Trevor. Displasia epifisaria hemimélica en un adulto. Cortes axiales de densidad protónica y sagitales T1 que muestran el fragmento óseo posterior separado del resto del astrágalo (flechas).
Figura 8. Talus bipartitus. Resonancia magnética sagital T1 que muestra un astrágalo bipartito que afecta a la articulación subastragalina posterior en aproximadamente el 40% (flecha) y al margen posterior de la articulación tibiotalar.
Tablas
Información del artículo
Cita bibliográfica
Autores
José Enrique Galeote Rodríguez
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Clínico Universitario San Carlos. Madrid
Coordinador del Grupo de Pie y Tobillo de Madrid
Laura Serrano Mateo
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Clínico San Carlos. Madrid
José Luis Tomé Delgado
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Clínico Universitario San Carlos. Madrid
María Gaudiosa Puerto Vázquez
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Clínico San Carlos. Madrid
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de interés.
Referencias bibliográficas
-
1Vázquez Osorio T. Desarrollo de la articulación subastragalina en embriones y fetos humanos. Universidad Complutense de Madrid, Facultad de Medicina; 2000.
-
2Tachdjan MO. Ortopedia pediátrica. 1.ª ed. Ed. Interamericana; 1976.
-
3Orts Llorca F. Anatomía humana. 4.ª ed. Barcelona: Editorial Científico Médica; 1970.
-
4Sarrafian SK. Anatomy of the foot and ankle. Philadelphia: J.B. Lippincot Company; 1983.
-
5Rosenmuller J. De nonnullismusculorum corporis humani varietatibus. 1st ed. Leipzig; 1804.
-
6Bardeleben K. Das Intermedium tarsi beim Menschen. Med Nat. 1883;17:37-9.
-
7Chao W. Os trigonum. Foot Ankle Clin. 2004;9(4):787-96.
-
8Schreiber A, Differding P, Zollinger H. Talus partitus. J Bone Joint Surg. 1985;67 B(3):430-1.
-
9Strehle E. Über Abnormitäten im Bereich der Tarsalknochen und ihre klinische Bedeutung: mit besonderer Berücksichtigung eines selbst beobachteten Falles einer Talusmißbildung: Oberreuter; 1928. pp. 5-12.
-
10Pomeranz CL, Morrison WB, Desai V, Zoga AC, Belair JA. Talus Partitus: a review of five cases diagnosed by MRI. Skeletal Radiol. 2020 Mar;49(3):491-501.
-
11Shepherd FJ. A Hitherto Undescribed Fracture of the Astragalus. J Anat Physiol. 1882 Oct;17(Pt 1):79-81.
-
12Cloquet JM. D'anatomie descriptive du corps humain. 1.ª ed. París: Béchet Jeune; 1825.
-
13Majeed H, McBride DJ. Talar process fractures: An overview and update of the literature. EFORT Open Rev. 2018 Mar 29;3(3):85-92.
-
14Cedell CA. Rupture of the posterior talotibial ligament with the avulsion of a bone fragment from the talus. Acta Orthop Scand. 1974;45(3):454-61.
-
15Banks A, Caldarella D. Fractures of the posteromedial process of the talus. J Am Pod Med Assoc. 1994;84:66-70.
-
16Bohay D, Manoli A. II Occult fractures following subtalar joint injuries. Foot Ankle Int. 1996;17(3):164-9.
-
17Stefko RM, Lauerman W. Tarsal Syndrome Process Caused by an Unrecognized (Cedell Fracture Fracture) the Posterior of the Talus. J Bone Joint Surg. 1994;76A(1):116-8.
-
18Chioros P, Frankel S, Sidlow C. Unusual osteochondroma of the foot and ankle. J Foot Surg. 1987;26(5):407-11.
-
19Ercin E, Bilgili M, Gamsizkan M, Avsar S. Talar Osteochondroma Fracture Presenting as Posterior Ankle Impingement. J Am Podiatr Med Assoc. 2016;106(3):225-8.
-
20Ozmeric A, Hurriyet N, Kocadal O, Kara T, Pepe M, Gozel S. Arthroscopic treatment of synovial chondromatosis in the ankle joint. Int J Surg Case Rep. 2014;5(12):1010-3.
-
21Mouchet A, Belot J. La tarsomegalie. J Radiol Electrol. 1926;10:289-93.
-
22Trevor D. Tarso-epiphyseal aclasis. J Bone Joint Surg. 1950;32B(2):204-13.
-
23Fairbank TJ. Dysplasia epiphysialis hemimelica. J Bone Joint Surg. 1956;38B(1):237-57.
-
24Struijs PAA, Kerkhoffs GMMJ, Besselaar PP. Treatment of Dysplasia Epiphysealis Hemimelica: A Systematic Review of Published Reports and a Report of Seven Patients. J Foot Ankle Surg. 2012;51(5):620-6.
-
25Wynne-Davies R, Fairbank T. Atlas de enfermedades generalizadas del esqueleto. Barcelona: Salvat; 1982.
-
26Azouz E, Slomic A, Marton D, Rigault P, Finidori G. The variable manifestations of Dysplasia epiphysealis hemimelica. Pediat Radiol. 1985;15:44-9.
-
27Gokkus K, Aydin A. Dysplasia epiphysealis hemimelica: a diagnostic dilemma for orthopedic surgeons and a nightmare for parents. J Postgrad Med. 2014;60(1).
-
28Viladot A. Síndrome de la cola del astrágalo. Rev Pie Tobillo. 2016;58:73-7.
-
29Malicky E, Crary J, Houghton M, Agel J, Hansen SJ, Sangeorzan B. Talocalcaneal and Subfibular Impingement in Symptomatic Flatfoot in Adults. J Bone Joint Surg. 2002;84A(11):2005-9.
-
30Aparisi Gómez M, Aparisi F, Bartoloni A, Ferrando Fons M, Battista G, Guglielmi G, et al. Anatomical variation in the ankle and foot: from incidental finding to inductor of pathology . Part I: ankle and hindfoot. Insights Imaging. 2019;2(10):1-13.
-
31Cencig B, Moradi R, Karaoglu S. Posterior Ankle Impingement Syndrome in a Nonathletic Population Causes, Treatment Modalities, and the Results of Endoscopic. J Am Pod Med Assoc. 2023;113(4):1-8.
-
32Berman Z, Tafur M, Ahmed SS, Huang BK, Chang EY. Ankle impingement syndromes: an imaging review. Br J Radiol. 2017 Feb;90(1070):20160735.
-
33Lavery KP, Mchale KJ, Rossy WH, Theodore G. Ankle impingement. J Orthop Surg Res. 2016;11:1-7.
-
34Walsh KP, Durante EC, Moser BR, Coetzee JC, Mcgaver RS. Surgical Outcomes of Os Trigonum Syndrome in Dancers A Case Series. Orthop J Sport Med. 2020;8:1-7.
-
35Arieta-Araunabeña AUZ, Puente CS De, Rodríguez AM, De los Mozos Bozalongo R, Legorburu Ortega M, Fernández Alba R, et al. Artroscopia posterior de tobillo. La experiencia y los resultados clínicos de nuestro centro. Rev Pie Tobillo. 2021;35(1):35-40.
-
36Franco Gómez R, Vega García J, Dalmau Coll A, Pérez Montoya M, Codina Graño D, Redó Gómez D, Ramazzini Castro JR. Resultados del tratamiento artroscópico del pinzamiento blando de tobillo. Rev Pie Tobillo. 2010;24(2):25-30.
-
37Theodoulou MH, Ravine M. Posterior Ankle Impingement. Clin Podiatr Med Surg. 2023;40(3):413-24.
-
38Nikolopoulos D, Safos G, Moustakas K, Sergides N, Safos P, Siderakis A, et al. Endoscopic Treatment of Posterior Ankle Impingement Secondary to Os Trigonum in Recreational Athletes. Foot Ankle Orthop. 2020;5(3):1-10.
-
39Chun L, Bastrom TP, Carroll AN, Edmonds EW. Functional Outcomes of Arthroscopic Os Trigonum Excision in Adolescents. Pediatr Orthop. 2021;41(10):904-10.
-
40Mann R, Coughlin M. Surgery of the foot and ankle. 7.ª ed. St Louis, Missouri: Mosby; 1999.
-
41Boack D, Manegold S. Peripheral talar fractures. Injury. 2004;35(SB23):23-35.
-
42Turner W. A secondary astragalus in the human foot. J Anat Physiol. 1882;17(1):82-3.
-
43Ebraheim NA, Patil V, Frisch NC, Liu X. Diagnosis of medial tubercle fractures of the talar posterior process using oblique views. Injury. 2023;(2007):1313-7.
-
44Arealis G, Nikolaou VS, Lacon A, Ashwood N, Hayward K, Karagkevrekis C. Case Report Trevor’s Disease: A Literature Review regarding Classification, Treatment, and Prognosis apropos of a Case. Case Rep Orthop. 2014;2014:1-8.
-
45Azzoni R. Dysplasia epiphysealis hemimelica of the talus. J Orthopaed Traumatol. 2009;10:43-6.
-
46Cruz-Conde R, Amaya S, Valdivia P, Hernández M, Calvo M. Dysplasia epiphysealis hemimelica. J Pediatr Orthop. 1984;4:625-9.
-
47Degnan AJ, Ho-Fung VM. More Than Epiphyseal Osteochondromas: Updated Understanding of Imaging Findings in Dysplasia Epiphysealis Hemimelica (Trevor Disease). AJR Am J Roentgenol. 2018 Oct;211(4):910-9.
-
48Sadeghifar A, Heshmati A. Dysplasia Epiphysealis Hemimelica (Trevor Syndrome) of Talus in a 21-Year Old Woman; Case Report. Arch Bone Joint Surg. 2014;66(1):66-8.
-
49Dávila Tarongi J, Llanos Alcázar L. Displasia hemimélica bilateral de astrágalo. Rev Pie Tobillo. 1994;8(2):25-8.
-
50Satija B, Kumar S, Kapoor S, Pawar I. Dysplasia Epiphysealis Hemimelica of Talus Mimicking Posterior Ankle Impingement Syndrome in a Young Male: A Case Report with Review of the Literature. J Foot Ankle Surg. 2013;52(4):518-22.
-
51Gökkus K, Aydin A, Sagtas E. Trevor’s disease: mimicking anterior ankle impingement syndrome: case report. Knee Surg Sport Traumatol Arthrosc. 2012;20:1875-8.
-
52Glick R, Khaldi L, Ptaszynski K, Steiner GC. Dysplasia epiphysealis hemimelica (Trevor disease ): a rare developmental disorder of bone mimicking osteochondroma of long bones. Himan Pathol. 2007;38:1265-72.
-
53Carpintero P, Leo F, Zafra M, Montero M, Berral F. Fractures of Osteochondroma during Physical Exercise. Am J Sports Med. 2003;31(6):1003-6.
-
54Eichenbaum MD, Austin LS, Raikin SM. Chronic ankle pain secondary to talus partitus: two case reports. Foot Ankle Int. 2010 Mar;31(3):247-50.
-
55Griffet J, Habre J, Abou-Daher A, El Hayek T. Talus bipartitus. Rev Chirigie Orthop. 2004;90:369-71.
-
56Boszczyk AM, Kołodziej Ł. Talus Bipartitus Etiology - Is Neonatal Infection Involved? Acta Chir Orthop Traumatol Cech. 2016;83(1):47-9.
-
57Weinstein S, Bonfiglio M. Unusual Accessory (Bipartite) Talus Simulating Fracture. J Bone Joint Surg. 1975;57A:1161-3.
-
58Rammelt S, Zwipp H, Prescher A. Talus Bipartitus: A Rare Skeletal Variation. J Bone Joint Surg Am. 2011;93(e21):1-9.
-
59Zwiers R, Leeuw PAJ De, Kerkhoffs GMMJ, Dijk CN Van. Talus bipartitus: a systematic review and report of two cases with arthroscopic treatment. Knee Surg Sport Traumatol Arthrosc. 2018;26(7):2131-41.
-
60Mann HA, Myerson MS. Treatment of posterior ankle pain by excision of a bipartite talar fragment. J Bone Joint Surg Br. 2010;92B:954-7.
-
61Fetih TN, Oyoun NA, Hashad RM. Combined Anterior and Posterior Ankle Arthroscopy for Dysplasia Epiphysealis Hemimelica of the Ankle in a Child: A Case Report. J Orthop Case Reports. 2019;9(1):90-3.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Una gran sociedad científica y una gran familia
- El síndrome de Trevor y otros procesos dolorosos de la apófisis posterior del astrágalo en el adulto
- Estudio sobre dos técnicas quirúrgicas para el tratamiento de la braquimetatarsia congénita en adolescentes
- Evaluación radiológica de la reducción tibiofibular mediante fijación sindesmal aislada de fracturas Weber C
- ¿Se complican los <em>hallux valgus</em>? Revisión de nuestra experiencia a corto plazo
- Metatarsalgia de transferencia tras cirugía del <em>hallux valgus</em>
- Reconstrucción del canal peroneo mediante la técnica de bloque óseo: a propósito de un caso y revisión de la literatura
- Luxación del tibial posterior: técnica quirúrgica y revisión de la literatura
- Luxación aguda postraumática de la tercera a la quinta metatarsofalángicas. A propósito de un caso y revisión bibliográfica
- Comentarios al artículo “Tasa de publicación de las presentaciones en el congreso de la Sociedad Española de Medicina y Cirugía de Pie y Tobillo. No se publica lo que se comunica”
- Memoria de la “Beca SEMCPT para médicos en formación en unidad docente acreditada 2023”. Rotación en el Hospital Universitario Quirónsalud Madrid
- Revista de revistas
Más en Google Scholar


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.