Por qué y cómo tratar la inestabilidad lateral crónica de tobillo artroscópicamente. Las preguntas que nos hacemos
Why and how to treat chronic lateral ankle instability arthroscopically. The questions we ask ourselves
Resumen:
La entorsis de tobillo es uno de los motivos más frecuente de consulta en las urgencias hospitalarias. El complejo ligamentoso lateral se ve afectado en el 77% de las ocasiones, siendo el mecanismo lesional más frecuente en inversión y flexión plantar, donde el ligamento talofibular anterior (LTFA) actúa como principal estabilizador del tobillo. Un 20-40% de los pacientes evolucionan a una inestabilidad crónica lateral de tobillo tras una entorsis de tobillo o tras repetidos episodios.
El objetivo de este trabajo es contestar a ciertas preguntas respecto a las técnicas de tratamiento quirúrgico, al papel de la cirugía artroscópica, cuándo llevar a cabo una reparación directa o cuándo técnicas de reconstrucción, el papel del ligamento calcaneofibular (LCF) y los conceptos de inestabilidad rotatoria y multidireccional.
Abstract:
Ankle sprain is one of the most frequent reasons for consultation in hospital emergencies. The lateral ligament complex is affected 77% of the time, being the most common injury mechanism in inversion and plantar flexion, where the anterior talofibular ligament (ATFL) acts as the main stabilizer of the ankle. Between 20-40% of patients progress to chronic lateral ankle instability after ankle sprain or after repeated episodes.
The objective of this work is to answer certain questions regarding surgical treatment techniques, the role of arthroscopic surgery, when to perform direct repair or when to perform reconstruction techniques, the role of the calcaneofibular ligament (CFL) and the concepts of rotational instability and multidirectional.
Introducción
La entorsis de tobillo es uno de los motivos más frecuentes de consulta en las urgencias hospitalarias, siendo aproximadamente el 80% de todas las lesiones del tobillo. El complejo ligamentoso lateral se ve afectado en el 77% de las ocasiones(1). El mecanismo lesional más frecuente es en inversión y flexión plantar, donde el ligamento talofibular anterior (LTFA) actúa como principal estabilizador.
La valoración y el tratamiento inicial son cruciales a la hora de evitar complicaciones, errores en el diagnóstico y la evolución a una inestabilidad crónica de tobillo.
Independientemente, aproximadamente el 20-40% de los pacientes evolucionan a una inestabilidad crónica lateral de tobillo (ICLT)(2,3). El 80% de la artrosis de tobillo es postraumática, siendo la primera causa las fracturas maleolares, seguida de la inestabilidad de tobillo(4).
En los últimos años han surgido temas que han generado gran controversia en el tratamiento de la ICLT y ciertos aspectos relacionados con la inestabilidad de tobillo. El objetivo de este trabajo es realizar una actualización en el tratamiento artroscópico de la ICLT basada en las revisiones sistemáticas y metaanálisis al respecto.
¿Por qué realizar técnicas anatómicas?
Existe cierto consenso en que el tratamiento quirúrgico en la ICLT debe plantearse a partir de los 6 meses de fracaso del tratamiento rehabilitador o cuando el paciente tiene una larga historia de sensación de inestabilidad o fallos en el tobillo que le impide realizar sus actividades cotidianas o deportivas.
Tradicionalmente, se han descrito 2 grandes grupos de técnicas quirúrgicas, las “técnicas anatómicas”, en las que se realiza una reparación directa del tejido en su lugar nativo o mediante sustitución por alo- o autoinjertos en una posición anatómica, es decir, reconstruyendo mediante túneles óseos en su posición correcta la disposición del ligamento; o aquellas “técnicas no anatómicas”.
Durante muchos años se han usado técnicas no anatómicas empleando un hemitendón del peroneo corto y realizando distintas tenorrafias o túneles fibulares con el objetivo de dar estabilidad al tobillo.
Noailles(5) en una revisión sistemática encuentra una mayor incidencia de artrosis de tobillo en las técnicas no anatómicas comparada con la reparación directa; además, cuestiona el uso del peroneo corto por su importante papel en la estabilización en inversión tibiotalar. Vuurberg(6) también concluye en los mejores resultados funcionales con las técnicas anatómicas comparadas con las no anatómicas.
Revisiones sistemáticas/Metaanálisis: actualmente existe consenso en que las técnicas anatómicas ofrecen unos mejores resultados en lo que se refiere a resultados funcionales, menor riesgo de rigidez y evolución a cambios degenerativos articulares(5,6).
¿Debemos corregir la desaxación en varo del retropié en presencia de inestabilidad crónica lateral de tobillo?
El tratamiento quirúrgico de la ICLT sigue siendo un reto para el cirujano ortopédico y objeto de debate.
Es esencial realizar una correcta valoración clínica, prestando especial atención a las desaxaciones en varo del retropié. En 2007, Vienne(7) introduce el concepto de la corrección estática y dinámica en la inestabilidad de tobillo en aquellos casos de deformidades en varo del retropié, lo que implicaría la corrección del varo mediante una osteotomía de deslizamiento lateral de calcáneo. Posteriormente, Krause(8) en 2018 concluye la necesidad en pacientes jóvenes de llevar a cabo una corrección del varo asociada al tratamiento de la ICLT y, en esta línea, Lintz(9) y el grupo internacional de estudio de tomografía computarizada (TC) en carga publican un mayor riesgo de inestabilidad de tobillo asociada a desaxación en varo en un estudio llevado a cabo en 2019 empleando TC en carga. Yoshimoto(10) en un trabajo de 2023 encuentra peores resultados funcionales en presencia de deformidad en varo.
Aunque el tratamiento debe ser individualizado, por todo ello, la literatura científica avala el tratamiento combinado en este grupo de pacientes, más con el auge de las técnicas mínimamente invasivas para realizar osteotomía de calcáneo.
Revisiones sistemáticas/Metaanálisis: los pacientes con desaxación en varo presentan peores resultados en el tratamiento de la ICLT.
¿Tratamiento artroscópico o abierto en la inestabilidad lateral crónica?
Es indiscutible la gran popularidad de los procedimiento artroscópicos. En los últimos 15 años hemos asistido al desarrollo de un gran número de técnicas artroscópicas para el tratamiento de la ICLT. A todo ello ha contribuido en gran medida la disponibilidad de implantes específicos y de sistemas sin nudos.
Inicialmente, las primeras revisiones sistemáticas mostraban resultados similares en lo que se refiere a escalas de valoración cómo la de la American Orthopedic Foot and Ankle Society (AOFAS), de Karlsson y la escala visual analógica (EVA), sin encontrar diferencias estadísticamente significativas, si bien apuntaban al menor dolor postoperatorio y estancia media, así como complicaciones de las partes blandas, a favor de las técnicas artroscópicas(11,12,13,14).
Brown(15) en un metaanálisis encuentra unos resultados similares en las técnicas artroscópicas en las escalas de la AOFAS y de Karlsson.
Aunque alguna revisión sistemática ha descrito una mayor tasa de complicaciones en las técnicas artroscópicas, hay que matizar que en ese trabajo se incluyen técnicas percutáneas con un alto índice de lesiones nerviosas(16,17). Sin embargo, en las últimas revisiones sistemáticas se objetiva una tasa de complicaciones de las partes blandas y de la herida quirúrgica menor(18,19). Las complicaciones más frecuentes en ambas técnicas incluyen las lesiones neurológicas, problemas de la herida quirúrgica o los portales, trombosis venosa profunda o la recidiva de la inestabilidad.
En los últimos trabajos parecen ser superiores los resultados de las técnicas artroscópicas. Xiaosong(18) en una revisión sistemática y metaanálisis concluye que la reparación artroscópica tiene unos resultados excelentes comparables con la cirugía abierta, mejorando lo que se refiere al dolor postoperatorio debido a ser un procedimiento mínimamente invasivo, siendo la tasa de complicaciones similar en ambos procedimientos –lesiones nerviosas, dolor persistente, trombosis venosa profunda, complicaciones de las heridas quirúrgicas y recidiva de la inestabilidad– y concluyendo que los resultados clínicos en las distintas escalas son superiores en las técnicas artroscópicas.
En 2020, Moorthy(20) concluye que las técnicas artroscópicas se han convertido en el método de elección en el tratamiento de la ICLT y permite el diagnóstico y el tratamiento de lesiones asociadas. Es una técnica simple y reproducible, al igual que las técnicas abiertas, con menores complicaciones cutáneas.
Attia(21) encuentra que, aunque la técnica artroscópica es más exigente desde el punto de vista técnico, los resultados son superiores en la escala de la AOFAS, EVA del dolor y tiempo hasta la carga completa; sin embargo, el tiempo quirúrgico, la tasa de complicaciones y los test de cajón anterior y estrés en varo son excelentes y estadísticamente comparables.
Woo(22) publica unos resultados superiores en la técnica artroscópica en la EVA y la escala de la AOFAS a los 6 y 12 meses de la cirugía en comparación con la técnica abierta.
En definitiva, mediante las técnicas anatómicas de reparación y reconstrucción del complejo lateral se obtienen unos resultados clínicos similares y probablemente con un menor índice de complicaciones, así como de dolor postoperatorio y estancia media hospitalaria.
El segundo argumento a favor de las técnicas artroscópicas es la valoración y el tratamiento de las lesiones asociadas. La incidencia de lesiones asociadas oscila entre el 70 y el 100%(23,24,25,26). Existe consenso en el tratamiento combinado y en el mismo tiempo quirúrgico de las lesiones osteocondrales(27) mediante cualquiera de las técnicas de estimulación medular que tenemos a nuestro alcance.
Revisiones sistemáticas/Metaanálisis: los resultados de las técnicas artroscópicas son similares a los de las técnicas abiertas, aunque en los últimos trabajos se objetiva un menor índice de complicaciones, así como la posibilidad de tratar lesiones asociadas y menor dolor postoperatorio.
¿Cuándo optar por la reparación directa artroscópica del ligamento talofibular anterior?
La reparación directa artroscópica del LTFA ofrece unos resultados excelentes; existen distintas técnicas descritas con 1 o 2 implantes sin nudos y con aumentación. Inicialmente descrita por Conte-Real(17) y Acevedo(28), y posteriormente modificada por Vega(29) realizando una técnica all-inside con implante sin nudos y un tercer portal accesorio. En la técnica descrita por Conte-Real(18) en 2009 se constata un alto número de lesiones neurológicas del nervio sural debido a ser una técnica mixta con un tiempo percutáneo para la recuperación de las suturas y realizar una plicatura del retináculo lateral de los extensores, como ya modificó Gould a la técnica de Bröstrom.
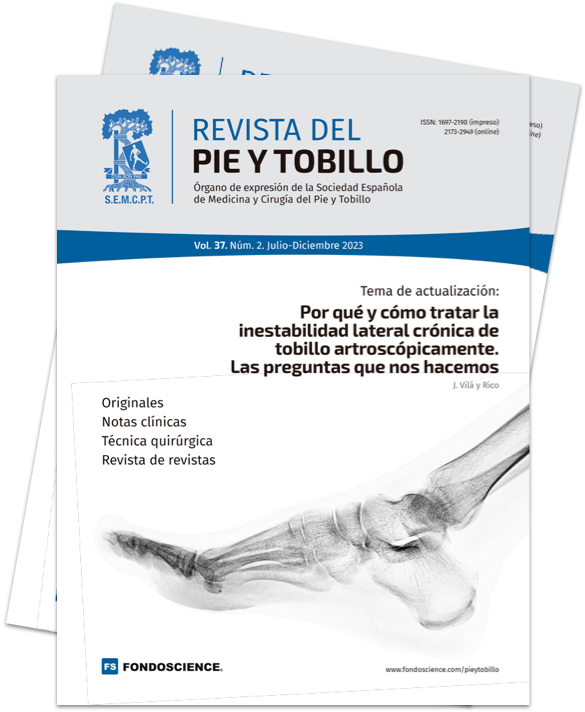
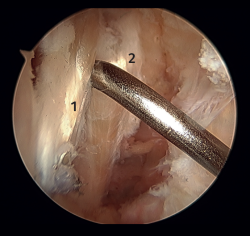
La principal indicación es la rotura del fascículo superior del LTFA de su inserción fibular presentando una buena calidad tisular del remanente de ligamento (Figuras 1 y 2).
La técnica puede realizarse a través de un portal anterolateral único modificado o empleando un portal accesorio. El empleo de un portal único reduce el riesgo de lesionar la rama intermedia cutánea dorsal del nervio peroneo superficial(25).
Vega(30) propugna el empleo de una aumentación sintética empleando suturas de alta resistencia, publicando unos resultados excelentes. Ulku(31) encuentra unos resultados comparables al Broström abierto con esta técnica, siendo un procedimiento seguro artroscópicamente.
Mortada-Mahmoud(32) recientemente ha publicado un estudio retrospectivo de 100 pacientes tratados mediante reparación directa artroscópica con un seguimiento mínimo de 24 meses, concluyendo que es una técnica que restaura la estabilidad del tobillo con mejoría en las escalas funcionales y bajo índice de complicaciones.
Lan(33) en 2021, en una interesante revisión sistemática de las distintas técnicas de aumentación, concluye que los mejores resultados se obtienen cuando se ha realizado una reparación previa del remanente del LTFA bien mediante un procedimiento abierto o artroscópico, y no aconseja el empleo de la aumentación aislada por los peores resultados. Wittig(34) y Nathaniel(35) recientemente publican que la aumentación permite un protocolo de rehabilitación acelerado sin comprometer la estabilidad del tobillo.
Revisiones sistemáticas/Metaanálisis: la técnica de reparación directa all-inside artroscópica ofrece resultados excelentes y similares al procedimiento abierto de Broström-Gould. Si bien la necesidad de un remanente tisular de buena calidad es fundamental. La aumentación con suturas sintéticas asociada a la reparación podría permitir una rehabilitación más precoz.
¿Cuándo realizar una reconstrucción artroscópica del ligamento talofibular anterior?
Las técnicas de reconstrucción con injerto del LTFA mediante cirugía abierta fueron descritas por Jeys(36) y Coughlin(37) a principios de los 2000. Posteriormente y basadas en ellas, se han descrito distintas técnicas artroscópicas(38,39) que permiten restaurar la estabilidad articular con una baja tasa de complicaciones, siendo en definitiva las técnicas de elección en aquellos casos de mala calidad tisular, cuando la rotura del LTFA es en la inserción talar o en la parte media del ligamento, cirugía de revisión, pacientes de alta demanda funcional, hiperlaxitud y elevado índice de masa corporal (IMC).
Son técnicas más exigentes desde el punto de vista técnico, si bien el desarrollo de implantes de tipo biotenodesis y sistemas dinámicos de anclaje cortical ha facilitado en gran medida su realización y permite la realización de túneles ciegos disminuyendo las complicaciones neurovasculares. Se han descrito una gran variedad de técnicas y de empleo de injertos, cada uno de ellos con sus potenciales ventajas y desventajas(19).
Brambilla(40) en una revisión sistemática se pregunta por el mejor injerto para la reconstrucción lateral de tobillo, sin encontrar en la bibliografía estudios de suficiente calidad para avalar el alo- o el autoinjerto. Las conclusiones de este metaanálisis arrojan unos resultados similares en cuanto a estabilidad, si bien el aloinjerto presenta las ventajas de acortar el tiempo quirúrgico y fundamentalmente evitar la morbilidad en la zona donante.
Lu(41) y Li(42) en 2 metaanálisis que incluyen 12 y 6 trabajos, respectivamente, en lengua inglesa, encuentran unos resultados excelentes en las técnicas de reconstrucción artroscópicas, concluyendo que es un método excelente de estabilización con escasas complicaciones y sin problemas relacionados con el aloinjerto.
Existen pocos estudios biomecánicos. Clanton(43) realiza un estudio empleando injerto de semitendinoso; la carga máxima al fracaso no fue significativamente diferente del LTFA intacto. La rigidez media de la reconstrucción con injerto tampoco fue significativamente diferente del LTFA intacto, por lo que concluye que la reconstrucción anatómica con injerto presenta una resistencia y una rigidez similares a las del ligamento intacto en un modelo cadavérico a tiempo cero. En esta misma línea, Mellado(44,45) publica un estudio comparativo biomecánico en cadáver de la reparación directa y la reconstrucción con injerto, objetivando buenos resultados en ambas técnicas y simplemente encontrando una diferencia significativa en la rotación interna en el plano axial a favor de la reconstrucción.
Un tema debatido es el IMC. Muchos estudios indican que el elevado IMC es una indicación para realizar un procedimiento de reconstrucción, pero no existe consenso en su valor. Xu(46) y Jung(47) indican un valor superior a 25 kg/m2, mientras que Dierckman(48) lo indican por encima de 30 kg/m2.
Revisiones sistemáticas/Metaanálisis: las técnicas de reconstrucción ofrecen buenos resultados en casos de grandes inestabilidades, de mala calidad tisular, alta demanda funcional y elevado IMC.
¿Cuándo reconstruir el ligamento calcaneofibular?
El ligamento calcaneofibular (LCF) es un potente estabilizador del tobillo, así como de la articulación subtalar. Aproximadamente, el 30% de las inestabilidades de tobillo coexisten con inestabilidad de la articulación subastragalina(45,49).
Un reciente consenso(50) recomienda la reconstrucción del LTFA y el LCF (Figuras 3 y 4) en aquellos casos de laxitud generalizada o cuando existe una mala calidad tisular. Otras indicaciones serían cuando existen dudas de la estabilidad subtalar o en aquellos pacientes con rotura del LCF. Para algunos autores, el elevado IMC superior a 30 kg/m2 también sería una indicación para esta técnica.
Ferkel(51) en 2022 especifica las indicaciones para la reconstrucción: tras el fracaso de la reparación ligamentosa, IMC mayor de 30 kg/m2, casos de laxitud generalizada, atletas o trabajadores de alta demanda funcional y cuando se observe una pobre calidad tisular intraoperatoriamente. Por último, cuando exista una inestabilidad significativa con un ángulo de inclinación talar (talar tilt) mayor de 10° de diferencia comparado con el tobillo contralateral o un ángulo absoluto mayor de 15°. En este mismo trabajo, se concluye que la reparación directa artroscópica del LTFA es una técnica excelente en casos seleccionados y que, sin embargo, son necesarios estudios prospectivos aleatorizados comparativos para recomendar dicha técnica.
Lu(41) en su revisión sistemática encuentra un 80% de atletas que se reincorporan al mismo nivel previo que antes de la lesión. Por lo que concluye que los procedimientos de reconstrucción con aloinjertos mejoran significativamente la funcionalidad y las escalas clínicas con una tasa baja de complicaciones y de recidiva de la inestabilidad.
Hung(52) en un trabajo biomecánico da gran importancia al LCF como estabilizador en inversión tibiotalar y subtalar.
Revisiones sistemáticas/Metaanálisis: la reconstrucción del LTFA y el LCF ofrece unos resultados excelentes, estando indicada en aquellos pacientes con dudas acerca de la estabilidad subtalar y cuando exista una marcada inestabilidad.
¿Cómo abordar artroscópicamente la inestabilidad rotacional/multidireccional?
La inestabilidad rotacional es un concepto relativamente novedoso descrito en 2011 por Buchhorn(53), que describe lesiones combinadas del complejo lateral y del ligamento deltoideo, y describe una técnica de reconstrucción anatómica para ambas lesiones. Aunque no existe evidencia biomecánica de por qué se produce la lesión medial en pacientes que no han sufrido traumatismos en eversión, probablemente el estrés mantenido sobre el complejo medial en la inestabilidad lateral puede evolucionar a una inestabilidad rotacional(54). Se estima que hasta el 10-15% de las ICLT pueden evolucionar a la lesión del complejo medial, especialmente sus fibras más anteriores. Posteriormente, Vega(55) describe la combinación de lesiones del complejo lateral con la lesión en “hoja de libro” (Figura 5 y 6) del fascículo tibiotalar superficial del ligamento deltoideo debido a la excesiva rotación interna en las inestabilidades laterales crónicas, así como su tratamiento mediante reparación directa de ambas lesiones. Acevedo(56) y Vega(55) también describen la posición de seguridad de los anclajes en el maléolo medial.
La duda aún no resuelta por la bibliografía es si en estos casos de inestabilidad de largo tiempo de evolución la mejor opción sería la reparación directa en lugar de la reconstrucción. A la vista de los trabajos revisados en este tema de actualización, probablemente sea más efectiva la reconstrucción del LTFA y el LCF.
Los riesgos potenciales de la reparación artroscópica del complejo medial incluyen las lesiones nerviosas yatrogénicas, fractura del maléolo medial, inestabilidad medial persistente o dolor en la gotiera medial. El procedimiento no es técnicamente complejo, pero requiere experiencia en las técnicas artroscópicas del tobillo(57,58).
De Cesar(59,60) describe el concepto de inestabilidad multidireccional y distingue las inestabilidades combinadas donde puede coexistir ICLT con inestabilidad medial, ICLT con inestabilidad de la sindesmosis (frecuentemente en el contexto de una desaxación en varo) o inestabilidad medial con inestabilidad de la sindesmosis (frecuentemente en el contexto de una desaxación en valgo), de las inestabilidades multidireccionales, donde existe ICLT, inestabilidad medial e inestabilidad crónica de la sindesmosis asociada o no a inestabilidad subtalar.
Revisiones sistemáticas/Metaanálisis: hoy por hoy no existen revisiones sistemáticas ni metaanálisis acerca del mejor tratamiento en las inestabilidades rotacionales ni del papel de la artroscopia. Son necesarios más trabajos prospectivos comparativos para aumentar el nivel de evidencia en las técnicas artroscópicas y de reparación o reconstrucción.
Figuras
Figura 1. Identificación de la inserción fibular del ligamento talofibular anterior con excelente calidad del remanente tisular. Técnica con 2 implantes sin nudos y a través de un portal único modificado.
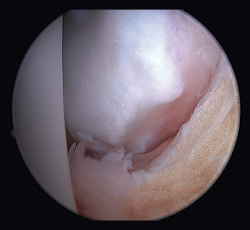
Figura 3. Rotura del ligamento talofibular anterior y el ligamento calcaneofibular con mala calidad tisular del remanente ligamentoso.
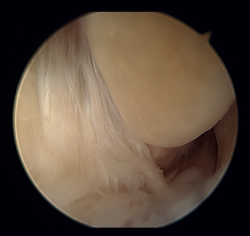
Figura 4. Imagen artroscópica de una doble reconstrucción con aloinjerto del ligamento talofibular anterior (1) y ligamento calcaneofibular (2), objetivándose la correcta tensión.
Figura 5. Rotura en “hoja de libro” en un paciente que presenta inestabilidad crónica lateral de tobillo de largo tiempo de evolución.
Información del artículo
Cita bibliográfica
Autores
Jesús Vilá y Rico
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
Departamento de Cirugía. Universidad Complutense de Madrid. Madrid
Complejo Hospitalario Quirón Ruber. Madrid
Presidente saliente de la Revista del Pie y Tobillo
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de interés.
Referencias bibliográficas
-
1Hølmer P, Søndergaard L, Konradsen L, Nielsen PT,Jørgensen LN. Epidemiology of sprains in the late-ral ankle and foot. Foot Ankle Int. 1994;15:72-4.
-
2Maffulli N, Ferran NA. Management of acute and chronic ankleinstability. J Am Acad Orthop Surg. 2008;16:608-15.
-
3Giannini S, Ruffilli A, Pagliazzi G, Mazzotti A, Evangelisti G, Buda R, et al. Treatment algorithm for chronic lateral ankle instability. Muscles Ligaments Tendons J. 2014;4:455-60.
-
4Valderrábano V, Horisberger M, Russell I, Dougall H, Hintermann B. Etiology of ankle osteoarthritis. Clin Orthop Relat Res. 2009;467(7):1800-6.
-
5Noailles T, Lopes R, Padiolleau G, Gouin F, Brilhault J. Non-anatomical or direct anatomical repair of chronic lateral instability of the ankle: a systematic review of the literature after at least 10 years of follow-up. Foot Ankle Surg. 2018;(24):80-5.
-
6Vuurberg G, Pereira H, Blankevoort L, van Dijk CN. Anatomic stabilization techniques provide superior results in terms of functional outcome in patients suffering from chronic ankle instability compared to non‑anatomic techniques. Knee Surg Sports Traumatol Arthrosc. 2018 Jul;26(7):2183-95.
-
7Vienne P, Schöniger R, Helmy N, Espinosa N. Hindfoot instability in cavovarus deformity: static and dynamic balancing. Foot Ankle Int. 2007 Jan;28(1):96-102.
-
8Krause F, Seidel A. Malalignment and Lateral Ankle Instability: Causes of Failure from the Varus Tibia to the Cavovarus Foot. Foot Ankle Clin. 2018 Dec;23(4):593-603.
-
9Lintz F, Bernasconi A, Baschet L, Fernando C, Mehdi N. Weight Bearing CT International Study Group, de Cesar Neto C, Relationship Between Chronic Lateral Ankle Instability and Hindfoot Varus Using Weight-Bearing Cone Beam Computed Tomography. Foot Ankle Int. 2019 Oct;40(10):1175-81.
-
10Yoshimoto K, Noguchi M, Maruki H, Tominaga A, Okazaki K. Hindfoot Alignment and Ankle Stability Following Arthroscopic Lateral Ankle Ligament Repair. Foot Ankle Int. 2023 Sep;44(9):872-8.
-
11Yeo ED, Lee KT, Sung IH, Lee SG, Lee YK. Comparison of all-inside arthroscopic and open techniques for the modified Brostrom procedure for ankle instability. Foot Ankle Int. 2016;37(10):1037-45.
-
12Li H, Hua Y, Li H, Ma K, Li S, Chen S. Activity level and function 2 years after anterior talofibular ligament repair: a comparison between arthroscopic repair and open repair procedures. Am J Sports Med. 2017;45(9):2044-51.
-
13Rigby RB, Cottom JM. A comparison of the “all-inside” arthroscopic Brostrom procedure with the traditional open modified Brostrom-Gould technique: a review of 62 patients. Foot Ankle Surg. 2019;25(1):31-6.
-
14Yasui Y, Murawski CD, Wollstein A, Takao M, Kennedy JG. Operative Treatment of Lateral Ankle Instability. JBJS Rev. 2016 May 31;4(5):e6.
-
15Brown AJ, Shimozono Y, Hurley ET, Kennedy JG. Arthroscopic versus open repair of lateral ankle ligament for chronic lateral ankle instability: a meta-analysis. Knee Surgery, Sports Traumatology, Arthroscopy. 2020 May;28(5):1611-8.
-
16Guelfi M, Zamperetti M, Pantalone A, Usuelli FG, Salini V, Martín Oliva X. Open and arthroscopic lateral ligament repair for treatment of chronic ankle instability: a systematic review. Foot Ankle Surg. 2018 Feb;24(1):11-8.
-
17Corte-Real NM, Moreira RM. Arthroscopic repair of chronic lateral ankle instability. Foot Ankle Int. 2009;30:213-7.
-
18Zhi X, Lv Z, Zhang C, Kong C, Wei S, Xu F. Does arthroscopic repair show superiority over open repair of lateral ankle ligament for chronic lateral ankle instability: a systematic review and meta-analysis. J Orthop Surg Res. 2020 Aug 26;15(1):355.
-
19Yasui Y, Murawski CD, Wollstein A, Takao M, Kennedy JG. Operative Treatment of Lateral Ankle Instability. JBJS Rev. 2016 May 31;4(5):e6.
-
20Moorthy V, Sayampanathan AA, Meng Yeo NE, Tay KS. Clinical Outcomes of Open versus Arthroscopic Broström Procedure for Lateral Ankle Instability: A Meta-Analysis. J Foot Ankle Surg. 2021 May-Jun;60(3):577-84.
-
21Attia AK, Taha T, Mahmoud K, Hunt KJ, Labib SA, d’Hooghe P. Broström Surgery for Chronic Lateral Ankle Instability:A Systematic Review and Meta-analysis of Comparative Studies. Orthop J Sports Med. 2021;21(7):23259671211015207.
-
22Woo BJ, Lai MC, Koo K. Arthroscopic Versus Open Brostrom-Gould Repair for Chronic Ankle Instability. Foot Ankle Int. 2020;41(6):647-53.
-
23Lee J, Hamilton G, Ford L. Associated intra-articular ankle pathologies in patients with chronic lateral ankle instability: Arthroscopic findings at the time of lateral ankle reconstruction. Foot Ankle Spec. 2011;4:284-9.
-
24Hintermann B, Boss A, Schafer D. Arthroscopic findings in patients with chronic ankle instability. Am J Sports Med. 2002;30:402-9.
-
25Ferkel RD, Chams RN. Chronic lateral instability: arthroscopic findings and longer-term results. Foot Ankle Int. 2007;28:24-31.
-
26Arroyo-Hernández M, Mellado-Romero M, Páramo-Díaz P, García-Lamas L, Vilà-Rico J. Chronic ankle instability: Arthroscopic anatomical repair. Rev Esp Cir Ortop Traumatol. 2017;61:104-10.
-
27Zengerink M, Struijs PAA, Tol JL. Treatment of osteochondral lesions of the talus: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2010;18:238.
-
28Acevedo JI, Mangone P. Arthroscopic Brostrom technique. Foot Ankle Int. 2015;36:465-73.
-
29Vega J, Golanó P, Pellegrino A, Rabat E, Peña F. All-inside arthroscopic lateral collateral ligament repair for ankle instability with a knotless suture anchor technique. Foot Ankle Int. 2013;34:1701-9.
-
30Vega J, Montesinos E, Malagelada F, Baduell A, Guelfi M, Dalmau-Pastor M. Arthroscopic all-inside anterior talo-fibular ligament repair with suture augmentation gives excellent results in case of poor ligament tissue remnant quality. Knee Surg Sports Traumatol Arthrosc. 2020 Jan;28(1):100-7.
-
31Ulku TK, Kocaoglu B, Tok O, Irgit K, Nalbantoglu U. Arthroscopic suture‑tape internal bracing is safe as arthroscopic modified Broström repair in the treatment of chronic ankle instability. Knee Surg Sports Traumatol Arthrosc. 2020;28(1):227-32.
-
32Mortada-Mahmoud A, Fernández-Rojas E, Iglesias-Durán E, Sánchez-Morata E, Vilá-Rico J. Results of Anatomical Arthroscopic Repair of Anterior Talofibular Ligament in Chronic Lateral Ankle Instability Patients. Foot Ankle Int. 2023 Nov 25:10711007231185062.
-
33Lan R, Piatt ET, Bolia IK, Haratian A, Hasan L, Peterson AP, et al. Suture Tape Augmentation in Lateral Ankle Ligament Surgery: Current Concepts Review. Foot Ankle Orthop. 2021;6(4):1-15.
-
34Wittig U, Hohenberger G, Ornig M, Schuh R, Reinbacher P, Leithner A, et al. Improved Outcome and Earlier Return to Activity After Suture Tape Augmentation Versus Broström Repair for Chronic Lateral Ankle Instability. A Systematic Review? Arthroscopy. 2022;38(2):597-608.
-
35Mercer NP, Kanakamedala AC, Azam MT, Hurley ET, Samsonov AP, Walls RJ, et al. Clinical Outcomes After Suture Tape Augmentation for Ankle Instability: A Systematic Review. Orthop J Sports Med. 2020;10(5).
-
36Jeys LM, Harris NJ. Ankle stabilization with hamstring autograft new technique using interference screws. Foot Ankle Int. 2003;24(9):677-9.
-
37Coughlin MJ, Schenck RC, Grebing BR. Comprehensive reconstruction of the lateral ankle for chronic instability using free gracilis graft. Foot Ankle Int. 2004;25(4):231-41.
-
38Vilá-Rico J, Cabestany-Castellà JM, Cabestany-Perich B, Núñez-Samper C, Ojeda-Thies C. All-Inside Arthroscopic Allograft Reconstruction of the Anterior Talo-Fibular Ligament Using an Accesory Transfibular Portal.Foot Ankle Surg. 2017 Dec 23.
-
39Allegra F, El Boustany S, Cerza F, Spiezia F, Maffulli N. Arthroscopic anterior talofibular ligament reconstruction in chronic ankle instability. Two years results. Injury. 2020 Aug;51 Suppl 3:S56-S62.
-
40Brambilla L, Bianchi A, Malerba F, Loppini M, Martinelli N. Lateral ankle ligament anatomic reconstruction for chronic ankle instability: allograft or autograft? A systematic review. Foot Ankle Surg. 2020:26(1):85-93.
-
41Lu A, Wang X, Huang D , Tu Y , Chen L, Huang J, et al. The effectiveness of lateral ankle ligament reconstruction when treating chronic ankle instability: a systematic review and meta-analysis. Injury. 2020; 51(8):1726-32.
-
42Li H, Song Y, Li H, Hua Y. Outcomes After Anatomic Lateral Ankle Ligament Reconstruction Using Allograft Tendon for Chronic Ankle Instability: A Systematic Review and Meta-analysis. J Foot Ankle Surg. 2020 Jan-Feb;59(1):117-24.
-
43Clanton TO, Viens NA, Campbell KJ, Laprade RF, Wij-dicks CA. Anterior talofibular ligament ruptures, part2: biomechanical comparison of anterior talofibularligament reconstruction using semitendinosus allograftswith the intact ligament. Am J Sports Med. 2014;42:412-6.
-
44Mellado-Romero MA, Guerra-Pinto F, Guimarães-Consciência J, Sánchez-Morata EJ, Vacas-Sánchez E, Arroyo-Hernández M, et al. Estudio biomecánico de la reconstrucción ligamentosa anatómico con autoinjerto en la inestabilidad lateral de tobillo. Rev Esp Cir Ortop Traumatol. 2021;65 (2):124-31.
-
45Mellado-Romero MÁ, Guerra-Pinto F, Ojeda-Thies C, Arroyo-Hernández M, Abarquero-Diezhandino A, Ramos-Pascua L, et al. Comparison of direct repair versus anatomic graft reconstruction of the anterior talofibular ligament: a biomechanical cadaveric study. J Foot Ankle Surg. 2023 Aug 24:S1067-2516(23)00195-3.
-
46Xu X, Hu M, Liu J, Zhu Y, Wang B. Minimally invasive reconstruction of the lateral ankle ligaments using semitendinosus autograft or tendon allograft. Foot Ankle Int. 2014;35:1015-21.
-
47Jung HG, Shin MH, Park JT, Eom JS, Lee DO, Lee SH. Anatomical reconstruction of lateral ankle ligaments using free tendon allografts and biotenodesis screws. Foot Ankle Int. 2015;36:1064-71.
-
48Dierckman BD, Ferkel RD. Anatomic reconstruction with a semitendinosus allograft for chronic lateral ankle instability. Am J Sports Med. 2015;43:1941-50.
-
49Iglesias-Durán E, Guerra-Pinto F, Ojeda-Thies C, Vilá-Rico J. Reconstruction of the interosseous talocalcaneal ligament using allograft for subtalar joint stabilization is effective. Knee Surg Sports Traumatol Arthrosc. 2023 Nov 13.
-
50Michels F, Pereira H, Calder J, Matricali G, Glazebrook M, Guillo S, et al. Searching for consensus in the approach to patients with chronic lateral ankle instability: ask the expert. Knee Surg Sports Traumatol Arthrosc. 2018;26:2095-102.
-
51Ferkel E, Nguyen S, Kwong C. Chronic Lateral Ankle Instability: Surgical Management. Clin Sports Med. 2020 Oct;39(4):829-43.
-
52Hunt KJ, Pereira H, Kelley J, Anderson N, Fuld R, Baldini T, et al. The Role of Calcaneofibular Ligament Injury in Ankle Instability: Implications for Surgical Management. Am J Sports Med. 2019 Feb;47(2):431-7.
-
53Buchhorn T, Sabeti-Aschraf M, Dlaska CE, Wenzel F, Graf A. Combined medial and lateral anatomic ligament reconstruction for chronic rotational instability of the ankle. Foot Ankle Int. 2011;32(12):1122-6.
-
54Aicale R, Maffulli N. Rotational ankle instability: A current concept review. J Orthop Surg (Hong Kong). 2023 May-Aug;31(2):10225536231182347.
-
55Vega J, Allmendinger J, Malagelada F, Guelfi M, Dalmau-Pastor M. Combined arthroscopic all-inside repair of lateral and medial ankle ligaments is an effective treatment for rotational ankle instability. Knee Surg Sports Traumatol Arthrosc. 2020;28(1):132-40.
-
56Acevedo JI, Kreulen C, Cedeno AA, Baumfeld D, Nery C, Mangone PG. Technique for arthroscopic deltoid ligament repair with description of safe zones. Foot Ankle Int. 2020;41(5):605-11.
-
57Mansur NSB, Lemos AVKC, Baumfeld DS, Baumfeld TS, do Prado MP, Raduan FC, Nery CAS. Medial and Lateral Combined Ligament Arthroscopic Repair for Multidirectional Ankle Instability. Foot Ankle Orthop. 2021 Mar 8;6(1):2473011420986150.
-
58Li CCH, Lui TH. Arthroscopic Deltoid Ligament Reconstruction in Rotational Ankle Instability. Arthrosc Tech. 2023 Jun 19;12(7):e1179-e1184.
-
59De Cesar Netto C, Valderrábano V, Mansur NSB. Multidirectional Chronic Ankle Instability: What Is It? Foot Ankle Clin. 2023 Jun;28(2):405-26.
-
60De Cesar Netto C, Femino JE. State of the art in treatment of chronic medial ankle instability. Foot Ankle Clin. 2021;26(2):329-44.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Docencia en cirugía ortopédica y traumatología del pie y tobillo
- Por qué y cómo tratar la inestabilidad lateral crónica de tobillo artroscópicamente. Las preguntas que nos hacemos
- Tasa de publicación de las presentaciones en el congreso de la Sociedad Española de Medicina y Cirugía de Pie y Tobillo. No se publica lo que se comunica
- Triple/Doble artrodesis en el tratamiento del pie plano rígido del adulto: ¿es necesario asociar una osteotomía de Cotton?
- Realidad aumentada: un nuevo enfoque para las deformidades del pie y el tobillo
- Osteotomías supramaleolares de tibia como cirugía de preservación articular en el tobillo: nuestra experiencia en una serie de casos
- Estudio de la actividad muscular en la rotura desapercibida del tendón tibial anterior
- Tenosinovitis del tendón peroneo largo secundaria a un tubérculo peroneal hipertrófico en paciente con miopatía congénita
- Polidactilia postaxial: a propósito de un caso
- Variante de fractura-luxación de Bosworth en paciente con síndrome de Down
- Artrodesis tibiotalocalcánea con aloinjerto de hemicóndilo femoral en pacientes con defectos óseos astragalinos masivos. Descripción de la técnica quirúrgica y sus resultados
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.