Introducción
El tendón tibial anterior (TA) es el principal dorsiflexor e inversor del tobillo(1,2). Su rotura es una patología tan poco frecuente que no está descrita en la literatura su tasa de incidencia y los trabajos publicados son en su mayoría de casos clínicos aislados o trabajos con muestras muy pequeñas que no superan los 100 casos en conjunto(3). Dentro de las posibles etiologías, la rotura espontánea es aún más rara y constituye la tercera en frecuencia en todo el miembro inferior, tras el tendón de Aquiles y el tendón rotuliano(4,5,6). Ocurre principalmente en varones entre las décadas sexta y séptima. Comorbilidades como artritis reumatoide, hiperparatiroidismo, diabetes, gota, lupus eritematoso sistémico, psoriasis, terapia con corticoides (locales y/o sistémicos), macrólidos y/o estatinas suelen estar asociados con la rotura(1,4,5,7,8,9,10).
Su baja incidencia y escasa sintomatología conllevan errores diagnósticos y consultas tardías, que plantean mayores desafíos en el momento del tratamiento, debido a una mayor retracción de los muñones y mala calidad del tejido remanente.
Se presenta el caso de una paciente mujer de 40 años, sin patologías predisponentes y deportista, con rotura espontánea crónica del tendón TA.
Caso clínico
Se trata de una paciente de sexo femenino de 40 años de edad, profesora de educación física y futbolista aficionada, sin antecedentes patológicos, que consulta por dolor y edema progresivo en el tobillo y el pie derecho tras la práctica deportiva de 2 meses de evolución. No refiere episodio traumático, sí un dolor súbito y “chasquido” durante la práctica deportiva sin impedimento para continuar la actividad y que cede espontáneamente. La escala visual analógica (EVA) era de 4/10.
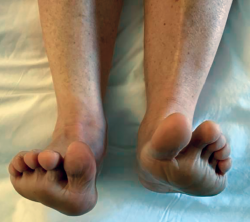
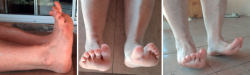
Al examen físico presenta déficit de dorsiflexión, tumoración en la cara anterior de la tibia distal y déficit en la marcha en la fase de balanceo y primer rocker (Figura 1).
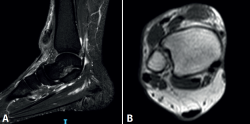
Se solicita ecografía, donde se corrobora rotura del tendón TA, por lo que se decide complementar con imágenes de resonancia magnética (RM), cuantificando una retracción de 65 mm sin otras lesiones asociadas (Figura 2).
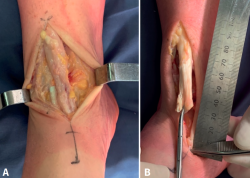
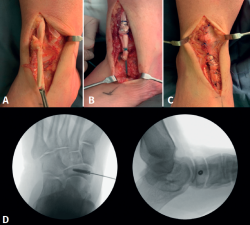
Por la alta demanda deportiva de la paciente se decide realizar tratamiento quirúrgico. Se realiza abordaje anteromedial del tobillo, se incide el retináculo inferior de los extensores y se localizan ambos cabos del tendón. El cabo proximal presentaba aspecto degenerativo; tras resecarlo hasta obtener tejido viable, se constató un gap de 4 cm (Figura 3). Se realiza técnica de alargamiento con hemitendón del TA (zetaplastia de Zancolli), reinsertándolo en el navicular mediante tornillo interferencial de 4 × 20 mm. Se repara el retináculo inferior con puntos simples (Figura 4).
Se realiza bota de yeso en posición neutra durante 4 semanas. Se coloca luego a una bota Walker en descarga 2 semanas y con carga de peso según la tolerancia 2 semanas. El protocolo de fisioterapia se comienza a las 4 semanas y se realiza tromboprofilaxis durante 4 semanas con heparina de bajo peso molecular.
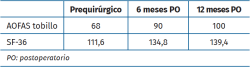
Se evalúa funcionalmente a la paciente mediante los scores de la American Orthopaedic Foot and Ankle Society (AOFAS) y SF-36 en 3 momentos, prequirúrgico, a los 6 meses y a los 12 meses posquirúrgicos. El score de la AOFAS presenta una mejoría significativa con un score inicial de 68 y uno final de 100 puntos. Lo mismo sucede con el score SF-36, que aumentó 27,8 al año de seguimiento (111,6-139,4). Los resultados se exponen en la Tabla 1.
Al año posquirúrgico, la paciente realiza actividades de la vida diaria y deportiva al mismo nivel que antes de la lesión (Figura 5).
Discusión
La rotura del tendón tibial es una patología muy infrecuente, no está descrita en la literatura la tasa de incidencia y los trabajos publicados son en su mayoría reportes de casos o trabajos con muestras muy pequeñas(1,3-11).
Se debe diferenciar de otras patologías, parálisis del nervio peroneo, neoplasias, hernia de disco L4/L5, tendinitis local, fractura avulsión y tendinopatía por inserción(2,12).
Existe un área de hipovascularización del tendón que se encuentra por debajo del retináculo extensor inferior, entre 0,3 y 3-5 cm proximales a la inserción ósea, siendo allí el sitio principal de rotura(3,11,12).
Si bien la flexión dorsal activa del tobillo puede ser normal o estar mínimamente disminuida, ya que el déficit del TA se suple con hipertrofia del extensor hallucis longus y el digitorum longus(2), se pone de manifiesto la falta de fuerza al caminar sobre los talones. Otros hallazgos típicos son caídas (foot-drop) del antepié, tropiezos, golpes en los dedos de los pies al caminar(4,5,13). A largo plazo, esta sustitución de funciones altera el equilibrio flexor/extensor provocando dedos en garra, protrusión plantar de la cabeza de los metatarsianos, pie plano, contractura del Aquiles(1,2,3,4,5,10).
Por lo anteriormente expuesto, no existe un algoritmo específico sobre el tratamiento más adecuado en las roturas del tendón TA. Además, debido a la baja prevalencia y a la complejidad diagnóstica en agudo, es común el diagnóstico tardío, ya sea por una consulta diferida del paciente o diagnóstico inicial incorrecto, factor que dificulta una reparación primaria y anatómica en muchos casos. En general se evalúa la demanda funcional del paciente para optar por tratamiento conservador o quirúrgico, ya que ambos reportan buenos resultados(1). Sin embargo, las recomendaciones generales se inclinan hacia reparaciones tempranas en casos agudos y reconstrucciones en estadios crónicos de pacientes con grandes demandas funcionales, habitualmente jóvenes, mientras que las ortesis (yesos en casos agudos u ortesis tobillo-pie –AFO– en casos crónicos) junto con ejercicios de fortalecimiento forman parte del tratamiento conservador, reservado para quienes presentan baja demanda funcional y/o comorbilidades importantes(10,11,12,14,15,16).
Por su parte, la cirugía no solo restaura las funciones del tendón TA, sino que evita las deformidades ulteriores en el pie(1). Existen diferentes técnicas que dependen del tiempo de evolución de la lesión: aguda (hasta 2 semanas), subaguda (2 a 6 semanas), crónica (más allá de la sexta semana)(14). Estas pueden ser sutura término-terminal, también denominada tenorrafia primaria (en casos de diagnósticos agudos con buena calidad de tejido), alargamiento deslizante del propio tendón TA (turn-down plasty) para roturas con una brecha menor de 4 cm, mientras que para casos muy evolucionados con gap > 4 cm se requiere la utilización de injertos tendinosos y/o transferencias. Los tendones más comúnmente utilizados son el extensor largo del hallux, el extensor del quinto dedo del pie, el extensor largo de los dedos, el peroneo corto, el tendón tibial posterior, semitendinoso y gracilis(2,3,10,12,13,14,15,16). La elección de uno u otro depende del cirujano ortopédico. A su vez, estos pueden ser autoinjerto o aloinjerto, de preferencia el primero por no generar rechazo tisular, pero insuficientes ante grandes defectos a reconstruir(17).
En nuestra paciente, el diagnóstico fue de una lesión crónica, pero por su gran demanda deportiva y la deficiencia funcional se optó como primera opción de tratamiento por la indicación quirúrgica. No se pudo realizar reparación primaria debido a la brecha remanente tras retirar el tejido de mala calidad. Se obtuvieron muy buenos resultados utilizando el alargamiento con hemitendón del TA y su ulterior fijación anatómica, como también reporta Jerome et al.(6). Valinesa(14) utilizó la misma técnica quirúrgica (también denominada tenoplastia de Zancolli) y reporta un AOFAS al año de evolución de 90 puntos, comparable con nuestra paciente. Esta técnica permite una reconstrucción anatómica, sin involucrar a otro tendón ni morbilidad del sitio dador. Si bien se utiliza en brechas de hasta 4 cm, Wong lo utilizó en su paciente de 45 años con una rotura crónica traumática que presentaba un defecto de 7 cm con buen resultado(15).
Si bien se tiende al tratamiento conservador en pacientes con baja demanda funcional y edades avanzadas, Gwynne-Jones(3) en su serie de casos reporta buenos resultados tras el tratamiento quirúrgico incluso en pacientes de edad avanzada y con comorbilidades. Resultados similares registra también Ellington(11) en su serie de 14 roturas donde el promedio de edad de sus pacientes era de 70 años (AOFAS de 88,8 y SF-36 de 76,4). A su vez, este autor concluye al comparar los resultados entre reparación primaria y reconstrucción que no hay diferencias significativas; sí reporta una disminución residual mínima de la fuerza al comparar la dorsiflexión con el lado contralateral nativo. Dicho hallazgo es comparable con otros artículos(18).
Conclusión
La rotura del tendón TA es una patología tan poco frecuente que no está descrita su incidencia y la muestra de los pocos trabajos publicados es muy acotada, lo que genera errores diagnósticos y la falta de consensos en el tratamiento. Nuevas publicaciones son necesarias para poder protocololizar el tratamiento de esta patología.