Lesiones óseas en pacientes erróneamente diagnosticados de esguince de tobillo. Serie de casos y factores a tener en cuenta
Bone injuries in wrongly diagnosed patients of sprained ankle. Number of cases and factors to take into account
Resumen:
Objetivo: identificar las lesiones óseas que han pasado inadvertidas en pacientes previamente diagnosticados de “esguince de pie o tobillo”, así como evaluar si existen variables que determinen una mayor probabilidad de fractura y, por tanto, de error diagnóstico tras una entorsis de tobillo.
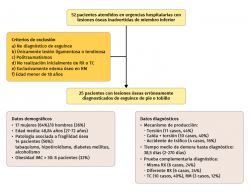
Material y métodos: estudio observacional descriptivo, retrospectivo y multicéntrico. De una muestra inicial de 52 casos, tras la aplicación de los criterios de exclusión, se analizaron 25 pacientes que presentaban lesiones óseas erróneamente diagnosticadas como “esguince mediotarsiano o de tobillo”. Se examinaron distintas variables con el objetivo de encontrar una relación estadística con el error diagnóstico, siendo estas: el tipo de fractura, el mecanismo de producción, la hora de la atención médica y el tiempo trabajado por el facultativo. Por otra parte, se ha analizado el tiempo de demora hasta el diagnóstico definitivo, la ubicación donde se realizó dicho diagnóstico, la prueba complementaria utilizada y, finalmente, si hubo necesidad de realizar cirugía.
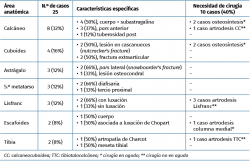
Resultados: la fractura que más frecuentemente pasó inadvertida fue la de calcáneo, con 8 casos (32%), seguida por la de cuboides con 4 (16%); astrágalo, 5.º metatarsiano y Lisfranc con 3 (12%); y tibia y escafoides con 2 (8%). El tiempo de demora medio hasta el diagnostico fue de 38 días (2-270 días), siendo el lugar de detección las urgencias hospitalarias en 14 casos (56%). La prueba complementaria más frecuentemente realizada fue la tomografía computarizada en 10 casos (40%) y 10 pacientes (40%) requirieron de cirugía. Se obtuvieron diferencias estadísticamente significativas (p < 0,05) al comparar el tiempo de demora medio hasta el diagnóstico con el lugar de la detección de la lesión (83,18 días para los pacientes diagnosticados en consultas, 13,93 días para los diagnosticados en urgencias) y con la necesidad de realizar cirugías reconstructivas secundarias (6 pacientes necesitaron cirugía secundaria de los pacientes detectados en consulta por tan solo 1 de los detectados en urgencias).
Conclusión: existe un conjunto de lesiones óseas que pueden presentar una similitud clínica con las lesiones de ligamentos de tobillo. En caso de ausencia de diagnóstico de las mismas, puede conllevar deterioro de la funcionalidad, por lo que deben ser reconocidas a tiempo. La no detección de manera aguda y la demora en el diagnóstico aumentan la probabilidad de secuelas clínicas y la necesidad de cirugías secundarias de rescate.
Abstract:
Objective: identify bone injuries that have gone unnoticed in patients previously diagnosed with a “foot or ankle sprain”, as well as assess whether there are variables that determine a greater probability of fracture, and therefore, of diagnostic error after an ankle sprain.
Material and methods: descriptive, retrospective and multicenter observational study. Of an initial sample of 52 cases, after application of the exclusion criteria, we analyzed 25 patients who presented wrongly diagnosed bone injuries as “midtarsal or ankle sprain”. Different variables were examined in order to find a statistical relationship with the diagnostic error, these being: the type of fracture, the mechanism of production, the time of medical attention and time worked by the physician. On the other hand, the delay time until the definitive diagnosis, the location where it took place said diagnosis, the complementary test used, and finally if there was a need for surgery have been analyzed.
Results: the fracture most frequently unnoticed was the calcaneus with 8 cases (32%) followed by the cuboid with 4 (16%); astragalus, 5th metatarsal and Lisfranc with 3 (12%), tibia and navicular with 2 (8%). The mean delay time until diagnosis was 38 days (2-270 days), the place of detection being hospital emergencies in 14 cases (56%). The most frequently performed complementary imaging test was CT in 10 cases (40%) and 10 patients (40%) required surgery. Statistically significant differences (p < 0.05) were obtained when comparing the mean delay time to diagnosis with the place of detection of the lesion (83.18 days for patients diagnosed in consultations, 13.93 days for those diagnosed in the Emergency Room) and with the need to perform secondary reconstructive surgeries (6 patients required secondary surgery of the patients detected in consultation by only 1 of those detected in the Emergency Room).
Conclusions: there is a group of bone injuries may be clinically similar to ankle ligament injuries; in the absence of a diagnosis of them, it may lead to deterioration of functionality, so they must be recognized in time. Acute non-detection and delay in diagnosis increase the probability of clinical sequelae and the need for secondary salvage surgeries.
Introducción
La entorsis de tobillo es una de las causas más frecuentes de atención en las urgencias de traumatología. La mayoría de estas lesiones serán esguinces que generalmente se trataran mediante el método RICE (reposo funcional, frío local, compresión y elevación)(1).
Sin embargo, determinadas fracturas pueden producirse por un mecanismo similar al del esguince de tobillo y, debido unas veces a la dificultad diagnóstica mediante radiografía y en otras a su desconocimiento, pueden pasar con frecuencia inadvertidas. Entre las más frecuentes se encontrarían: la fractura del maléolo posterior, afectando o no a la sindesmosis, la fractura de la base del 5.º metatarsiano o lesiones del complejo de Lisfranc.
Morris et al.(2) detectan que aproximadamente el 18% de los traumatismos de tobillo presentan una lesión ósea asociada y, según la publicación de Wei(3), solo el 33% de estas fracturas que han pasado desapercibidas son atribuibles a lesiones imperceptibles radiográficamente.
La demora en el diagnóstico de estas lesiones puede ser causa de: malos resultados clínicos, aparición de secuelas funcionales y necesidad, en un segundo tiempo, de cirugías reconstructivas(4).
El presente estudio pretende identificar las lesiones óseas que han pasado inadvertidas en pacientes previamente diagnosticados de “esguince de pie o tobillo”, así como analizar si existen variables que determinen una mayor probabilidad de fractura y, por tanto, de error diagnóstico tras una entorsis de tobillo. De esta manera, dotar de más recursos a los facultativos para su correcto reconocimiento, evitando así que pasen desapercibidas.
Material y métodos
Durante el periodo comprendido entre enero de 2015 y noviembre de 2020 se ha realizado un estudio observacional descriptivo, retrospectivo y multicéntrico de aquellos pacientes que, tras ser atendidos en urgencias hospitalarias, presentaban lesiones óseas traumáticas de miembro inferior que pasaron inicialmente desapercibidas.
Quedaron incluidos en el estudio los pacientes con una edad mayor de 18 años inicialmente diagnosticados de “esguince de tobillo” o “esguince mediotarsiano”, con lesiones óseas objetivables mediante tomografía computarizada (TC) o radiología simple (Rx). Fueron excluidos de nuestra muestra aquellos pacientes cuyo diagnóstico inicial era distinto a “esguince de tobillo” o “esguince mediotarsiano”, aquellos que presentaban lesiones exclusivamente ligamentosas o tendinosas (rotura de los tendones peroneos, de los ligamentos del tobillo o de la sindesmosis); los casos con diagnóstico de “edema óseo postraumático” objetivado en resonancia magnética (RM) y no objetivable en Rx o TC; pacientes que no fueron valorados de manera presencial inmediatamente tras la lesión (con la pandemia COVID ha aumentado el número de pacientes que, tras un traumatismo, por temor al contagio no acuden a urgencias o han sido atendidos telefónicamente); y pacientes politraumatizados, posiblemente infradiagnosticados por la gravedad de las lesiones concomitantes.
Efectuamos una primera búsqueda con pacientes atendidos en consultas externas de 2 hospitales pertenecientes al área metropolitana de Valencia, incluyendo en la muestra inicial un total de 52 casos y, tras aplicar los criterios de exclusión, resultó en una muestra de 25 casos. Los procedimientos utilizados en los pacientes han sido realizados tras la obtención del pertinente consentimiento informado.
Se realizó un análisis descriptivo de los datos demográficos de los pacientes y se estudió su posible asociación al infradiagnóstico de lesiones óseas. Se examinaron distintas variables con el objetivo de encontrar una relación estadística con el error diagnóstico, siendo estas: el mecanismo de producción de la fractura, la hora de la atención médica y el tiempo trabajado por el facultativo. Por otra parte, se ha analizado el tiempo de demora hasta el diagnóstico definitivo, el lugar de dicho diagnóstico, la prueba complementaria utilizada y, finalmente, si hubo necesidad de realizar cirugía en el momento agudo (menos de 2 meses desde el traumatismo) o de manera secundaria (más de 2 meses) (Figura 1).
El tratamiento estadístico de los datos se realizó mediante el programa SPSS 22 para MAC OS (IBM, Chicago, IL, EE. UU.). Las variables cuantitativas han sido descritas como media y rango, mientras que las variables cualitativas se registraron mediante frecuencias absolutas. Para el análisis estadístico de las variables cuantitativas con una distribución normal se utilizó el test paramétrico t de Student y los test no paramétricos U de Mann-Whitney y Kruskal-Wallis para aquellas variables que no seguían una distribución normal. El análisis de las variables cualitativas se llevó a cabo mediante el test Chi cuadrado. El nivel de significación estadística se estableció en el 5%.
Resultados
De los 25 casos que finalmente fueron incluidos en el estudio, 17 (64%) eran mujeres y 8 (36%) hombres, con una edad media de 48,8 años (rango: 27-72 años). Presentaban una patología asociada a fragilidad ósea 14 (56%) pacientes, destacando 12 pacientes (48%) con tabaquismo (más de 10 cigarrillos/día), 5 (20%) con diagnóstico de hipotiroidismo, 3 (12%) de alcoholismo activo (20 cl/día) y 3 (12%) de diabetes mellitus. La incidencia de obesidad –índice de masa corporal (IMC) > 30– fue del 32% (8 pacientes).
En cuanto al mecanismo de producción, 11 pacientes (44%) consultaron tras una torsión de tobillo exclusivamente, 10 (40%) tras una caída desde menos de un metro de altura asociada a torsión de tobillo (caída desde escaleras, bordillo o silla) y 4 casos (16%) tras un accidente de trafico (2 de coche, uno de moto y otro de bicicleta).
En relación con el tipo de fractura y su área anatómica, la más frecuente fue la fractura de calcáneo en 8 casos (32%), 4 de ellos afectando al cuerpo y la articulación subastragalina, 3 casos a la pars anterior del calcáneo y 1 caso al tubérculo posterior. Registramos 4 fracturas del cuboides (16%), 2 de ellas con afectación intraarticular en cascanueces (nutcracker's fracture).
Fueron 3 las fracturas de astrágalo (12%) infradiagnosticadas, 2 de ellas afectando a la pars lateral (fractura del snowboarder) y 1 caso de lesión osteocondral aguda desplazada. Evidenciamos 3 fracturas del 5.º metatarsiano (12%) (2 de ellas diafisarias y 1 del tercio proximal); 3 casos de lesión de Lisfranc (12%), 2 con luxación y 1 sin luxación cuneometatarsal. Dos casos de fractura de escafoides (8%), asociando uno de los pacientes una luxación de la articulación de Chopart. Dos casos (8%) de lesión en la tibia, siendo uno de ellos una fractura de la meseta tibial y otro una artropatía de Charcot en la tibia distal. Los 2 casos de lesión en la tibia asociaban una neuropatía sensitiva, que aumenta el umbral de dolor, la primera de origen alcohólico y la segunda por diabetes.
Cabe destacar que el paciente que finalmente padecía neuroartropatía de Charcot fue diagnosticado erróneamente en 2 ocasiones: inicialmente de esguince de tobillo y, en segundo lugar, de fractura de pilón tibial, en otro centro hospitalario (Tabla 1).
El tiempo medio de demora hasta el diagnóstico fue de 38,5 días (rango: 2-270 días). En 14 casos (56%) el diagnóstico definitivo se realizó en urgencias tras requerir el paciente una nueva valoración, al considerar que la evolución no estaba siendo la adecuada. La prueba complementaria que permitió la detección de la lesión fue en 6 casos (24%) la misma radiografía realizada previamente, en la cual se podía visualizar la lesión; una nueva radiografía diferente a la inicial en 6 casos (24%); la TC en 10 casos (40%); y una RM en 3 casos (12%) (Figura 2).
Con respecto a la hora de la atención recibida en urgencias, 14 pacientes (56%) fueron atendidos en el rango horario entre las 12:00 a. m. y las 17:00 p. m. El sábado, con 6 casos (24%), fue el día de la semana con más lesiones contabilizadas, seguido por el martes y el viernes con 4 (16%). El tiempo medio de horas que llevaba trabajando el facultativo en el momento de la visita médica fue de 9,5 (rango entre 1 y 20 h), el tiempo trabajando específicamente en el área de urgencias fue de 4,6 h (rango entre 1 y 20 h).
Finalmente, 10 casos (40%) requirieron cirugía: 3 (12%) en el momento agudo (2 fracturas del cuerpo del calcáneo con afectación de la articulación subastragalina, que necesitaron reparación articular y osteosíntesis, y 1 caso por fractura de escafoides con luxación de Chopart, que requirió artrodesis de la columna medial). Por otro lado, en 7 casos (28%) se realizó cirugía de reconstrucción secundaria, mas allá de los 2 meses del traumatismo inicial (3 casos de artrodesis calcaneocuboidea, 3 casos de artrodesis de Lisfranc y 1 caso de artrodesis tibiotalocalcánea). Cabe mencionar que, de los 3 casos en los que se realizó artrodesis calcaneocuboidea, 2 necesitaron reintervención quirúrgica: uno por pseudoartrosis, relizándose nueva artrodesis con injerto de cresta ilíaca, y otro por inestabilidad de las articulaciones vecinas, terminando finalmente en panartrodesis (Figura 3).
Análisis de los resultados
Tras realizar el análisis de los datos, no obtuvimos diferencias estadísticamente significativas (p > 0,05) al comparar los tipos de fractura con el sexo, la edad de los pacientes, el mecanismo de lesión, el tiempo de demora hasta el diagnóstico y la necesidad de cirugía. Tampoco se encontraron diferencias significativas al comparar la incidencia de error diagnóstico en función de la hora o del día de la semana (p > 0,05). Sin embargo, sí que obtuvimos resultados significativos al comparar el tiempo de demora medio hasta el diagnóstico en función de si este se había realizado en urgencias, 13,93 días, o en consultas, 83,18 días (p = 0,004). De igual manera, también se encontraron diferencias significativas al comparar la necesidad de cirugía secundaria de rescate con el tiempo de demora medio hasta el diagnóstico, 94,57 días para los pacientes que sí requirieron intervención quirúrgica respecto a 24,89 días para los que no (p = 0,02). Finalmente en relación con los datos obtenidos previamente, sí que se obtuvo una asociación significativa entre los pacientes diagnosticados en urgencias y aquellos que requirieron cirugía secundaria de rescate: solamente un paciente (7%) diagnosticado en urgencias requirió cirugía; en cambio, fueron 6 los pacientes (54%) diagnosticados en consulta que sí la requirieron (p = 0,009).
Discusión
Las fracturas del pie y tobillo son las lesiones óseas que más frecuentemente pasan inadvertidas, del total de las fracturas del esqueleto. Este dato tendrá relevancia en dos aspectos. En primer lugar, implicaciones clínicas, dado que la no detección de la lesión puede generar una consolidación en mala posición, incongruencia articular y, en consecuencia, problemas clínicos, secuelas funcionales y necesidad de cirugías secundarias de rescate(5,6,7,8). En segundo lugar, implicaciones médico-legales. Cardoso et al., en un estudio sobre “implicaciones médico-legales de la patología del pie”, detectan que la segunda causa de condena a facultativos tras una sentencia judicial fue el error diagnóstico, incluyendo las fracturas que han pasado desapercibidas (la primera causa fue la cirugía del antepié)(9).
Varios son los motivos por los que estas lesiones pasan desapercibidas. La complejidad tridimensional de la anatomía del pie puede hacer que, en ocasiones, mediante la realización de radiografías simples no sea posible la visualización de la lesión y sean necesarias:
- Radiografías específicas (como la proyección de Broden para ver la articulación subastragalina, la proyección axial de Harris para ver el sustentaculum tali del calcáneo, la proyección de mortaja para ver la pars lateral del astrágalo o la proyección de Canale para el cuello y la cabeza del astrágalo).
- Radiografías dinámicas (en estrés o en carga, para objetivar, por ejemplo, aumento del espacio tibioperoneo en lesiones de la sindesmosis o apertura del espacio cuneometatarsiano en lesiones sutiles de tipo Lisfranc).
- Radiografía de otra área anatómica, como del tercio medio de la tibia o de rodilla para detectar las fracturas de peroné en su parte proximal en lesiones de tipo Maissonave o radiografías del pie para las fracturas metatarsales.
- La TC y la RM, que proporcionan imágenes más detalladas, incluso tridimensionales, de las estructuras anatómicas a estudio(10,11).
Por otro lado, debemos tener en cuenta la existencia de un número elevado de diferentes tipos de lesiones, tanto óseas como de partes blandas, que pueden producirse en el pie y tobillo, pasando, con frecuencia, inicialmente inadvertidas. Taweel(12) detecta que el 10% de las entorsis de tobillo asocian una lesión sindesmal, debiendo examinarse en estos casos: el peroné proximal, el maléolo posterior, los tubérculos peroneal de Chaput y tibial de Wagstaffe, así como el ligamento deltoideo. Existe discrepancia en la literatura entre el porcentaje de fracturas de la pars lateral de astrágalo (snowboarder's fracture) que no se diagnostican de manera aguda. McCrory(13) publica que este porcentaje es del 15%; en cambio, el detectado por Boon es del 50%(14). Las fracturas del proceso posterior del astrágalo son infrecuentes y puede ser difícil diferenciarlas de un os trigonum o un proceso de Stieda, requiriendo en muchas ocasiones una TC o una RM para su diagnóstico definitivo. Paulos(15) publica la mayor serie de casos de este tipo de lesión, donde únicamente 3 de los 20 pacientes son diagnosticados en el momento agudo. Por otro lado, Trevino et al.(16) publican que más del 20% de las lesiones del mediopié, incluyendo las articulaciones de Chopart y Lisfranc, pasan inicialmente inadvertidas, donde únicamente imágenes radiográficas sutiles como el fleck sign (avulsión ósea entre el primer y el segundo metatarsiano) o alteraciones en la línea de Meary (en condiciones normales en una radiografía de perfil la línea entre la bisectriz del cuello del astrágalo y el eje anatómico del primer metatarso debe ser recta) pueden ser sugestivas de lesiones más graves de lo que inicialmente se pudiera considerar(17,18,19).
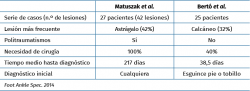
Solo se ha encontrado en la literatura un artículo realizado con una metodología similar al presente. Matuszak et al.(20) revisan un total de 27 pacientes con 42 lesiones peritalares no diagnosticadas inicialmente. En su muestra incluyen también politraumatismos o diagnósticos diferentes al esguince. La fractura del astrágalo fue la lesión más frecuentemente detectada, con 17 casos (42%), dato que difiere con nuestro estudio, donde la lesión más prevalente es la fractura del calcáneo con 8 casos (32%); este hecho es debido probablemente a que en su estudio incluyen como fractura del astrágalo los arrancamientos óseos, tipificados según la clasificación de la AO como 8.1-A.
El tiempo medio de demora hasta el diagnóstico definitivo fue de 217 días, con una media de 2,6 (2 a 4) atenciones médicas previas hasta la detección de la fractura. En cambio, nuestra demora media fue de 38,5 días (5,5 semanas); esta diferencia puede ser debida a que, en el 56% de los casos de nuestro estudio la detección de la fractura se realizó en urgencias al solicitar el paciente una nueva valoración, hecho que probablemente aceleraría el proceso diagnóstico (Tabla 2).
Sí que se encontró en nuestro estudio una asociación estadísticamente significativa (p < 0,05) entre la demora en el diagnóstico, la atención en urgencias y la necesidad de cirugía secundaria. Por este motivo, consideramos que se debe extremar la cautela en la atención de un paciente que, tras el diagnóstico de esguince de pie o tobillo, muestra una evolución tórpida con dolor persistente e incapacidad funcional sin mejoría clínica. Lo que coloquialmente es llamado “esguince mal curado”. Sería conveniente en estas situaciones la realización de pruebas complementarias más precisas como la TC o la RM para la detección de lesiones ocultas.
Clásicamente, las lesiones óseas que más frecuentemente han pasado desapercibidas en el pie y tobillo son las fracturas del 5.º metatarsiano y las roturas de la sindesmosis o del complejo de Lisfranc. Esto no sucede en nuestro estudio, siendo las de mayor incidencia las del calcáneo (32%) y las del cuboides (16%), no detectándose en cambio ninguna lesión sindesmal y solo una de la base del 5.º metatarsiano. Esto ocurre así probablemente porque los facultativos actualmente están más familiarizados con estas lesiones. Por otro lado, puede existir el concepto erróneo de que las fracturas de calcáneo, astrágalo o cuboides solo ocurren tras una caída desde altura o en traumatismos de alta energía, hecho que, en nuestra serie, tampoco ocurre así, dado que 11 pacientes (44%) sufrieron como mecanismo de lesión únicamente una entorsis(21).
Presentaban al menos una patología asociada a fragilidad ósea 14 pacientes (56%). Por este motivo, consideramos que debe ser importante durante la anamnesis la recogida de los antecedentes personales que puedan aumentar el riesgo de fractura, incluso tras un traumatismo de baja energía. De hecho, los 2 pacientes con lesiones en la tibia (fractura de meseta y artropatía de Charcot) presentaban una neuropatía avanzada que disminuía la sensibilidad y el grado de intensidad de dolor, lo que dificulta la exploración y, en consecuencia, nuestra capacidad diagnóstica. La artropatía de Charcot es una de las complicaciones más prevalentes de la neuropatía diabética. Einchelholz describió en 1966 3 fases: etapa 1 o de fragmentación, etapa 2 o de coalescencia y etapa 3 o de consolidación. No es difícil pues, que se pueda confundir la neuroartropatía de Charcot en fase de fragmentación con una fractura de tobillo, como así ha ocurrido con nuestro paciente, diagnosticándose inicialmente de esguince y en segundo término de fractura en el pilón tibial(22).
La obesidad no es per se una causa de fractura por fragilidad, pero sí que lo es por motivos biomecánicos; de hecho, 8 pacientes (32%) la padecían, por lo que también debería tenerse en cuenta durante la anamnesis inicial.
Por último, se han estudiado variables relacionadas con el ámbito laboral que pudieran afectar a la probabilidad de cometer errores diagnósticos. McCormick(23) realizó un estudio prospectivo con residentes de traumatología; observó que los niveles de fatiga mas allá de las 8 h de trabajo aumentaban el riesgo de cometer errores en un 22%. Todo ello concuerda con lo encontrado en nuestra serie, donde el tiempo medio que llevaba trabajando el facultativo fue de 9,5 h (rango de 1-20 h). Por otro lado, Cowan(24) encuentra una asociación significativa entre la saturación en urgencias y la probabilidad de error diagnóstico. Martínez(25) realiza un estudio sobre los flujos asistenciales en el área de urgencias, detectando que los días de mayor asistencia son los lunes y los martes, y los de menor, los sábados; detecta también 2 picos asistenciales horarios, de 12 a 13 h y de 16 a 17 h. Morris(2) observa una mayor incidencia de fracturas tras lesiones de tobillo durante el invierno. Finalmente, el estudio EVADUR(26), sobre incidencias y eventos adversos ligado a la asistencia en urgencias, objetiva que la mayor incidencia de eventos adversos (entre los que se incluyen los errores diagnósticos) ocurría los viernes y la menor los martes y en horario comprendido entre 16 y 20 h (p < 0,001). El 56% de los errores diagnósticos de nuestra muestra se produjeron durante el periodo comprendido entre las 12 y las 17 h, lo que sí estaría en consonancia con los datos sobre flujos asistenciales en urgencias, no en cambio el relacionado con el día de la semana, donde la mayor incidencia se detectó el sábado con el 24% de los casos. Pese a no obtener datos estadísticamente significativos para poder extraer conclusiones, estas variables relacionadas con el ámbito laboral deben ser tenidas en cuenta en la prevención de futuros errores diagnósticos.
La mayor limitación del estudio sería el llamado “efecto iceberg” de la muestra, es decir, que el número total de casos con lesiones óseas que realmente han pasado inadvertidos sea mucho mayor del obtenido y que, por defectos en el diseño, se detecten con más probabilidad los pacientes que no han evolucionado correctamente con lesiones de mayor gravedad y que han requerido en más ocasiones asistencia médica. Apoyaría esta tesis el elevado porcentaje de nuestra muestra (40%) que necesitaron cirugía.
Conclusiones
Ante los datos obtenidos en nuestro estudio, consideramos que existe un conjunto de lesiones óseas que se pueden presentar semejando un esguince, pudiendo afectar de manera importante a la funcionalidad del pie y tobillo. Estas deberán ser reconocidas para evitar que pasen desapercibidas. Especial mención merecen, entre otras, las fracturas tanto del cuerpo como de la pars anterior del calcáneo, las fracturas de la pars lateral del astrágalo (snowboarder's fracture), las fracturas en cascanueces del cuboides (nutcracker's fracture), así como las fracturas del 5.º metatarsiano y las lesiones sutiles del complejo de Lisfranc.
Ante un paciente diagnosticado de esguince de pie o tobillo que presenta una evolución tórpida, deberemos tener presente la posible existencia de una lesión ósea o de parte blanda no detectada inicialmente. Será conveniente, en esta situación, la realización de pruebas complementarias más precisas como la TC o la RM.
Por otro lado, debe tenerse presente que las enfermedades relacionadas con fragilidad ósea como son el tabaquismo (más de 10 cigarrillos/día), el alcoholismo (más de 20 cl/día) o las enfermedades endocrinas, la obesidad o los traumatismos de alta energía o asociados a compresión axial tras una caída son variables que aumentan la probabilidad de lesión ósea tras entorsis de tobillo.
Podemos concluir que la no detección de manera aguda y la demora en el diagnóstico aumentan la probabilidad de: consolidación en mala posición, alteraciones funcionales, secuelas clínicas y, en consecuencia, la necesidad de cirugías reconstructivas de rescate.
Figuras
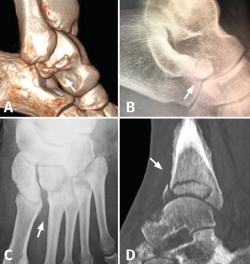
Figura 2. A: fractura pars lateral del astrágalo (snowboarder’s fracture); B: fractura pars anterior del calcáneo; C: lesión sutil de Lisfranc; D: neuroartropatía diabética de Charcot de la tibia distal.
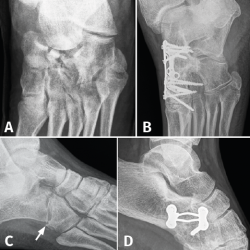
Figura 3. A: fractura de escafoides con luxación de la articulación de Chopart; B: artrodesis de la columna medial; C: fractura de cuboides “en cascanueces” (nutcracker’s fracture); D: artrodesis calcaneocuboidea.
Tablas
Información del artículo
Cita bibliográfica
Autores
Francesc Xavier Bertó Martí
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Servicio de Cirugía Ortopédica y Traumatología. Hospital Quirónsalud Valencia
Vicente Estrems Díaz
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
José Diranzo García
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Sara Fuentes Real
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Beatriz Novoa Sierra
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Luis Barrera Puigdollers
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Antonio Bru Pomer
Servicio de Cirugía Ortopédica y Traumatología. Consorcio Hospital General Universitario de Valencia
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Van Den Bekerom M, Struijs PA, Blankevoort L, Welling L, Van Dijk N, Kerkhoffs,GN. What Is the Evidence for Rest, Ice, Compression, and Elevation Therapy in the Treatment of Ankle Sprains in Adults? J Athl Train. 2012 Aug;47(4):435-43.
-
2Morris N, Lovell ME. Demographics of 3929 ankle injuries, seasonal variation in diagnosis and more fractures are diagnosed in winter. Injury. 2013;44:998-1001.
-
3Wei CJ, Tsai WC, Tiu CM, Wu HT, Chiou HJ, Chang CY. Systematic analysis of missed extremity fractures in emergency radiology. Acta Radiol 2006;47:710-7.
-
4Judd DB, Kim DH. Foot fractures frequently misdiagnosed as ankle sprains. Am Fam Physician. 2002 Sep 1;66(5):785-94.
-
5Kou JX, Fortin PT. Commonly Missed Peritalar Injuries. J Am Acad Orthop Surg. 2009 Dec;17(12):775-86.
-
6Zwipp H, Rammelt S. Secondary Reconstruction for Malunions and Nonunions of the Talar Body. Foot Ankle Clin. 2016 Mar;21:95-109.
-
7Corró S, Duarri G, Busquets R. Reconstrucción secundaria de seudoartrosis del cuerpo del astrágalo tras fractura no diagnosticada. Rev Esp Cir Ortop Traumatol. 2020;64(3):223-6.
-
8Navarrete Faubel E, Alonso Pérez-Barquero J, Vicent Carsi V, Sánchez González M. Artrodesis subtalar artroscópica. Rev Pie Tobillo. 2016;30(2):71-5.
-
9Cardoso Cita Z, Manrique Gamoa E, Galeote Rodríguez J, Perea Pérez B, Santiago Saéz A, López Durán L. Aspectos médico-legales de la patología del pie. Rev Pie Tobillo. 2015;29:27-32.
-
10Jibri Z, Mukherjee K, Kamath S, Mansour R. Frequently missed findings in acute ankle injury. Semin Musculoskelet Radiol. 2013 Sep;17(4):416-28.
-
11Dalmau Coll A. Fracturas del proceso lateral del astrágalo, del sustentaculum tali y fracturas ocultas. Mon Ac Rev Esp Med Cir Pie Tobillo. 2016;13:79-83.
-
12Taweel NR, Raikin SM, Karanjia HN, Ahmad J. The proximal fibula should be examined in all patients with ankle injury: a case series of missed Maisonneuve fractures. J Emerg Med. 2013;44:251-5.
-
13McCrory P, Bladin C. Fractures of the lateral process of the talus: a clinical review. "Snowboarder's ankle". Clin J Sport Med. 1996 Apr;6(2):124-8.
-
14Boon AJ, Smith J, Zobitz ME, Amrani KM. Snowboarder's talus fracture. Mechanism of injury. Am J Sports Med. 2001;29(3):333-8.
-
15Paulos LE, Johnson CL, Noyes FR. Posterior compartment fractures of the ankle. A commonly missed athletic injury. Am J Sports Med. 1983;11:439-43.
-
16Trevino SG, Kodros S. Controversies in tarso-metatarsal injuries. Orthop Clin North Am. 1995 Apr;26(2):229-38.
-
17Abarquero Diezhandino A, Ferrero Recasens J, Vacas Sánchez E, Mellado Romero MA, Sánchez Morata EJ, Vilá-Rico J. Resultados funcionales del tratamiento quirúrgico percutáneo de las lesiones sutiles del complejo tarso-metatarsiano. Rev Esp Cir Ortop Traumatol. 2020;64(6):367-74.
-
18Benirschke SK, Meinberg E, Anderson SA, Jones CB, Cole PA. Fractures and dislocations of the midfoot: Lisfranc and Chopart injuries. J Bone Joint Surg Am. 2012;94(14):1325-37.
-
19Ballester Parra J, Balaguer Andrés J, Novoa Sierra B, Villodre Jiménez J. Dolor de larga evolución tras una torcedura casual. En: Libro de casos clínicos de residentes en Cirugía Ortopédica y Traumatología. n.º 11. Sociedad Española de Cirugía Ortopédica y Traumatología; 2012.
-
20Matuszak SA, Baker EA, Stewart CM, Fortin PT. Missed peritalar injuries: an analysis of factors in cases of known delayed diagnosis and methods for improving identification. Foot Ankle Spec. 2014 Oct;7(5):363-71.
-
21Bibbo C, Lin SS, Abidi N. Missed and associated injuries after subtalar dislocation: the role of CT. Foot Ankle Int. 2001;22:324-8.
-
22Eichenholtz SN. Charcot Joints. Springfield, IL, USA: Charles C. Thomas; 1966.
-
23McCormick F, Kadzielski J, Landrigan CP, Evans B, Herndon JH, Rubash HW. Surgeon fatigue: a prospective analysis of the incidence, risk, and intervals of predicted fatigue-related impairment in residents. Arch Surg. 2012 May;147(5):430-5.
-
24Cowan RM, Trzeciak S. Clinical review: Emergency department overcrowding and the potential impact on the critically ill. Crit Care. 2005;9(3):291-5.
-
25Martínez Buisson M, Gracia Federio F, Graciada Pérez E, Abad Tomás S, Marcos Íñiguez A, Marull Tauler I. Estudio de los flujos asistenciales de pacientes en un servicio de urgencias hospitalario. Comportamiento según nivel de urgencias establecido a través del sistema español de triaje. Rev Soc Esp Enferm Urg Emerg. Junio 2007;52.
-
26Tomás S, Chanovas M, Roqueta F, Alcaraz J, Toranzo T; Grupo de Trabajo SEMES. EVADUR: Eventos adversos ligados a la asistencia en los servicios de urgencias de hospitales españoles. Emergencias. 2010;(22):415428.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Hacia una nueva normalidad
- A veces sucede al revés, el bosque no nos deja ver el árbol
- Evolución de la primera articulación tarsometatarsiana. Un viaje de ida y vuelta
- Anatomía de la primera articulación tarsometatarsiana
- Biomecánica de la primera articulación tarsometatarsiana
- Afectación de la primera articulación tarsometatarsiana en las malformaciones del neonato: pie equinovaro, metatarso aducto, pie en serpentín
- ¿Existe una relación entre la primera articulación tarsometatarsiana y el <em>hallux valgus</em>?
- La primera articulación tarsometatarsiana en el pie plano y el pie cavo
- Artrosis de la primera articulación tarsometatarsiana primaria y postraumática secundaria a fractura-luxación de Lisfranc
- Osteotomías distales metatarsales mínimamente invasivas guiadas por ecografía (US-DMMO): estudio de concordancia ecográfica inter- e intraobservador
- Lesiones óseas en pacientes erróneamente diagnosticados de esguince de tobillo. Serie de casos y factores a tener en cuenta
- Técnica de extracción de un clavo de artrodesis tibiotalocalcánea roto. Serie de casos
- Síndrome del túnel del tarso posterior. Tratamiento y revisión. A propósito de un caso
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.