Reconstrucción all-inside del ligamento cruzado anterior y refuerzo anterolateral asociado con injerto único: técnica quirúrgica
All-inside anterior cruciate ligament reconstruction and anterolateral reinforcement associated with single graft: surgical technique
Resumen:
La lesión del complejo anterolateral combinada con la rotura del ligamento cruzado anterior (LCA) parece tener un impacto significativo en la inestabilidad rotacional residual tras la reconstrucción del LCA. Utilizando un enfoque mínimamente invasivo y un solo injerto se pretende mejorar la estabilidad rotacional y reducir la tasa de revisión del LCA. Se presenta una técnica quirúrgica reproducible de reconstrucción del LCA all-inside con sistema de suspensión tibial y femoral, y refuerzo anterolateral asociado. Para ello se emplea una única plastia de injerto autólogo de isquiotibiales de tipo GraftLink® (Arhtrex) con un remanente asimétrico que se utiliza como refuerzo, añadiendo un único túnel tibial.
Abstract:
The anterolateral complex injury combined with anterior cruciate ligament (ACL) rupture appears to significantly affect rotational instability following ACL reconstruction. Using a minimally invasive approach and a single graft aims to improve rotational stability and reduce ACL revision rates. This article presents a reproducible surgical technique for all-inside ACL reconstruction using femoral and tibial suspensory fixation systems, combined with anterolateral reinforcement. A single autologous hamstring graft (GraftLink® configuration, Arthrex) is employed, featuring an asymmetric graft extension designed to provide anterolateral reinforcement, using a single tibial tunnel.
Introducción
La reconstrucción del ligamento cruzado anterior (LCA) es actualmente uno de los procedimientos más frecuentes en cirugía ortopédica y traumatología. A pesar de las técnicas quirúrgicas modernas, la inestabilidad rotacional residual constituye uno de los principales retos quirúrgicos actuales. En los últimos años, el complejo anterolateral (CAL) de la rodilla, integrado por la banda iliotibial (BIT) superficial y profunda (fibras de Kaplan), la banda iliopatelar y el ligamento anterolateral (LAL), ha sido reconocido como un importante estabilizador rotacional de la articulación, apoyando al ligamento cruzado (sobre todo las fibras profundas de la BIT y el LAL) en la estabilización rotacional de la rodilla. Aunque las causas responsables de esta inestabilidad pueden ser múltiples(1,2), la lesión del CAL combinada con la rotura del LCA tiene un impacto significativo(3,4,5), siendo el fracaso de la reconstrucción del LCA una preocupación vigente(6,7).
Con el objetivo de mejorar la estabilidad rotacional y reducir la tasa de revisión del LCA, se presenta una técnica quirúrgica de reconstrucción del LCA all-inside con sistema de suspensión femoral y tibial de tipo ACL TightRope® RT (Arthrex)(8) asociado a una plastia única tipo GraftLink® (Arthrex) de tendones isquiotibiales autólogos con un remanente asimétrico que va a servir de refuerzo anterolateral.
Técnica quirúrgica
Indicaciones
Aunque aún no está definida una clara indicación para realizar un refuerzo anterolateral o una plastia anatómica del ligamento anterolateral, el consenso de expertos más reciente(9) sugiere un algoritmo de indicación que incluye en este grupo de pacientes a aquellos con signos clínicos de hiperlaxitud, roturas crónicas, casos de revisión de roturas de plastia de cruzado, deportistas de alto nivel y aquellos que practiquen deportes de alta demanda de mecanismo pivote (fútbol, baloncesto, rugby…), pacientes que presenten grados elevados de pivot shift en la evaluación clínica, en menores de 25 años y fracturas de Segond asociadas.
Instrumental y material necesario
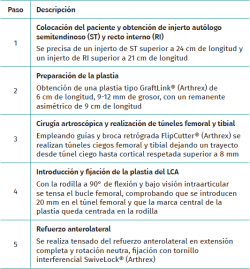
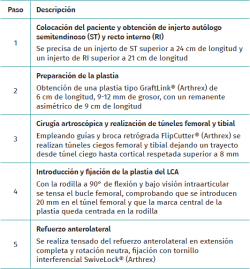
Para la realización de la técnica quirúrgica, resumida en la Tabla 1, se necesita, de forma adicional al material necesario para la realización de cirugía artroscópica del LCA, brocas retrógradas FlipCutter® (Arthrex); dos ACL TightRope® RT y sutura FiberWire® N.º 0 (Arthrex) para la preparación de la plastia; un tornillo interferencial SwiveLock® (Arthrex) de 5,5 mm, para la fijación del refuerzo anterolateral, así como una broca canulada de 4,5 mm.
Paso 1: colocación del paciente y obtención de injerto autólogo semitendinoso y recto interno
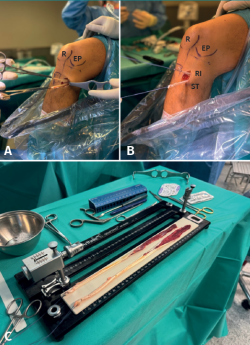
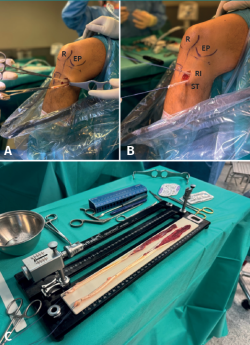
Se coloca al paciente en la mesa quirúrgica en posición decúbito supino, se coloca un torniquete en la raíz del miembro inferior que se va a intervenir y una sujeción circular para mantenerlo estable, con la rodilla en 90° de flexión. En el miembro inferior contralateral se coloca un soporte almohadillado. Las imágenes aportadas se refieren a una misma intervención quirúrgica sobre una rodilla de lateralidad derecha.
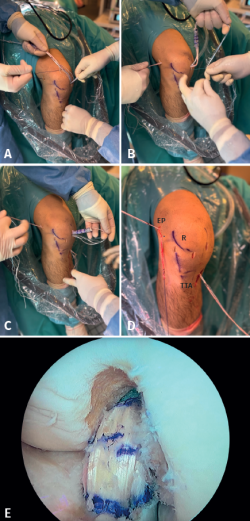
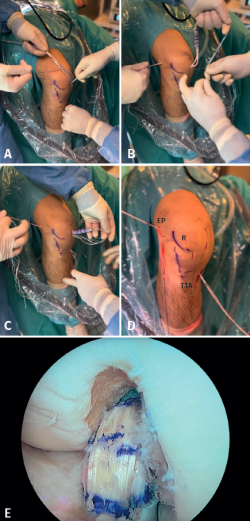
Se realiza una incisión vertical oblicua medial al tubérculo tibial anterior (TTA), sobre la pata de ganso, se realiza disección por planos, protección de la rama sensitiva del nervio safeno y localización de recto interno (RI) junto con el semitendinoso (ST). Disección y extracción de estos con tenotomo (Figura 1).
Paso 2: preparación de la plastia
El objetivo va a ser la preparación de una plastia de tipo GraftLink®(8) con una extensión asimétrica que servirá para el refuerzo anterolateral. Para ello, se prepara un injerto de ST de 24 o 30 cm de longitud que permita realizar 2 o 3 bucles y conseguir una plastia de 4 o 5 fascículos de 6 cm de longitud, y un injerto de RI superior a 21 cm que nos permita realizar un bucle de 6 cm y quede una extensión de al menos 9 cm de remanente.
La preparación de ambos injertos se inicia limpiando las fibras musculares de cada uno de ellos y suturando cada uno de los extremos con sutura Vicryl® del 0. Posteriormente, se utilizan 2 implantes ACL TightRope® RT, uno en cada extremo, a través de los cuales se realizan 2 o 3 bucles de 6 cm con el injerto de ST, generando 4 o 5 fascículos (Figura 2), y un bucle con injerto de RI dejando un remanente libre de 9 cm (Figura 3). Se realiza una marca en el centro de la plastia y a 2 cm de cada extremo de esta se coloca una sutura FiberWire® N.º 0 solidarizando todos los fascículos que la constituyen (Figura 4).
Se procede a confirmar una longitud de la plastia de 6 cm de longitud con diámetro variable dependiendo del paciente y de cada injerto concreto, generalmente entre 9 y 12 mm, con 2 cm en cada extremo de sutura FiberWire® N.º 0, y un remanente libre de 9 cm de longitud, con un diámetro de 4 o 5 mm, perteneciente al extremo libre del RI. Se realiza tensionado (40 N o 20 Lb durante 5 minutos), compresión de la plastia y anudado final de las suturas de los extremos de la plastia sobre el bucle. Finalmente, se realiza baño de plastia en vancomicina diluida (5 mg/mL), basándonos en la bibliografía existente(10,11,12).
Paso 3: cirugía artroscópica y realización de túneles femoral y tibial
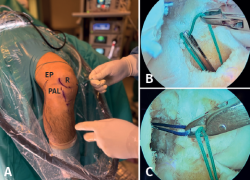
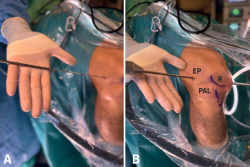
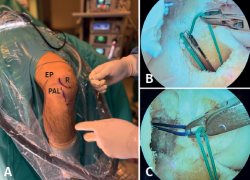
A través de los portales habituales anterolateral (PAL) y anteromedial (PAM) se realiza una exploración de la articulación, limpieza del remanente proximal y distal del LCA, además de cualquier gesto quirúrgico que precise cada paciente. Nosotros de forma añadida usamos un portal transrotuliano (PTR) paralelo a la pared medial del cóndilo lateral que nos permite un mejor acceso con la guía al punto de inserción anatómico del LCA en el fémur.
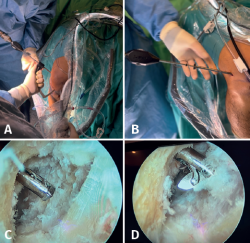
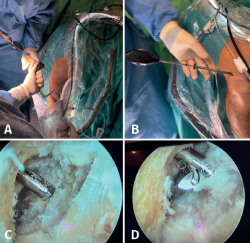
Con el artroscopio a través del PAM se identifican las referencias anatómicas, localizando el punto de inserción femoral del LCA, donde se coloca la punta de la guía femoral que se introduce a través del PTR. Se va a modificar la angulación de la guía buscando la inserción femoral del LAL 8-10 mm proximal y 4-5 mm posterior al epicóndilo lateral(13) de forma similar a la descrita por Saithna et al.(14). En este momento, la vaina de la guía femoral se avanza hasta el hueso cortical, objetivando una longitud de túnel femoral total superior a 3 cm y se introduce una broca retrógrada FlipCutter®. Una vez introducida en la articulación, se realiza un brocado retrógrado para generar un túnel ciego del mismo diámetro que el grosor del extremo femoral de la plastia y de una longitud de 20 mm, dejando una distancia entre el final del túnel ciego y la cortical respetada superior a 8 mm (Figura 5). Una vez retirada la broca FlipCutter®, manteniendo la vaina femoral para no perder el orificio realizado, se introduce una aguja guía y sobre ella se realiza un sobrebrocado de 4,5 mm con broca canulada hasta el fondo del túnel ciego (Figura 6). Posteriormente, con ayuda de la aguja guía, se introduce de forma retrógrada una sutura transportadora que se recupera por el PTR. Este sobrebrocado tiene la finalidad de permitir el paso de la pastilla suspensoria del TighRope® (3,5 mm) y del remanente del RI.
Se introduce la guía tibial a 55° a través del PAM, colocando su punta en la localización anatómica de la inserción tibial del LCA, se avanza la camisa hasta alcanzar hueso cortical tibial objetivando una longitud de túnel tibial de 35-40 mm. A través de la vaina se introduce la broca FlipCutter® hasta que salga en la articulación y posteriormente se realiza un brocado retrógrado generando otro túnel ciego del mismo diámetro que el extremo tibial de la plastia GraftLink® y de 30 mm de longitud (dejando un trayecto desde túnel ciego hasta cortical respetada superior a 8 mm). Como detalle técnico, la suma de la longitud de los túneles ciegos y el trayecto intraarticular debe ser mayor que la longitud de la plastia, respetando la cortical femoral y la tibial (Tabla 2). Una vez retirada la broca se introduce, mediante una aguja guía, otra sutura transportadora que se recupera, junto con la sutura del túnel femoral, a través del PAM, una vez ampliado el portal y evitando que se crucen (Figura 7).
Paso 4: introducción y fijación de la plastia del ligamento cruzado anterior
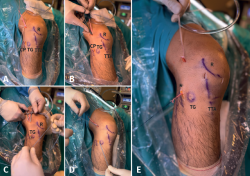
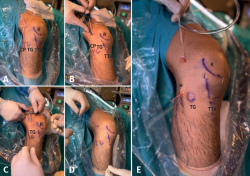
El injerto se introduce a través del PAM utilizando las suturas transportadoras que pasan por los túneles femoral y tibial y salen por el PAM. En el extremo femoral se tracciona de las 4 suturas del ACL TightRope® RT y del extremo remanente suturado con Vicryl® 0 del RI, hasta que la pastilla metálica salga por la cortical femoral y el extremo de la plastia alcance el final del túnel ciego; mientras que en el extremo tibial se tracciona de las 4 suturas de ACL TightRope® RT hasta que la pastilla metálica alcanza la cortical tibial (Figura 8). Con la rodilla a 90° de flexión y bajo visión intraarticular, se tensa el bucle femoral, comprobando que se introducen 20 mm en el túnel femoral y que la marca central de la plastia queda centrada en la rodilla. A continuación, tras la realización de varios ciclos de flexoextensión de rodilla, se realiza tensado del ACL TightRope® RT tibial a 0-10° de flexión, evitando la traslación anterior de la tibia. Con el gancho palpador se verifica la tensión del injerto.
Paso 5: refuerzo anterolateral
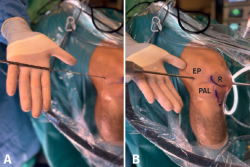
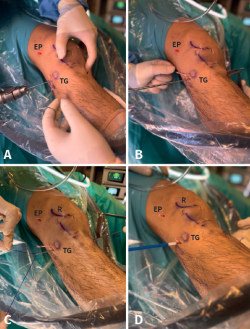
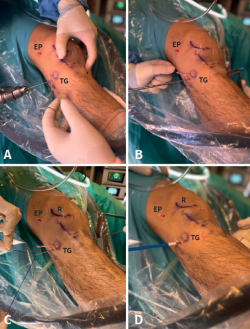
Como se ha descrito en artículos anatómicos, localizando el tubérculo de Gerdy y la cabeza de peroné, la inserción tibial del LAL se encuentra a mitad de distancia entre ambos, por lo que se realiza una incisión anterolateral en ese punto, 1 cm distal a la línea articular lateral y en ese lugar se introduce una aguja guía de proximal a distal y de lateral a medial como describen Espejo-Baena et al.(15). Esta aguja alcanzará la cortical medial de la tibia proximal distal al orificio de entrada del FlipCutter®, evitando así la convergencia con el túnel tibial del LCA. La aguja guía saldrá a través de la incisión realizada para la extracción del injerto tendinoso. Sobre esa aguja guía se realiza un segundo túnel tibial con broca canulada de 4,5 mm hasta alcanzar la cortical medial sin perforarla. Se transporta por debajo de la fascia lata el extremo libre del RI que va a servir de refuerzo anterolateral (Figura 9). A continuación, se introducen las suturas en el ojal de una aguja guía para pasarlo a través del segundo túnel tibial de lateral a medial y se tracciona del injerto mediante los hilos de sutura, con la rodilla en rotación neutra y extensión completa evitando el sobretensionado de la plastia, que podría dar lugar a una limitación de la rotación interna en flexión. A continuación, se fija con un tornillo interferencial SwiveLock® de 5,5 mm (Figura 10). Finalmente, se lleva acabo el lavado y el cierre de todos los portales e incisiones.
Manejo postoperatorio
El protocolo postoperatorio no difiere del protocolo habitual tras la reconstrucción del LCA, condicionado por la edad del paciente, por las características de este, sus expectativas y exigencias deportivas, así como por cualquier gesto quirúrgico añadido que haya precisado el paciente concreto.
Discusión
Diferentes estudios publican la mejoría de la estabilidad rotacional y de la cinemática de la rodilla combinando la reconstrucción anatómica del LAL con la reconstrucción del LCA en rodillas con deficiencia del LCA y del LAL(16,17,18). Estudios clínicos han demostrado que la combinación de estos procedimientos reduce la tasa de rerroturas y mejora los resultados clínicos(19,20,21).
La principal ventaja de esta técnica es la posibilidad de realizar un refuerzo anterolateral asociado a la reconstrucción del LCA con un único túnel femoral en una técnica all-inside con sistema de suspensión, empleando un injerto único de tipo GraftLink® y añadiendo un túnel tibial adicional de 4,5 mm. Esto permite una técnica reproducible añadiendo un tiempo quirúrgico mínimo a la reconstrucción del LCA.
Tras establecerse la importancia del LAL en la estabilidad rotacional de la rodilla(22,23), se han publicado numerosas técnicas quirúrgicas de reconstrucción de este, muchas de ellas asociadas a la reconstrucción del LCA en casos de deportistas de alto nivel y elevados grados de pivot shift(24,25,26,27). Sin embargo, estas técnicas de reconstrucción de LAL asociado a la reconstrucción del LCA utilizan plastias individualizadas para su reconstrucción, necesitando túneles femorales y tibiales adicionales, aumentando el tiempo quirúrgico, añadiendo complejidad al procedimiento e incrementando el riesgo de convergencia de los túneles que puede dar lugar al fracaso de la cirugía. Con intención de evitar esta posible complicación, se han descrito técnicas que utilizan un solo túnel femoral. Sonnery-Cottet et al.(26) describe una técnica de un único túnel femoral utilizando ST que mantiene insertado a nivel tibial y RI para realizar la reconstrucción del LAL con doble fascículo y realizando doble tunelización tibial. Espejo-Baena et al.(15) describen una técnica quirúrgica empleando injerto único asimétrico de isquiotibiales, aprovechando el túnel femoral y añadiendo un único túnel tibial. Ambas técnicas emplean, sin embargo, túneles abiertos, un sistema de fijación con tornillo interferencial femoral y suspensión tibial(15) o tornillo interferencial tibial(26).
La técnica quirúrgica descrita incluye las ventajas de la técnica de reconstrucción all-inside del LCA junto con la posibilidad de una reconstrucción asociada del LAL empleando una única plastia con tendones isquiotibiales y realizando un único túnel femoral, lo que reduce la complejidad y el tiempo quirúrgico de las reconstrucciones anatómicas del LAL asociadas. Se trata de una técnica reproducible que, como se menciona, recoge los beneficios de una técnica anatómica con una tunelización femoral y tibial independientes sobre las huellas del LCA y el empleo de túneles ciegos tanto en la tibia como en el fémur en lugar de túneles abiertos, preservando así hueso, evitando el daño sobre la cortical y el periostio, dando lugar de esta manera a menor dolor postoperatorio(28). Asimismo, no solo se trata de una técnica mínimamente invasiva(29) que emplea un sistema de suspensión para la fijación de la plastia a nivel proximal y distal, sino que también se trata de una técnica que se puede realizar en casos de cirugías asociadas como osteotomías(30) o trasplante meniscal(31), y en pacientes esqueléticamente inmaduros(32,33) realizando mínimas modificaciones técnicas, como describen Morin et al.(34). Además, añade las ventajas de un único injerto asimétrico de isquiotibiales con un único túnel femoral, reduciendo el riesgo de convergencia de los túneles y el tiempo quirúrgico, empleando un tornillo interferencial para realizar la fijación tibial de la plastia del LAL.
Como principal limitación, esta técnica precisa de un tamaño mínimo de ambos injertos ST y RI para poder realizar una plastia como la descrita previamente, que permita la reconstrucción del LCA y del LAL con un solo injerto.
Conclusiones
Se trata de una técnica quirúrgica reproducible de reconstrucción del LCA all-inside con sistema de suspensión tibial y femoral, y refuerzo anterolateral asociado. Con un enfoque mínimamente invasivo, se emplea una única plastia de injerto autólogo de isquiotibiales de tipo GraftLink® con un remanente asimétrico que se utiliza como refuerzo, añadiendo un único túnel tibial.
Tablas
Tabla 1. Técnica quirúrgica paso a paso. Reconstrucción de ligamento cruzado anterior(LCA) con refuerzo anterolateral
Figuras
Figura 1. A y B: rodilla derecha: abordaje, disección y extracción del recto interno (RI) y semitendinoso (ST); C: preparación de plastia. R: rótula.
Figura 2. Realización de bucles de semitendinoso (ST) sobre el sistema de suspensión, hasta alcanzar 4 o 5 fascículos según la longitud del injerto.
Figura 3. Se realiza un bucle con injerto de recto interno dejando un remanente libre de al menos 9 cm.
Figura 4. Sutura FiberWire N.º 0 a 2 cm de ambos extremos con puntos que alcancen todos los fascículos inicialmente y circulares posteriormente.
Figura 5. A: introducción de la guía femoral por el portal transrotuliano; B: brocado retrógrado para generar un túnel ciego de 20 mm; C: captura artroscópica de la introducción de la fresa retrógrada con guía; D: apertura intraarticular de esta para fresado retrógrado.
Figura 6. Se introduce una aguja guía y sobre ella se realiza un sobrebrocado de 4,5 mm con broca canulada hasta el fondo del túnel ciego. EP: epicóndilo; R: rótula, PAL: portal anterolateral.
Figura 7. A: se recuperan las suturas transportadoras tibial y femoral a través del portal anteromedial (PAM) evitando que se crucen (B y C). EP: epicóndilo; R: rótula.
Figura 8. Secuencia de introducción y tensado de la plastia con remanente anterolateral (A-D) e imagen intraarticular de la plastia (E). EP: epicóndilo; R: rótula; TTA: tuberosidad tibial anterior. * Refuerzo anterolateral.
Figura 9. Secuencia de transporte del extremo de plastia remanente que va a servir de refuerzo anterolateral, por debajo de la fascia lata. CP: cabeza del peroné; R: rótula; TG: tubérculo de Gerdy; TTA: tuberosidad tibial anterior. * Refuerzo anterolateral.
Información del artículo
Cita bibliográfica
Autores
Alberto de Castro Carrasco
Cirugía Ortopédica y Traumatología. Complejo Hospitalario Universitario Santiago de Compostela. A Coruña
Enrique Fernández Peña
Unidad de Rodilla. Complejo Hospitalario Universitario Santiago de Compostela
Fernado Sines Castro
Unidad de Rodilla. Complejo Hospitalario Universitario Santiago de Compostela
Miguel Hermida Sánchez
Unidad de Hombro y Miembro Superior. Complejo Hospitalario Universitario Santiago de Compostela
José Ramón Caeiro Rey
Servicio de Cirugía Ortopédica y Traumatología. Complejo Hospitalario Universitario de Santiago de Compostela. Santiago de Compostela. A Coruña
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Guenther D, Griffith C, Lesniak B, et al. Anterolateral rotatory instability of the knee. Knee Surg Sports Traumatol Arthrosc. 2015;23(10):2909-17.
-
2Musahl V, Rahnemai-Azar AA, Costello J, et al. The Influence of Meniscal and Anterolateral Capsular Injury on Knee Laxity in Patients With Anterior Cruciate Ligament Injuries. Am J Sports Med. 2016;44(12):3126-31.
-
3Sonnery-Cottet B, Lutz C, Daggett M, et al. The Involvement of the Anterolateral Ligament in Rotational Control of the Knee. Am J Sports Med. 2016;44(5):1209-14.
-
4Rasmussen MT, Nitri M, Williams BT, et al. An In Vitro Robotic Assessment of the Anterolateral Ligament, Part 1: Secondary Role of the Anterolateral Ligament in the Setting of an Anterior Cruciate Ligament Injury. Am J Sports Med. 2016;44(3):585-92.
-
5Lutz C. Role of anterolateral reconstruction in patients undergoing anterior cruciate ligament reconstruction. Orthop Traumatol Surg Res. 2018;104(1S):S47-S53.
-
6Yasen SK, Borton ZM, Eyre-Brook AI, et al. Clinical outcomes of anatomic, all-inside, anterior cruciate ligament (ACL) reconstruction. Knee. 2017;24(1):55-62.
-
7Lin TY, Chung CC, Chen WC, et al. Complications following all-inside anterior cruciate ligament reconstruction. Int Orthop. 2022;46(11):2569-76.
-
8Lubowitz JH, Ahmad CS, Anderson K. All-inside anterior cruciate ligament graft-link technique: second-generation, no-incision anterior cruciate ligament reconstruction. Arthroscopy. 2011;27(5):717-27.
-
9Sonnery-Cottet B, Daggett M, Fayard JM, et al. Anterolateral Ligament Expert Group consensus paper on the management of internal rotation and instability of the anterior cruciate ligament – deficient knee. J Orthop Traumatol. 2017;18(2):91-106.
-
10Pérez-Prieto D, Torres-Claramunt R, Gelber PE, et al. Autograft soaking in vancomycin reduces the risk of infection after anterior cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 2016;24(9):2724-8.
-
11Phegan M, Grayson JE, Vertullo CJ. No infections in 1300 anterior cruciate ligament reconstructions with vancomycin pre-soaking of hamstring grafts. Knee Surg Sports Traumatol Arthrosc. 2016;24(9):2729-35.
-
12Torres Claramunt R, Hinarejos Gómez P, Sánchez Soler JF, et al. Infecciones después de la reconstrucción del ligamento cruzado anterior: etiología y prevención. Rev Esp Artrosc Cir Articul. 2017;24(3):192-6.
-
13Claes S, Vereecke E, Maes M, et al. Anatomy of the anterolateral ligament of the knee. J Anat. 2013;223:321-8.
-
14Saithna A, Thaunat M, Delaloye JR, et al. Combined ACL and Anterolateral Ligament Reconstruction. JBJS Essent Surg Tech. 2018;8(1):e2.
-
15Espejo-Baena A, Espejo-Reina A, Gómez-Cáceres A, et al. Associated Reconstruction of Anterior Cruciate and Anterolateral Ligaments With Single Asymmetric Hamstring Tendons Graft. Arthrosc Tech. 2017;6(5):2039-46.
-
16Nitri M, Rasmussen MT, Williams BT, et al. An In Vitro Robotic Assessment of the Anterolateral Ligament, Part 2: Anterolateral Ligament Reconstruction Combined With Anterior Cruciate Ligament Reconstruction. Am J Sports Med. 2016;44:593-601.
-
17Inderhaug E, Stephen JM, Williams A, Amis AA. Biomechanical Comparison of Anterolateral Procedures Combined With Anterior Cruciate Ligament Reconstruction. Am J Sports Med. 2017;45:347-54.
-
18Neri T, Dabirrahmani D, Beach A, et al. Different anterolateral procedures have variable impact on knee kinematics and stability when performed in combination with anterior cruciate ligament reconstruction. J ISAKOS. 2021;6(2):74-81.
-
19Getgood AMJ, Bryant DM, Litchfield R, et al. Lateral Extra-articular Tenodesis Reduces Failure of Hamstring Tendon Autograft Anterior Cruciate Ligament Reconstruction: 2-Year Outcomes From the STABILITY Study Randomized Clinical Trial. Am J Sports Med. 2020;48(2):285-97.
-
20Hamido F, Habiba AA, Marwan Y, et al. Anterolateral ligament reconstruction improves the clinical and functional outcomes of anterior cruciate ligament reconstruction in athletes. Knee Surg Sports Traumatol Arthrosc. 2021;29:1173-80.
-
21Sonnery-Cottet B, Saithna A, Cavalier M, et al. Anterolateral Ligament Reconstruction Is Associated With Significantly Reduced ACL Graft Rupture Rates at a Minimum Follow-up of 2 Years: A Prospective Comparative Study of 502 Patients From the SANTI Study Group. Am J Sports Med. 2017;45:1547-57.
-
22Vincent JP, Magnussen RA, Gezmez F, et al. The anterolateral ligament of the human knee: An anatomic and histologic study. Knee Surg Sports Traumatol Arthrosc. 2012;20:147-52.
-
23Van der Watt L, Khan M, Rothrauff BB, et al. The structure and function of the anterolateral ligament of the knee: A systematic review. Arthroscopy 2015;31:569-82.
-
24Chahla J, Menge TJ, Mitchell JJ, et al. Anterolateral ligament reconstruction technique: An anatomic-based approach. Arthrosc Tech. 2016;5:453-7.
-
25Wagih AM, Elguindy AM. Percutaneous reconstruction of the anterolateral ligament of the knee with a polyester tape. Arthrosc Tech. 2016;5:691-7.
-
26Sonnery-Cottet B, Daggett M, Helito CP, et al. Combined anterior cruciate ligament and anterolateral ligament reconstruction. Arthrosc Tech. 2016;5:1253-9.
-
27Sonnery-Cottet B, Barbosa NC, Tuteja S, et al. Minimally invasive anterolateral ligament reconstruction in the setting of anterior cruciate ligament injury. Arthrosc Tech, 2016;5:211-5.
-
28Connaughton AJ, Geeslin AG, Uggen CW. All-inside ACL reconstruction: How does it compare to standard ACL reconstruction techniques? J Orthop. 2017;14(2):241-6.
-
29Nuelle CW, Balldin BC, Slone HS. All-Inside Anterior Cruciate Ligament Reconstruction. Arthroscopy. 2022;38(8):2368-9.
-
30Popescu D, Pomenta Bastidas MA. Límites de la osteotomía en la ligamentoplastia de cruzado anterior. Rev Esp Artrosc Cir Articul. 2020;27(3):213-22.
-
31Pérez Carro L, Sumillera García M, González González R., Abad Repiso S. Tres procedimientos asociados a cirugía de LCA. Cuad Artroscop. 2005;12(Supl.1):36-50.
-
32Cordasco FA, Mayer SW, Green DW. All-Inside, All-Epiphyseal Anterior Cruciate Ligament Reconstruction in Skeletally Immature Athletes: Return to Sport, Incidence of Second Surgery, and 2-Year Clinical Outcomes. Am J Sports Med. 2017;45(4):856-63.
-
33Nawabi DH, Jones KJ, Lurie B, et al. All-inside, physeal-sparing anterior cruciate ligament reconstruction does not significantly compromise the physis in skeletally immature athletes: a postoperative physeal magnetic resonance imaging analysis. Am J Sports Med. 2014;42(12):2933-40.
-
34Morin V, Buisson L, Pinaroli A, et al. Combined anterior ligament and anterolateral ligament reconstruction in pediatric patients:Surgical Technique. Arthros Tech. 2022;11(7):e1359-65.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Contra viento y marea
- Artroscopia de cadera en adolescentes. Estudio multicéntrico
- Estudio prospectivo aleatorizado de la aumentación mediante matriz dérmica acelular en las reparaciones artroscópicas de manguito rotador con control de resonancia magnética
- Resultados de la escala ACL-RSI (Anterior Cruciate Ligament-Return to Sport Injury) tras la reconstrucción de ligamento cruzado anterior: diferencias en función del sexo del paciente
- Portal transpatelar en la reconstrucción del ligamento cruzado anterior: ¿permite un mejor posicionamiento y orientación del túnel femoral?
- Calcificaciones acetabulares y periacetabulares de la cadera. Conceptos actuales de su clasificación y tratamiento
- Epicondilitis y terapias alternativas. Revisión crítica de la literatura
- Lesión de SLAP. Artículos imprescindibles
- Reconstrucción <em>all-inside</em> del ligamento cruzado anterior y refuerzo anterolateral asociado con injerto único: técnica quirúrgica
- Condromatosis sinovial de rodilla en quiste poplíteo
- Visión anatómica de las lesiones rampa
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.