Protocolo de inestabilidad crónica de tobillo de la SEMCPT
SEMCPT chronic ankle instability protocol
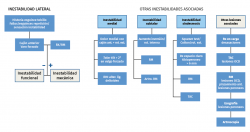
Protocolo diagnóstico de inestabilidad crónica lateral del tobillo (Figura 1)
En el diagnóstico de inestabilidad crónica lateral del tobillo debemos diferenciar:
- Inestabilidad mecánica: debida a laxitud causada por lesión de los ligamentos.
- Inestabilidad funcional: debida a déficit de propiocepción y neuromuscular causado por un esguince de tobillo(1,2).
Anamnesis
La inestabilidad crónica de tobillo es el término más utilizado para describir a los individuos que refieren síntomas residuales tras un esguince de tobillo. Los problemas que estos pacientes refieren más frecuentemente son los esguinces de repetición y los episodios de sensación de fallo(3,4,5,6).
Así, basándonos en los consensos de grupos internacionales para estudios de la inestabilidad crónica de tobillo (Ankle Consortium)(7), pueden incluirse en esta última aquellos individuos que presenten los siguientes criterios:
- Historia de al menos un episodio significativo de esguince de tobillo.
- Fallos (giving-way) o esguinces de repetición acompañados o no de sensación de inestabilidad.
- Cambios o limitaciones en las actividades diarias o deportivas.
- Inestabilidad con las escaleras u otro tipo de superficies.
La sensación de inestabilidad autopercibida debería confirmarse mediante un cuestionario validado que sea específico para la inestabilidad de tobillo(8). Actualmente, los 3 recomendados son:
- Ankle Instability Instrument (AII): > 5 respuestas afirmativas (incluyendo la pregunta 1)(9).
- Cumberland Ankle Instability Tool (CAIT): puntuación < 24(10).
- Identification of Functional Ankle Instability (IdFAI): puntuación > 11(11).
Exploración
Es preciso realizar la exploración con el paciente sentado, en decúbito y en bipedestación, así como explorar la marcha.
Debe realizarse una exploración clínica comparativa de ambos tobillos(12):
• Balance articular del tobillo y movilidad del retropié.
• Localización de zonas dolorosas sobre el trayecto de los diferentes ligamentos, así como sobre el seno del tarso.
• Valoración de la laxitud articular mediante maniobras ligamentosas(13):
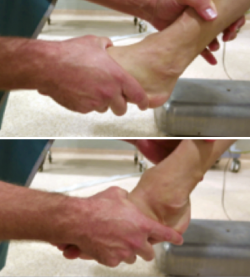
– Cajón anterior: paciente sentado con la rodilla en flexión. Aplicando rotación interna se testa el ligamento peroneo-astragalino anterior (PAA); con rotación externa valoramos la laxitud medial (frecuentemente asociada a dolor anteromedial)(Figura 2).
– Varo forzado: tanto para testar la articulación tibioastragalina como la subtalar. Puede realizarse en decúbito supino o prono.
• Determinar desaxaciones a nivel general de las extremidades inferiores y a nivel local del tobillo/retropié. Hay que descartar sobre todo el varo del retropié que, por sí solo, representa un factor de inestabilidad del tobillo aun en ausencia de laxitud.
• La valoración de la estabilidad y la propiocepción realizada con ojos abiertos y cerrados nos ayuda a la diferenciación entre inestabilidad mecánica y funcional, así como la presencia de laxitud en otras articulaciones(14,15,16).
Pruebas diagnósticas
Debemos tener en cuenta las pruebas diagnósticas que se detallan a continuación.
Radiología estándar
Han de realizarse de forma sistemática las proyecciones anteroposterior, de perfil y de mortaja, comparativas y en carga (asociar proyecciones de Saltzman o long axial view) de ambos tobillos.
Estas nos permitirán valorar la morfología del retropié, valorar fracturas por avulsión y estudiar la presencia de lesiones asociadas.
Radiologías forzadas
Se llevan a cabo con la intención de confirmar y cuantificar la laxitud.
Presentan buena especificidad pero baja sensibilidad, por lo que solo tienen valor diagnóstico si son positivas:
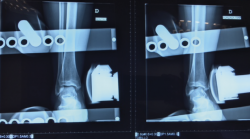
- Varo forzado: positiva si existe un varo > 15° o una diferencia de > 10° respecto al tobillo contralateral (Figura 3).
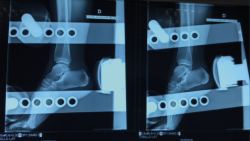
- Cajón anterior: positiva si existe una traslación anterior > 1 cm o una diferencia > 3 mm respecto al tobillo contralateral (Figura 4).
Resonancia magnética (RM)
Especialmente útil para el estudio de los complejos ligamentosos, el seno del tarso y los tendones peroneos. Si se completa con gadolinio, nos aporta información en casos de pinzamiento o lesiones del spring ligament(13).
Es la prueba por excelencia para detectar la presencia de lesión ligamentosa; además, nos informara de lesiones del cartílago, tendinosas y óseas (útil en la planificación y diagnóstico de lesiones asociadas), siendo la prueba más eficiente.
Artroscopia diagnóstica
El objetivo principal es el estudio y el diagnóstico de las anormalidades morfológicas en el ligamento lateral externo (LLE) y la presencia de lesiones asociadas.
Resulta de gran utilidad en pacientes sintomáticos con estudios de RM negativos (inestabilidad funcional).
Otras pruebas
- Ecografía: útil para lesiones tendinosas y menos para ligamentosas, aunque aumenta su efectividad al ser realizada por expertos. Indicada en lesiones dinámicas, como el pinzamiento anterolateral y las tendinopatías de los peroneos.
- Tomografía axial computarizada (TAC): mejor método para la localización y la gradación de las lesiones osteocondrales.
- Artro-RM: incómoda e invasiva, aunque permite demostrar la rotura capsuloligamentosa.
Diagnóstico de asociación de lesión ligamentosa
Inestabilidad medial
- Dolor en la cara medial o gotera medial con maniobra de cajón anterior en rotación externa positiva.
- Radiografía de estrés en valgo: talar tilt > 2° que la contralateral.
- RM: alteraciones señal del fascículo profundo del ligamento deltoideo (pérdida del aspecto estriado característico o cambios de hiperintensidad en T2)(17).
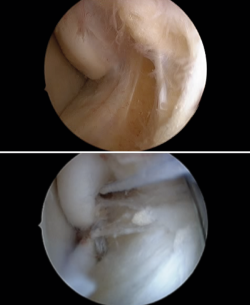
figura5.png
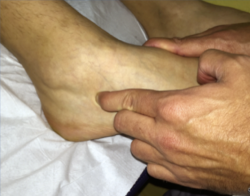
Figura 5. Maniobra de inestabilidad subtalar. Con el retropié en inversión y una ligera rotación interna del medio/antepié, realizamos apertura del seno del tarso y palpamos observando si aparecen síntomas cuando comparamos con el contralateral. Si hay dolor y aumento del tejido en el seno del tarso en el contexto de inestabilidad mecánica de tobillo podríamos estar ante una inestabilidad subtalar combinada.
Inestabilidad subtalar
- Aumento de la inversión y de la rotación interna.
- Exploración superponible con la inestabilidad tibioastragalina; de hecho, suelen coexistir y su diagnóstico diferencial es difícil (Figura 5).
- Plantear infiltración anestésica en el síndrome del seno del tarso (si mejora globalmente, pensar en una lesión al menos parcial del ligamento interóseo ± ligamento cervical).
- RM: mala definición de los ligamentos intrínsecos y déficit de sensibilidad para lesiones del ligamento peroneo-calcáneo (PC) (si este está roto o laxo, potencialmente puede lesionarse el ligamento interóseo). La ecografía podría tener mayor sensibilidad, siendo más barata que la RM para el estudio del ligamento PC.
- Artro-RM y RM con gadolinio: son las técnicas diagnósticas más rentables. La RM apunta a una asociación con la presencia de atenuación del ligamento interóseo (ligamento capsular anterior)(18).
- Artroscopia: puede ser diagnóstica y terapéutica. Ante lesiones parciales, hacer una limpieza del tejido fibroadiposo puede tener buenos resultados, sobre todo si se realiza reconstrucción ligamentosa del ligamento PAA y del ligamento PC.
- TAC en carga: de moda actualmente, pero aún es una herramienta en investigación. Puede reproducir la carga y las posiciones de estrés de la articulación subastragalina para objetivar inestabilidades de dicha articulación. Se puede hacer bilateral al mismo tiempo para contrastar el pie con el problema vs. el control en un mismo paciente (útil en hiperlaxitud)(19) (Figura 6).
Inestabilidad de la sindesmosis
• Test clínicos:
– Palpación de la sindesmosis: dolorosa.
– Squeeze test: dolor al nivel de la sindesmosis al comprimir el tercio medio de la pierna.
– Test de Cotton: en decúbito supino, se fija la pierna con una mano y con la otra se moviliza el talón en sentido lateromedial. Hay un aumento de movilidad del tobillo en comparación con el contralateral.
– Test de rotación externa: la rotación externa y abducción del pie ocasiona dolor.
– Test de traslación del peroné: con el paciente en decúbito lateral, se fija la tibia distal con una mano y con la otra se moviliza el peroné en el plano sagital. El test resulta positivo si reproduce dolor en la sindesmosis o un aumento de la traslación respecto al tobillo contralateral.
• Pruebas complementarias estáticas:
– Radiología. Deben realizarse proyecciones anteroposterior, de perfil comparativas de ambos tobillos, además de un frente en rotación interna de 20° (mortaja).
Han de valorarse los siguientes parámetros:
1. Espacio claro medial : < 4 mm en mortaja.
2. Espacio claro tibioperoneo: < 6 mm, parámetro más reproducible ya que es el que menos varía en cualquier proyección.
3. Superposición tibioperonea: > 5 mm en la proyección anteroposterior y > 1 mm en la de mortaja.
– TAC. Permite realizar cortes axiales, coronales, sagitales, así como reconstrucciones en 3D, facilitando una medida más exacta de los parámetros a estudio.
La realización de cortes axiales de ambos tobillos permite la comparación de los parámetros de la diástasis, así como la valoración de la morfología de la incisura fibularis.
– RM. Muy sensible y específica para detectar roturas, en forma de discontinuidad, ondulación del contorno ligamentoso o su no visualización. No determina inestabilidades al no ser una prueba dinámica.
• Pruebas complementarias dinámicas/intraoperatorias:
– Radiología de estrés:
- Test en valgo y rotación externa, valorando el aumento del espacio claro medial (> 5 mm) (Figura 7).
- Hook test: aumento > 2 mm al traccionar del peroné en sentido mediolateral.
La valoración más fiable y que descarta variaciones morfológicas es la que se realiza comparando los parámetros radiológicos a estudio entre la radiología intraoperatoria del tobillo afecto respecto a la del tobillo sano.
• Artroscopia diagnóstica: se consideran parámetros diagnósticos el hallazgo de la disrupción de la porción profunda del ligamento tibioperoneo posterior, la rotura del ligamento interóseo con el consiguiente gap en la sindesmosis de > 2 mm (colocación del grosor del gancho artroscópico intraarticular) y la fractura osteocondral posterolateral en la tibia(20).
Diagnóstico de otras lesiones asociadas
- Lesiones osteocondrales: TC/RM.
- Desaxaciones del retropié: radiografía en carga/Saltzman.
- Síndrome de pinzamiento anterior: RM.
- Lesiones de tendones peroneos: ecografía/RM(13).
- Otras lesiones intraarticulares: sinovitis, cuerpos libres, osículos.
Artroscopia
Pese a que las lesiones asociadas en los casos de inestabilidad crónica de tobillo habitualmente son diagnosticadas mediante RM, la sensibilidad y la reproducibilidad interobservador de esta son bajas. Este hecho, junto a la alta prevalencia de lesiones asociadas en la inestabilidad crónica de tobillo, hace que los trabajos que consideran los hallazgos artroscópicos comparándolos con la RM recomienden incluir la exploración artroscópica en el tratamiento de todos los casos(21).
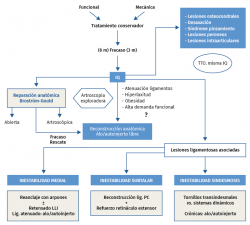
Protocolo de tratamiento de inestabilidad crónica lateral del tobillo (Figura 8)
Tratamiento conservador
Tratamiento rehabilitador basado en ejercicios de propiocepción + fortalecimiento muscular + conservación del balance articular un mínimo de 3-6 meses. Podemos asociar ortesis de tobillo en situaciones de mayor demanda funcional (por ejemplo, actividad deportiva), además de una plantilla en caso de que exista desaxación del retropié(12).
Tratamiento quirúrgico
Indicación: tras el fracaso del tratamiento conservador en pacientes con inestabilidad lateral crónica funcional (6 meses) y/o mecánica (3 meses)(22).
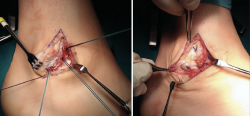
Elección: reparación anatómica (Broström-Gould)(23,24)
Reparación de los ligamentos PAA y PC más avance proximal del retináculo extensor (Figuras 9 y 10).
- Abierta/Artroscópica: son técnicas comparables. En los últimos años, hay una tendencia a la artroscópica dada la alta tasa de lesiones intraarticulares asociadas(12,25) (Figura 11).
- Independientemente de la técnica elegida, muchos autores recomiendan iniciar el tratamiento quirúrgico mediante una artroscopia exploradora(26).
- En casos de degeneración-atenuación del ligamento, hiperlaxitud generalizada, alto índice de masa corporal (IMC), alta demanda funcional o deportiva, muchos autores recomiendan(12,27) reconstrucción anatómica con alo/autoinjerto.
Rescate. Técnica de elección
- Reconstrucción anatómica con alo/autoinjerto(12,27). El tipo de injerto más utilizado es un tendón de los isquiotibiales. Se deben determinar las huellas de inserción y origen de los ligamentos PAA y PC, realizándose túneles óseos. El anclaje del injerto en estos túneles se puede realizar mediante tornillos biotenodesis, arpones o sistemas EndoButton® a una tensión adecuada.
- Reconstrucción mediante injerto artificial (SutureTape®-Internal Brace®) utilizado como técnica de rescate(28) o como aumentación de la reparación de tipo Broström-Gould(29).
- La literatura más reciente desaconseja las técnicas no anatómicas debido a que la mayoría de ellas utilizan tendones peroneos (estabilizadores dinámicos del tobillo), producen una excesiva constricción tanto de la articulación tibioastragalina como de la subastragalina, con una limitación del balance articular y con un potencial riesgo de desarrollo de artropatía degenerativa(12,23).
Asociación de lesión ligamentosa
• Inestabilidad medial (rotatoria):
– Existen diferentes técnicas quirúrgicas para la reconstrucción del ligamento lateral interno (LLI) asociada. La más utilizada es el reanclaje con arpones óseos asociado a un retensado del LLI(17,26).
– En ligamentos adelgazados, atenuados o débiles se debe indicar una reconstrucción con injerto libre (alo/autoinjerto)(30,31). Se basa en la reconstrucción de los fascículos, ligamento tibioastragalino anterior y ligamento tibiocalcáneo, reproduciendo sus huellas de origen e inserción, siguiendo las mismas pautas generales de la técnica quirúrgica descrita en la reconstrucción del LLE.
– Algunos artículos más recientes describen una técnica utilizando un ligamento artificial SutureTape®-Internal Brace® como alternativa a la reconstrucción con injerto libre(32).
– Debemos valorar siempre la asociación de pronación del retropié a la inestabilidad medial del tobillo; en dicho caso, se deberá asociar tratamiento con plantillas vs. osteotomía del calcáneo.
• Inestabilidad de la sindesmosis. Se aconseja realizar un desbridamiento artroscópico (vs. abierto) más fijación de la articulación tibioperonea(12). No existe suficiente evidencia para determinar una técnica de elección.
– Para lesiones más agudas, el método clásico son los tornillos transindesmales: no hay consenso en cuanto a la distancia a la que se deben colocar respecto a la interlínea articular del tobillo, el numero de tornillos, el diámetro y las corticales que se deben fijar, así como sobre si se deben o cuándo se deben retirar(32). Es aconsejable colocarlos a 3-4 cm de la interlínea, 2 tornillos controlan mejor las rotaciones, un diámetro de 4,5 aporta mayor resistencia a la carga y 3 corticales son suficientes –reservar 4 corticales para inestabilidades severas–. Los sistemas dinámicos constituyen la alternativa actual a los tornillos. Presentan potenciales ventajas como que permiten movimientos más fisiológicos o que no es necesario retirarlos, pero no se ha demostrado si son más efectivos que los tornillos en estabilizar la sindesmosis para que cure correctamente(33).
– Para lesiones crónicas: la mayoría de los autores abogan por la reconstrucción mediante injerto libre (tendón extensor de los dedos 4.º o 5.º, plantar delgado, gracilis), con la posibilidad de reforzarlo mediante tornillos o sistemas dinámicos(33,34).
• Inestabilidad subastragalina:
– La técnica más aceptada en el manejo de la inestabilidad subastragalina es la no anatómica: Boström-Gould –la reconstrucción del ligamento PC y el refuerzo del retináculo extensor inferior confieren estabilidad subtalar(35,36)–. Puede asociarse artroscopia con desbridamiento del tejido fibroadiposo del seno del tarso.
– Se han descrito técnicas anatómicas: reconstrucción del ligamento interóseo con alo/autoinjerto libre(37) o plastia artroscópica reconstructiva del ligamento interóseo(38). Precisa de estudios que evidencien la reproducibilidad y eficacia de la técnica a medio-largo plazo.
• Otras lesiones asociadas:
– Lesiones osteocondrales.
– Desaxaciones del retropié (varo/valgo).
– Síndrome de pinzamiento anterior.
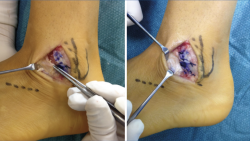
– Lesiones de tendones peroneos (Figura 12).
– Osículo/Hueso accesorio peroné: si < 1 cm, resección + reparación (Broström); si > 1 cm, fusión + reconstrucción(12).
Son lesiones que pueden aparecer típicamente asociadas a la inestabilidad lateral y que se aconseja reparar en el mismo acto quirúrgico.
figura12.png
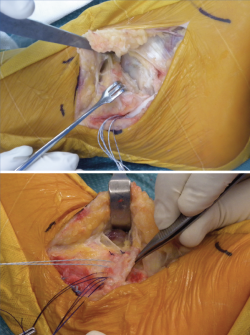
Figura 12. Reparación anatómica (Broström-Gould) asociada a luxación recidivante de los tendones peroneos. Reparación de los ligamentos peroneo-astragalino anterior y peroneo-calcáneo más avance proximal del retináculo extensor y reparación del retináculo peroneal superior, realizado en el mismo acto quirúrgico.
Manejo postoperatorio(39,40,41)
Consideramos el protocolo de manejo postoperatorio estándar para una reparación del LLE aislada, sin tener en cuenta la presencia de lesiones asociadas:
1. Semanas primera y segunda: inmovilización con yeso y descarga.
2. Semanas tercera a sexta: inmovilización con Walker (articulado) en carga, con movimiento en el plano sagital progresivo (protección para movimiento de prono/supinación).
• Semanas tercera y cuarta: 10° DF y 20° PF (máximo).
• Semanas quinta y sexta: 20° DF y 40° PF (máximo).
3. Semanas sexta a duodécima: potenciación y propiocepción.
4. Semanas décima a duodécima: inicio de la actividad deportiva, siendo el criterio estándar haber recobrado la movilidad, la fuerza y la estabilidad funcional.
Figuras
Figura 1. Algoritmo diagnóstico de la inestabilidad lateral del tobillo. OCD: osteocondritis disecante; RM: resonancia magnética; Rx: radiografía; TAC: tomografía axial computarizada.
Figura 2. Maniobra del cajón anterior. Paciente sentado con la pierna colgando a 90°. El cajón anterior con tope óseo pone de manifiesto la insuficiencia del ligamento peroneo-astragalino anterior.
Figura 3. Radiografía en varo forzado. Tienen valor diagnóstico si son positivas. El varo forzado es positivo si existe un varo > 15° o una diferencia de > 10° respecto al tobillo contralateral.
Figura 4. Radiografía del cajón anterior. El cajón anterior es positivo si existe una traslación anterior > 1 cm o una diferencia > 3 mm respecto al tobillo contralateral.
Figura 5. Maniobra de inestabilidad subtalar. Con el retropié en inversión y una ligera rotación interna del medio/antepié, realizamos apertura del seno del tarso y palpamos observando si aparecen síntomas cuando comparamos con el contralateral. Si hay dolor y aumento del tejido en el seno del tarso en el contexto de inestabilidad mecánica de tobillo podríamos estar ante una inestabilidad subtalar combinada.
Figura 6. Imágenes de tomografía axial computarizada en carga para el estudio de la inestabilidad subtalar.
Figura 7. Pruebas complementarias dinámicas/intraoperatorias para el estudio de la sindesmosis. Radiología de estrés bajo control radiológico. El test en valgo y la rotación externa ponen de manifiesto el aumento del espacio claro medial (> 5 mm).
Figura 8. Algoritmo de tratamiento de la inestabilidad lateral crónica del tobillo. IQ: intervención quirúrgica; LLI: ligamento lateral interno; PC: peroneo-calcáneo; TTO: tratamiento.
Figura 9. Reparación anatómica abierta (Broström-Gould). Técnica de Broström. En un primer tiempo, reparación de los ligamentos peroneo-astragalino anterior y peroneo-calcáneo, con anclaje al nivel peroneal.
Figura 10. Reparación anatómica abierta (Broström-Gould). Asociada a la modificación de Gould. En un segundo tiempo, avance proximal del retináculo extensor.
Figura 11. Reparación anatómica por técnica artroscópica. Reparación cerrada del ligamento lateral externo, que permite a la vez realizar una exploración articular en busca de lesiones asociadas.
Figura 12. Reparación anatómica (Broström-Gould) asociada a luxación recidivante de los tendones peroneos. Reparación de los ligamentos peroneo-astragalino anterior y peroneo-calcáneo más avance proximal del retináculo extensor y reparación del retináculo peroneal superior, realizado en el mismo acto quirúrgico.
Información del artículo
Cita bibliográfica
Autores
Alberto Ginés Cespedosa
Servicio de Cirugía Ortopédica y Traumatología. Unidad de Pie y Tobillo. Hospital del Mar. Barcelona
Traumatología Lenox. Clínica Corachan. Barcelona
Cirugía Ortopédica y Traumatología. Parc de Salut Mar. Universitat Pompeu Fabra (UPF). Barcelona
Unidad de Pie y Tobillo. Departamento de Cirugía Ortopédica y Traumatología. Parc de Salut Mar. Hospital de la Esperança. Barcelona
Magdalena Edo Llobet
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Fundacio Althaia - Xarxa Asistencial Universitaria de Manresa. Barcelona
Unidad de Pie y Tobillo. Hospital Universitari Bellvitge. L’Hospitalet de Llobregat, Barcelona
Gloria López Hernández
Unidad de Miembro Inferior. Hospital FREMAP. Majadahonda, Madrid
Sergio Tejero
Departamento de Cirugía. Universidad de Sevilla
Coordinador de la Unidad de Pie y Tobillo del Hospital Universitario Virgen del Rocío de Sevilla
Profesor asociado en la Universidad de Sevilla
Vocal de Docencia e Investigación de la SEMCPT
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Hubbard-Turner. Relationship between mechanical ankle joint laxity and subjective function. Foot Ankle Int. 2012;33:852-6.
-
2Simon JDM, Docherty C. Development of the identification of functional ankle instability. Foot Ankle Int. 2012;33(9):755-63.
-
3Hertel J. Functional anatomy, pathomechanics, and pathophysiology of lateral instability. J Athl Train. 2002;37:364-75.
-
4Bonnel F, Toullec E, Mabit C, Tourné Y. Chronic ankle instability: biomechanics and pathomechanics of ligaments injury and associated lesions. Orthop Traumatol Surg Res. 2010;96:424-32.
-
5Sammarco GJ, Burstein AH, Frankel VH. Biomechanics of the ankle: a kinematic study. Orthop Clin North Am. 1973;4:75-96.
-
6Hiller CE, Nightingale EJ, Lin CW, Coughlan GF, Caulfield B, Delahunt E. Characteristics of people with recurrent ankle sprains: a systematic review with meta-analysis. Br J Sports Med. 2011;45:660-72.
-
7Gribble PA, Delahunt E, Bleakley C, Caulfield B, Docherty CL, Fourchet F, et al. Selection criteria for patients with chronic ankle instability in controlled research: a position statement of the International Ankle Consortium. J Orthop Sports Phys Ther. 2013 Aug;43(8):585-91.
-
8Donahue MSJ, Docherty C. Critical review of self-reported functional ankle instability. Foot Ankle Int. 2011;32(12):1140-6.
-
9Docherty C, Gansneder B, Arnold B, Hurwitz SR. Development and reliability of the ankle instability instrument. J Athl Train. 2006;41(2):154-8.
-
10Hiller C, Refshauge K, Bundy A, Herbert RD, Kilbreath SL. The Cumberland ankle instability tool: a report of validity and reliability testing. Arch Phys Med Rehabil. 2006;87(9):1235-41.
-
11Simon J, Donahue M, Docherty C. Development of the identification of functional ankle instability (IdFAI). Foot Ankle Int. 2012;43:A1-27.
-
12Guillo S, Bauer T, Lee JW, Takao M, Kong SW, Stone JW, et al. Consensus in chronic ankle instability: aetiology, assessment, surgical indications and place for arthroscopy. Orthop Traumatol Surg Res. 2013 Dec;99(8 Suppl):S411-9.
-
13Tourné Y, Besse JL, Mabit C, Sofcot. Chronic ankle instability. Which tests to assess the lesions? Which therapeutic options? OrthopTraumatol Surg Res. 2010;96:433-46.
-
14Gribble PAHJ, Plisky P. Using the star excursion balance test to assess dynamic postural-control deficits and outcomes in lower extremity injury: a literature and systematic review. J Athl Train. 2012;47(3):339-57.
-
15Fridén T, Zätterström R, Lindstrand A, Moritz U. A stabilometric technique for evaluation of lower limb instabilities. Am J Sports Med. 1989;17(1):118-22.
-
16Lentell GKL, Walters MR. The relationship between muscle function and ankle instability. J Orthop Sports Phys Ther. 1990;11:605-11.
-
17Yasuda T, Shima H, Mori K, Tsujinaka S, Neo M. Simultaneous reconstruction of the medial and lateral colateral ligaments for chronic combined ligament injuries of the ankle. Am J Sports Med. 2017;45(9):2052-60.
-
18Kim TH, Moon SG, Jung HG, Kim NR. Subtalar instability: imaging features of subtalar ligaments on 3D isotropic ankle MRI. BMC Musculoeskeletal Disord. 2017;18(1):475.
-
19Tejero S, Lirola JF, Giraldez MA, Cano P, Navarro A, Carranza A. Análisis del síndrome inestable-doloroso de la articulación subastragalina mediante el sistema estrés dinámico BaroPodoTAC. Rev S And Traum y Ort. 2013;30(1/2):19-26.
-
20Ogilvie-Harris DJ, Reed SC. Disruption of the ankle syndesmosis: diagnosis and treatment by arthroscopic surgery. Arthroscopy. 1994;10:561-8.
-
21Cha SD, Kim HS, Chung ST, Yoo JH, Park JH, Kim JH, Hyung JW. Intra-articular lesions in chronic lateral ankle instability: comparison of arthroscopy with magnetic resonance imaging findings. Clin Orthop Surg. 2012 Dec;4(4):293-9.
-
22Michels F, Pereira H, Calder J, Matricali G, Glazebrook M, Guillo S, et al. Searching for consensus in the approach to patients with chronic lateral ankle instability: ask the expert. Knee Surg Sports Traumatol Arthrosc. 2017;26(7):2095-102.
-
23Vuurberg G, Pereira H, Blankevoort L, van Dijk CN. Anatomic stabilization techniques provide superior results in terms of functional outcome in patients suffering from chronic ankle instability compared to non-anatomic techniques. Knee Surg Sports Traumatol Arthrosc. 2018;26(7):2183-95.
-
24Li X, Killie H, Guerrero P, Busconi BD. Anatomical reconstruction for chronic lateral ankle instability in the high-demand athlete. Am J Sports Med. 2009;37(3):488-94.
-
25Li H, Hua Y, Ma K, Li S, Chen S. Activity level and function 2 years after anterior talofibular ligament repair: a comparison between arthroscopic repair and open repair procedures. Am J Sports Med. 2017 Jul;45(9):2044-51.
-
26Knupp M, Lang TH, Zwicky L, Lötcher P, Hintermann B. Chronic ankle instability (medial and lateral). Clin Sports Med. 2015;34(4):679-88.
-
27Choi HJ, Kim DW, Park JS. Modified Broström Procedure Using Distal Fibular Periosteal Flap Augmentation vs Anatomic Reconstruction Using a Free Tendon Allograft in Patients Who Are Not Candidates for Standard Repair. Foot Ankle Int. 2017;38(11):1207-14.
-
28Cho BK, Kim YM, Choi SM, Park HW, SooHoo NF. Revision anatomical reconstruction of the lateral ligaments of the ankle augmented with suture tape for patients with a failed Broström procedure. Bone Joint J. 2017;99(9):1183-9.
-
29Schuh R, Benca E, Willegger M, Hirtler L, Zandieh S, Holinka J, Windhager R. Comparison of Broström technique, suture anchor repair, and tape augmentation for reconstruction of the anterior talofibular ligament. Knee Surg Sports Traumatol Arthrosc. 2016 Apr;24(4):1101-7.
-
30Oburu E, Myerson MS. Deltoid ligament repairs in flat foot deformity. Foot Ankle Clin. 2017;22(3):503-14.
-
31Yoo JH, Lee WC, Moon JS. Simultaneous reconstruction of the medial and lateral ligament complexes of the ankle joint with semitendinosus tendon allograft: a case report. J Bone Joint Surg Am. 2009;91(6):1491-6.
-
32Choi SM, Cho BK, Park KJ. Percutaneous deltoid ligament augmentation using suture tape for medial ankle instability. J Foot Ankle Surg. 2016;55:1307-11.
-
33Volpat ML, Volpat BG, Lubberts B, DiGiovanni CW. Current trends in the diagnosis and management of syndesmotic injury. Curr Rev Musculoskelet Med. 2017 Mar;10(1):94-103.
-
34Colcuc C, Fisher S, Colcuc S, Busse D, Bliemel C, Neun O, et al. Treatment strategies for partial chronic instability of the distal syndesmosis: an arthroscopic grading scale and operative staging concept. Arch Orthop Trauma Surg. 2016;136(2):157-63.
-
35Barg A, Tochigi Y, Amendola A, Phisitkul P, Hintermann B, Saltzman CL. Subtalar instability: diagnosis and treatment. Foot Ankle Int. 2012;33(2):151-60.
-
36Sugimoto K, Isomoto S, Samoto N, Okahashi K, Araki M. Recent Developments in the Treatment of Ankle and Subtalar Instability. Open Orthop J. 2017;11:687-96.
-
37Kato T. The diagnosis and treatment of instability of the subtalar joint. J Bone Joint Surg Br. 1995;77:400-6.
-
38Liu C, Jiao C, Hu Y, Guo QW, Wand C, Ao YF. Interosseous talocalcaneal ligament reconstruction with hamstring autograft under ubtalar arthroscopy: case report. Foot Ankle Int. 2011;32:1089-94.
-
39De Vries JS, Krips R, Sierevelt IN, Blankevoort L, van Dijk CN. Interventions for treating chronic ankle instability. Cochrane Database Syst Rev. 2006;4:CD004.
-
40Karlsson J, Lundin O, Lind K, Styf J. Early mobilization versus immobilization after ankle ligament stabilization. Scand J Med Sci Sports. 1999;9(5):299-303.
-
41Karlsson J, Rudholm O, Bergsten T, Faxen E, Styf J. Early range of motion training after ligament reconstruction of the ankle joint. Knee Surg Sports Traumatol Arthrosc. 1995;3(3):173-7.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Editorial del presidente de la SEMCPT
- Actualización en el manejo del pie plano infantil
- Osteoma osteoide en el astrágalo. Revisión sistemática y presentación de un caso clínico
- ¿Estamos realizando un buen control del dolor posquirúrgico?
- Valoración de la fiabilidad intra- e interobservador de la medición de la retracción gemelar utilizando el test de Silfverskiöld y el test en posición neutra del pie
- Artrodesis tibiotalocalcánea con clavo retrógrado asistida por artroscopia
- Artrodesis tibiotalar mediante artroscopia posterior en paciente con la enfermedad de Klippel-Trénaunay
- Factores pronósticos de las fracturas por avulsión de la tuberosidad posterior del calcáneo. A propósito de un caso
- Caso de parálisis del <em>hallux</em> tras intervención quirúrgica de rodilla
- Comentario a “Caso de parálisis del <em>hallux</em> tras intervención quirúrgica de rodilla”
- Protocolo de inestabilidad crónica de tobillo de la SEMCPT
- Memoria de rotación becada en la Unidad Docente Acreditada de Pie y Tobillo del Hospital Universitario 12 de Octubre
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.