Chevron percutánea extraarticular sin fijación para la corrección del hallux valgus
Percutaneous extraarticular Chevron unfixed (PECU) for correction of hallux valgus
Resumen:
Introducción y objetivos: la cirugía mínimamente invasiva ha ganado consideración entre las opciones quirúrgicas para el tratamiento de patologías del antepié. El objetivo fue evaluar los resultados radiográficos, clínicos-funcionales y complicaciones tras la realización de osteotomía de tipo Chevron percutánea extraarticular sin fijación para la corrección del hallux valgus (PECU).
Material y método: estudio observacional, retrospectivo, de serie de casos. Se evaluaron los resultados radiográficos (ángulo hallux valgus, ángulo intermetatarsiano y elevación de la cabeza del primer metatarsiano), parámetros clínicos (score de la American Orthopaedic Foot and Ankle Society –AOFAS– para hallux y encuesta de satisfacción de Coughlin) y se registraron complicaciones eventuales de pacientes intervenidos mediante PECU.
Resultados: se evaluaron 151 pies de 137 pacientes. Seguimiento promedio de 13,14 meses. El ángulo hallux valgus y el ángulo intermetatarsiano fueron de 21,16 y 9,52 grados, respectivamente, al año posquirúrgico. Con respecto a la elevación del metatarsiano, se obtuvo una diferencia promedio de 1,03 (2,94-3,97 mm). Se registró un score de la AOFAS promedio de 94,5, un score de Coughlin del 99,01% y 7 complicaciones (4,63%).
Conclusiones: la técnica PECU es capaz de corregir los valores angulares metatarsofalángico e intermetatarsiano eficazmente a lo largo del tiempo, con escasas complicaciones.
Abstract:
Introduction and objectives: minimally invasive surgery has gained consideration among the surgical options for the treatment of forefoot pathologies. The objective was to evaluate the radiographic, clinical-functional results and complications after performing PECU osteotomy for the correction of hallux valgus.
Material and method: observational, retrospective, descriptive case series study. Radiographic results (hallux valgus angle, intermetatarsal angle and elevation of the head of the first metatarsal) and clinical parameters (American Orthopaedic Foot and Ankle Society –AOFAS– score for hallux, and Coughlin satisfaction survey) were evaluated, and eventual complications in patients undergoing PECU were recorded.
Results: 151 feet of 137 patients were evaluated. Average follow-up of 13.14 months. The hallux valgus angle and intermetatarsal angle were 21.16 and 9.52 degrees respectively one year after surgery. Regarding metatarsal elevation, an average difference of 1.03 (2.94-3.97 mm) was obtained. Additionally, an average AOFAS score of 94.5, a Coughlin score of 99.01% and 7 complications (4.63%).
Conclusions: the PECU technique is capable of correcting the metatarsophalangeal and intermetatarsal angular values effectively over time with few complications.
Introducción
El término hallux valgus fue acuñado por Hueter en 1870(1). Representa una de las patologías más frecuentes del antepié, genera dolor y disconformidad en los pacientes y se debe a la bursitis inflamatoria que se genera por el roce con el calzado. También puede haber dolor neurítico debido a la afectación de la rama cutánea dorsal medial. Además, en un alto porcentaje el hallux valgus está asociado con deformidades de los metatarsianos menores. Los pacientes en donde fracasa el tratamiento conservador son candidatos a cirugía. Se han descrito más de cien técnicas para la corrección del hallux valgus, sin demostrarse superioridad de alguna sobre las otras. El ángulo de valgo del hallux (HV°), el ángulo intermetatarsiano (IM°), la congruencia articular distal y otros factores radiográficos como la presencia o no de artrosis son determinantes para la elección de la técnica quirúrgica.
La cirugía mínimamente invasiva (MIS) de pie o cirugía percutánea ha ganado consideración entre las opciones quirúrgicas conocidas para el tratamiento de la patología del antepié debido a las ventajas que se le atribuyen, como son: menor dolor postoperatorio, recuperación precoz, menor riesgo de infección y complicaciones con la herida quirúrgica(2,3,4,5). En la última década se han publicado series de casos, estudios comparativos, validaciones radiográficas y cadavéricas que muestran y sostienen buenos y excelentes resultados(6).
Los clásicos gestos percutáneos para la corrección del hallux valgus fueron descritos inicialmente por Stephen Isham en EE. UU. y por Mariano De Prado en España(7). Estos gestos son: la exostosectomía, la osteotomía de Reverdin-Isham en la cabeza del primer metatarsiano, la tenocapsulotomía lateral y la osteotomía de Akin en la primera falange del hallux. Ninguno de estos gestos logra reducir la cabeza del primer metatarsiano sobre los sesamoideos ni corregir el IM°, parámetros fundamentales para evitar la recidiva de la deformidad(8). Debido a esto, se comenzó a utilizar de forma más frecuente osteotomías que tengan un efecto de traslación hacia lateral de la cabeza del primer metatarsiano(9,10,11).
Una de las osteotomías más difundidas a escala mundial es la osteotomía de Chevron, descrita por Austin y Leventee(12) y luego modificada por Keneth Johnson, la cual por un mecanismo de traslación hacia lateral corrige indirectamente el IM°. Mediante la adición de cuñas se puede, también, corregir el ángulo articular metatarsiano distal (DMAA). Clásicamente, esta osteotomía se realiza a través de un abordaje medial y se fija con tornillos para añadir estabilidad. El advenimiento de las técnicas MIS ha llevado a que se comience a realizar esta osteotomía de forma percutánea. Existen en la actualidad numerosos trabajos que evalúan los resultados de esta técnica(3,10,11,13).
Debido a que la adición de osteosíntesis no está exenta de complicaciones, tales como infección, intolerancia, retiro, rotura, etc., adquiere especial relevancia esta técnica percutánea y sin fijación. En la actualidad no existen trabajos en donde se evalúe esta osteotomía de forma percutánea sin fijación.
Objetivo general
Evaluar los resultados radiográficos, clínicos y funcionales de la osteotomía de tipo Chevron realizada de forma percutánea, extraarticular y sin fijación (percutaneous extraarticular Chevron unfixed –PECU–).
Objetivos específicos
- Evaluar los resultados radiográficos mediante mediciones angulares de los pacientes con diagnóstico de hallux valgus intervenidos quirúrgicamente en los que se realizó una PECU.
- Evaluar los resultados clínicos y funcionales utilizando la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) y la escala de satisfacción de Coughlin.
- Describir las complicaciones en los pacientes intervenidos utilizando este método.
Materiales y métodos
- Diseño: estudio observacional, retrospectivo, descriptivo de serie de casos (nivel de evidencia: IV).
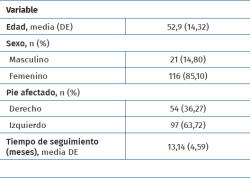
- Población: la población estudiada está compuesta por pacientes adultos (18-79 años) de ambos sexos, con diagnóstico de hallux valgus moderado y grave, intervenidos quirúrgicamente por el mismo equipo quirúrgico del Departamento de Pierna, Tobillo y Pie del Servicio de Ortopedia y Traumatología de un mismo centro médico, a quienes se les practicó una PECU, entre diciembre de 2014 y diciembre de 2019.
- Fuente de datos: historia clínica digital, imágenes radiográficas digitales utilizando sistema IQ-WEB® y cuestionario personal realizados a los pacientes intervenidos del Departamento de Pierna, Tobillo y Pie del Servicio de Ortopedia y Traumatología de la institución.
Criterios de inclusión
- Pacientes adultos radiográficamente con fisis cerrada.
- Hallux valgus moderado a grave (mayor de 20°) tratado quirúrgicamente con una PECU.
- Seguimiento mínimo de 1 año.
Criterios de exclusión
- Artrosis metatarsofalángica del hallux grave.
- Hallux rígido.
- Artritis reumatoide.
Variables para registrar
Cualitativas
- Sexo.
- Pie afectado (derecho o izquierdo).
- Clasificación del grado de hallux valgus según Coughlin-Mann (leve, moderado o grave).
- Grado de satisfacción posquirúrgica según el score de Coughlin (excelente, buena, regular, mala)(1,14).
- Complicaciones posquirúrgicas (infecciones, retardos en la consolidación, pseudoartrosis, recidiva, etc.).
Cuantitativas
- Edad.
- Tiempo de seguimiento posquirúrgico.
- Escala de evaluación posquirúrgica (dolor, función y alineamiento) según el score de la AOFAS para hallux(15).
- Parámetros radiográficos pre- y postoperatorios al mes y al año:
- HV°.
- IMA°.
- Elevación de la cabeza del primer metatarsiano.
Técnica quirúrgica
Para la planificación prequirúrgica, se realizan radiografías del pie afectado en carga, en proyecciones de frente, oblicuo y de perfil.
La cirugía se realiza en el quirófano bajo anestesia locorregional (bloqueo periférico del antepié) e instrumental específico de MIS. No se utiliza manguito hemostático. Se utiliza control radioscópico.
Pasos
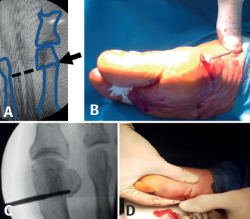
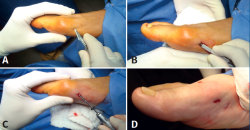
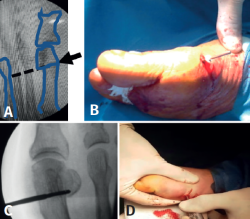
Mediante abordaje de 5 mm a nivel plantar proximal al bunion se realiza capsulotomía y exostectomía (Figuras 1A, B y C). Por otro abordaje de 3 mm realizado a 5 mm dorsal y distal del primero y a 15 o 20 mm proximal a la superficie articular (entre 7 y 10 mm del centro geométrico de la cabeza), extraarticular y equidistante a la cortical dorsal y plantar, se procede al tallado de la osteotomía de Chevron con fresa Isham larga (2,0 × 12 × 65 mm), (Figura 1D). Con la fresa dirigida, preferentemente, perpendicular al cuarto metatarsiano y llevándola ligeramente a plantar o dorsal según quisiéramos descender o elevar, respectivamente, la cabeza metatarsiana, perforamos el primer metatarsiano. En modelos sin fijación, elegimos esta dirección hacia proximal para lograr un leve acortamiento, que relaja la articulación metatarsofalángica y reduce las posibilidades de pérdida de corrección de la cabeza (Figura 2). En modelos con fijación se dirige más hacia distal, con referencia en la diáfisis del segundo metatarsiano o incluso perpendicular al primer rayo. Realizamos el corte dorsal casi vertical y el corte plantar lo más horizontal posible (paralelo al suelo), con dirección de distal a proximal, tratando de que esta rama sea más larga que la anterior. Se puede lograr de forma adicional corrección del DMAA. Una vez completa la osteotomía, se desplaza a lateral manualmente bajo visión radioscópica hasta que se logra una posición satisfactoria. No se coloca osteosíntesis. Se procede a la adición de otros gestos percutáneos de ser necesarios (liberación lateral de partes blandas, osteotomía de Akin, osteotomías de metatarsianos o dedos menores) (Figura 3).
Finalmente, limpieza capsular con raspa, control con intensificador, lavado, puntos de sutura si es necesario, dexametasona, vendaje de contención, zapato de suela rígida y apoyo inmediato completo.
Evaluación clínica
El control de los pacientes se realizó a los 7, 15 y 21 días, 1, 2, 3 y 6 meses, y al año. A todos los pacientes se les realizaron controles semanales para la curación de las heridas y cambios de los vendajes durante el primer mes. En estos controles, se hace mucho hincapié en el sostén de la cabeza metatarsiana en la posición lograda mediante el uso de cinta hipoalergénica de papel más el vendaje con Coban 3M® y, además, se indica el uso de zapato de suela rígida durante 3 semanas y luego el uso de calzado ancho preferentemente deportivo durante 3 semanas más. El inicio de fisiokinesioterapia se evalúa entre los 30 y 40 días, dependiendo de la evolución del paciente. El retorno a la actividad deportiva de impacto se autorizó entre la semana 10 y la 12 dependiendo de la evolución del paciente y de la consolidación.
Al año de seguimiento, se realizó el score de la AOFAS(15) para hallux; este score fue desarrollado en 1994 y tiene en cuenta 3 categorías principales para estandarizar la evaluación de los pacientes intervenidos quirúrgicamente del pie y el tobillo: “dolor” (40 puntos), “función” (50 puntos) y “alineamiento” (10 puntos). Todos estos califican un total de 100 puntos. La categoría “dolor” es subjetiva y consiste en una única pregunta a los pacientes sobre su nivel de dolor; la categoría “alineación”, valorada por el médico, es objetiva; y la categoría “función” es mixta, es decir, tanto objetiva como subjetiva, y consta de 7 preguntas que requieren que el médico y el paciente las completen. Además, cumplido 1 año de la cirugía, también se realizó la valoración del grado de satisfacción posquirúrgico, según la encuesta de satisfacción de Coughlin(1,14), en la cual el paciente puede valorar sus resultados clínicos posquirúrgicos como excelentes, buenos, regulares o malos.
Evaluación radiográfica
Todas las radiografías fueron realizadas en el mismo centro y bajo la misma técnica radiográfica. En todos los casos se realizaron radiografías en bipedestación con proyecciones de frente, ambos oblicuos y de perfil. Los ejes se midieron de acuerdo con las recomendaciones de la AOFAS(15). La elevación del metatarsiano se midió de acuerdo con el método de Bouaicha(16), utilizando el sistema IQ-WEB®. Se dibuja un círculo en la cabeza del primer metatarsiano, haciendo que sea lo más congruente posible con la superficie articular. Después se traza una línea paralela a la cortical dorsal del primer metatarsiano. En el punto más proximal, donde esta línea cruza el círculo, se traza otra perpendicular que atraviesa la cortical dorsal del segundo metatarsiano. La distancia entre los 2 puntos, donde la línea perpendicular cruza las 2 corticales dorsales, representa el valor de la elevación del primer matatarsiano.
Los controles radiográficos se realizaron a los 30 y 45 días, 3 y 6 meses, y 1 año posquirúrgicos. Las mediciones angulares se realizaron en las radiografías de control del mes y el año.
Registro de complicaciones
En los controles, también se registró la presencia de complicaciones posquirúrgicas como infecciones, retardos en la consolidación, pseudoartrosis o recidiva, entre otras.
Análisis estadístico
Los datos obtenidos fueron trasladados a una base de datos en Microsoft Excel®. Para la estadística descriptiva, se utilizaron medidas de posición y dispersión para variables continuas y discretas. En el caso de variables categóricas se utilizaron frecuencia y porcentaje. Para el análisis estadístico se utilizó el programa Infostat versión 2015 I.
Justificación ética del estudio
El trabajo de investigación se realizó cumpliendo con la normativa de la declaración de Helsinki y las buenas prácticas clínicas, y de acuerdo con la ley de la provincia de Córdoba (Argentina) sobre Investigación en Seres Humanos n.° 9694/09. Se garantiza la confidencialidad de los datos según la ley de datos personales n.° 25326. La investigación se desarrolló luego de la aprobación por el Comité de Ética de la institución. Los autores no declaran conflicto de intereses.
Resultados
La población estudiada estuvo compuesta por pacientes adultos de entre 18 y 79 años, de ambos sexos, con diagnóstico de hallux valgus. Se evaluaron 151 pies de 137 pacientes intervenidos quirúrgicamente por el mismo equipo quirúrgico del Departamento de Pierna, Tobillo y Pie del Servicio de Ortopedia y Traumatología de un mismo centro médico entre diciembre de 2014 y diciembre de 2019, a quienes se les practicó una PECU.
Características demográficas y clínicas
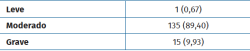
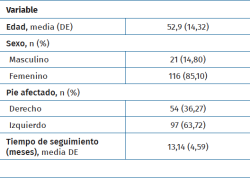
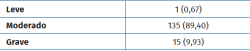
Las características demográficas y clínicas de los pacientes evaluados se presentan en la Tabla 1. La edad promedio (desviación estándar –DE–) al momento de la cirugía fue de 52,9 años (14,32). Del total de los pacientes, 116 (85%) fueron mujeres; 97 pies fueron izquierdos (64%). El seguimiento promedio (DE) fue de 13,14 meses (4,59). Según la clasificación de Coughlin-Mann de hallux valgus (Tabla 2) el 0,67% de los casos fueron hallux valgus leves (1 caso), el 89,40% (135 casos) fueron moderados y el resto, un 9,93% (15 casos), fueron graves.
Resultados angulares
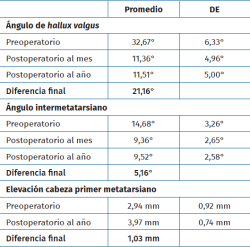
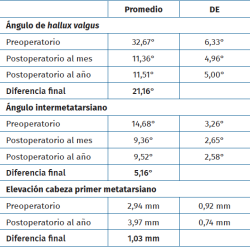
El HV° preoperatorio promedio (DE) fue de 32,67° (6,33). En el postoperatorio al año, el promedio (DE) del HV° fue de 11,51° (5,0), logrando una mejoría promedio del ángulo metatarsofalángico de 21,16° respecto al prequirúrgico.
El IM° preoperatorio promedio (DE) fue de 14,68° (3,26). En el postoperatorio al año, el promedio (DE) del IM° fue de 9,52° (2,58), logrando una disminución promedio de 5,16° respecto al prequirúrgico.
Con respecto a la elevación del metatarsiano, se obtuvo un promedio (DE) preoperatorio de 2,94 mm (0,92). En el postoperatorio al año el promedio (DE) fue de 3,97 mm (0,74). Se observó una diferencia promedio de 1,03 mm de elevación.
Los resultados angulares al mes y al año se reflejan en la Tabla 3.
Resultados funcionales y clínicos
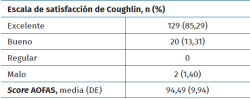
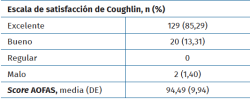
El score de satisfacción de Coughlin mostró los siguientes resultados: el 98,60% de los pacientes consideró su cirugía entre excelente y buena (excelente: 129 casos, 85,29%; buena: 20 casos, 13,31%). Solo 2 casos consideraron su resultado malo (1,40%) debido a la necesidad de reintervención por pseudoartrosis hipertrófica y consolidación viciosa (Tabla 4).
Respecto al score de la AOFAS, el promedio (DE) obtenido fue alto, de 94,49 puntos (9,94).
Complicaciones
Dentro de las complicaciones, se registraron un total de 7 casos (4,63%). Entre ellos, 1 caso de celulitis superficial que mejoró con antibiótico por vía oral; 2 casos de retardo de consolidación de los cuales uno curó al octavo mes y el otro al año de la cirugía; 1 caso de pseudoartrosis que fue reintervenido a los 2 años realizándose un fresado dorsal por callo hipertrófico y reanimación del foco con fresa; 1 caso de metatarsalgia del primer metatarsiano, la cual requirió una reintervención a los 18 meses con osteotomía de Reverdin-Isham completa solo para elevar la cabeza del metatarsiano, ya que al haberle realizado inicialmente osteotomías a todos los metatarsianos menores con técnica percutánea, esto llevó a una plantarización relativa de la cabeza del primer metatarsiano; y 2 fracturas por estrés del segundo metatarsiano que curaron de forma espontánea.
En 5 casos, si bien mejoró el ángulo metatarsofalángico respecto al preoperatorio, los valores siguieron elevados teniendo en cuenta los valores considerados como normales (menores de 15°). No se consideraron como recidiva del hallux valgus, ya que los pacientes no presentaron dolor y en la encuesta de satisfacción los 5 consideraron su resultado como excelente. No se registró ningún caso de necrosis avascular de la cabeza del metatarsiano.
Discusión
La diferencia sustancial mostrada en este estudio es la realización de una osteotomía PECU, capaz de corregir los valores angulares (HV° y IM°) como es descrito en diversos estudios publicados que realizan este procedimiento en forma abierta o mínimamente invasiva, pero utilizan fijación(11,12,13,17). Además, no hay trabajos publicados que evalúen osteotomías de tipo Chevron “sin fijación”.
La evaluación de la osteotomía en Chevron ha sido estudiada durante años en su forma clásica, intraarticular, convencional o abierta y últimamente en sus variantes percutáneas o mínimamente invasivas debido al inminente crecimiento de estos últimos y modernos procedimientos(3,10,11,13). Cada autor ha publicado sus series intentando transmitir qué modelo es comparable o superior a otro. Sin embargo, todos utilizan fijación.
Los estudios y/o técnicas mínimamente invasivas relevantes sobre Chevron percutánea con fijación son: PeICO (Del Vecchio et al.), PERC (Hernández et al.), PECA (Lee et al.), MICA (Redfern-Vernois)(6,18,19).
Del Vecchio, en una primera publicación donde evalúa el resultado radiográfico de la técnica PeICO (percutaneous, intra-articular, Chevron osteotomy), concluye no encontrar acortamiento del primer metatarsiano ni recurrencias, y corrección satisfactoria de los valores angulares. En una segunda publicación más actual y de estudio cadavérico arroja que esta técnica es segura, no encontrando daños vasculonerviosos o tendinosos; utiliza un tornillo de fijación sin atravesar la cortical lateral y es reproducible en cirujanos experimentados en técnica MIS de pie, imitando el Chevron abierto.
Una MICA (minimally invasive Chevron Akin) es una técnica que se aleja del centro geométrico de la cabeza hacia proximal, es extraarticular, se realiza en el cuello del metatarsiano, utiliza 2 tornillos sin cabeza de fijación y se asocia con una osteotomía de Akin. Sus autores publican buenos y excelentes resultados, sin rigidez metatarsofalángica y extienden la indicación hasta el hallux valgus grave, ya que proponen hasta un 100% de desplazamiento de la cabeza metatarsiana.
Una PERC (percutaneous extra-articular reverse-L Chevron osteotomy) realiza la osteotomía en el mismo sitio que la MICA, pero la diferencia es que fija con 1 tornillo de dorsal a plantar.
Una PECA (percutaneous Chevron/Akin) es técnicamente lo mismo que la MICA.
Todos estos estudios arrojan resultados radiográficos similares en cuanto a la corrección de los valores angulares; publican buenos índices de consolidación, bajas tasas de complicaciones, satisfactorio rango de movilidad metatarsofalángico y se los considera procedimientos reproducibles en cirujanos de pie y cirujanos experimentados en técnica MIS.
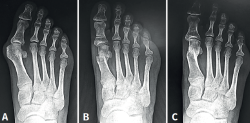
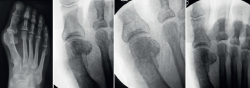
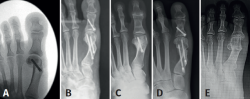
Como vemos, la sugerencia de algún tipo de estabilización debido al riesgo de desplazamiento de la cabeza metatarsiana, menor dolor y edema es una constante en las mencionadas publicaciones. Este concepto es discutible debido a que la osteotomía de tipo Chevron realizada con la rama plantar larga y paralela al piso es intrínsecamente estable y compatible con un postoperatorio de carga precoz (Figuras 4A, B y C) al igual que las osteotomías “con fijación”(17). Los problemas relacionados con el uso de osteosíntesis en las osteotomías metatarsianas ascienden al 10-15% en diferentes series(3,9,11).
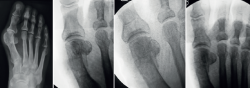
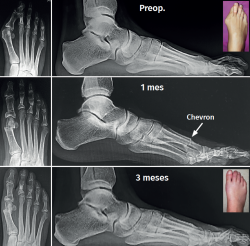
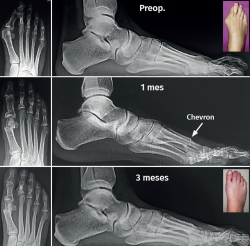
Uno de los aspectos importantes en cuanto a la posición de la cabeza metatarsiana es el referente al plano sagital. Pocos trabajos de tratamiento de hallux valgus evalúan el ascenso de la cabeza. En este grupo de pacientes hemos observado que el ascenso de la cabeza es solo de 1,03 mm como promedio y no encontramos en la evolución alguna repercusión clínica asociada con dicho ascenso (Figura 5). Otro aspecto de la osteotomía en Chevron es que históricamente ha sido usada para la corrección de hallux valgus leves a moderados por su ubicación intraarticular, como es la forma clásica abierta o la moderna PeICO(11,12,13). Una de las modificaciones propuestas en este trabajo es hacer la osteotomía PECU a 7 o 10 mm proximal al centro geométrico de la cabeza (ubicación extraarticular), lo que nos permite un mayor desplazamiento y mejora el poder de corrección, asemejándose a una osteotomía diafisaria, como describen autores como Redfern, Vernois, Lee, Hernández, Bauer o Laffenétre en modelos de Chevron percutánea con fijación(3,4,5,9). En este trabajo fueron tratados hallux valgus graves (HV°> 40° e IM° > 16°) de forma satisfactoria.
Las complicaciones asociadas con el Chevron incluyen la necrosis avascular(1,12). En nuestro trabajo no hubo casos y creemos que esto se debe a que, al realizar los gestos de forma percutánea y más proximales, Chevron + abductor + Akin, el daño vascular es menor. Esto también explicaría que las osteotomías tengan un alto porcentaje de consolidación (Figura 6).
Por último, y no es detalle menor, en nuestra serie siempre se trabajó sobre el bunion o exostosis antes de realizar la osteotomía, lo que permite que, si hubiese algún milímetro de pérdida de corrección en el plano coronal, esta no tenga implicación clínica. Es una constante que primero realicemos la exostectomía.
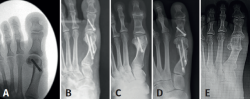
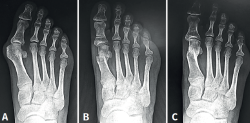
Nuestro modelo PECU puede hoy ser comparado con series con fijación, arrojando resultados similares(2,9,10,11,12,13) (Figura 7).
Consideramos que tiene mucho valor y representa un gran aporte a la cirugía del pie el análisis de esta serie de “Chevron sin fijación”, ya que no hay publicación en la literatura que se asemejen, pudiendo ser, tal vez, el eslabón faltante en la cadena de muchas series de Chevron con fijación publicadas(9,10,11,12,13).
La principal limitación de este estudio es la falta de un grupo control para comparar los resultados de esta técnica con otras similares y la falta de seguimiento más allá del año.
Conclusión
La osteotomía de tipo Chevron percutánea, extraarticular y sin fijación, como es descrita en este estudio, corrige los valores angulares metatarsofalángico e intermetatarsianos a lo largo del tiempo, combinando la versatilidad de dicha osteotomía con las ventajas de la MIS. Además, presenta un bajo índice de complicaciones con un alto grado de satisfacción clínica.
Futuros estudios deberán ser realizados para la evaluación del componente rotacional metatarsiano y para la comparación de los resultados con fijación percutánea.
Figuras
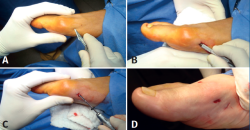
Figura 1. A: primera incisión; B: capsulotomía y despegado; C: ingreso con pieza de mano. Buniectomía; D: segunda incisión a 5 mm dorsal y distal de la primera.
Figura 2. A: Fresa en dirección al cuarto metatarsiano; B, C y D: marcación con fresa 7 a 10 mm proximal al centro geométrico de la cabeza.
Figura 5. De arriba abajo: radiografías de frente y de perfil con carga preoperatorias, primer mes posquirúrgico y tercer mes posquirúrgico.
Figura 7. A: PeICO (percutaneous, intra-articular, chevron osteotomy); B: PECA (percutaneous Chevron/Akin); C: PERC (percutaneous extra-articular reverse-L Chevron osteotomy); D: MICA (minimally invasive Chevron Akin); E: PECU (percutaneous extraarticular Chevron unfixed).
Tablas
Información del artículo
Cita bibliográfica
Autores
Guillermo Sebastián Mazzucchelli
Clínica Universitaria Reina Fabiola. Universidad Católica de Córdoba. Córdoba, Argentina
Matías Adolfo Ruiz Navello
Clínica Universitaria Reina Fabiola. Universidad Católica de Córdoba. Córdoba, Argentina
Julieta Brué
Clínica Universitaria Reina Fabiola. Universidad Católica de Córdoba. Córdoba, Argentina
Guillermo Luis Tesio
Clínica Universitaria Reina Fabiola. Universidad Católica de Córdoba. Córdoba, Argentina
Alejo Valentín Rivero
Clínica CEMTRO. Madrid
Clínica Universitaria Reina Fabiola. Universidad Católica de Córdoba. Córdoba, Argentina
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de interés.
Referencias bibliográficas
-
1Mann RA, Coughlin MJ. Adult hallux valgus. Surgery of the Foot and Ankle. 7th edition. St. Louis C.V. Mosby; 1999. pp. 159-269.
-
2Trnka H, Krenn S. Minimally invasive hallux valgus surgery: a critical review of the evidence. Int Orthop. 2013;37:1731-5.
-
3Redfern D, Perera AM. Minimally invasive osteotomies. Foot Ankle Clin. 2014;19:181-9.
-
4Redfern D, Vernois J. Percutaneous surgery of the forefoot. Clin Podiatr Med Surg. 2015;32:291-332.
-
5Bauer T. Percutaneous forefoot surgery. Orthop Traumatol Surg Res. 2014;100(1 Suppl):S191-204.
-
6Del Vecchio J, Ghioldi M, Uzair AE, Chemes L, Manzanares-Céspedes M, Dealbera E, Dalmau-Pastor M. Percutaneous, Intra-articular, Chevron Osteotomy (PeICO) for the Treatment of Hallux Valgus: A Cadaveric Study. Foot Ankle Int. 2019;40(5):586-95.
-
7De Prado M, Ripoll P. Cirugía percutánea del pie. Técnicas quirúrgicas, indicaciones, bases anatómicas. 1.ª ed. España: Masson; 2003.
-
8Okuda R, Kinoshita M. Postoperative Incomplete Reduction of the Sesamoids as a Risk Factor for Recurrence of Hallux Valgus. J Bone Joint Surg Am. 2009;91:1637-45.
-
9Redfern D, Vernois J. Percutaneous Surgery for Severe Hallux Valgus. Foot Ankle Clin N Am. 2016;21:479-93.
-
10Lam P, Lee M, Xing J, Di Nallo M. Percutaneous Surgery for Mild to Moderate Hallux Valgus. Foot Ankle Clin N Am. 2016;21:459-77.
-
11Lucas y Hernandez J, Golanó P, Roshan-Zamir S, Darcel V, Chauveaux D, Laffenêtre O. Treatment of moderate hallux valgus by percutaneous, extra-articular reverse-L Chevron (PERC) osteotomy. Bone Joint J. 2016;98-B(3):365-73.
-
12Austin DW, Leventen EO. A new osteotomy for hallux valgus: a horizontally directed “V” displacement osteotomy of the metatarsal head for hallux valgus and primus varus. Clin Orthop Relat Res 1981;157:25-30.
-
13Del Vecchio J, Ghioldi M, Raimondi N. Osteotomía en tejadillo (Chevron) con técnica mínimamente invasiva en la región distal del primer metatarsiano. Evaluación radiológica. Rev Asoc Argent Ortop Traumatol. 2017;4:20-5.
-
14Coughlin MJ, Saltzman CL, Nunley JA 2nd. Angular measurements in the evaluation of hallux valgus deformities: a report of the ad hoc committee of the American Orthopaedic Foot & Ankle Society on angular measurements. Foot Ankle Int. 2002;23(1):68-74.
-
15Kitaoka HB, Alexander IJ, Adelaar RS, Nunley JA, Myerson MS, Sanders M. Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes. Foot Ankle Int. 1994;15(7):349-53.
-
16Bouaicha S, Ehrmann C, Moor BK, Maquieira GJ, Espinosa N. Radiographic analysis of metatarsus primus elevatus and hallux rigidus. Foot Ankle Int. 2010;31(9):807-14.
-
17Ortiz E, Blasnik J. Osteotomías del primer metatarsiano Estabilidad: fundamentos - fijación interna. Rev Asoc Argent Ortop Traumatol. 1969;263-9.
-
18Lee M, Walsh J, Smith MM, Ling J, Wines A, Lam P. Hallux valgus correction comparing percutaneous Chevron/Akin (PECA) and open scarf/Akin osteotomies. Foot Ankle Int. 2017;38(8):838-46.
-
19Redfern D, Vernois J. Minimally invasive chevron Akin (MICA) for correction of hallux valgus. Tech Foot Ankle Surg. 2016;15(1):3-11.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La sostenibilidad económica de la SEMCPT
- Patología de los tendones peroneos
- Técnica de marquetería con injerto autólogo local en fracasos de artrodesis de la primera articulación metatarsofalángica
- Fracturas en cascanueces de cuboides (<em>nutcracker's fracture</em>). Manejo y resultados obtenidos en una serie de casos
- Chevron percutánea extraarticular sin fijación para la corrección del <em>hallux valgus</em>
- Infiltraciones ecoguiadas en el tratamiento de la fasciosis plantar, ¿plasma rico en plaquetas o toxina botulínica?
- Tratamiento de fracturas trimaleolares de tobillo en ancianos mayores de 75 años con clavo de peroné intramedular
- Tratamiento de pseudoartrosis en fracturas infrasindesmales de peroné. Reporte de casos y revisión de la literatura
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.