Osteoma osteoide en el astrágalo. Revisión sistemática y presentación de un caso clínico
Osteoid osteoma of the talus. A systematic review and presentation of a clinical case
Resumen:
Introducción: clásicamente el tratamiento de los osteomas osteoides (OO) en el astrágalo ha consistido en la escisión quirúrgica abierta o la ablación por radiofrecuencia. Sin embargo, recientemente se ha propuesto el tratamiento artroscópico. El objetivo de esta revisión es evaluar los casos publicados de OO en el astrágalo tratados mediante esta técnica, ya que es una opción relativamente nueva y con poca casuística por el momento. Además, presentaremos un caso clínico de OO en el cuello del astrágalo tratado artroscópicamente.
Métodos: realizamos una revisión de la literatura utilizando las bases de datos en línea MEDLINE y EMBASE. Se incluyeron los estudios que describían OO en el astrágalo tratados por artroscopia.
Resultados: se incluyeron 16 estudios que recogían 22 casos a los que añadimos nuestro caso clínico, con un total de 23 casos; el 50% eran hombres y la edad promedio fue de 19 años. La localización más frecuente fue el cuello del astrágalo. La tomografía axial computarizada (TAC) fue la investigación radiológica más útil para el diagnóstico.
Conclusiones: esta revisión demuestra que el OO puede ser tratado exitosamente por vía artroscópica, disminuyendo el tiempo de recuperación y las complicaciones de una cirugía abierta. Lamentablemente, todos los artículos revisados son a propósito de un caso (y una pequeña serie de casos); en el futuro sería interesante realizar un análisis de series de casos con un número de pacientes mayor.
Abstract:
Introduction: the classical treatment of osteoid osteomas (OO) has been either surgical excision or radiofrequency ablation. However, arthroscopic treatment has recently been proposed. The objective of this review is to evaluate the published cases of OO in the talus treated arthroscopically.
Methods: we conducted a review of the literature by using MEDLINE and EMBASE online databases. Studies describing OO in astragalus treated arthroscopically were included since it is a relatively new option with few cases published at the moment, we will also present a clinical case of OO in the neck of the talus treated arthroscopically.
Results: we investigated 16 studies that included 22 cases and we added our clinical case, analysing 23 cases in total; 50% were men with an average age of 19 years. The most frequent location for OO to manifest was the neck of the talus. The computed tomography (CT) scan appears to be the most useful diagnosis method in an OO.
Conclusions: this review demonstrates that OO can be treated successfully through arthroscopic surgery, reducing recovery time and the complications of open surgery. Unfortunately, all the articles reviewed are from cases (and a small series of cases); in the future it would be interesting to perform a series analysis of cases with a wider population.
Introducción
El osteoma osteoide (OO) es un tumor osteoblástico benigno(1). En torno al 20% de estas lesiones afectan al tobillo-pie, siendo el astrágalo el hueso más prevalente (2-10%) y el cuello del astrágalo la localización más descrita (> 95%)(1,2,3,4).
Clásicamente, el OO se relaciona con dolor con empeoramiento nocturno que mejora tras la tomas de salicilatos, pero en localizaciones intraarticulares se presenta como una reacción sinovial, derrame, artritis, tumefacción, limitación del balance articular…(1,5,6,7,8).
Esta clínica inespecífica en el tobillo, junto con su rareza, hacen que el diagnóstico se retrase.
El tratamiento de primera línea es la toma de salicilatos, pero cuando la clínica perdura, clásicamente se ha optado por la escisión quirúrgica abierta. En los últimos años también se han propuesto métodos menos invasivos como la destrucción térmica por láser(9,10) o la ablación por radiofrecuencia guiadas por tomografía axial computarizada (TAC) o resonancia magnética nuclear (RMN)(11). Sin embargo, la artroscopia, poco utilizada en estos casos (6,3%)(12), nos permite una magnífica visualización de la lesión, disminuyendo la tasa de complicaciones y con una más rápida recuperación.
Esta revisión tiene como objetivo evaluar los casos de OO que afectan al astrágalo en la literatura tratados artroscópicamente, analizar los datos demográficos de los pacientes, los síntomas, el tiempo desde el inicio de los síntomas hasta el diagnóstico y el método de diagnóstico.
Material y métodos
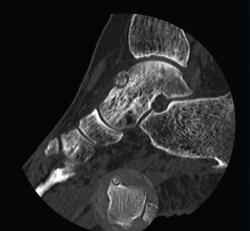
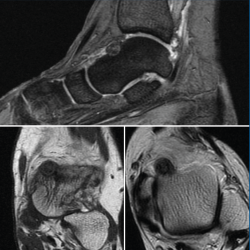
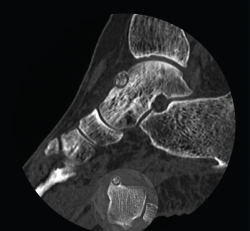
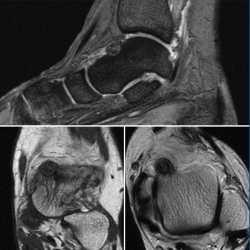
Se trata de una mujer de 64 años que presenta dolor en el tobillo izquierdo de 36 meses de evolución; la paciente refiere un dolor nocturno para el que precisa toma de salicilatos. Se realizó una radiografía que no evidenció lesiones óseas, la TAC nos informa de una lesión lítica yuxtacortical en el astrágalo de 8 mm de diámetro con calcificaciones de aspecto condroide en el centro de la misma (Figura 1). La RMN sugería un OO, ya que presentaba una tumoración ósea en el cuello del astrágalo con cambios inflamatorios periféricos y abundante edema óseo difuso del astrágalo (Figura 2).
Se realizó una gammagrafía ósea, en la que presentó un incremento de captación en las 3 fases óseas, que traduce un aumento de actividad osteoblástica. La paciente fue intervenida 4 semanas después.
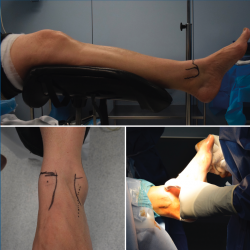
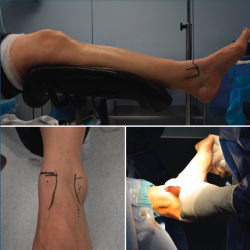
El procedimiento se realizó mediante anestesia raquídea, en posición de decúbito supino con flexión leve de la rodilla, bajo isquemia de 300 mmHg en el muslo (Figura 3). No se realizó tracción de partes blandas.
Con el tobillo en posición neutra, se marcaron los contornos medial del tibial anterior y lateral del extensor común de los dedos, maléolos tibial y peroneal, así como la línea articular. En flexión plantar se localizó y marcó la rama cutánea intermedia del peroneo superficial.
Se utilizaron los portales artroscópicos anteriores habituales (anteromedial y anterolateral). De forma habitual, usamos un artroscopio de 4,5 mm con óptica de 30° (Stryker®, Kalamazoo, Michigan).
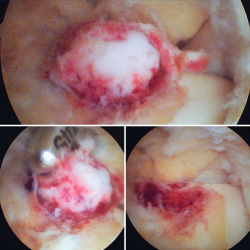
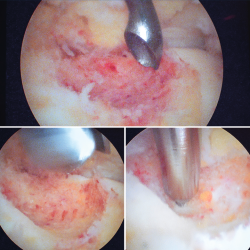
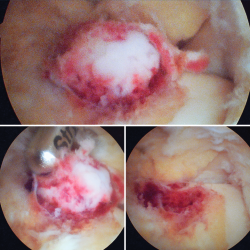
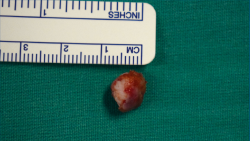
Se visualizó la cúpula astragalina y se observó a nivel del cuello del astrágalo anterointerno una tumoración rojiza con intensa reacción sinovial; se desbridó mediante un sinoviotomo de 4,5 mm (Stryker®, Kalamazoo, Michigan) (Figura 4), tras lo cual se comprobó la inestabilidad de la lesión que se desprendió en bloque (Figura 5), remitiéndose a estudio anatomopatológico.
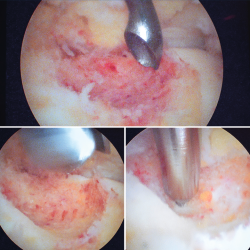
Posteriormente se realiza curetaje del fondo, eliminando el hueso sobrante en los márgenes, hasta encontrarnos hueso esponjoso de aspecto macroscópico normal, y se realizan perforaciones mediante NanoFx® (Arthrosurface Inc., Bellingham, Massachusetts) (Figura 6).
Se permite la carga según la tolerancia con muletas 24 horas tras la intervención, que se van retirando progresivamente.
Resultados
El estudio anatomopatológico confirma el diagnóstico de sospecha de OO.
Un año después de la intervención, la paciente presenta mejoría sintomática sin necesidad de tomar salicilatos y sin recidiva de la lesión.
Discusión
El OO es un tumor infrecuente, supone alrededor de un 10-12% de todos los tumores óseos benignos. Un 20% de estos afectan al pie-tobillo, siendo el astrágalo la localización más frecuente, pero también pueden encontrarse en el calcáneo (2,7%), falanges (2%) y metatarsianos (1,7%), en este orden de frecuencia(13).
La mayoría de los osteomas en el pie son esponjosos o subperiósticos, donde la reacción perióstica es mínima o incluso ausente, a diferencia de los OO intracorticales, más comunes en los huesos largos(14,15). Más concretamente en el astrágalo, se calcula que el 75% de los OO son subperiósticos y un 25% esponjosos(16).
La patogenia es desconocida; algunos propugnan que se debe a una neoplasia(17) y otros proponen que se debe a una fractura por sobrecarga que adapta una configuración esférica(12).
La compleja anatomía del pie y el tobillo, la amplia variedad clínica que pueden imitar otras patologías y la inusual prevalencia de tumores en esta región requiere un alto índice de sospecha para su diagnóstico. Las radiografías pueden ser difíciles de interpretar, más si cabe cuando la reacción perióstica es mínima; esto hace que el tiempo hasta el diagnóstico varíe desde meses a años(12). La TAC es la prueba gold standard para su diagnóstico, siendo superior a la RMN(7,15).
La lesión puede disminuir espontáneamente; existen estudios que sostienen que la mayoría se resuelve en entre 2 y 6 años, defendiendo que el tratamiento prolongado con antiinflamatorios no esteroideos (AINE) del OO es igual de efectivo que la cirugía(18,19,20). Sin embargo, clásicamente, si produce sintomatología, se ha tratado mediante escisión quirúrgica abierta (con tasas de éxito del 88-100%)(21), aunque esto conlleva un mayor grado de pérdida ósea, está relacionado con índices más altos de infección, lesión cartilaginosa y tiempos de recuperación más prolongados que la escisión artroscópica(22,23). Además, puede ser difícil identificar el nidus intraoperatoriamente, aumentando la tasa de recidiva. En los últimos años se han publicado tratamientos alternativos, como la destrucción térmica por láser(9,10) o la ablación por radiofrecuencia guiadas por TAC o RMN, con resultados similares a la cirugía abierta(11), siendo métodos menos invasivos con una recuperación más rápida, pero presentando los inconvenientes de una exposición radiológica y de las posibles lesiones al cartílago pese a una técnica cuidadosa tanto de forma aguda como subaguda(24).
La escisión artroscópica es una opción de tratamiento que ha resultado efectiva en las lesiones periarticulares, pudiendo observar una elevación de color rojo cereza, tal como se describe en la literatura(22,25,26), y permitiendo una resección segura y limitada de la lesión(27,28), posibilitándonos el estudio anatomopatológico de la muestra, a diferencia de las técnicas guiadas por TAC o RMN. Si es necesario, podemos ayudarnos de la fluoroscopia intraoperatoria(29).
Realizamos una revisión de la literatura utilizando la bases de datos en línea MEDLINE y EMBASE. La búsqueda se llevó a cabo el 20 de junio de 2019 y no estuvo limitada por año de publicación. Se consideraron para revisión todos los documentos en inglés o español y con resúmenes disponibles. Las palabras clave buscadas fueron: talar y osteoid osteoma.
Para incluir el estudio, era necesario que informase de la ubicación del OO y que hubiera sido tratado artroscópicamente.
Se excluyeron aquellos casos que fueron tratados con cirugía abierta, ablación por láser u otro tratamiento alternativo, y que no especificaran el lugar de la lesión.
Se revisaron todos los artículos, además de la bibliografía de los mismos, por si hubiese casos nuevos no encontrados.
La información recogida en la base de datos fue: datos demográficos de los pacientes, tiempo hasta el diagnóstico, método diagnóstico, portales de artroscopia y recidiva.
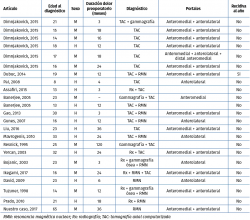
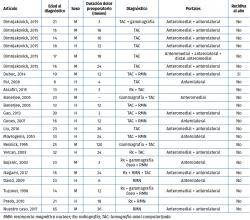
Nuestra búsqueda dio como resultado 149 artículos. Después de excluir duplicados y aquellos que no cumplían los criterios de inclusión, se incluyeron 16 estudios para la revisión completa del artículo (Tabla 1). De los 16 estudios incluidos, únicamente 2 fueron series de casos, encontrándose un total de 22 casos.
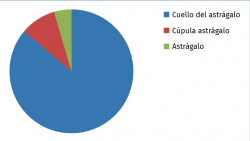
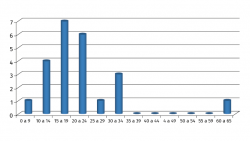
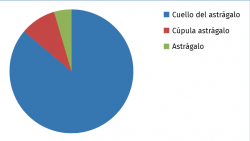
La localización más comúnmente afectada fue el cuello del astrágalo en 19 casos (86%), como se ilustra en la Figura 7.
Sin embargo, a diferencia de lo descrito anteriormente en la bibliografía, encontramos un 50% de varones, lejos del 67-80% del que hablan en otras revisiones(12).
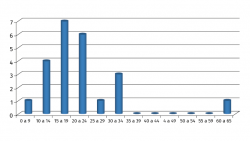
La edad media fue de 19 años, con un 86% por debajo de los 25 años, algo similar a lo encontrado en la literatura, con un 90% por debajo de esta edad(10), con la distribución por edad que se muestra en la Figura 8.
Se observa un claro retraso en el diagnóstico, con un tiempo medio hasta el diagnóstico de 12 meses (con un rango de 3 a 120 meses) desde el inicio de la sintomatología. Lo cual concuerda con la literatura, donde también se observa que es en el astrágalo donde más retraso hasta el diagnóstico se da, debido probablemente a la menor frecuencia de las lesiones y a su compleja anatomía.
Con respecto al método diagnóstico, la TAC fue el más comúnmente utilizado y el más sensible (90,4%), demostrada ya su superioridad frente a la RMN en otros artículos(15,30). Es importante revisar cuidadosamente la información proporcionada por la RMN, ya que podría conducir a un error de diagnóstico debido a la presencia de sinovitis y a la intensa señal de edema que enmascara las características óseas típicas del OO. En la serie revisada, la RMN llevó a un 28% de fallo en el diagnóstico, similar a lo publicado en la literatura, con un 34,7% de fracasos en el diagnóstico con RMN(31).
Respecto a otras técnicas de imagen, la gammagrafía ósea demostró una sensibilidad comparable con la TAC, aunque fue menos específica, por lo que se usaría como un complemento a otras técnicas(32). En cuanto a la tomografía computarizada por emisión de fotón único (SPECT), un estudio que comparaba su uso con la TAC y la gammagrafía demostró una mayor sensibilidad y especificidad (100 y 100%) en comparación con la TAC (77,8 y 92,3%) y la gammagrafía (100 y 38,4%), pero solo se trata de un estudio y serían necesarias más investigaciones sobre esta técnica de imagen; además, su disponibilidad no es tan amplia como la de la TAC, la RMN o la gammagrafía(33).
Respecto a los resultados, solo un caso habla de recidiva de la lesión al año de seguimiento(34), obteniendo una tasa de éxito del 96% (22 de 23 pacientes). La recidiva fue tratada con cirugía abierta y, posteriormente, un año después, con radiofrecuencia guiada por TAC.
Esta revisión sistemática tiene algunas limitaciones; partimos del hecho de que solo los casos con una presentación o un curso atípicos pueden haber sido los finalmente publicados, enfrentándonos a un sesgo en cuanto al tipo de OO tratado artroscópicamente(35). Los datos recogidos por las diferentes publicaciones varían unos de otros; además, no muchos recogen el tiempo de seguimiento postoperatorio, siendo imposible obtener una tasa fiable de recurrencia para poder compararla con el resto de los tratamientos disponibles.
Conclusiones
El retraso en el diagnóstico prevalece en los OO del astrágalo, causando daños sociales y económicos; se requiere un alto índice de sospecha ante la presencia de síntomas en el rango de edad más prevalente para solicitar la prueba de imagen idónea. Aunque el tratamiento quirúrgico abierto ha sido el tratamiento tradicional, existe una tendencia creciente a tratar con métodos menos invasivos como la ablación por radiofrecuencia. El tratamiento artroscópico es un método que demuestra menores complicaciones, tiempo de ingreso y recuperación, además de demostrarse seguro y eficaz, permitiendo una buena visualización de la lesión para escindirla con éxito.
Figuras
Figura 1. Tomografía axial computarizada inicial donde se observa una lesión yuxtacortical en el astrágalo de 8 mm de diámetro.
Figura 2. Resonancia magnética nuclear inicial que presenta una tumoración ósea en el cuello del astrágalo con cambios inflamatorios periféricos y abundante edema óseo difuso, sugestivo de osteoma osteoide.
Figura 3. Posición del paciente en el quirófano y referencias anatómicas (maléolos tibial y peroneal, rama cutánea intermedia del peroneo superficial).
Figura 4. Mediante los portales artroscópicos anteriores habituales (anteromedial y anterolateral) se observa a nivel del cuello del astrágalo anterointerno la característica tumoración de color rojo cereza, que se desbridó con sinoviotomo.
Figura 6. Curetaje del fondo de la lesión, visualizando hueso esponjoso de aspecto macroscópico normal. Finalmente se realizan nanoperforaciones.
Figura 7. Gráfico de la localización de los osteomas osteoides en el astrágalo revisados en la literatura.
Tablas
Información del artículo
Cita bibliográfica
Autores
Lara Fernández Gutiérrez
Hospital Universitario de Burgos
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Basurto. Bilbao
Raúl Torre Puente
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Basurto. Bilbao
Ricardo Elorriaga
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Basurto. Bilbao
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1El Rayes MA, El Kordy S. Osteoid osteoma of the talus. Foot. 2003;13(3):166-8.
-
2Capanna R, Van Horn JR, Ayala A, Picci P, Bettelli G. Osteoid osteoma and osteoblastoma of the talus - A report of 40 cases. Skeletal Radiol. 1986;15(5):360-4.
-
3Tüzüner S, Aydin AT. Arthroscopic Removal of an Osteoid Osteoma at the Talar Neck. Arthroscopy. 1998 May-Jun;14(4):405-9.
-
4Angelini A, Trovarelli G, Bretrand T, Haddad BI, Piraino I, Ruggieri P. Treatment of Osteoid Osteomas of the Foot: a Review of 100 Cases. Clin Res Foot Ankle. 2014;02(04).
-
5Chuang SY, Wang SJ, Au MK, Huang GS. Osteoid osteoma in the talar neck: a report of two cases. Foot Ankle Int. 1998 Jan;19(1):44-7.
-
6Monroe MT, Manoli A 2nd. Osteoid osteoma of the lateral talar process presenting as a chronic sprained ankle. Foot Ankle Int. 1999 Jul;20(7):461-3.
-
7Snow SW, Sobel M, DiCarlo EF, Thompson FM, Deland JT. Chronic Ankle Pain Caused by Osteoid Osteoma of the Neck of the Talus. Foot Ankle Int. 1997 Feb;18(2):98-101.
-
8Gunes T, Erdem M, Sen C, Bilen E, Yeniel K. Arthroscopic removal of a subperiostal osteoid osteoma of the talus. J Am Podiatr Med Assoc. 2007 May-Jun;97(3):238-43.
-
9Gangi A, Dietemann JL, Gasser B, Mortazavi R, Brunner P, Mourou MY, et al. Interstitial laser photocoagulation of osteoid osteomas with use of CT guidance. Radiology. 1997 Jun;203(3):843-8.
-
10Gangi A, Alizadeh H, Wong L, Buy X, Dietemann JL, Roy C. Osteoid Osteoma: Percutaneous Laser Ablation and Follow-up in 114 Patients. Radiology. 2007 Jan;242(1):293-301.
-
11Rehnitz C, Sprengel SD, Lehner B, Ludwig K, Omlor G, Merle C, et al. CT-guided radiofrequency ablation of osteoid osteoma: correlation of clinical outcome and imaging features. Diagn Interv Radiol. 2013 Jul;19(4):330-9.
-
12Jordan RW, Koç T, Chapman AW, Taylor HP. Osteoid osteoma of the foot and ankle-A systematic review. Foot Ankle Surg. 2015 Dec;21(4):228-34.
-
13Jackson RP, Reckling FW, Mants FA. Osteoid osteoma and osteoblastoma. Similar histologic lesions with different natural histories. Clin Orthop Relat Res. 1977 Oct;(128):303-13.
-
14Edeiken J, DePalma AF, Hodes PJ. Osteoid osteoma (roentgenographic emphasis). Clin Orthop Relat Res. 1966 Nov-Dec;49:201-6.
-
15Shukla S, Clarke AW, Saifuddin A. Imaging features of foot osteoid osteoma. Skeletal Radiol. 2010;39(7):683-9.
-
16Gurkan V, Erdogan O. Foot and Ankle Osteoid Osteomas. J Foot Ankle Surg. 2018 Jul-Aug;57(4):826-32.
-
17Jaffe HL. Osteoid osteoma. A benign osteoblastic tumor composed of osteoid and atypical bone. Arch Surg. 1935;31(5):709-28.
-
18Simm RJ. The Natural History of Osteoid Osteoma. Aust N Z J Surg. 1975 Nov;45(4):412-5.
-
19Ilyas I, Younge DA. Medical management of osteoid osteoma. Can J Surg. 2002 Dec;45(6):435-7.
-
20Bravo A, Carpintero Lluch R. Efecto del etoricoxib en el dolor causado por el osteoma osteoide: descripción de un caso. Rev S And Traum Ort. 2015;33(2):99-102.
-
21Cantwell CP, Obyrne J, Eustace S. Current trends in treatment of osteoid osteoma with an emphasis on radiofrequency ablation. Eur Radiol. 2004;14(4):607-17.
-
22Bojanić I, Orlić D, Ivković A. Arthroscopic Removal of a Juxtaarticular Osteoid Osteoma of the Talar Neck. J Foot Ankle Surg. 2003;42(6):359-62.
-
23David P, Legname M, Dupond M. Arthroscopic removal of an osteoid osteoma of the talar neck. Orthop Traumatol Surg Res. 2009 Oct;95(6):454-7.
-
24Filippiadis DK, Velonakis G, Kostantos C, Kouloulias V, Brountzos E, Kelekis N, et al. Computed tomography-guided radiofrequency ablation of intra-articular osteoid osteoma: a single centre’s experience. Int J Hyperthermia. 2017 Sep;33(6):670-4.
-
25Banerjee D, Eriksson K, Morris H. Arthroscopically treated intraarticular osteoid osteoma in the ankle-a report of 3 cases. Acta Orthop. 2005;76(5):721-4.
-
26Jurina A, Dimnjaković D, Smoljanović T, Bojanić I. Removal of Osteoid Osteoma of the Calcaneus Using Subtalar Arthroscopy. Foot Ankle Spec. 2017;10(4):359-63.
-
27Hetsroni I, Nyska M, Edelshtein E, Mann G, Palmanovich E. Arthroscopic Excision of Osteoid Osteoma of the Talus. Arthrosc Tech. 2017 Jun 1;6(3):e839-43.
-
28Ge SM, Marwan Y, Addar A, Algarni N, Chaytor R, Turcotte RE. Arthroscopic Management of Osteoid Osteoma of the Ankle Joint: a Systematic Review of the Literature. J Foot Ankle Surg. 2019 May 1;58(3):550-4.
-
29Akpinar S, Circi E. Arthroscopic excision of an intra-articular osteoid osteoma in the elbow joint. BMJ Case Rep. 2017;2017:475-80.
-
30Assoun J1, Richardi G, Railhac JJ, Baunin C, Fajadet P, Giron J, et al. Osteoid osteoma: MR imaging versus CT. Radiology. 1994 Apr;191(1):217-23.
-
31Davies M, Cassar-Pullicino V, Davies M, McCall I, Tyrrell P. The diagnostic accuracy of MR imaging in osteoid osteoma. Skeletal Radiol. 2002;31(10):559-69.
-
32Park JH, Pahk K, Kim S, Lee SH, Song SH, Choe JG. Radionuclide imaging in the diagnosis of osteoid osteoma. Oncol Lett. 2015;10(2):1131-4.
-
33Sharma P, Mukherjee A, Karunanithi S, Nadarajah J, Gamanagatti S, Khan SA, et al. 99mTc-methylene diphosphonate SPECT/CT as the one-stop imaging modality for the diagnosis of osteoid osteoma. Nucl Med Commun. 2014 Aug;35(8):876-83.
-
34Dubuc JE, Docquier PL, Schubert T, Galant C, Malghem J. Diagnosis failure led to the recurrence of an intra-articular osteoid osteoma at the talus neck after arthroscopic excision. Foot Ankle Surg. 2014 Sep;20(3):e40-2.
-
35Prado MP, Abussamara A, Mendes M, Amodio DT. Benign bone tumors subperiosteal on the talar neck resected anthroscopically: case reports. Einstein (São Paulo). 2010;8(3):354-61.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Editorial del presidente de la SEMCPT
- Actualización en el manejo del pie plano infantil
- Osteoma osteoide en el astrágalo. Revisión sistemática y presentación de un caso clínico
- ¿Estamos realizando un buen control del dolor posquirúrgico?
- Valoración de la fiabilidad intra- e interobservador de la medición de la retracción gemelar utilizando el test de Silfverskiöld y el test en posición neutra del pie
- Artrodesis tibiotalocalcánea con clavo retrógrado asistida por artroscopia
- Artrodesis tibiotalar mediante artroscopia posterior en paciente con la enfermedad de Klippel-Trénaunay
- Factores pronósticos de las fracturas por avulsión de la tuberosidad posterior del calcáneo. A propósito de un caso
- Caso de parálisis del <em>hallux</em> tras intervención quirúrgica de rodilla
- Comentario a “Caso de parálisis del <em>hallux</em> tras intervención quirúrgica de rodilla”
- Protocolo de inestabilidad crónica de tobillo de la SEMCPT
- Memoria de rotación becada en la Unidad Docente Acreditada de Pie y Tobillo del Hospital Universitario 12 de Octubre
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.