Etiología y Patomecánica
Introducción
En cualquier patología de pie y tobillo es importante preguntar cómo se ha originado y su porqué. Solo cuando somos capaces de entender la etiología y la patomecánica de un cuadro clínico podremos saber qué pruebas de imagen solicitar y cómo planificar el tratamiento conservador y el quirúrgico. Saber por qué y cómo pasan las cosas es una necesidad en nuestra práctica clínica y quirúrgica. En el caso del pie plano valgo del adulto, nos encontramos ante un compendio de situaciones mecánicas tan variadas como complejas. La edad, la constitución física y la actividad laboral y deportiva del paciente condicionan en muchos casos algunos aspectos de la patomecánica y en casi todos los del tratamiento. Nos parece poco trascendente en este capítulo entrar en cuestiones terminológicas. Entender un pie plano valgo, un pie pronado, un pie progresivamente colapsante o como queramos llamarlo es clave para poder tratar correctamente a nuestros pacientes.
En este capítulo trataremos los aspectos etiológicos y patomecánicos del pie plano valgo, con algunos apuntes de “ortopedia traslacional” para entender cómo la comprensión de la patomecánica condiciona el diseño y la técnica de la realización de plantillas o de una cirugía. Esperamos poder dotar al lector de un mayor conocimiento, o al menos inquietud, para entender la mecánica y la patomecánica del pie plano valgo del adulto.
Epidemiología
Se estima que alrededor del 30% de la población presenta algún grado de pie plano valgo(1). La mayoría son flexibles y asintomáticos. La distribución por sexos parece uniforme, 1:1, pero no así por razas, con una incidencia mayor en afroamericanos (34%) que en caucásicos (17%)(2). Existe una gran agrupación familiar en el pie plano valgo. En la mayoría de los niños se puede observar una formación espontánea del arco medial hasta una edad aproximada de unos 10 años(3).
Etiología
Desde un punto de vista didáctico, podemos hacer una división etiológica inicial entre el pie plano valgo congénito y el adquirido. El adquirido se ha conocido clásicamente como “del adulto” para diferenciarlo del pie plano valgo “infantil”.
Infantil
El pie plano valgo es muy frecuente en niños. Los niños y adolescentes suelen presentar unos pies pronados por su laxitud ligamentosa y por la inmadurez en el control neuromuscular, pero están dotados de una gran almohadilla grasa plantar en la región del arco longitudinal medial que preserva esta región medial del pie de sufrir un colapso mayor. La mayoría de los niños presentan ya un arco interno marcado desde los 5 a 6 años(3).
La mayoría de los pies planos valgos infantiles son flexibles, “fisiológicos” y asintomáticos. La obesidad se ha relacionado con una mayor tendencia a mantener un pie plano valgo durante el desarrollo hacia la edad adulta(3). En los escasos casos en los que el niño/adolescente “no gana” arco plantar, sobre todo si el pie no es flexible, debemos sospechar la existencia de una coalición tarsal. La mayoría de las coaliciones tarsales cursan clínicamente con un pie plano valgo rígido, pero no siempre sintomático(4). La mayoría de las coaliciones tarsales atípicas son, como en el caso de las típicas, asintomáticas, lo que hace pensar que su incidencia real sea mucho mayor. Aunque la mayoría de los cuadros neurológicos suelen presentar un grado variable de pie cavovaro, algunos de ellos pueden acabar desarrollando un pie plano valgo. Por último, la hipercorrección de un pie zambo también puede terminar desarrollando iatrogénicamente un pie plano valgo. Algunas patologías congénitas, como el astrágalo vertical congénito, pueden ocasionar también un pie plano valgo en el niño(5).
Adulto
La mayoría de los pies planos valgos sintomáticos se presentan en adultos. La mayoría tienen una etiología mecánica (comúnmente conocidos como “primarios”), pero hay otras causas y patologías que pueden ocasionar un pie plano valgo “secundario”. La etiología mecánica va muy ligada a la comprensión patomecánica y la expondremos en el siguiente apartado.
Un pie plano valgo puede también ser secundario a artropatías inflamatorias/reumáticas. Los pacientes con artritis reumatoide o con artropatías seronegativas tienen un mayor riesgo de desarrollar un pie plano valgo, sobre todo si el control de base de la enfermedad no es adecuado(1). Las causas postraumáticas suelen correlacionarse con fracturas que afectan al mediopié y que cursan con un colapso en plano y abducto que suele condicionar la marcha del paciente por una alteración funcional y por dolor. La consolidación viciosa de algunas fracturas en las articulaciones del mediopié (típicamente en fractura-luxación de Lisfranc) también puede ser causa del desarrollo de un pie plano. La lesión grave, casual o iatrogénica, de las partes blandas del arco longitudinal medial (fascia plantar) puede cursar también con un pie plano valgo(6). La laxitud ligamentosa patológica (síndromes de Down, Marfan o Ehlers Danlos, embarazo) con frecuencia ocasiona pies planos valgos. Algunos pacientes con una neuropatía sensitiva pueden desarrollar una artropatía de Charcot, que típicamente se presenta con un colapso de la columna medial(5).
Patomecánica
Los conocimientos actuales de la patomecánica son el resultado de la combinación del análisis visual de la marcha, las observaciones clínicas, las pruebas de imagen y del estudio de los resultados de los tratamientos conservadores y quirúrgicos. No podemos tener evidencia en este campo, pero es indudable que se ha progresado desde creer que el origen del colapso del pie se originaba en una insuficiencia del tendón tibial posterior a comprender que el tendón y las partes blandas son víctimas (que no causas) de la deformidad(7). El colapso progresivo subtalar y talonavicular finalmente agota los mecanismos de compensación activos y las barreras pasivas del pie y tobillo, y entonces el paciente empieza a experimentar síntomas. Un pie plano valgo no es patológico mientras no sea sintomático.
En un pie plano valgo establecido, el colapso se inicia en los primeros milisegundos de la transición entre el primer y el segundo rocker de la marcha(8). En esa parte del ciclo de la marcha, la progresiva rotación interna de la pierna transmite, a través del tobillo, una pronación progresiva subtalar que ya no puede frenarse por unos ligamentos subtalares disfuncionales ni por los elementos de contención que conforman las partes blandas que rodean a la coxa pedis –ligamento deltoideo, ligamento calcaneonavicular plantar (en hamaca o spring), tendón tibial posterior y cápsulas articulares(9)–. Finalmente, la fascia plantar es incapaz de mantener el mecanismo de cabrestante (windlass) y también colapsa.
En estos pacientes, el tendón (y músculo) tibial anterior intenta frenar en contracción excéntrica esta caída libre hacia medial y plantar, pero sin éxito. Esta contracción excéntrica continuada es visible en el análisis de la marcha en consulta cuando el paciente camina acercándose al explorador. No es de extrañar que detrás de la mayoría de las roturas degenerativas del tendón tibial anterior exista un pie plano valgo de base(10,11) (Figura 1). Desde la posición de colapso, todos los tendones inversores, en acción concéntrica y en cadena cinética cerrada, tienen que crear una rotación externa de la tibia/pierna que consiga remontar el medio y antepié para poder finalizar con la propulsión durante el tercer rocker de la marcha.
mact.1801.fs2603003-figura1.png
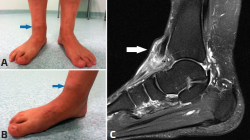
Figura 1. En el contexto mecánico de un pie plano valgo, el tendón tibial anterior tiene que intentar frenar en acción excéntrica la pronación tarsiana. Con frecuencia sufre roturas degenerativas por este motivo. A: imagen clínica de un paciente con pies planos y rotura espontánea del tibial anterior. La flecha señala el muñón proximal del tendón en la región retinacular anterior del tobillo; B: imagen del mismo paciente en otra perspectiva en la que se objetiva mejor la pronación tarsiana patológica; C: imagen de la resonancia del paciente con la flecha señalando el muñón proximal del tendón tibial anterior.
En un pie plano valgo sintomático, las estructuras anatómicas mediales duelen por estiramiento y las laterales por compresión. El dolor puede ser mayor en una u otra zona dependiendo de las reservas funcionales del paciente, aunque suele llegar a ser peritalar generalizado en los casos de larga evolución. La disfunción de cualquier segmento del arco longitudinal interno puede ocasionar un pie plano adquirido.
Aunque el segmento más habitual de colapso es la articulación talonavicular (Chopart), también el colapso naviculocuneano, cuneometatarsiano (Lisfranc) o de un hallux valgus evolucionado pueden causar un pie plano(12). Cuando el ápex del colapso del pie ocurre en el segmento del Lisfranc o del antepié, podemos denominarlo pie plano valgo –antepié dependiente (forefoot-driven hindfoot valgus)–, un concepto análogo en escenario diferente al pie cavo varo secundario a una equinización no flexible del primer radio (forefoot-driven varus)(13) (Figura 2).
mact.1801.fs2603003-figura2.png
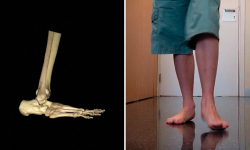
Figura 2. La pronación tarsiana (izquierda) puede ser un mecanismo de escape frente a un equinismo constitucional, al igual que la rotación externa de los pies/piernas (derecha). La combinación de ambas características “descarga” el sistema aquíleo-calcáneo-plantar, haciendo más difícil el sufrimiento mecánico del plano sagital.
El pie plano valgo también puede ser el resultado patomecánico de una compensación de un equinismo (gastrodependiente o no). Los fenómenos “de escape” de un equinismo –pronación tarsiana y rotación externa del pie en la marcha– suelen observarse con frecuencia juntos(14).
En los pies planos valgos de larga duración suele estar presente un abducto del pie que puede interpretarse desde un punto de vista patomecánico como una adaptación progresiva de las partes blandas mediales, incluyendo la fascia plantar, a la sobrecarga global de toda la columna medial. Esta adaptación comprende muchos mecanismos inflamatorios de repetición que provocan una fibrosis progresiva e inexorable de las partes blandas, lo que puede acabar por transformar una deformidad flexible en una rígida. Un ejemplo distal de estas adaptaciones lo conforma la supinación del antepié (antepié varo), que es constatable cuando corregimos y mantenemos pasivamente el talón en ligero valgo y no somos capaces de llevar a plantígrado el antepié supinado sin ejercer una gran fuerza de pronación/plantarización sobre la columna medial. Esta tarea de plantarizar el primer radio hacia el suelo –y activamente supinar y estabilizar la articulación subtalar– la realiza el músculo/tendón peroneo largo que, en presencia de una supinación no flexible del antepié, es muy doloroso en la región del cuboides y en su inserción en la base plantar del primer metatarsiano(9). Entender esta patomecánica nos permite explicar el dolor lateral en los peroneos que presentan la mayoría de los pacientes con un pie plano valgo y una supinación no flexible del antepié, algo (dolor en tendones peroneos en un pie plano) que no asociamos intuitivamente.
Las estructuras mediales son víctimas de la sobrecarga mecánica en un pie plano valgo y pueden deteriorarse con el paso del tiempo. No siempre existe una correlación directa entre el estadio evolutivo y el grado de lesión de estas estructuras. Tampoco en el orden lesional, aunque todas suelen tener algún grado de daño(15). El tendón tibial posterior, el ligamento en hamaca y el ligamento deltoideo son las estructuras anatómicas que más se han estudiado en relación con el pie plano valgo. Algunas de ellas pueden ofrecer falsos positivos en las pruebas de imagen. El tendón tibial posterior, por su orientación respecto del campo magnético principal en una resonancia, crea un artefacto con señal brillante que puede simular una tendinopatía real. El estudio comparativo de tendoscopia y cirugía permite acotar los hallazgos patológicos reales en este tendón(16).
Otros factores como la obesidad, roturas de la fascia plantar, laxitud constitucional, enfermedades inflamatorias o deporte de impacto de larga duración pueden contribuir al colapso del pie(1).
La sintomatología finalmente depende de la generación de estímulos nociceptivos que tienen origen en las partes blandas que rodean las estructuras osteoligamentosas. Estas partes blandas son posiblemente causa pero, en mayor medida, también víctimas del problema mecánico. Otra víctima habitualmente inocente en el escenario de un pie plano valgo que se hace sintomático es el navicular accesorio (os tibiale), un “incidentaloma” que se sacrifica (reseca) innecesariamente al corregir un pie plano.
Cuando los mecanismos de compensación de una estructura funcional fracasan por envejecimiento o exceso de requerimientos mecánicos, acaban siendo incapaces de realizar la actividad y aparece la sintomatología. La teoría del estrés tisular de McPoil y Hunt explica muy bien estos fenómenos(17). La presbicia es un buen ejemplo de la pérdida de mecanismos de compensación con la que los lectores de una cierta edad se sentirán identificados.
De la patomecánica al tratamiento conservador
La mayoría de los pies planos tienen un origen mecánico y obedecen a tratamientos mecánicos. Los tratamientos medicamentosos y rehabilitadores suelen tener un efecto breve y efímero en el control del dolor y la inflamación. La utilización de ortesis/plantillas sí puede mejorar de manera notable la sintomatología(18). De hecho, la mayoría de nuestros pacientes mejoran con la plantilla adecuada y no necesitan del tratamiento quirúrgico.
Para entender el tipo de plantilla mecánicamente correcta, es importante comprender la secuencia de los hechos patomecánicos que llevan al colapso progresivo en un pie plano valgo. La pronación tarsiana debería idealmente controlarse en el inicio del primer rocker de la marcha. En el tiempo de transición del primer al segundo rocker ya existe una “caída libre” en pronación/colapso que puede frenarse con una cuña supinadora, de un gradiente adecuado, colocada en la región del talón. Este gradiente debería determinarlo el podólogo proyectando el eje de la subastragalina y puede variar según el compromiso entre el efecto mecánico, la calzabilidad y la tolerancia al uso por el paciente (Figura 3). El soporte de arco longitudinal medial debería acompañar al gradiente supinador en el retropié.
mact.1801.fs2603003-figura3.png
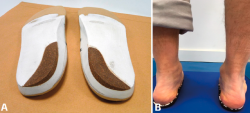
Figura 3. Las plantillas pueden mejorar a la mayoría de los pacientes con un pie plano valgo. A: un gradiente supinador adecuado en la región del retropié es fundamental para conseguir frenar la pronación tarsiana patológica; B: el gradiente supinador y el soporte de arco medial deben probarse en el paciente para comprobar el cambio mecánico y su magnitud.
El material de las plantillas depende de muchos factores, como el peso del paciente y la flexibilidad de la deformidad. Hay que esperar generalmente unos 2 a 3 meses para empezar a valorar el efecto mecánico de unas plantillas(19). Una queja frecuente de los pacientes en nuestras consultas es que están peor con plantillas que sin ellas. Detrás de esta situación suele existir una plantilla mal hecha, con escaso o nulo gradiente supinador y mucho soporte de arco longitudinal. Este error (frecuente en nuestra práctica) conlleva que no se frene la caída libre subtalar durante la transición del primer al segundo rocker de la marcha y que se produzca un impacto brusco de la región talonavicular medial contra el soporte de arco, produciendo mayor dolor que alivio.
En algunos casos de fracaso mecánico del tobillo en su región medial, la plantilla puede combinarse con ortesis de tipo DAFO (dynamic ankle-foot orthosis) o con una tobillera estabilizadora de un grosor y características físicas que permitan su uso con un calzado convencional.
De la patomecánica al tratamiento quirúrgico
La mayoría de los gestos quirúrgicos están condicionados también por los conocimientos patomecánicos del pie plano valgo. Los objetivos de conseguir un pie indoloro, plantígrado y calzable pasan por la restauración de un buen arco medial que permita a la fascia plantar recuperar su efecto de cabrestante (windlass) anticolapso.
Las osteotomías y artrodesis pretenden que el tríceps pase de ser una fuerza deformante para actuar como parte del mecanismo anticolapso. Las partes blandas mediales agradecen que la cabeza del astrágalo no impacte sobre ellas, sino centrada sobre la coxa pedis. La recuperación del arco medial permite habitualmente la recuperación de la altura lateral del retropié y la descompresión de la región subfibular. Cualquier osteotomía (o combinación de osteotomías) que permita la reconstrucción del arco plantar y el restablecimiento del mecanismo cabrestante de la fascia plantar puede obviar la necesidad de la reparación de las partes blandas mediales(20). Cuando entendimos que las partes blandas mediales eran la consecuencia y no la causa del problema fuimos abandonando progresivamente su reparación sistemática. Era habitual cuando revisábamos el tendón tibial posterior no encontrar problemas estructurales importantes. Lo mismo pudimos hacerlo mediante una tendoscopia, sin que tuviéramos un impacto potencialmente tan negativo en nuestros resultados clínicos(11,21,22). Hace años que dejamos de transferir de manera habitual el flexor digitorum longus en nuestros pacientes con pie plano valgo flexible, sin perder el efecto clínico de recuperación estructural y funcional.
Los efectos de cada osteotomía en un pie plano valgo pueden explicarse desde un punto de vista mecánico. Cuando realizamos una osteotomía medializadora de calcáneo estamos haciendo que el tríceps pase de ser una fuerza deformante a quitar carga de la región medial del tobillo y del pie, al actuar por fuera del eje rotacional de la articulación subtalar. La osteotomía varizante de calcáneo actúa corrigiendo el valgo, pero no el abducto. Cuando alargamos la columna lateral con una osteotomía de tipo Evans en un paciente joven con un pie plano valgo abducto flexible, actuamos corrigiendo el valgo (poco) y el abducto (sobre todo)(23). Este efecto ejerce también una supinación del antepié (antepié supinado o varo). En muchas ocasiones el antepié ya se encontraba en esta posición, luego el umbral para realizar una plantarización de la columna medial es muy bajo cuando realizamos un alargamiento de la columna lateral. Las estructuras anatómicas en un pie plano valgo agradecen los acortamientos (relajación) y toleran peor los alargamientos (tensión). La adaptación progresiva del pie tras un alargamiento de columna lateral puede llevar meses hasta conseguir dejar de notar sensaciones de rigidez en la región lateral del pie. La osteotomía plantarizadora de la columna medial en la primera cuña (Cotton) permite restablecer una relación plantígrada en la corrección del antepié respecto del retropié. Estos cambios permiten también restaurar una tensión adecuada en la fascia plantar, lo que constituye el mejor mecanismo anticolapso para un pie.
Las artrodesis consiguen el mismo efecto, pero con el bloqueo de una articulación artrósica y/o insuficiente. El restablecimiento del mecanismo anticolapso puede realizarse bloqueando uno o más de un segmento del arco, según la localización del ápex del colapso, desde el hallux a la subastragalina (Figura 4). Una vez restablecida la arquitectura de un buen arco medial, las partes blandas suelen mejorar de manera progresiva y espontánea y suelen también dejar de ser causa del dolor.
mact.1801.fs2603003-figura4.png
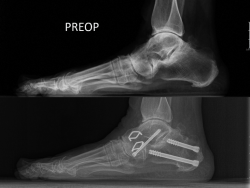
Figura 4. En las radiografías en proyección lateral en carga que se presentan se puede observar un colapso del arco medial por una artrodesis talonavicular con excesivo valgo (arriba), antes de una cirugía de rescate. En la imagen de abajo se muestra la misma proyección un año después de la cirugía de rescate con una osteotomía reartrodesis talonavicular y una osteotomía varizante del calcáneo. Es interesante observar cómo, cuando se corrige adecuadamente la altura del arco plantar a cualquier nivel (aquí en el retropié), el arco completo gana altura y las articulaciones vecinas (véase la naviculocuneana) se descomprimen para mostrar una simetría articular.
Aunque la clasificación más reciente del pie plano valgo ayuda a entender más variantes y combinaciones en el compendio de situaciones patomecánicas del paciente(24), debemos tomar con precaución los conceptos asociados de pie plano valgo flexible –osteotomías– y pie plano valgo rígido –artrodesis–. Desde un punto de vista mecánico debemos pensar que cuando realizamos una osteotomía de calcáneo estamos consiguiendo que el tríceps actúe como fuerza no deformante y sí correctora sobre más de una articulación del retropié y el mediopié. Cuando una articulación está bloqueada por una coalición tarsal (por ejemplo, en una coalición ósea talocalcánea que cursa con un pie plano valgo rígido) las fuerzas/momentos actúan sobre las articulaciones vecinas a la rígida para realizar la corrección global del pie plano. La comprensión de este concepto nos permitió cambiar nuestro abordaje del tratamiento quirúrgico de las coaliciones tarsales rígidas mediante osteotomías y no con artrodesis, y la elaboración de una nueva clasificación de las coaliciones talocalcáneas(25,26,27).
Conclusiones
Para un correcto diagnóstico de un pie plano valgo sintomático es fundamental la comprensión de la exploración, con un análisis visual de la marcha, su cotejo con las pruebas de imagen (sobre todo unas radiografías en carga de ambos pies) y el encuadre en el contexto patomecánico y del paciente. La comprensión de los mecanismos de funcionamiento fisiológicos, de compensación y patológicos de un pie plano valgo permite planificar mejor el tratamiento conservador y el quirúrgico.
El diseño de las plantillas y de la técnica quirúrgica también debe seguir un esquema mecánico. La teoría del estrés tisular nos permite entender la causa y la consecuencia de la disfunción en colapso del pie en relación con las partes blandas.
El restablecimiento de la estructura ósea suele conllevar el restablecimiento del buen funcionamiento de las partes blandas, siendo la combinación de ambas lo que crea un buen mecanismo anticolapso para el pie.
Casi todo en el pie y tobillo plano valgo tiene una explicación mecánica. Seguiremos trabajando para entender los eventos patomecánicos que todavía no entendemos y para refrendar que los resultados clínicos y quirúrgicos se correspondan de manera directa y proporcional con nuestras hipótesis patomecánicas.
En el resto de esta monografía podrán encontrar muchos de estos resultados y correlacionarlos con las explicaciones mecánicas de este capítulo.
Figuras
Figura 1. En el contexto mecánico de un pie plano valgo, el tendón tibial anterior tiene que intentar frenar en acción excéntrica la pronación tarsiana. Con frecuencia sufre roturas degenerativas por este motivo. A: imagen clínica de un paciente con pies planos y rotura espontánea del tibial anterior. La flecha señala el muñón proximal del tendón en la región retinacular anterior del tobillo; B: imagen del mismo paciente en otra perspectiva en la que se objetiva mejor la pronación tarsiana patológica; C: imagen de la resonancia del paciente con la flecha señalando el muñón proximal del tendón tibial anterior.
Figura 2. La pronación tarsiana (izquierda) puede ser un mecanismo de escape frente a un equinismo constitucional, al igual que la rotación externa de los pies/piernas (derecha). La combinación de ambas características “descarga” el sistema aquíleo-calcáneo-plantar, haciendo más difícil el sufrimiento mecánico del plano sagital.
Figura 3. Las plantillas pueden mejorar a la mayoría de los pacientes con un pie plano valgo. A: un gradiente supinador adecuado en la región del retropié es fundamental para conseguir frenar la pronación tarsiana patológica; B: el gradiente supinador y el soporte de arco medial deben probarse en el paciente para comprobar el cambio mecánico y su magnitud.
Figura 4. En las radiografías en proyección lateral en carga que se presentan se puede observar un colapso del arco medial por una artrodesis talonavicular con excesivo valgo (arriba), antes de una cirugía de rescate. En la imagen de abajo se muestra la misma proyección un año después de la cirugía de rescate con una osteotomía reartrodesis talonavicular y una osteotomía varizante del calcáneo. Es interesante observar cómo, cuando se corrige adecuadamente la altura del arco plantar a cualquier nivel (aquí en el retropié), el arco completo gana altura y las articulaciones vecinas (véase la naviculocuneana) se descomprimen para mostrar una simetría articular.
Cita bibliográfica
Autores
Manuel Monteagudo de la Rosa
Unidad de Cirugía de Pie y Tobillo. Cirugía Ortopédica y Traumatología. Hospital Universitario Quirónsalud Madrid. IOTAM.
Grado de Medicina. Facultad de Ciencias Biomédicas y de la Salud. Universidad Europea de Madrid
Presidente de la SEMCPT
Servicio de Traumatología y Cirugía Ortopédica. Hospital Universitario Fundación Alcorcón. Alcorcón. Madrid
Departamento de Especialidades Médicas. Cátedra de Histología y Embriología General.
Facultad de Medicina. Universidad de Alcalá. Madrid
Vicepresidente 2.º de la SEMCPT
Pilar Martínez de Albornoz Torrente
Unidad de Cirugía de Pie y Tobillo, Cirugía Ortopédica y Traumatología, Hospital Universitario Quirónsalud Madrid. IOTAM.
Facultad de Medicina, Universidad Europea, Madrid
Anna Oller Boix
Unidad de Cirugía de Pie y Tobillo. Cirugía Ortopédica y Traumatología. Hospital Universitario Quirónsalud. Madrid. IOTAM.
Gastón Slullitel
Unidad de Cirugía de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Quirónsalud Madrid. IOTAM.
Ana Núñez García
Unidad de Cirugía de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Quirónsalud Madrid. IOTAM.
Servicio de Cirugía Ortopédica y Traumatología. Centro Médico-Quirúrgico Olympia. Madrid
Referencias bibliográficas
-
1Godoy-Santos AL, Schmidt EL, Chaparro F. What Are the Updates on Epidemiology of Progressive Collapsing Foot Deformity? Foot Ankle Clin. 2021;26(3):407-15.
-
2Dunn JE, Link CL, Felson DT, Crincoli MG, Keysor JJ, McKinlay JB. Prevalence of foot and ankle conditions in a multiethnic community sample of older adults. Am J Epidemiol. 2004;159(5):491-8.
-
3Maheshwari RS, Johari AN. Which Foot is at Risk? Understanding the Evolution of the Pediatric Flatfoot. J Foot Ankle Surg (Asia-Pacific). 2023;10(2).
-
4Espinar E, Jordá E, De Juan A, Mir M. Coaliciones tarsales. Rev Pie Tobillo. 1988;2(2):65-75.
-
5Dare DM, Dodwell ER. Pediatric flatfoot: cause, epidemiology, assessment, and treatment. Curr Opin Pediatr. 2014;26(1):93-100.
-
6Taş S, Ünlüer NÖ, Korkusuz F. Morphological and mechanical properties of plantar fascia and intrinsic foot muscles in individuals with and without flat foot. J Orthop Surg (Hong Kong). 2018;26(3):2309499018802482.
-
7Van Boerum DH, Sangeorzan BJ. Biomechanics and pathophysiology of flat foot. Foot Ankle Clin. 2003;8(3):419-30.
-
8Hunt AE, Smith RM. Mechanics and control of the flat versus normal foot during the stance phase of walking. Clin Biomech (Bristol). 2004;19(4):391-7.
-
9Maceira E, Monteagudo M. Subtalar anatomy and mechanics. Foot Ankle Clin. 2015;20(2):195-221.
-
10Kohls-Gatzoulis J, Woods B, Angel JC, Singh D. The prevalence of symptomatic posterior tibialis tendon dysfunction in women over the age of 40 in England. Foot Ankle Surg. 2009;15(2):75-81.
-
11Monteagudo M, Martínez-de-Albornoz P. Progressive Collapsing Foot Deformity. Is There Really a Johnson and Strom Stage I? Foot Ankle Clin. 2021;26(3):443-63.
-
12Sangeorzan A, Sangeorzan B. Subtalar Joint Biomechanics: From Normal to Pathologic. Foot Ankle Clin. 2018;23(3):341-52.
-
13Blackwood S, Gossett L. Hallux Valgus/Medial Column Instability and Their Relationship with Posterior Tibial Tendon Dysfunction. Foot Ankle Clin. 2018;23(2):297-313.
-
14Stellar D, Lyons SR, Ramdass R, Meyr AJ. The Role of Equinus in Flatfoot Deformity. Clin Podiatr Med Surg. 2023;40(2):247-60.
-
15Malakoutikhah H, Madenci E, Latt LD. The impact of ligament tears on joint contact mechanics in progressive collapsing foot deformity: A finite element study. Clin Biomech (Bristol). 2022;94:105630.
-
16Monteagudo M, de Albornoz PM. Posterior Tibial Tendoscopy in Flexible Acquired Flatfoot Deformity. J Foot Ankle Surg (Asia-Pacific). 2022;9(3):123-7.
-
17McPoil TG, Hunt GC. Evaluation and management of foot and ankle disorders: present problems and future directions. J Orthop Sports Phys Ther. 1995;21(6):381-8.
-
18Jafarnezhadgero A, Esmaeili A, Hamed Mousavi S, Granacher U. Effects of foot orthoses application during walking on lower limb joint angles and moments in adults with flat Feet: A systematic review with Meta-Analysis. J Biomech. 2024;176:112345.
-
19Hajizadeh M, Desmyttere G, Ménard AL, Bleau J, Begon M. Understanding the role of foot biomechanics on regional foot orthosis deformation in flatfoot individuals during walking. Gait Posture. 2022;91:117-25.
-
20Arangio GA, Salathé EP. Medial displacement calcaneal osteotomy reduces the excess forces in the medial longitudinal arch of the flat foot. Clin Biomech (Bristol). 2001;16(6):535-9.
-
21Monteagudo M, Maceira E. Posterior tibial tendoscopy. Foot Ankle Clin. 2015;20(1):1-13.
-
22Monteagudo M, Maceira E, Martínez de Albornoz P. Foot and ankle tendoscopies: current concepts review. EFORT Open Rev. 2017;1(12):440-7.
-
23Peterson KS, Overley BD Jr, Beideman TC. Osteotomies for the Flexible Adult Acquired Flatfoot Disorder. Clin Podiatr Med Surg. 2015;32(3):389-403.
-
24Myerson MS, Thordarson DB, Johnson JE, Hintermann B, Sangeorzan BJ, Deland JT, et al. Classification and Nomenclature: Progressive Collapsing Foot Deformity. Foot Ankle Int. 2020;41(10):1271-6.
-
25Fernández-Cebrián A, Martínez de Albornoz P, Monteagudo M, Martín I. Coaliciones tarsales: resecar, alinear, fusionar, cuándo y cómo. Mon Act Soc Esp Med Cir Pie Tobillo. 2025;17.
-
26Monteagudo M, Martínez de Albornoz P, Oller A, Slullitel G. Coaliciones tarsianas atípicas. Mon Act Soc Esp Med Cir Pie Tobillo. 2025;17:59-67.
-
27Myerson MS, Fernández-Rojas E, Monteagudo M, Araya-Bonilla V, Barra-Dinamarca E, Elgueta-Grillo J. Talocalcaneal coalition classifications: A critical analysis review and suggested new classification system with implications for treatment. Foot Ankle Surg. 2024;30(6):450-6.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
Más en PUBMED
Más en Google Scholar


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


