Anatomía del tobillo y de la articulación subastragalina
Introducción
Desde el punto de vista anatómico, el tobillo incluye no solo el complejo articular que permite la movilidad del pie en torno a la pierna, sino también la región anatómica contenida, proximal y distalmente, entre las articulaciones que se establecen entre tibia, peroné, astrágalo y calcáneo.
Los segmentos distales de la tibia y el peroné se unen en la articulación tibiofibular distal a través de los ligamentos tibiofibular anterior, tibiofibular posterior e interóseo, participando en su estabilización la porción más distal de la membrana interósea.
Ambos huesos constituyen un segmento articular que recibe la superficie articular talar para dar lugar a la articulación del tobillo. Distalmente, el astrágalo se articula con el calcáneo para formar la articulación subastragalina que, desde el punto de vista morfológico, tiene una porción anterior que articula el astrágalo con calcáneo y escafoides, y una porción posterior en la que se articula con el calcáneo.
Articulación del tobillo
El tobillo es una articulación sinovial que, tanto desde el punto de vista morfológico como funcional, se comporta como una tróclea en la que las superficies articulares del astrágalo encajan perfectamente en la “mortaja tibioperonea”, constituida por las superficies distales de la tibia y del peroné. Esta configuración anatómica permite un solo plano de movimiento alrededor del eje bimaleolar, dando lugar a la flexión dorsal y plantar del tobillo. Los valores normales de movimiento varían de 13 a 33° para la flexión dorsal y de 23 a 56° en el caso de la flexión plantar(1).
La superficie astragalina está constituida por 3 superficies articulares contiguas: la dorsal, con forma de polea trapezoidal, más ancha en su parte anterior que posterior; la externa, de morfología triangular con un vértice inferior; y la medial, plana y separada de la carilla dorsal, al igual que la lateral, por una superficie biselada(2).
La tibia se articula con la polea astragalina a través de una superficie cóncava. Su borde posterior desciende más que el anterior, lo que ha hecho que en ocasiones sea llamado maléolo posterior o tercer maléolo. Se articula también con la superficie articular medial del astrágalo, a través de la carilla que forma el maléolo medial tibial. El peroné solo se articula con la carilla externa del astrágalo a través del maléolo peroneo. Este maléolo desciende más que el medial de la tibia(3).
La cápsula articular recubre las superficies articulares de los huesos de la articulación del tobillo. Característicamente, la inserción anterior de la cápsula se realiza a cierta distancia de la capa cartilaginosa, unos 4 mm proximalmente en la tibia y 2,5 mm distalmente en el astrágalo(1). Esto tiene algunas implicaciones quirúrgicas, ya que permite la resección mediante una técnica artroscópica de los osteofitos que aparecen en la superficie anterior de la tibia o del astrágalo.
La cápsula articular del tobillo tiene un receso anterior, que se hace más evidente con la flexión dorsal del tobillo, ya que la cápsula de la articulación del tobillo se tensa en la flexión plantar y se relaja en la flexión dorsal. Esta particularidad es la que permite al cirujano, durante la artroscopia, crear un área de trabajo al realizar la flexión dorsal del tobillo.
La cápsula articular posterior también tiene un receso, pero de menor tamaño que el anterior. Este receso aumenta con la flexión plantar, facilitando con este gesto al cirujano el acceso a la superficie articular durante la realización de la artroscopia posterior(2).
Ligamentos del tobillo
Ligamentos tibiofibulares o de la sindesmosis
La parte distal de la tibia y el peroné se articulan mediante la sindesmosis tibiofibular. Esta sindesmosis es una verdadera articulación fijada por los ligamentos tibiofibulares, que aseguran la estabilidad entre ambos huesos, resistiendo las fuerzas axiales, de rotación y de traslación. La sindesmosis está formada por 3 ligamentos: el ligamento tibiofibular anterior (ATiFL), el ligamento interóseo y el ligamento tibiofibular posterior (PTiFL).
Ligamento tibiofibular anterior
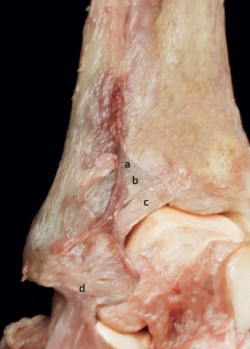
Este ligamento se origina en el tubérculo anterior de la tibia y se dirige hacia distal y lateral para insertarse en el borde anterior del maléolo lateral del peroné(4). Su inserción fibular se prolonga de modo casi continuo con la inserción proximal en el peroné del ligamento talofibular anterior (ATFL). El ATiFL tiene una estructura multifascicular y tiene la peculiaridad de que entre sus fascículos discurren las ramas perforantes de la arteria peronea (Figura 1). Este hecho tiene la trascendencia clínica de que, en el caso de una torsión ligamentosa con rotura del ATiFL, se produce una rotura de estas ramas, con su consiguiente hematoma y tumefacción local que resulta muy llamativa y orienta hacia el diagnóstico(5).
La porción distal del ATiFL, denominada ligamento de Basset, parece independiente del resto del ligamento y está separada por un orificio lleno de tejido adiposo que la individualiza. Esta parte del ligamento cubre el ángulo anterolateral formado por la tibia y el peroné, y está en contacto, de forma normal y fisiológica, con la esquina lateral del astrágalo cuando el tobillo está en posición neutra(6,7,8,9) (Figura 1). Esta peculiaridad anatómica debe de conocerse especialmente por los cirujanos que realizan artroscopias de tobillo, pues se trata de una estructura fisiológica y que, en condiciones normales, no debe resecarse, pues no es fuente de patología o causa de dolor.
Ligamento interóseo
Este ligamento es grueso y corto, y se puede considerar una prolongación de la membrana interósea que une la tibia y el peroné al nivel de la sindesmosis.
Ligamento tibiofibular posterior
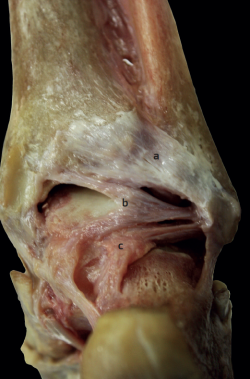
Este ligamento está formado por 2 fascículos independientes: uno superficial y otro profundo. El superficial se origina en la parte posterior del maléolo lateral y se inserta en el tubérculo lateral del maléolo tibial posterior (Figura 2). Este ligamento se visualiza con facilidad cuando realizamos una artroscopia posterior de tobillo y funcionalmente sería similar al ATiFL en la parte anterior de la sindesmosis. El fascículo profundo puede visualizarse artroscópicamente en la parte posterior de la articulación tibiotalar y discurre a modo de cordón ancho y de forma oblicua desde el maléolo posterior a la fosa digital del maléolo del peroné(10).
Ligamentos entre los huesos de la pierna y el pie
Ligamento colateral lateral
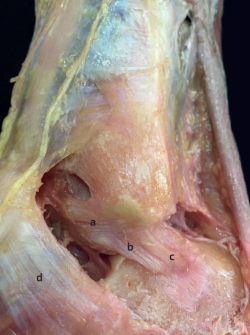
Este ligamento une y da estabilidad por la cara lateral del tobillo al peroné con los huesos astrágalo y calcáneo. Es la estructura ligamentosa que se lesiona con mayor facilidad en la extremidad inferior, debido a que la torsión del tobillo en inversión ocasiona la rotura de este ligamento(11). En realidad, está compuesto por 3 estructuras claramente diferenciadas: el ATFL, el ligamento calcaneofibular (CFL) y el ligamento talofibular posterior (PTFL) (Figura 3).
Ligamento talofibular anterior
El ATFL es un ligamento plano y alargado que controla la traslación anterior del astrágalo. Es el fascículo que se lesiona con mayor facilidad con la torsión en supinación del tobillo(12,13). En realidad, este ligamento está compuesto en la mayoría de las ocasiones por 2 fascículos claramente diferenciados, entre los que discurre una rama de la arteria peronea que sería la causante del hematoma que se produce en la cara lateral del tobillo cuando se lesiona el ligamento(5).
El fascículo superior se considera una continuidad anatómica del ATiFL, es intraarticular y tiene la particularidad de relajarse en la flexión dorsal del tobillo y tensarse con la flexión plantar, momento en el que queda expuesto para su rotura con la torsión del tobillo.
El fascículo inferior se considera extraarticular y funcionalmente actúa de modo conjunto con el CFL limitando la inclinación del astrágalo cuando forzamos el varo en el tobillo. Entre el fascículo inferior y el CFL se han descrito unas fibras de conexión distribuidas de modo arciforme que mantienen a ambos ligamentos tensos durante todo el recorrido articular del tobillo (Figura 3).
Es importante para el cirujano conocer las características anatómicas y la diferencia entre ambos fascículos del ATFL, puesto que el fascículo superior, que es el que se lesiona de modo más habitual, puede repararse mediante técnica artroscópica de modo completamente intraarticular(14,15). Este fascículo se lesiona por sus características anatómicas, en la mayoría de las ocasiones produciéndose una desinserción desde el peroné y la reparación puede realizarse mediante reanclado del mismo a su punto de origen(16).
Ligamento calcaneofibular
El CFL es un ligamento cordonal de unos 2 cm de longitud que salta la articulación tibiotalar y subtalar, siendo estabilizador de ambas conjuntamente. Este ligamento se relaja en valgo y se tensa en varo. Su lesión aislada es muy infrecuente(11,12,13). Su lesión suele producirse de modo conjunto con el ATFL durante la torsión del tobillo en inversión en un 20% de los casos. Al tratarse de un ligamento extraarticular, la reparación artroscópica directa no es posible y esta debe llevarse a cabo mediante cirugía abierta. No obstante, se han descrito algunas técnicas artroscópicas que buscan su retensado mediante plicaturas capsuloligamentosas.
Ligamento talofibular posterior
El PTFL es el componente posterior del ligamento colateral del tobillo. Se origina en su foseta en la parte posterior del peroné y discurre horizontalmente hasta el colículo posterior y lateral de la tuberosidad posterior del astrágalo (Figura 2). Su lesión durante la torsión del tobillo es altamente infrecuente y suele producirse en mecanismos de mayor intensidad como la luxación de tobillo. En las fracturas del maléolo posterior, este ligamento es responsable del desplazamiento posterior del peroné. Esto tiene su importancia clínica, pues la reducción anatómica del maléolo posterior facilita la reducción de la fractura del maléolo peroneo.
Ligamento colateral medial
El ligamento colateral medial es ancho y compuesto por múltiples fascículos. Se extiende desde el maléolo medial de la tibia hasta el astrágalo, el calcáneo y el escafoides. Este ligamento atraviesa en su trayecto las articulaciones tibiotalar y subtalar, y actúa de modo antagonista al CFL, siendo estabilizador de ambas articulaciones con el valgo forzado del tobillo(17). También se encarga de estabilizar el tobillo en rotación externa e impide la traslación anterior del astrágalo junto con el fascículo superior del ATFL.
mact.1401.fs2205001-figura4.png
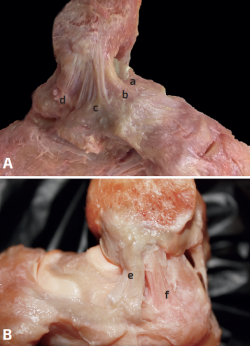
Figura 4. A: ligamento colateral medial superficial. a: fascículo tibionavicular; b: fascículo tibiospring; c: fascículo tibiocalcáneo; d: fascículo tibiotalar posterior superficial. B: ligamento colateral medial profundo. e: fascículo tibiotalar anterior profundo; f: fascículo tibiotalar posterior profundo.
Anatómicamente, se diferencian 2 capas en este ligamento, una superficial y otra profunda. La superficial se extiende desde el maléolo medial hasta el sustentaculum tali en el calcáneo(18,19). La profunda está formada por 2 fascículos que conectan la tibia con el astrágalo medialmente (Figura 4).
Articulación subastragalina talocalcánea
La articulación talocalcánea (TC) forma la parte posterior del complejo articular subtalar. El astrágalo y el calcáneo se articulan mediante una superficie amplia, ovalada y con carillas curvadas. La faceta posterior del astrágalo constituye la parte inferior del cuerpo del astrágalo. Es ovalada y bicóncava tanto en el plano coronal como sagital. La faceta posterior del calcáneo es complementaria de la anterior, con una superficie biconvexa y se denomina el tálamo del calcáneo(2).
Esta articulación está envuelta de modo circunferencial por una delgada cápsula articular. Los ligamentos TC están íntimamente relacionados con la cápsula y se consideran refuerzos anatómicos de esta.
El ligamento TC posterior es plano, corto y cuadrado, y se origina de el tubérculo posterior del proceso posterior del astrágalo. Desde allí se extiende a la superficie posterior del calcáneo.
El ligamento TC lateral es plano y estrecho, y se origina en el borde del proceso lateral del astrágalo. Desde allí discurre distalmente de modo paralelo al ATFL, hasta llegar a confluir con las fibras de CFL, insertándose de modo conjunto en el proceso lateral del calcáneo(1,2). Estos 2 ligamentos tienen forma de Y y forman una unidad funcional, limitando de forma conjunta el varo de la articulación subtalar.
El ligamento TC medial se ha considerado por muchos autores parte de la capa profunda de las fibras del ligamento deltoideo(19). Sus fibras se originan en la superficie interna del tubérculo medial del astrágalo y se extienden en dirección anteroinferior a insertarse en el borde posterior del sustentaculum tali.
Figuras
Figura 1. Vista anterior tobillo. a: arteria peronea; b: ligamento tibiofibular anterior; c: ligamento de Basset; d: ligamento talofibular anterior.
Figura 2. Vista posterior tobillo. a: ligamento tibiofibular posterior; b: ligamento intermaleolar posterior; c: ligamento talofibular posterior.
Figura 3. Complejo ligamentoso lateral del tobillo. a: ligamento talofibular anterior: b: fibras arciformes de conexión; c: ligamento calcaneofibular; d: retináculo de los peroneos (porción superior).
Figura 4. A: ligamento colateral medial superficial. a: fascículo tibionavicular; b: fascículo tibiospring; c: fascículo tibiocalcáneo; d: fascículo tibiotalar posterior superficial. B: ligamento colateral medial profundo. e: fascículo tibiotalar anterior profundo; f: fascículo tibiotalar posterior profundo.
Cita bibliográfica
Autores
Francisco Enrique Navarrete Faubel
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitari i Politècnic La Fe. Valencia
María Sánchez González
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitari i Politècnic La Fe. Valencia
Xavier Martín Oliva
Clínica del Remei. Universidad de Barcelona
Catedrático. Unidad de Anatomía y Embriología Humana. Universidad de Barcelona
Servicio de Cirugía Ortopédica y Traumatología. MIDAT Mutua. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Hospital Comarcal Sant Antoni Abat. Vilanova i la Geltrú. Barcelona
Hospital de Sabadell. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Clínica Nostra Senyora del Remei. Barcelona. España
Grupo de Pie y Tobillo
Vicente Vicent Carsí
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitari i Politècnic La Fe. Valencia
Director de la revista de la SEMCPT
Referencias bibliográficas
-
1Michelson JD, Helgemo SL Jr. Kinematics of the axially loaded ankle. Foot Ankle Int. 1995;16:577-82.
-
2Castro MD. Ankle biomechanics. Foot Ankle Clin. 2002;7:679-93.
-
3Espinosa N, Smerek JP, Myerson MS. Acute and Chronic Syndesmosis Injuries: Pathomechanisms, Diagnosis and Management. Foot Ankle Clin. 2006;11:639-57.
-
4Van den Bekerom MPJ, Raven EEJ. The distal fascicle of the anterior inferior tibiofibular ligament as a cause of tibiotalar impingement syndrome: a current concepts review. Knee Surg Sports Traumatol Arthosc. 2007;15:465-71.
-
5McKeon KE, Wright RW, Johnson JE, McCormick JJ, Klein SE. Vascular anatomy of the tibiofibular syndesmosis. J Bone Joint Surg. 2012;94:931-8.
-
6Dalmau-Pastor M, Malagelada F, Kerkhoffs GMMJ, Karlson J, Manzanares MC, Vega J. The anterior tibiofibular ligament has a constant distal fascicle that contacts the anterolateral part of the talus. Knee Surg Sports Traumatol Arthrosc. 2020 Jan;28(1):48-54.
-
7Franco Gómez R, Vega García J, Dalmau Coll A, Pérez Montoya M, Codina Graño D, Redó Gómez D, Ramazzini Castro JR. Resultados del tratamiento artroscópico del pinzamiento blando de tobillo. Rev Pie Tobillo. 2010;24:24-9.
-
8Vega J, Peña F, Golanó P. Minor or occult ankle instability as a cause of anterolateral pain after ankle sprain. Knee Surg Sports Traumatol Arthrosc. 2016;24:1116-24.
-
9Ferran NA, Oliva F, Maffulli N. Ankle instability. Sports Med Arthrosc. 2009;17:139-45.
-
10Golanó P, Mariani PP, Rodríguez-Niedenfuhr M. Arthroscopic anatomy of the posterior ankle ligaments. Arthroscopy. 2002;18:353-8.
-
11Vega J, Malagelada F, Manzanares MC, Dalmau M. The lateral fibulotalocalcaneal ligament complex: an ankle stabilizing isometric structure. Knee Surg Sports Traumatol Arthrosc. 2020;28:8-17.
-
12Milner CE, Soames RW. Anatomical variations of the anterior talofibular ligament of the human ankle joint. J Anat. 1997;191:457-8.
-
13Kumai T, Takakura Y, Rufai A, Milz S, Benjamin M. The functional anatomy of the human anterior talofibular ligament in relation to ankle sprains. J Anat. 2002;200:457-65.
-
14Kannus P, Renström P. Current concepts review. Treatment for acute tears of the lateral ligaments of the ankle. Operation, cast, or early controlled mobilization. J Bone Joint Surg. 1991;73A:305-12.
-
15Vega J, Golanó P, Pellegrino A, Rabat E, Peña F. All-inside arthroscopic lateral collateral ligament repair for ankle instability with a knotless suture anchor technique. Foot Ankle Int. 2013;34:1701-9.
-
16Marder RA. Current methods for the evaluation of the ankle ligament injuries. J Bone Joint Surg. 1994;76A:1103-11.
-
17Boss AP, Hintermann B. Anatomical study of the medial ankle ligament complex. Foot Ankle Int. 2002;23:547-53.
-
18Cromeens BP, Kirchhoff C, Patterson RM, Motley T, Stewart D, Fisher C, Reeves RE. An Attachment-Based Description of the Medial Collateral and Spring Ligament Complexes. Foot Ankle Int. 2015;36:710-21.
-
19Rein S, Hagert E, Schneiders W, Fieguth A, Zwipp H. Histological Analysis of the Structural Composition of Ankle Ligaments. Foot Ankle Int. 2015;36:211-24.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Introducción
- Anatomía del tobillo y de la articulación subastragalina
- Biomecánica del tobillo y de la subastragalina
- Diagnóstico por imagen de la artrodesis tibiotalar y tibiotalocalcánea
- Artrodesis tibiotalar abierta. Indicaciones y técnica quirúrgica
- Artrodesis tibiotalocalcánea: indicaciones y técnica quirúrgica
- Papel de la artroscopia en la artrodesis tibiotalar y tibiotalocalcánea
- ¿Por qué una artrodesis tibiotalocalcánea y no una tibiotalar aislada?
- ¿Por qué no artrodesar la articulación subastragalina en la artrodesis de tobillo?
Más en Google Scholar
Más en ORCID


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.