Exploración física con enfoque práctico
Introducción
En el tratamiento de la deformidad colapsante progresiva del pie (DCPP) en el adulto, el examen físico juega un papel fundamental, ya que permite distinguir entre el pie plano flexible y el rígido, evaluar la gravedad de la deformidad e identificar los síntomas asociados o las patologías subyacentes(1,2,3,4).
Una exploración física exhaustiva, que incluya la evaluación de la alineación del pie, la altura del arco, la flexibilidad y la marcha, proporciona información fundamental para planificar el tratamiento(5). Además, los hallazgos físicos, como la abducción del ante/mediopié y la contractura del tríceps sural, están estrechamente relacionados con la gravedad de los síntomas y deben evaluarse cuidadosamente para anticipar la progresión y orientar el tratamiento(5,6,7,8,9).
La exploración física también sirve de base para la selección de intervenciones no quirúrgicas adecuadas, como ortesis, y determina cuándo se justifica el uso de técnicas de imagen avanzadas o la derivación a un especialista(3,4,5,6,7,8,9,10).
Objetivo de la exploración
La exploración física tiene dos objetivos primordiales:
Caracterizar la deformidad en sus componentes anatómicos: retropié (valgo), mediopié (abducto), antepié (supinación/varo) y estructuras blandas asociadas (tendón tibial posterior –TTP–, ligamento en hamaca, tendones peroneos, tríceps sural, etc.)(5,6,7,8,9).
Determinar la flexibilidad vs. rigidez de cada componente, la presencia de inestabilidad peritalar y la localización del fallo (tendinoso, ligamentoso y/o articular) para guiar las decisiones terapéuticas (conservador vs. cirugía preservadora articular vs. artrodesis)(5,6,7,8,9,10).
Lo que buscamos con la exploración física es definir la localización, la gravedad y la flexibilidad de la deformidad, aspectos esenciales para su clasificación y para seleccionar el tratamiento.
Preparación y secuencia de la exploración(5,6,7,8)
Es conveniente realizar una exploración protocolizada, empezando por el paciente en descarga (decúbito supino o sentado) para pruebas de movilidad y palpación, y continuando con la evaluación en carga y marcha. Hay que valorar la huella plantar en el podoscopio y comparar siempre con el pie contralateral.
Exploración en descarga
Inspección y palpación
- Puntos de dolor:
- Región medial: dolor en la inserción del TTP en el navicular, dolor en el ligamento en hamaca.
- Región lateral: dolor en el seno del tarso o en el espacio subperoneal, indicativo de impingement peritalar (calcáneo-peroneo o astrágalo-peroneo). Dolor en los peroneos, sobre todo a la altura del cuboides y en la base del primer metatarsiano.
- Pantorilla, Aquiles, talón y fascia plantar: dolor en el recorrido del sistema aquíleo-calcáneo-plantar (SACP).
- El dolor plantar medial sobre la cabeza del astrágalo sugiere sobrecarga de la columna medial (posible hiperqueratosis plantar medial).
- Dolor sobre el tendón del tibial anterior por su contracción excéntrica reiterada compensatoria.
Evaluación del tendón tibial posterior
- Palpación a lo largo del recorrido del tendón (dolor, engrosamiento).
- Prueba funcional: pedir la inversión del pie contra resistencia con el tobillo en ligera flexión plantar.
Evaluación de la articulación subastragalina en descarga
- Bloquear la articulación tibioastragalina (sostener la tibia) y movilizar el retropié en varo/valgo para valorar la movilidad subastragalina, lo que es muy importante para distinguir una deformidad primaria del retropié vs. compensatoria del antepié. Realizar la maniobra con el paciente sentado y relajado; comparar con el lado sano. Atención: una exploración de la subastragalina mal hecha es fuente de errores; hay que estabilizar la tibia/talón y movilizar el calcáneo respecto al astrágalo.
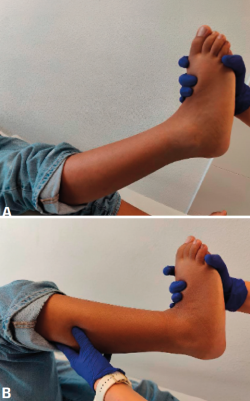
Test de Silfverskiöld (tríceps sural/gastrocnemio)
- Con el paciente en decúbito supino, comparar la dorsiflexión del tobillo con la rodilla extendida y con la rodilla flexionada a 90° con el pie supinado. La limitación que mejora al flexionar la rodilla indica retracción del gastrocnemio; si la limitación persiste sugiere acortamiento del tríceps sural (tendón de Aquiles completo). Implicación terapéutica: alargamiento/tenotomía en el SACP (Figura 1).
Test de Jack (windlass) en descarga
- En decúbito: con el antepié neutral, dorsiflexionar el hallux produce tensión de la aponeurosis plantar (mecanismo de windlass) y eleva el arco. Su recuperación indica flexibilidad medida del mecanismo plantar; su ausencia de corrección sugiere rigidez articular o colapso estructural.
Valoración del antepié/primera articulación cuneometatarsiana (1.ª CM)
- Evaluar la movilidad del primer metatarsiano en todos los planos (subluxación sagital de la articulación CM), su comparación con contralateral y la presencia de varus o supinación del antepié (más evidente con la subastragalina reducida).
Prueba de inestabilidad/colapso de la columna medial y laxitud del ligamento en hamaca
- Neutral-heel lateral push test (Pasapula/lateral push): con el retropié reducido a neutro, aplicar fuerza lateral al antepié. Una traducción lateral significativa del antepié sugiere fallo/laxitud del ligamento en hamaca y de la columna medial (inestabilidad peritalar).
- Evaluar si existe subluxación peritalar (movilidad anormal entre el astrágalo-navicular-calcáneo).
Evaluación de la reductibilidad
- Intentar reducir el colapso del arco y el valgo del talón con la mano (manipulación suave). Si la deformidad se corrige fácilmente hablamos de flexible; si resiste o no corrige, rígida. Documentar qué componentes son reducibles (retropié vs. mediopié vs. antepié).
Exploración en carga (de pie)
Observación global
- Mirar de frente, de perfil y por detrás la alineación de los miembros inferiores: varos/valgos de rodilla, rotación tibial, altura relativa de maléolos, disimetrías, etc.
- Alineación del retropié: valorar el valgo del retropié.
- Colapso del arco plantar: observar la bóveda medial buscando una huella plantar aumentada.
- Abducción mediopié/antepié: signo de los muchos dedos (too-many-toes): ver desde detrás el número de cabezas metatarsales visibles lateralmente; un número exagerado indica abducción del antepié. Es señal clínica clave de abducción del mediopié y subluxación peritalar.
Maniobras específicas
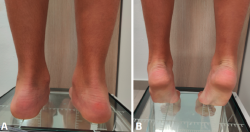
- Test de Fonseca o heels-rise test: pedir al paciente ponerse de puntillas (bilateral y unilateral). En deformidad flexible con función del TTP conservada, el retropié y el arco deberían corregirse (talón a varo). Si no hay corrección, sugiere insuficiencia del TTP o rigidez. Nota: la elevación puede estar limitada por un acortamiento del tríceps sural (equino funcional) o por dolor (Figura 2).
- Test de Jack (windlass): en carga es más sensible para detectar la flexibilidad funcional. En bipedestación, al dorsiflexionar el hallux produce tensión de la aponeurosis plantar (mecanismo de windlass) y eleva el arco. Su recuperación indica flexibilidad del mecanismo plantar; su ausencia de corrección sugiere rigidez articular o colapso estructural (Figura 3).
- Test de Hintermann: para valorar la subluxación astragalonavicular y el colapso medial. Se reduce el astrágalo con el navicular y se valora la corrección del arco y del valgo.
- Evaluación de la supinación del antepié: buscar una compensación supinatoria del antepié (en pies planos crónicos el antepié puede supinar para compensar el valgo de retropié); su presencia orienta a la necesidad de realizar procedimientos en el antepié.
- Evaluación del tobillo(11): buscar un valgo tibioastragalino, laxitud del complejo tibioastragalino/ligamentos laterales o mediales.
Podoscopio/Huella plantar(12)
- Valoración rápida del patrón de la huella.
- Describir: huella normal (anchura mínima de la bóveda entre 1/3 y 1/2 de la anchura máxima del antepié). En el pie plano la anchura mínima está aumentada. Es útil para documentar la progresión y para el seguimiento postoperatorio (Figura 4).
Marcha y análisis funcional
Es parte fundamental en la exploración del aparato locomotor en general y del pie en particular. Durante la exploración de la marcha podemos detectar anomalías de esta en forma de “cojera”, entendiendo como tal la “pérdida del ritmo del paso”. Generalmente, el periodo de apoyo del pie enfermo se acorta en relación con el sano(5). Durante la marcha normal, las fases de apoyo de la planta del pie en el suelo son las siguientes(13).
- Primer rocker: choque por el talón.
- Segundo rocker: apoyo del talón y de la cabeza de todos los metatarsianos, seguido de un apoyo fugaz del borde externo.
- Tercer rocker o apoyo del antepié: apoyan las cabezas de todos los metatarsianos y los dedos.
- Cuarto rocker: despegue del antepié, de la parte lateral a la medial, finalizando por el dedo gordo.
El análisis de la marcha muestra un hundimiento del arco medial con un defecto de propulsión en el eje debido al empuje medializado durante el segundo rocker. Además, si hay retracción aquílea asociada, existirá un despegamiento precoz del talón al final de este rocker. El desarrollo del paso sobre el borde medial del pie produce, a veces, un hiperapoyo en el borde lateral del pie opuesto. Podemos encontrar también una rotación externa del miembro por equinismo subclínico o por compensación de la rigidez subastragalina(6,7,8).
mact.1801.fs2603004-figura4.png
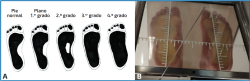
Figura 4. Clasificación Viladot de la huella plantar. A: diagrama de la clasificación Viladot. Grado 1: aumento del ancho en la zona del arco. El ancho iguala o supera el 45% del ancho máximo de la impresión de la región de la cabeza de los metatarsianos. Grado 2: el borde interno del pie contacta con el suelo, pero el arco se conserva. Grado 3: el ancho del pie en el área del arco equivale al ancho de la impresión de la región de la cabeza de los metatarsianos. El arco desaparece por completo. Grado 4: el ancho de la huella en el área del arco resulta más amplio que el de la huella del metatarso; B: ejemplo de huella plantar de grado 3. Imagen obtenida de: Larrosa Padró M, Mas Moliné S. Alteraciones de la bóveda plantar. Rev Esp Reumatol. 2003;30(9):489-98.
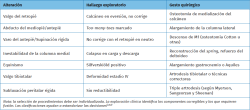
Resumen de los signos clínicos y su interpretación(5,6,7,8)
- Hiperqueratosis plantar medial/central → normalmente bajo C1-M1 por colapso de la columna medial.
- Dolor medial (TTP/navicular/ligamento en hamaca) → indica tendinopatía del TTP/fracaso de la columna medial.
- Dolor lateral/seno del tarso → posible impingement peroneocalcáneo o compresión peroneal (es típico en DCPP avanzada).
- Inestabilidad de la columna medial/Traslación lateral del antepié → laxitud del ligamento en hamaca/subluxación peritalar.
- Heels rise negativo/Fallo a la elevación unipodal → disfunción del tibial posterior (predice la necesidad de reconstrucción tendinosa y la reductibilidad).
- Test de Jack positivo (el arco se restablece) → indica flexibilidad mecánica y probable beneficio de procedimientos reconstructivos preservadores.
- Silfverskiöld positivo → contracción del gastrocnemio/tríceps sural; influencia en la planificación preoperatoria (alargamiento o tenotomía).
De la exploración al tratamiento. Principios prácticos
El tratamiento quirúrgico está reservado para aquellos pacientes en los que el tratamiento conservador haya fracasado. Antes de plantear el tratamiento quirúrgico es necesario haber realizado un tratamiento conservador adecuado con plantillas y modificación del calzado(14,15). Los hallazgos exploratorios sirven de guía en la decisión de la estrategia quirúrgica(16).
Determinar flexibilidad vs. rigidez
- Flexible (reductible) → posibilidad de cirugía preservadora articular: transferencia tendinosa del TTP (flexor hallucis longus o peroneo largo), osteotomías correctoras, reparación/refuerzo del ligamento en hamaca según la indicación(17,18).
- Rígido (no reductible/degeneración articular importante) → artrodesis: artrodesis selectiva según la localización de la degeneración y la deformidad(19,20).
La exploración clínica determina qué componentes de la deformidad requieren corrección (retropié, mediopié, antepié y/o tobillo) y si preservar o fusionar las superficies articulares.
Gestos quirúrgicos basados en la exploración
La exploración física guía la planificación quirúrgica (Tabla 1).
Algoritmo práctico de examen →decisión(6-9,16-20)
- ¿Dónde duele? (medial → TTP/ligamento en hamaca; lateral → seno del tarso/impingement).
- ¿Es la deformidad reductible? (manipulación, heels rise, Jack).
- Si es reductible → considerar reconstrucción preservadora articular + corrección ósea.
- Si no es reductible → valorar fusión/sustitución articular.
- ¿Existe inestabilidad peritalar/laxitud del ligamento en hamaca? → planificar reparación ligamentosa o procedimientos que restablezcan la congruencia articular.
- ¿Contribuye al equinismo (tríceps sural corto)? → realizar test de Silfverskiöld y contemplar un alargamiento si es necesario.
- ¿Causa principal (retropié vs. mediopié vs. antepié)? → escoger una combinación de gestos: osteotomía medializadora para el retropié, alargamiento de la columna lateral para la abducción, osteotomías de apertura dorsal de la primera cuña para la supinación del antepié, etc.
Consideraciones finales y puntos de controversia actuales
La terminología ha evolucionado (DCPP y la mayor atención a la inestabilidad medial y la subluxación peritalar). Esto hace que la exploración clínica enfatice más la valoración de la columna medial y del ligamento en hamaca como estructuras que pueden fallar independientemente de la lesión primaria del tibial posterior(1,2).
La correlación clínica-radiológica no siempre es perfecta: algunos abductos se ven mejor clínicamente que en radiografías simples, por eso la exploración en carga y las pruebas dinámicas son decisivas(5,10).
En la práctica contemporánea hay un interés creciente en técnicas de preservación articular y en la reconstrucción ligamentosa/cirugía de partes blandas combinada con osteotomías, por lo que una exploración meticulosa que identifique los elementos reducibles es fundamental(15,17).
Conclusión
La exploración física de la deformidad colapsante progresiva debe ser sistemática, bilateral y comparativa, iniciando en descarga, continuando en carga y finalizando con el análisis de la marcha.
La combinación de maniobras clásicas (Silfverskiöld, Jack, heel rise, Hintermann) con una evaluación detallada del mediopié y la columna medial permite caracterizar de forma precisa la deformidad y guiar la toma de decisiones terapéuticas.
La integración con la clasificación DCPP 2020(1) junto con la evidencia basada en imagen avanzada y la biomecánica moderna consolida un enfoque diagnóstico que es hoy el estándar en cirugía del pie y tobillo.
Figuras
Figura 1. Test de Silfverskiöld. A: se observa un déficit de dorsiflexión del tobillo con la rodilla en extensión completa; B: aumento de la dorsiflexión del tobillo con la flexión de la rodilla.
Figura 2. Test de Fonseca o heels-rise test. A: en bipedestación con el pie completamente apoyado en el suelo se observa el valgo de retropié; B: se solicita al paciente que se ponga de puntillas pasando el retropié de valgo a varo, indicativo de la flexibilidad del pie.
Figura 3. Test de Jack (windlass). A: con el pie completamente apoyado en el suelo se observa un colapso del arco interno; B: la flexión dorsal del primer dedo causa un aumento del arco, indicando que el pie es flexible.
Figura 4. Clasificación Viladot de la huella plantar. A: diagrama de la clasificación Viladot. Grado 1: aumento del ancho en la zona del arco. El ancho iguala o supera el 45% del ancho máximo de la impresión de la región de la cabeza de los metatarsianos. Grado 2: el borde interno del pie contacta con el suelo, pero el arco se conserva. Grado 3: el ancho del pie en el área del arco equivale al ancho de la impresión de la región de la cabeza de los metatarsianos. El arco desaparece por completo. Grado 4: el ancho de la huella en el área del arco resulta más amplio que el de la huella del metatarso; B: ejemplo de huella plantar de grado 3. Imagen obtenida de: Larrosa Padró M, Mas Moliné S. Alteraciones de la bóveda plantar. Rev Esp Reumatol. 2003;30(9):489-98.
Tablas
Cita bibliográfica
Autores
Covadonga Arraiz Diaz
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Fundación Jiménez Díaz. Madrid
Daniel Escobar Mendiola
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Fundación Jiménez Díaz. Madrid
Eva García Jarabo
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Rey Juan Carlos. Móstoles, Madrid
Referencias bibliográficas
-
1Myerson MS, Thordarson DB, Johnson JE, Hintermann B, Sangeorzan BJ, Deland JT, et al. Classification and Nomenclature: Progressive Collapsing Foot Deformity. Foot Ankle Int. 2020;41(10):1271-6.
-
2Pasapula CS, Choudkhuri MR, Monzó ERG, Dhukaram V, Shariff S, Pasterse V, et al. Review of Classification Systems for Adult Acquired Flatfoot Deformity/Progressive Collapsing Foot Deformity and the Novel Development of the Triple Classification Delinking Instability/Deformity/Reactivity and Foot Type. J Clin Med. 2024;13(4):942.
-
3Bluman EM, Title CI, Myerson MS. Posterior tibial tendon rupture: a refined classification system. Foot Ankle Clin. 2007;12(2):233-49.
-
4Johnson KA, Strom DE. Tibialis posterior tendon dysfunction. Clin Orthop Relat Res. 1989;(239):196-206.
-
5Chang EY. Examination of the foot and ankle. En: Chang EY (ed.). Orthopaedic Manual Examination Skills. 2nd ed. New York: Springer; 2020. pp. 215-40.
-
6Deland JT, Ellis SJ. Adult acquired flatfoot deformity. En: Coughlin MJ, Mann RA, Saltzman CL (eds.). Surgery of the Foot and Ankle. 10th ed. Philadelphia: Elsevier; 2014. pp. 1160-90.
-
7Hintermann B, Valderrabano V. Adult acquired flatfoot deformity. En: Azar FM, Beaty JH, Canale ST (eds.). Campbell’s Operative Orthopaedics. 14th ed. Philadelphia: Elsevier; 2021. pp. 4732-49.
-
8Jackson JB 3rd, Pacana MJ, González TA. Adult Acquired Flatfoot Deformity. J Am Acad Orthop Surg. 2022;30(1):e6-e16.
-
9Myerson MS. Adult acquired flatfoot deformity: treatment of dysfunction of the posterior tibial tendon. Instr Course Lect. 1997;46:393-405.
-
10Flores DV, Mejía Gómez C, Fernández Hernando M, Davis MA, Pathria MN. Adult Acquired Flatfoot Deformity: Anatomy, Biomechanics, Staging, and Imaging Findings. Radiographics. 2019;39(5):1437-60.
-
11Capuzzi MJ, Miller JR, Siwy T. Approach to the Ankle in Adult Acquired Flatfoot Deformity. Clin Podiatr Med Surg. 2023;40(2):341-9.
-
12Larrosa Padró M, Mas Moliné S. Alteraciones de la bóveda plantar. Rev Esp Reumatol. 2003;30(9):489-98.
-
13Mayich DJ, Novak A, Vena D, Daniels TR, Brodsky JW. Gait analysis in orthopedic foot and ankle surgery--topical review, part 1: principles and uses of gait analysis. Foot Ankle Int. 2014;35(1):80-90.
-
14Shim SR, Kim JY, Shin J, Lee YJ, Park JB, Hong MJ. Optimizing Flatfoot Management With Foot Orthoses: A Systemic Review and Meta-analysis. Am J Phys Med Rehabil. 2026;105(3):230-7.
-
15Oerlemans LNT, Peeters CMM, Munnik-Hagewoud R, Nijholt IM, Witlox A, Verheyen CCPM. Foot orthoses for flexible flatfeet in children and adults: a systematic review and meta-analysis of patient-reported outcomes. BMC Musculoskelet Disord. 2023;24(1):16.
-
16Vulcano E, Deland JT, Ellis SJ. Approach and treatment of the adult acquired flatfoot deformity. Curr Rev Musculoskelet Med. 2013;6(4):294-303.
-
17DeVries JG, DeCarbo WT, Scott RT, Bussewitz B, Thompson M, Hyer CF. Soft Tissue Reconstruction and Osteotomies for Pes Planovalgus Correction. Clin Podiatr Med Surg. 2022;39(2):207-231.
-
18Chien BY, Greisberg JK, Arciero E. Spring Ligament Reconstruction for Progressive Collapsing Foot Deformity: Contemporary Review. Foot Ankle Int. 2023;44(8):796-809.
-
19Francisco R, Chiodo CP, Wilson MG. Management of the rigid adult acquired flatfoot deformity. Foot Ankle Clin. 2007;12(2):317-27.
-
20Erard MUE, Sheean MAJ, Sangeorzan BJ. Triple Arthrodesis for Adult-Acquired Flatfoot Deformity. Foot Ankle Orthop. 2019;4(3):2473011419849609.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Prefacio
- Introducción y clasificación
- Etiología y Patomecánica
- Exploración física con enfoque práctico
- Diagnóstico e imágenes con enfoque práctico
- Tratamiento conservador
- Tratamiento quirúrgico desde el punto de vista de la preservación articular
- Papel de las partes blandas en el tratamiento quirúrgico
- Artrodesis en el tratamiento de la deformidad colapsante progresiva del pie
- Tratamiento en estadio avanzado con afectación del tobillo
- Relación entre el <em>hallux valgus</em> y la deformidad colapsante progresiva del pie
- Conclusiones. Tratamiento a la carta del pie plano (deformidad colapsante progresiva del pie)
Más en PUBMED
Más en Google Scholar


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.