En los últimos años ha despertado un gran interés el cambio en la terminología y la clasificación del pie plano, con la nueva propuesta deformidad colapsante progresiva del pie (DCPP)(1). Este cambio no es meramente semántico, sino que representa un verdadero cambio de paradigma en ortopedia, al intentar reemplazar términos tradicionales como pie plano adquirido del adulto o disfunción del tendón tibial posterior (DTTP) por una denominación que refleja con mayor precisión la complejidad y el alcance real de esta patología(2,3). A lo largo de esta monografía utilizaremos la nomenclatura y la clasificación vigentes en lo relativo a estadios y recomendaciones terapéuticas. No obstante, en los aspectos anatómicos emplearemos también terminología clásica, como “pie plano”, con el fin de facilitar la lectura y evitar reiteraciones innecesarias.
El término DCPP elimina la palabra “adulto” y, con ello, se amplía el alcance del algoritmo de tratamiento, incluyendo a pacientes jóvenes. Al describir la deformidad como “progresiva”, se refleja con mayor fidelidad su historia natural, que puede empeorar con el tiempo. Por otro lado, el término “colapso” reemplaza a “plano”, ya que muchos pies planos son fisiológicos y asintomáticos; el problema clínico real es el colapso del arco medial. Además, hablar de “deformidad progresiva” ayuda a reconocer la condición como una patología verdadera. Por último, se evita centrar la denominación en el tendón tibial posterior.
Uno de los debates centrales en la literatura en relación con esta entidad se centra en la forma en que evoluciona la enfermedad. Tradicionalmente, la disfunción del tendón tibial posterior se ha descrito como un espectro lineal de estadios clásicos (I a IV)(4,5). Sin embargo, numerosos expertos señalan que dicha progresión no es necesariamente lineal(2). La deformidad puede afectar de manera independiente a distintas regiones del pie (mediopié, retropié o tobillo) y no siempre sigue un orden predecible.
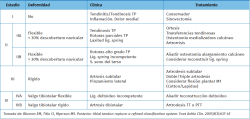
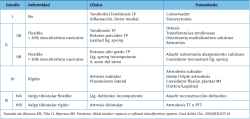
La nueva clasificación (basada en la deformidad estructural objetivable en la exploración y las pruebas de imagen) elimina el estadio clásico I, basado en la clasificación original de Johnson y Strom modificada posteriormente por Bluman y Myerson(4,5) (Tabla 1) para la DTTP, al argumentar que el daño tendinoso suele ser consecuencia de la deformidad (no siempre su causa primaria) y, además, argumentando que en el clásico estadio I de DTTP no hay deformidad estructural. Es cierto que muchos casos de patología con colapso del arco medial no presentan un periodo inicial de dolor del tibial posterior, lo que justificaría, en la nueva nomenclatura, desvincular la entidad de una estructura concreta potencialmente lesionada, como el tendón tibial posterior (ya que encontramos lesionadas otras estructuras, como el ligamento spring)(1,2).
No obstante, consideramos que la “supresión” del estadio I clásico de la DTTP (esto es, pacientes con dolor y tenosinovitis del tendón tibial posterior sin deformidad estructural evidente) constituye una “sombra” de la nueva clasificación. Podría ser revaluado e incorporado como un estadio 0 dentro de la nomenclatura y la clasificación actual de la DCPP, tal y como proponen Monteagudo et al.(6).
Para desarrollar este nuevo sistema de clasificación, a principios de 2019 se inició un proyecto con una metodología rigurosa. Se seleccionaron 9 expertos mundiales, todos con al menos 10 publicaciones revisadas por pares y experiencia docente en programas de especialización; se eligió un número impar para evitar empates en las votaciones. El grupo se reunió en noviembre de 2019 en el Hospital for Special Surgery (HSS), donde cada tema se presentó durante 10 minutos, seguidos de una hora de discusión destinada a generar declaraciones de consenso. Dos semanas después, los miembros votaron cada declaración, categorizando la fuerza del consenso en unánime (100%), fuerte (más del 75%) y débil (entre el 50 y el 75%). Finalmente, cada manuscrito fue revisado por todos los integrantes y sometido a Foot & Ankle International para su validación científica(1,7,8,9).
Con respecto a la integración de la tecnología de imagen, el consenso debatió si los hallazgos obtenidos mediante técnicas avanzadas deberían incorporarse formalmente a la clasificación. La tomografía en carga recibió un consenso débil (56%) para su inclusión en el sistema, aunque se recomienda ampliamente para la planificación quirúrgica debido a su capacidad para detectar desplazamientos óseos sutiles(8). Por su parte, la resonancia magnética obtuvo un consenso negativo débil (67% en contra), reafirmando que la clasificación debe basarse principalmente en la evaluación clínica y en estudios radiográficos realizados en carga (radiografía anteroposterior bilateral de pies, radiografía lateral en carga unilateral de los pies y radiografía en carga anteroposterior de tobillos)(1).
Otro avance significativo fue la estandarización de los rangos de corrección ósea para la planificación quirúrgica, algo que no existía previamente. Por ejemplo, la osteotomía del calcáneo se recomienda entre 7 y 15 mm, el alargamiento de la columna lateral entre 5 y 10 mm, y la osteotomía de Cotton entre 5 y 10 mm(7,9,10,11).
Asimismo, se creó un glosario de términos que unifica definiciones de conceptos, elimina confusiones históricas y regionales, y logra ser lo más reproducible posible(1,3). Procedemos a su descripción resumida:
Pronación y supinación del pie: términos tridimensionales usados para describir la postura en carga con ambos pies en el suelo. Durante la marcha, en la fase de apoyo medio, el pie prona para absorber las fuerzas de carga, combinando valgo del retropié, flexión plantar del tobillo y abducción del antepié, lo que acerca el arco medial al suelo. Hacia la fase de apoyo tardío, el pie supina, bloqueando la articulación tarsiana transversa y estabilizando el mediopié; la inversión durante el levantamiento del talón permite que el pie funcione como una palanca rígida para la propulsión.
Abducción del mediopié: posición del antepié caracterizada por una desviación lateral con respecto al retropié. Esta desviación ocurre debido a la rotación en eversión del escafoides (navicular) alrededor de la superficie curva de la cabeza del astrágalo. Dicha rotación es un componente esencial para que el arco medial del pie descienda y se aproxime al suelo. Un aspecto clave es que la abducción no siempre se origina en la articulación astragalonavicular, sino que también puede manifestarse en las articulaciones del mediopié o del antepié en el contexto de artritis o inestabilidad ligamentosa.
Valgo del retropié: desviación lateral del retropié, alejándose de la línea media del cuerpo. Dentro del mecanismo global de la pronación del pie, el valgo constituye uno de los tres componentes fundamentales que permiten el descenso del arco medial, junto con la flexión plantar del tobillo y la abducción del antepié.
Varo o supinación del antepié: clínicamente, se manifiesta como una elevación del primer radio respecto al quinto metatarsiano en el plano coronal, que puede limitarse al primer radio o involucrar la rotación de todo el antepié, lo que se denomina varo global del antepié. Un aspecto clave que introduce el glosario es la distinción entre deformidades flexibles y fijas, evaluada mediante una maniobra de corrección en la que se eleva la cabeza del quinto metatarsiano manteniendo el retropié en posición neutra. Si la deformidad se corrige, se considera flexible; si persiste, se define como una deformidad fija.
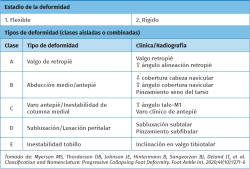
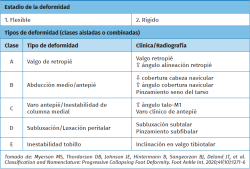
Por último, describimos la nueva clasificación (Tabla 2), que organiza la patología en estadios (1 para deformidades flexibles y 2 para rígidas) y en clases (A a E) según la localización de la deformidad, lo que permite al cirujano identificar con precisión los componentes tridimensionales afectados en cada paciente y facilita un diagnóstico más individualizado. Al ser una clasificación modular, el estadio 1 no se considera un diagnóstico independiente. Se emplea como un prefijo que se combina con las clases para indicar qué componentes del pie presentan colapso estructural pero aún conservan movilidad(1,2).
A continuación, presentamos como ejemplo práctico unos posibles casos, con el modo en que se usará la clasificación según los hallazgos.
Una paciente mujer de 53 años presenta pie plano y, en el examen clínico, el retropié y el mediopié son flexibles (estadio 1). El retropié está en valgo (A), hay varo flexible del antepié (C) y no existe deformidad en abducción del antepié ni inestabilidad peritalar. En las radiografías en carga se observa una ligera deformidad en valgo de la articulación del tobillo que es reducible en la exploración clínica (E). Esta deformidad se clasificaría como 1ACE(1).
Una mujer de 34 años presenta una deformidad de pie plano. En la exploración clínica, el retropié es flexible (1A) y, al reducir la articulación subastragalina (subtalar) a una posición neutra, existe una supinación fija del antepié de 25 ° (2C). Presenta dolor considerable en el seno del tarso y debajo de la punta del peroné, lo que indica subluxación peritalar (1D). El tobillo es estable tanto en la exploración clínica como en las radiografías en carga. Esta deformidad se clasificaría como 1AD2C(1).
En esencia, podríamos decir que el “pie plano” es como un edificio de poca altura (un diseño anatómico), mientras que el “pie colapsado” es un edificio cuyos cimientos están cediendo estructuralmente. El cambio de nomenclatura busca que los traumatólogos especialistas en pie y tobillo dejemos de centrarnos en la “altura” y empecemos a tratar el “fallo estructural”.
Antes de continuar con esta monografía, queremos expresar nuestro más sincero agradecimiento a la Sociedad Española de Medicina y Cirugía de Pie y Tobillo (SEMCPT) por la confianza depositada en nosotras para la elaboración de este trabajo, así como a todos los autores y colaboradores que, de manera desinteresada y altruista, han aportado su tiempo, esfuerzo y dedicación para sacarlo adelante.
Grandes especialistas nos han compartido su valiosa experiencia, ayudándonos a profundizar en la comprensión de esta compleja patología.
Consideramos que esta monografía constituye un compendio actualizado de la evidencia disponible sobre el manejo de la DCPP o pie plano, y confiamos en que esté a la altura de las expectativas. Esperamos que su contenido contribuya a mejorar la toma de decisiones en la práctica clínica y que el lector la perciba como una obra útil, enriquecedora y reflejo del esfuerzo realizado.